Скарлатина
Содержание:
- Обязателен ли карантин по скарлатине? Профилактика
- Основные пути заражения
- Симптомы скарлатины
- Классификация заболевания
- Лечение скарлатины у взрослых
- Симптомы и признаки скарлатины в детском возрасте
- Как передаётся заболевание у взрослых?
- Лучшие меры профилактики скарлатины
- Алгоритм диагностики
- Повторная скарлатина
- Особенности заболевания
- Как происходит заражение скарлатиной?
- Как лечить скарлатину у взрослых?
- Без чего невозможно эффективное лечение скарлатины
Обязателен ли карантин по скарлатине? Профилактика
Карантин является основной профилактической мерой, которая позволит не допустить распространения болезни. Человека изолируют от здоровых людей на срок до 10 дней. В ДОУ карантин составляет 2-3 недели.
В стационар помещают людей с тяжелой формой болезни. Те дети, которые контактировали с больным ребенком, должны находиться под врачебным наблюдением 17 дней. Дошкольные учреждения и начальные классы они не посещают. Если они уже до этого переболели скарлатиной, то на занятия они ходить могут, но в течение 17 дней должны находиться под присмотром медицинского работника. Квартира, где проживает больной, должна быть дезинфицирована.
Меры, которые нужно предпринять в семье:
-
Больного следует поместить в отдельную комнату.
-
Больной должен питаться с отдельной посуды, которую тщательно дезинфицируют.
-
Вещи больного нужно стирать отдельно от вещей здоровых членов семьи.
-
Игрушки должны быть дезинфицированы.
-
Уход за инфицированным человеком должен осуществлять один член семьи.
-
С другими людьми больной контактировать не должен.
Автор статьи:
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Задать свой вопрос
Основные пути заражения
На вопрос, заразна ли скарлатина для окружающих, врачи отвечают однозначно. Данное заболевание у взрослых и детей имеет высокий контагиозный индекс. Это означает, что заразиться можно в 90% случаев после общения с больным человеком.
К основным путям заражения скарлатиной относятся:
- Воздушно-капельный.
- Контактно-бытовой.
Также существует вероятность развития болезни при попадании стрептококка экстрафарингинальным путем. В этом случае возбудитель проникает через раневую или ожоговую поверхность. При этом сыпь локализуется в очаге проникновения вируса.
У детей
У детей скарлатина передается несколькими путями. Заразиться можно:
- При кашле, разговоре, чихании.
- Через детские игрушки, бытовые предметы, одежду.
Также возможна передача вируса через третьи лица. Например, если малыш пообщается на площадке с ребенком, у которого был контакт с больным скарлатиной.
Входными воротами бета – гемолитического стрептококка у детей являются слизистая ротоглотки и носоглотки. Иногда возбудитель может попадать в организм ребенка через поврежденную кожу.
Крайне редко вирус скарлатины проникает в организм вместе с пищей. Чаще всего это происходит при употреблении некипяченого молока или других молочных продуктов.
Также существует внутриутробный путь передачи. Новорожденный может заразиться при прохождении через родовые пути от больной скарлатиной матери.
У детей риск заражения увеличивается при наличии следующих неблагоприятных факторов:
- Имеющиеся хронические заболевания.
- Авитаминоз.
- Вторичный иммунодефицит.
- Снижение защитных сил организма.
- Частые переохлаждения.
 Риск заражением скарлатиной у детей увеличивается при авитаминозом
Риск заражением скарлатиной у детей увеличивается при авитаминозом
Укрепление иммунитета, употребление витаминов, ежедневная зарядка повышают резистентность организма к скарлатине.
У взрослого
Вопрос, каким путем передается скарлатина у детей, интересует многих. Данное заболевание может передаваться окружающим разными путями.
Согласно медицинской статистике вероятность возникновения патологии снижается с возрастом. Наиболее часто болеют лица в возрасте до 25 – 28 лет. У лиц среднего и пожилого возраста эта патология возникает крайне редко.
Скарлатина может передаваться взрослым следующим образом:
- Аэрозольным путем. При контакте с больным ребенком. Это может произойти на детской площадке, в садике или в собственном доме.
- Контактно-бытовым путем. В этом случае необходимо использование общих предметов быта: расчески, посуды, одежды, полотенца.
- Алиментарным путем. Заражение происходит при употреблении инфицированных продуктов.
Также существуют атипичные пути передачи скарлатины. К ним относятся экстрабуккальный способ заражения. Воротами инфекции являются обширные ожоги, большие раны, ранения, родовые пути.
Также взрослый человек может заразиться скарлатиной при поцелуях, объятиях, рукопожатиях или тактильном контакте.
Симптомы скарлатины
Дети в возрасте 4-8 лет болеют скарлатиной очень часто. Пик заболеваемости приходится на зимнее время. Так как у большей части взрослого населения страны иммунитет ослаблен теми или иными факторами, вероятность подхватить инфекцию от ребенка сохраняется на высоком уровне.
Инкубационный период скарлатины составляет от 3 до 7 дней. Манифестирует болезнь внезапно, симптомы набирают полную силу в течение нескольких часов. В последующие 4-5 дней они будут усиливаться. Выздоровление наступает только спустя 2-3 недели. Заразным человек будет уже в первые часы после появления основных симптомов болезни. Иногда происходит и так, что человек выздоравливает и перестает представлять опасность для окружающих, а иногда, напротив, долгое время является распространителем болезни.
Основные симптомы скарлатины:
-
Утрата аппетита.
-
Усиление сонливости, повышенная утомляемость.
-
Учащение сердцебиения.
-
Тошнота и рвота. Эти симптомы возникают в том случае, когда скарлатина имеет тяжелое течение.
-
После повышения температуры, на второй день болезни на коже появляется сыпь. Она мелкая, красная, располагается на лице, на шее, на сгибах рук и ног, на животе, на груди и на бедрах. Сыпь чешется, поэтому многие люди воспринимают ее за проявление аллергии или токсодерматоз.
Щеки больного покрываются красными пятнами, язык становится малиновым, а носогубный треугольник бледнеет.
-
Отличить сыпь, характерную для скарлатины, можно простым способом. Достаточно надавить на нее ладонью. Это приведет к тому, что она исчезнет на время, а затем появится вновь.
-
Сыпь проходит быстро. Уже через неделю от нее не останется на коже даже следов. Однако спустя 7-14 дней кожа на ладонях и на стопах начнет шелушиться, отходя пластами. На теле дерма отходит мелкими чешуйками.
-
Боль в горле, симптомы ангины.
При выполнении анализа крови, будет выявлено увеличение уровня эозинофилов, нейтрофильных лейкоцитов, СОЭ. Гемоглобин в этот период может падать. Заболевание хорошо реагирует на лечение антибиотиками из пенициллиновой группы. В комплексе, все эти признаки позволяют безошибочно выставить диагноз.
Взрослые люди с легкой формой болезни могут получать лечение в домашних условиях. Врач назначит антибактериальный препарат, сроком на 10 дней. В течение недели потребуется соблюдать постельный режим.
Госпитализация требуется пациентам с тяжелой формой болезни. В 52% случаев с осложнениями в стационар привозят людей в возрасте 16-20 лет. В 47% — это лица в возрасте 21-30 лет. Лишь 1% госпитализированных больных находятся в возрасте 31-40 лет.
Известно, что в 28% случаев взрослым людям со скарлатиной выставляют неверный диагноз.
Заболевание может быть спутано с такими патологиями, как:
-
Краснуха – в 20% случаев.
-
Корь – в 19% случаев.
-
Инфекционный мононуклеоз – в 14% случаев.
-
Псевдотуберкулез – в 13% случаев.
-
Ангина – в 12% случаев.
-
Аллергия на лекарственные препараты или токсикодермия – в 9% случаев.
-
ОРВИ – в 5% случаев.
-
Пищевые токсикоинфекции – в 5% случаев.
-
Аденовирусная инфекция – в 2% случаев.
-
Менингит – в 1% случаев.
Несмотря на развитие медицины, в некоторых учреждениях до настоящего момента времени отсутствуют экспресс-тесты для определения скарлатины. Поэтому медики ориентируются исключительно на симптомы болезни. Этим и объясняется постановка неверного диагноза. Соответственно, лечение также будет подобрано ошибочное.
Классификация заболевания
Педиатр Александр Алексеевич Колтыпин предложил классифицировать данную патологию по:
- типу,
- тяжести,
- течению.
Типичными считаются формы болезни, имеющие отличительную для скарлатины симптоматику (высыпания, ангина, интоксикация). К нетипичным относятся:
- стертые легкие формы;
- экстрабуккальные виды (послеожоговая, послеродовая и пр.);
- тяжелые формы (гипертоксическая и геморрагическая).
Легкие формы заболевания протекают без симптомов либо со слабовыраженной симптоматикой. При экстрафарингеальной скарлатине, когда первичный очаг находится вне ротоглотки, клиника ангины отсутствует. Высыпания будут преобладать в области входа инфекции. Там же наблюдается регионарный лимфаденит. Характерные признаки интоксикации: лихорадка и рвота.
Тяжелые формы способны привести к летальному исходу до постановки диагноза и раскрытия всех симптомов болезни. Именно поэтому они получили название — агравированные. В настоящее время они не встречаются.
Типичная скарлатина у ребенка имеет следующие формы:
- Легкая. Она диагностируется у 80–90% больных и имеет все характерные признаки болезни. Температура 38–38,5°C, реже субфебрильная или нормальная. Беспокоит головная боль, однократная рвота, плохое самочувствие. Ангина всегда катаральная, лимфаденит слабовыраженный. Экзантема типичная, быстро проходит. В конце недели наблюдается клиническое выздоровление.
- Среднетяжелая. Составляет 10–20%. Лихорадка достигает 39–40°C, выражены признаки интоксикации. Бывает повторная рвота. Ребенок возбужден, не спит, иногда может бредить. Местные проявления имеют яркую клинику. Ангина сопровождается некрозом и выпотом. Регионарные лимфоузлы резко увеличены, могут болеть. Острая стадия продолжается 5–7 суток, полное выздоравливание наступает ко 2–3-й неделе.
- Тяжелая. Наблюдается крайне редко (0,5% случаев). Имеет три вида:
- токсическая (подъем температуры до 40°C и выше, многократная рвота, головные боли, помутнение сознания, менингеальные и неврологические симптомы, судороги, симпатикопарез, сыпь часто геморрагическая, имеет синюшный оттенок, ангина катаральная, иногда с локальными некрозами);
- септическая (сильно заметны местные проявления: глубокие некротические изменения в гландах и вокруг них, лимфоузлы большие, плотные и болезненные, с некрозом, не исключено развитие периаденита и аденофлегмоны);
-
токсикосептическая (сочетает общие и локальные признаки).
Течение заболевания может быть:
- гладким;
- негладким: аллергические волны после скарлатины, осложнения;
- абортивным.
В течение стрептококковой инфекции возможны рецидивы. Это случается при встрече с другим видом стрептококка. Возникает реинфекция или суперинфекция.
Лечение скарлатины у взрослых
Лечение легкой формы скарлатины у взрослых проводится в домашних условиях участковым врачом. Больные со среднетяжелой и тяжелой формой инфекции, особенно проживающие совместно с детьми в возрасте до 10 лет, не болевшими скарлатиной, госпитализируются в стационар. При правильном своевременном лечении прогноз заболевания благоприятный даже при тяжелой форме заболевания.
При амбулаторном лечении больной изолируется на 10 дней (от момента появления первых признаков заболевания), ему назначается постельный режим, выделяется отдельная посуда и полотенце. Обильное теплое (не горячее!) питье необходимо для уменьшения интоксикации организма. При выраженных болевых ощущениях при глотании пищу лучше предварительно измельчать, принимать только в теплом виде. Также следует убрать из рациона больного острые, соленые блюда и другие продукты, которые могут раздражать или травмировать воспаленную слизистую оболочку ротоглотки.
Медикаментозная терапия
 Поскольку причиной скарлатины является стрептококк, основа лечения — антибиотикотерапия.
Поскольку причиной скарлатины является стрептококк, основа лечения — антибиотикотерапия.
- Обязательно назначение антибиотиков, для лечения скарлатины используются антибактериальные препараты пенициллинового ряда, при их непереносимости назначаются препараты из группы цефалоспоринов или макролиды.
- При высокой лихорадке назначаются жаропонижающие средства (парацетамол, аспирин, Нурофен и др.).
- Полоскание горла противовоспалительными и антисептическими растворами (Гексорал, Стопангин, отвары ромашки, шалфея, раствор фурацилина и др.).
- Десенсибилизирующая терапия при помощи антигистаминных препаратов (Тавегил, Зиртек, Цетрин и др.).
- Для профилактики дисбактериоза после лечения антибиотиками рекомендуется прием пробиотиков (Линекс, Бифидумбактерин, Бифиформ и др.) и пребиотиков (Хилак форте).
- Для укрепления иммунитета назначается витаминотерапия (Витрум, Алфавит, Биомакс и др.).
Симптомы и признаки скарлатины в детском возрасте
Первыми симптомами скарлатины являются признаки острой интоксикации организма ребенка:
- Сонливость, вялость, слабость, разбитость, раздражительность;
- Головные боли и ломота в теле, отказ от еды. Могут отмечаться сильные боли в животе. У маленьких детей может возникнуть рвота или понос;
- Резкое повышение температуры. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39-40°С. В течение последующих 5-7 дней температура постепенно нормализуется;
- Жалобы на боли в горле. Появляется покраснение горла (миндалин часто покрыты налетом) как при тонзиллите или ангине. Отмечаются увеличение и болезненность регионарных лимфатических узлов.
Эти симптомы не позволяют выявить скарлатину, так как точно такие же симптомы могут возникнуть и при многих других болезнях, например при ангине. Однако довольно быстро появляются симптомы характерные именно для скарлатины:
- Малиновый язык. В первые дни болезни язык покрывается белым налетом, сквозь который просвечивают отёчные красные сосочки. Через несколько дней этот налет слущивается, язык становится ярко-красным, блестящим, «малиновым».
- Сыпь. Характерная для скарлатины сыпь появляется через 12-48 часов. Высыпания на коже имеют вид мелких красных точек. Вначале высыпания появляются на шее и верхней части груди, но потом быстро распространяется на все тело и лицо. Сыпь при скарлатине никогда не выступает в области носогубного треугольника. Бледность носогубного треугольника при скарлатине особенно подчеркивается горящими щеками и яркими припухшими губами ребенка. Если по месту образования сыпи провести пальцем, на некоторое время остается белая полоса, которая медленно меняет свой цвет обратно, с белого на ярко-красный. В глубоких складках кожи (в области локтевых сгибов, в подмышечных, подколенных складках, в области паха), могут появляться полосы темно-красного цвета, которые не бледнеют при надавливании.
На 4–5-й день болезни (иногда и раньше) сыпь начинает бледнеть и исчезает. После исчезновения сыпи в конце первой – в начале второй недели заболевания на лице кожа начинает шелушиться в виде нежных чешуек. Затем шелушение появляется на туловище и в последнюю очередь – на ладонях и стопах. Кожа при скарлатине отслаивается пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель.
Что касается органов пищеварительной системы, то при скарлатине их функция нарушается не резко. Для большинства пациентов характерен запор, однако у грудничков чаще встречается понос.
Как передаётся заболевание у взрослых?
Скарлатина передаётся несколькими путями. Самый основной и распространённый – воздушно-капельный. Возбудители присутствуют в слюне и слизи, выделяемой больным при чихании, кашле или во время разговора. Далее стрептококк попадает на слизистые оболочки здорового человека и в случае отсутствия иммунитета начинает выделять токсические вещества. Также возможны бытовой путь передачи (через предметы общего пользования, на поверхности которых присутствуют стрептококки), контактный (во время рукопожатий или объятий), а также алиментарный (через продукты, содержащие возбудителей и не прошедшие надлежащую обработку). Такое разнообразие путей передачи объясняется тем, что стрептококки могут довольно долгое время сохранять жизнеспособность вне организма человека, а также весьма устойчивы к неблагоприятным условиям окружающей среды.
Заразиться скарлатиной можно как от больного, так и от здорового человека. В первом случае период заразности длится в среднем 14-20 дней с момента первых проявлений заболевания. Во втором случае переносчиками являются либо полностью здоровые, либо выздоровевшие люди. Здоровый человек может быть носителем возбудителя. То есть сам он имеет иммунитет, но при этом в его организме присутствуют стрептококки. Выздоровевшие люди, являющиеся носителями, называются реконвалесцентами. В этой ситуации выздоровление наступило, но всё же человек продолжает выделять возбудителей вместе со слюной или слизью. Выделение может наблюдаться в течение нескольких недель или даже месяцев после полного выздоровления.
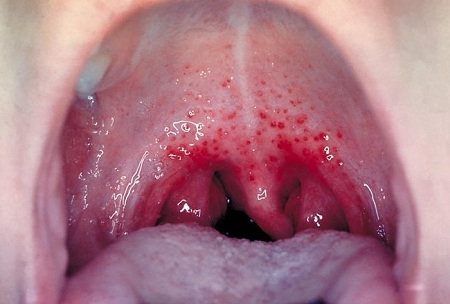
Симптом скарлатины
Лучшие меры профилактики скарлатины
- При выявлении скарлатинозного больного на месте его работы и жительства необходимо провести санитарную обработку помещений.
- Всем контактировавшим с больным проводится эспресс-тест.
- Выполняется однократная инъекция бициллина всем контактным лицам.
- После контакта с инфекционным больным и в течение недели заболевший ангиной взрослый, на 22 дня карантина не допускается к работе с детьми.
- После выздоровления работающего с детьми взрослого на 12 дней должны перевести на другую работу, чтобы он не имел контакта с детишками.
В клинике «Медицина 24/7» используются самые эффективные отечественные и зарубежные методики терапии, что позволяет существенно улучшить качество жизни наших пациентов и сохранить их активность.
Если Вы заболели или имели контакт с инфекционным больным, получите помощь в центре инфекционных заболеваний клиники «Медицина 24/7», позвонив по телефону +7 (495) 230-00-01.
Алгоритм диагностики
В острую фазу заболевания ребенок должен сдать общий анализ крови и мочи, пройти ряд биохимических и иммунологических обследований, а также провести мазок из ротоглотки с целью высевания возбудителя. Через 3– 4 недели после окончания заболевания следует повторно сдать мочу в лабораторию, а также пройти электрокардиографию и ЭхоКГ (УЗИ сердца).
Общий анализ крови
Общий анализ крови при скарлатине имеет следующие показатели:
- Повышение лейкоцитов (норма – до 9,0х109). Указывает на наличие инфекционного процесса в организме. При этом преимущественно повышаются нейтрофилы, что указывает на бактериальную природу заболевания, а не вирусную.
- Повышение СОЭ. Скорость оседания эритроцитов является неспецифическим маркером острого воспалительного процесса. При скарлатине данный показатель может колебаться от 15 до 20 мм/ч.
Следует понимать, что данные значения являются неспецифическими и могут изменяться при множестве иных инфекционных процессов бактериального характера. Таким образом, невозможно определить скарлатину по анализу крови, но в совокупности с клинической картиной данное лабораторное исследование только подтверждает имеющиеся предположения.
Остальные показатели формулы крови и общий анализ мочи при скарлатине могут не выходить за рамки нормальных значений.
Мазок из ротоглотки
Одним из высокоспецифичных исследований является забор мазка из ротоглотки с последующим его посевом на питательную среду. Подобный анализ на скарлатину позволяет не только непосредственно выявить гемолитический стрептококк, но и провести пробы на чувствительность к антибиотикам
Определение чувствительности микроба к антибиотикам крайне важно, особенно при лечении маленьких детей, поскольку все чаще встречаются резистентные ко многим препаратам штаммы микроорганизмов
К сожалению, выращивание культуры бактерий и наблюдение за ее реакцией в ответ на добавление в питательную среду антибиотика, может занять 3 недели и более. В условиях острого инфекционного процесса невозможно ждать столь длительное время, в связи с чем первые антибактериальные препараты назначаются согласно статистическим данным эффективности лекарства против стрептококка. Только при затяжном течении мазок из зева на скарлатину и последующие пробы на чувствительность к антибиотику являются оправданными.
Проба с аллергенами
Данное исследование чем-то напоминает реакцию Манту. Подкожно вводится антиген гемофильного стрептококка, после чего оценивается размер образовавшегося аллергического волдыря – при его диаметре свыше 10 мм можно говорить о наличии данного микроорганизма в теле ребенка либо о его недавнем контакте с ним.
Исследование хорошо зарекомендовало себя при проведении теста на скарлатину или ангину post factum, когда после окончания заболевания приходится выяснять его причину. Подобные ситуации часто возникают при атипичных или смазанных формах заболевания, отказе родителей вести своего ребенка в лечебные учреждения или в каких-либо всевозможных экстремальных ситуациях. Также проба с аллергенами помогает при развитии осложнений, так как установление связи гломерулонефрита со стрептококковой инфекцией кардинально меняет тактику лечения.
Биохимическое исследование крови
Проведение специфических биохимических исследований крови позволяет детально оценить состояние организма и течение инфекционного процесса.
Острофазовые реакции (СРВ, сиаловые кислоты, гаптоглобин) являются неспецифическими маркерами воспалительного процесса и проводятся при подозрении на любые инфекционные или аутоиммунные заболевания. Наиболее высокой специфичностью является определение титра антистрептолизина-О (АСЛО) – антитела, вырабатываемого организмом непосредственно при контакте с гемолитическим стрептококком А. Также данный показатель повышается при развитии осложнений данного инфекционного заболевания.
Поскольку ряд людей, особенно взрослых, является носителем стрептококка, АСЛО позволяет выявить предполагаемый источник заражения в кругу семьи или детских коллективов. Положительный результат данного исследования является показанием к проведению антибиотикотерапии как у больных людей, так и у носителей инфекции.
Повторная скарлатина
В норме, после перенесения скарлатины в организме вырабатываются антитела к эритротоксину. Но, если иммунитет крайне ослаблен, возможна повторная атака возбудителями, которая наступила еще до полного излечения. И тогда болезнь выходит на новый виток у, казалось бы, начавшего выздоравливать ребенка.
А повторное заболевание скарлатиной через длительное время после перенесенной болезни отмечается в 2 – 4 % случаев. Это связывают с тем, что применение антибиотика с первых дней болезни не дает организму успеть выработать антитела к эритротоксину
Но во второй раз скарлатина, как правила, проходит в более легкой форме. Лечение применяется аналогичное, разве что врач может назначить другой антибиотик, не тот, что был в первый раз.
Особенности заболевания
Скарлатина чаще всего встречается у детей 5-15 лет. С одинаковой частотой наблюдается у малышей обоих полов.
Первые признаки заболевания появляются через 1-4 дня после заражения. Оно начинается внезапно, характеризуется острым течением и сопровождается такими проявлениями:
- Лихорадка. Температура тела может достигнуть 39-40 градусов. При этом малыш становится очень вялым, ничего не ест, жалуется на сильные головные боли.
- Небные миндалины увеличиваются в размерах и становятся отечными. Это можно обнаружить даже при осмотре в домашних условиях.
- Шейные лимфоузлы увеличиваются, становятся очень болезненными при касании.
- Сильные боли в горле, что затрудняет процесс проглатывания пищи. Возможно незначительное покраснение горла, появление красных бугорков на слизистой оболочке. Язык также может стать более красным, а на его поверхности может появиться белый налет.
- Боли в мышцах и суставах, животе.
 Лихорадка – симптом скарлатины
Лихорадка – симптом скарлатины
Характерный симптом скарлатины – сыпь по всему телу. Не всегда она появляется на первый день заболевания, это может случиться на 2-3 день после появления первых признаков. На коже появляются покраснения, в этих местах кожа высыхает и грубеет. Поначалу сыпь наблюдается на груди и верхних конечностях, а затем она постепенно распространяется по всему телу. Обычно она не сопровождается болью или зудом, в редких случаях может приносить больному небольшой дискомфорт.
Как правило, высыпания не наблюдаются дольше недели. Через 4-5 дней после появления они постепенно проходят, но поврежденная кожа отслаивается.
Скарлатина является очень заразным инфекционным заболеванием. Притом заразиться можно с первых часов после того, как вирус попадет в организм человека. И он будет оставаться носителем еще в течение 3 недель после этого, даже если симптомы патологии уже будут отсутствовать. Вспышки заболевания обычно наблюдаются осенью и весной в детских коллективах – детских садах и школах.
Заболевание вызывается стрептококком. Возбудитель устойчив к условиям окружающей среды, не погибает при кипячении на протяжении 15 минут, выдерживает влияние различных дезинфицирующих средств. Обычно вирус передается воздушно-капельным путем, переносчиком является только человек.
После проникновения в организм вирус прикрепляется к глотке и начинает вырабатывать токсин. В ответ на это иммунная система продуцирует антитоксические антитела. При отсутствии терапии скарлатина может привести к серьезным осложнениям – отиту, синуситу, пневмонии, менингиту и другим
Поэтому важно вовремя диагностировать патологию, а для этого требуется провести специальный анализ крови на скарлатину
Как происходит заражение скарлатиной?
Основной путь заражение – по воздуху с каплями слюны больного, когда здоровый вдыхает зараженный микроорганизмом аэрозоль. Инфицированный человек разбрасывает свою слюну на расстояние до полутора метров. Стрептококку больше подходит попадание именно в нос, чем внедрение через слизистую глотки, местные условия чуть более благоприятны для активного и безотлагательного размножения.
Причиной инфицирования может стать контакт с больным скарлатиной, когда вредитель «подцепляется» с рук, хотя это более характерно для кожных форм инфекции. Не брезгует стрептококк и алиментарным путем, переселяясь к человеку с загрязненной выделениями больного пищи.
Не только больной может стать причиной вспышки скарлатины и других стрептококковых инфекций, есть такая форма как длительное стрептококковое носительство без симптомов заболевания. Если в рабочем коллективе пятая часть имеет скрытно проживающую бактерию, то там регулярно будут болеть сотрудники.
Как лечить скарлатину у взрослых?
Лечением скарлатины занимается врач-инфекционист. Терапия в домашних условиях возможная при лёгкой форме заболевания. Более тяжёлые случаи требуют круглосуточного наблюдения специалиста в стационаре. Лечение обычно комплексное, направленное на борьбу с микробом, интоксикацией, лихорадкой.
Немаловажную роль играет профилактика аллергических реакций и возможных последствий для сердца, почек и суставов.
Медикаменты
Медикаментозное лечение скарлатины самое важное. Оно подразумевает прием этиотропных препаратов (антибиотики), а также симптоматических (обезболивающие, жаропонижающие)
Больным показаны следующие лекарства:
- Антибиотики группы пенициллинов (Пенициллин, Амоксициллин). Если на Пенициллин аллергия, врач может заменить его на макролиды, цефалоспорины (Азитромицин, Кларитромицин, цефалоспорин). Антибиотики принимают строго по курсу, не заканчивая лечение преждевременно даже при значительном облегчении.
- Жаропонижающие препараты. Назначают при повышенной температуре. Как правило, принимают Аспирин, Ибупрофен, Парацетамол.
- Антигистаминные препараты. Используются для борьбы с зудом при сильных кожных высыпаниях. Наиболее востребованы Тавегил, Зиртек, Цетрин.
- Пробиотики. Препараты принимают для устранения негативного влияния антибиотиков на микрофлору ротовой полости и желудка. Назначают Линекс, Бифиформ, Хилак форте.
- Витамины. Так как иммунитет ослаблен, врачи обычно прописывают витаминные комплексы или иммуномодулирующие препараты, чтобы не допустить возникновения новых инфекций.
Постельный режим
Соблюдение покоя — первая мера помощи больному организму. Необходимо отдыхать хотя бы 7 дней, но не меньше, чем на весь период болезни и 2 дня после выздоровления. Необходимость такого щадящего режима связана с тем, что болезнь может ударить по сердцу.
Протекающие тяжело формы скарлатины и вовсе лечат в стационаре. Постельный режим подразумевает предоставление больному собственной комнаты. Исключается хождение на работу и посещение людных мест. Лучше дождаться врача, чем подвергать себя дополнительному риску.
Полоскания и орошения
В качестве местной терапии чаще всего применяется раствор фурацилина. Антибактериальным средством полощут ротовую полость и горло каждый час. Для этого можно приобрести готовый раствор в аптеке или купить таблетки, которые растворяют из расчета 2 штуки на стакан воды.
Для полоскания горла можно использовать и другие не менее эффективные средства:
- Хлорофиллипт,
- прополис,
- Ротокан,
- различные травяные настои,
- солевые составы.
Что касается спреев, то для борьбы с последствиями скарлатины обычно используют Мирамистин, Ингалипт и Гексорал.
Физиопроцедуры
Чтобы больной быстрее восстановился, ему могут назначить ряд физиопроцедур, которые помогут быстро вылечить ангину и очистить миндалины от налета стрептококков. Терапия должна включать такие процедуры:
- Обработка миндалин УФ-лучами, которые разрушительно действуют на белки в бактериях и таким способом губят их.
- Проводится СВМ-терапия гланд.
- Показано проведение магнитолазерной терапии для активизации иммунитета.
- УВЧ-терапию для ускорения заживления язв и снятия воспаления с мягких тканей.
- КУФ-процедуры очищают гланды от патогенных микроорганизмов.
Физиопроцедуры выполняют только в том случае, если нет общих противопоказаний по здоровью.
Без чего невозможно эффективное лечение скарлатины
В обязательном порядке назначаются антибиотики пенициллинового ряда, при аллергии к ним – препаратами выбора считаются цефалоспорины и макролиды. Способ введения: приём таблеток или инъекции определяется тяжестью течения скарлатины. Вовремя назначенное лечение способствует удалению возбудителя уже к концу первой недели болезни.
Даже при улучшении самочувствия на третьи сутки, оптимальная антибиотикотерапия не может быть менее 10 дней. Лечение может быть более длительным, но короткий курс нельзя считать адекватным. Неправильная доза может привести к формированию осложнений.
Для предотвращения аллергического синдрома показаны антигистаминные препараты. Дополнительно назначаются общеукрепляющие и дезинтоксикационные средства.
В клинике «Медицина 24/7» к каждому пациенту применяется индивидуальный подход на основе клинических рекомендаций ведущих мировых медицинских центров, что позволяет за короткое время достичь оптимальных результатов.
Если заболели Вы или член Вашей семьи, посоветуйтесь с высококвалифицированным специалистом, прошедшим стажировку в ведущем научном центре, позвоните по круглосуточному телефону Центра инфекционных заболеваний: +7 (495) 230-00-01