Болезни поджелудочной железы симптомы лечение препараты
Содержание:
- Медикаментозное лечение
- Как проявляются болезни поджелудочной железы
- Рецепты диетических блюд
- Причины недуга
- Методы лечения поджелудочной железы
- Диагностика заболеваний поджелудочной железы
- Основные причины воспаления поджелудочной железы
- Признаки болезней поджелудочной железы
- Режим и рацион при панкреатите
- Симптомы и признаки
- Диета при хроническом панкреатите
Медикаментозное лечение
Как уже было сказано, вылечить поджелудочную полностью нельзя. Но это не значит, что ее не нужно лечить. Когда этот орган воспаляется, он перестает нормально функционировать и выработка пищеварительных ферментов и гормонов снижается. Кроме того, в его протоках возникают спазмы, которые препятствуют нормальному оттоку панкреатического сока в двенадцатиперстную кишку. Поэтому всем больным без исключения назначается медикаментозная терапия, которая может включать в себя различные препараты.
Так, например, в период обострения болезни, кроме голодной диеты, пациентам назначаются:
- антиферментные средства – Пантрипин, Трисалол, Контрикал, Ингитрил, Трасколан и т.д.;
- противорвотные препараты – Апоморфин, Трописетрон, Домрид и другие;
- спазмолитические средства – Но-шпа, Спазган, Темпалгин и прочие;
- анальгетики – Анальгин, Пенталгин, Новокаин;
- противовоспалительные препараты – Ибупрофен, Парацетамол и т.д.
Антибиотики назначаются только в тех случаях, когда в поджелудочной железе возникают гнойные или застойные явления. Подбираются они, как и все вышеописанные препараты, строго в индивидуальном порядке.
Далее, как только стадия обострения болезни будет купирована и наступает ремиссия, больному назначаются ферментные препараты, обеспечивающие нормальное пищеварение и снижение нагрузки на поджелудочную. К таковым медикаментам относятся следующие:
- Панкреатин;
- Креон 1000;
- Панзинорм;
- Мезим.
При полном нарушении функций поджелудочной железы эти средства прописываются пожизненно. Они также назначаются в тех случаях, когда пациенту проводилась операция, в ходе которой осуществлялась частичная или полная резекция органа.
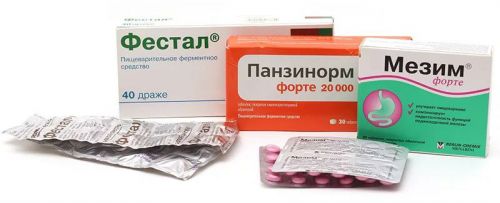 Ферментные препараты
Ферментные препараты
Как проявляются болезни поджелудочной железы
Практически все проблемы с работой поджелудочной железы сопровождаются схожими признаками. В первую очередь, пациент сталкивается с болевыми ощущениями, которые могут иметь разную интенсивность. Также при развитии заболеваний поджелудочной может резко снизиться вес больного, повыситься температура тела или ухудшиться аппетит. Рассмотрим основные симптомы, которые могут возникнуть при наличии проблем с поджелудочной, более подробно.

Боли в животе
Болевой синдром
Это один из самых распространенных симптомов, возникающих при заболевании ПЖ. Как правило, он возникает при панкреатите, а острая форма патологии сопровождается интенсивными и продолжительными болями. Приступы могут исчезнуть самостоятельно, но не раньше, чем через несколько лет. Это связано с отмиранием нервных окончаний. Вместе с болевым синдромом больному могут диагностировать стеаторею (это болезнь, сопровождающаяся повышением количества жира в каловых массах) или сахарный диабет.
Боль в поджелудочной железе
Интоксикационный синдром
При развитии данного синдрома у больного возникают такие симптомы, как снижение артериального давления, резкие колебания в весе, лихорадка или тахикардия. Ощущается общая слабость организма, развивается интоксикационный психоз, вызванный поражением мозговых кровеносных сосудов, гипоксией или отеком мозга. Как правило, интоксикационный синдром чаще всего диагностируется у любителей спиртных напитков или людей, страдающих от печеночной недостаточности. Данный синдром проявляется состоянием эйфории, суетливостью и тремором верхних конечностей.

Интоксикационный синдром
Трофологическая недостаточность
Развитие тех или иных заболеваний поджелудочной может сопровождаться синдромом трофологической недостаточности, который возникает на фоне нарушений работы пищеварительной системы.
Трофологическая недостаточность
Этот синдром сопровождается следующими симптомами:
- изменение цвета кожи (она становится серой);
- истончение кожи;
- нарушение координации (атаксия);
- снижение остроты зрения;
- психические нарушения;
- резкое снижение веса;
- синдром Бартельхеймера;
- симптом Гротта.
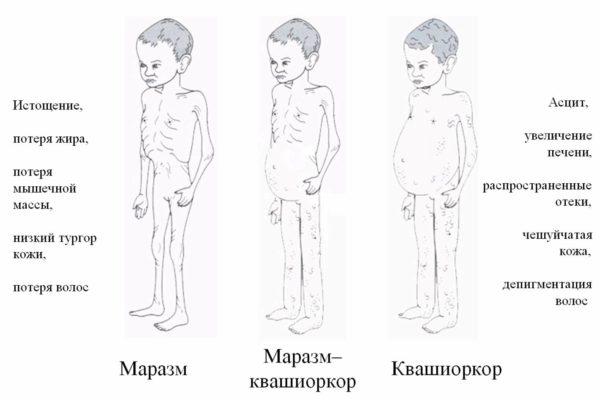
Клинические формы трофологической недостаточности
Все эти симптомы ухудшают качество жизни пациента, поэтому при их появлении нужно сразу принимать соответствующие меры.
Экзокринные нарушения
Согласно статистическим данным, экзокринные нарушения протекают достаточно тяжело из-за гибели большого количества паренхимы (более 80%). Как результат — выработка ферментов, необходимых для обменных процессов в организме, существенно снижается. Как правило, экзокринные нарушения сопровождаются истощением организма, стеатореей, проблемами со стулом и вздутием живота.

Железы внешней секреции
Внешнесекреторная функция поджелудочной железы нарушается во время течения следующих патологий:
- хронический панкреатит;
- муковисцидоз;
- синдром Швахмана-Даймонда;
- болезнь Крона;
- язвенный колит и другие.
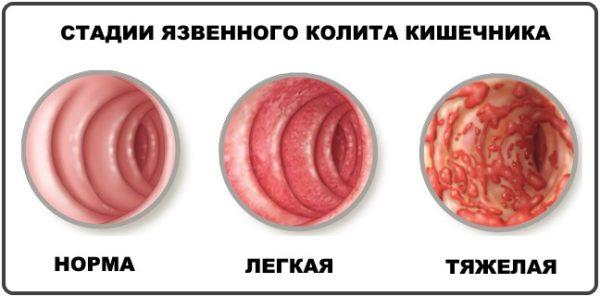
Язвенный колит кишечника
Сдавливание внутренних органов
Иногда развитие того или иного заболевания поджелудочной железы приводит к увеличению ее размеров, из-за чего близлежащие органы начинают сдавливаться. Данное патологическое явление проявляется следующими симптомами:
-
потемнение мочи;
- изменение цвета стула;
- приступы рвоты;
- увеличение селезенки;
- появление зуда;
- развитие желтухи.
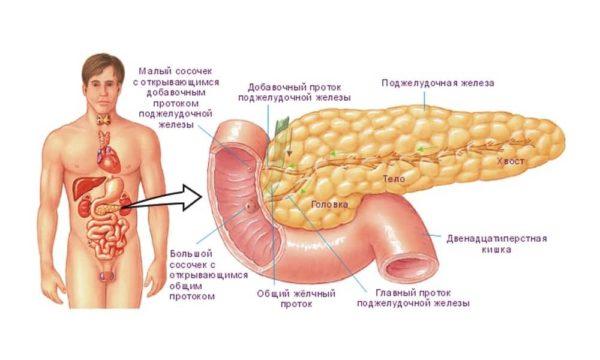
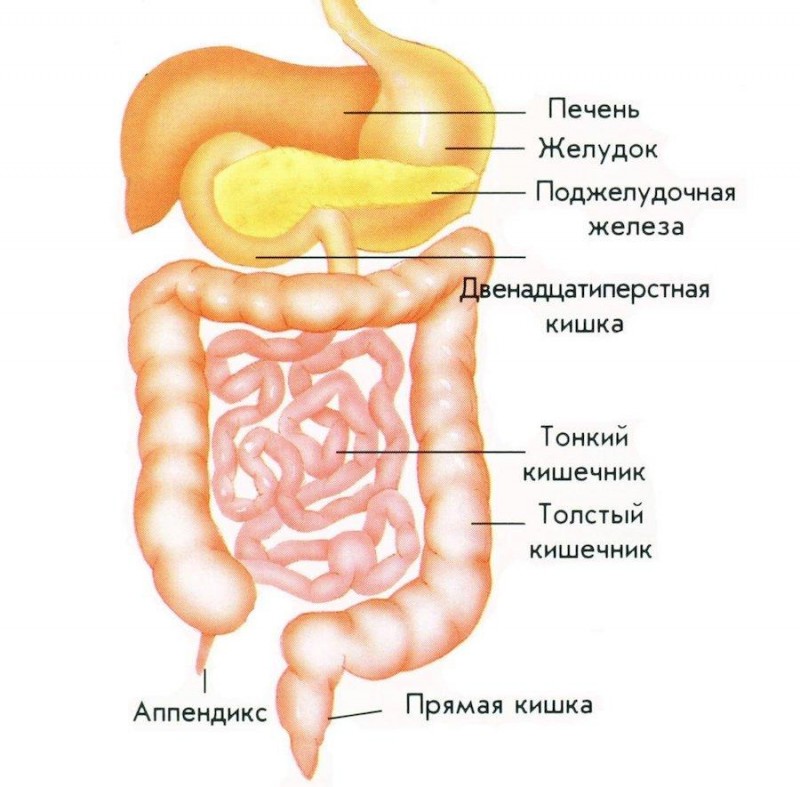
Устройство поджелудочной железы
Сдавливание внутренних органов может произойти на фоне рака поджелудочной, образования кисты, при аномальном развитии внутреннего органа или хронической форме панкреатита. Если сдавливается селезеночная или портальная вена, то у больного появляется панкреатическая форма асцита. Сдавливание 12-перстной кишки, как правило, сопровождается кишечной непроходимостью (обезвоживание, приступы рвоты, повышенная температура и т. д.).
Рецепты диетических блюд
В интернете можно найти огромное количество рецептов диетических блюд, которые разрешается употреблять при панкреатите. Они помогут легко составить примерное меню на неделю. Так, например, очень популярным является рецепт приготовления творожного пудинга, который можно употреблять как на завтрак, так и на полдник. Для его приготовления потребуются следующие ингредиенты:
- творог обезжиренный – 350 г;
- куриные яйца – 4 шт.;
- нежирная сметана – 80 г;
- сахарный песок – 100 г;
- крахмал – 1 ст.л.;
- манная крупа – 1 ст.л.
Чтобы приготовить творожный пудинг, для начала необходимо хорошо взбить блендером или миксером творог, чтобы он стал однородной воздушной массой. Затем к нему нужно добавить желтки от куриных яиц (белки на время следует поместить в холодильник) и еще раз тщательно все перемешать. Далее к полученной массе необходимо добавить сметану, манную крупу и крахмал и еще раз тщательно все взбить миксером.
 Диетический творожный пудинг
Диетический творожный пудинг
После этого потребуется достать белки из холодильника, взбить их до образования пик, постепенно подсыпая к ним сахар. Далее необходимо соединить белки с творожной массой, аккуратно перемешивая их ложкой, но не миксером.
Как только творожное тесно будет готово (оно должно быть жидким), его нужно вылить в форму для запекания, застеленную пергаментом. Сверху форму следует накрыть фольгой, а после поставить в разогретую до 180 градусов духовку на 30 минут. По истечении этого времени фольгу следует снять, а пудинг продолжать выпекать еще примерно 15-20 минут. Как только он будет готов, духовку нужно выключить, но дверцу сразу же открывать нельзя, так как пудинг может осесть. Ему нужно дать 20-30 минут, чтобы немного остыть, после чего его можно подавать к столу.
Существует еще один рецепт приготовления блюда, которое разрешается употреблять при панкреатите. И это суп-пюре из курицы и цветной капусты. Чтобы его приготовить потребуется:
- вода – 2 л;
- картофель – 2 шт.;
- цветная капуста – 5-7 соцветий;
- морковь – 1 шт.;
- куриная грудка – 300-350 г.
Куриную грудку необходимо залить 1 л воды и поставить вариться на медленный огонь. Варить ее следует на протяжении 20 минут после закипания, после чего воду следует слить, а грудку еще раз залить водой и варить ее до полного приготовления. Затем нужно снова слить бульон, взять грудку, охладить и несколько раз прокрутить через мясорубку.
После этого необходимо подготовить морковь и картофель, очистив их от кожуры, промыв под проточной водой и нарезав на кубики. Овощи нужно залить водой и поставить на огонь. Варить 10 минут после закипания, а затем добавить к ним цветную капусту и, не убавляя огня, продолжать их варить около 7-10 минут.
 Крем-суп с курицей и цветной капустой
Крем-суп с курицей и цветной капустой
Когда все овощи будут готовы, их нужно вынуть из полученного овощного бульона, измельчить блендером или протереть через сито, а затем снова смешать с бульоном, только в этот раз в него также кладем еще и куриный фарш. Если панкреатит находится в фазе стойкой ремиссии, готовый суп можно слегка подсолить и добавить к нему свежую зелень.
Рецептов приготовления диетических блюд множество. Главное, не запутаться в этом разнообразии и использовать только те, которые включают в себя разрешенные при панкреатите продукты. А более подробно о них должен рассказать врач.
Причины недуга
Панкреатит возникает по следующим причинам:
- пренебрежение принципами правильного питания, перекусы сухомяткой, голодание, переедание;
- злоупотребление алкогольными напитками;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- вирусный гепатит В или С;
- заболевания желчевыводящей системы.
Реактивные изменения поджелудочной железы на начальной стадии могут не проявлять себя остро. По этой причине больной, не подозревая о развивающемся патологическом процессе, продолжает вести неправильный образ жизни, усугубляя тем самым состояние своего здоровья. Это может стать причиной более тяжелых последствий.
Методы лечения поджелудочной железы
Как мы уже упоминали, если больному диагностировали острую форму панкреатита, то его кладут в больницу на дневной стационар, где проводят такие обязательные процедуры:
Больному назначается прием обезболивающих препаратов и капельниц, которые снимают воспаление поджелудочной железы;
- Через нос больному вставляется специальная трубка, которая проходит через дыхательные пути и органы пищеварения человека. Суть этой процедуры заключается в том, чтобы вышел весь воздух и жидкость, скопившиеся в поджелудочной железе;
- Если есть необходимость, то больному делают операцию на поджелудочной железе или забившемся желчегонном протоке.
Медикаментозные препараты для лечения поджелудочной железы
Если у больного панкреатит перерос уже в хроническую форму, то ему назначается курс медикаментозной терапии, которая включает в себя:
- Обезболиватели, например, ацетаминофен или ибупрофен
- Уколы инсулина (если поджелудочная железа перестала самостоятельно его вырабатывать)
- Пищеварительные ферменты, которые поджелудочная железа не может самостоятельно вырабатывать из-за воспалительного процесса

Оперативное лечение пакреатита
В том случае, если медикаментозное лечение болей в поджелудочной железе не дает никакого результата, а ультразвуковые исследования говорят о том, что на органе появилось много омертвевших тканей, тогда больному назначается операция – лапароскопия, либо некрэктомия.
Без хирургического вмешательства будет невозможно обойтись, если у больного хронической формой панкреатита возникли осложнения, к числу которых относятся:
- Образовался отек около поджелудочной
- Закупорка кровеносных сосудов
- Забились камнями желчегонные протоки
- Болевые приступы усилились
- На самом органе образовалась опухоль или киста
Лечение воспаления поджелудочной железы в домашних условиях
Без предварительного медицинского обследования начинать самостоятельное лечение не рекомендуется. Если врач решит, что вы можете принимать медикаментозные препараты самостоятельно дома, то вы можете попробовать альтернативные методы, например, народное лечение поджелудочной железы или специальную очищающую этот орган диету. О каждом из них расскажем подробно:
- Народные методы лечения поджелудочной железы. Есть несколько эффективных рецептов, которые помогут больному облегчить свое состояние:
Сделайте компресс из простокваши. Для этого нужно кусок марлевой повязки хорошо смочить в простокваше и приложить его на ночь к брюшной полости (в то место, где располагается желудок и поджелудочная железа). Обязательно необходимо обмотаться чем-то теплым и накрыться одеялом. После шести компрессов из простокваши болевые приступы перестанут вас беспокоить;

- Приготовьте настойку из чеснока, лимона и петрушки. Для этого нужно взять один килограмм лимонов и по 300 г чеснока и петрушки, все измельчить с помощью мясорубки, и процедить получившейся сок через марлю. Принимать эту настойку нужно трижды в день по чайной ложке перед каждым приемом пищи;
- Отварите ромашку и бессмертник. Нужно взять по одной столовой ложке каждого ингредиента и залить их одним стаканом кипятка. Получившийся отвар необходимо принимать в течение трех недель по три раза в день перед едой. С такими же пропорциями можно заваривать ирис с горькой полынью. Считается, что лечение поджелудочной железы травами является очень эффективным методом борьбы с панкреатитом;
- Приготовьте овсяный отвар. Это сделать очень просто – нужно залить кипятком полкилограмма овса, дать ему настояться в течение 40 минут, затем процедить отвар и пить по полстакана трижды в день. Точно так же заваривается петрушка, но заливать ее нужно не водой, а молоком.

- Диета при воспалении поджелудочной железы. Рацион больного панкреатитом должен включать в себя продукты с содержанием белков, жиров и углеводов. То есть, нельзя сказать, что питание при воспалении поджелудочной железы сильно ограничено и однообразно. Больному разрешается есть:
- Сухари из белого хлеба
- Нежирные сорта рыбы и мяса (курятина, говядина, кролик, индюшатина)
- Яичные белки (из них разрешается готовить омлет)
- Овощные пудинги
- Крем-супы
- Компоты
- Кисели
- Мусы

Все вышеперечисленные продукты должны быть правильно приготовлены. Их ни в коем случае нельзя жарить и заправлять острыми специями. Если вы любите фрукты, то нужно узнать у врача, можно ли вам их есть при воспалении поджелудочной железы. Ведь в некоторых фруктах содержатся кислоты, которые раздражают стенки поджелудочной железы, чем только усугубляют воспаление в этом органе.
Диагностика заболеваний поджелудочной железы
Чтобы понять, почему болит поджелудочная железа, при обследовании врач выслушает все ваши жалобы, соберет анамнез, осмотрит вас, назначит необходимые инструментальные и лабораторные обследования. Чаще всего больные жалуются на сильную боль в животе, которая локализуется в зависимости от пораженной части поджелудочной железы. Боль с правой стороны над пупком и под ребрами, говорит о нарушении работы головки органа. Болезненность в эпигастральной области значит, что поражено тело железы, с левой стороны под ребрами — хвост. Если боли «разлитые» или опоясывающие в верхней половине живота, скорее всего, поражен весь орган. Боли появляются после приема пищи, отдают в левую стороны грудной клетки (в лопатку и спину).
Врач обязательно должен обратить внимание на ваш внешний вид, цвет слизистых оболочек и кожи. Специалист знает, как проверить поджелудочную железу, чтобы отличить боли, вызванные поражением поджелудочной железы, от спровоцированных заболеваниями поперечной ободочной кишки
Доктор может использовать следующий прием: сначала он проведет пальпацию больного в положении на спине, затем повернет его на левый бок и повторит процедуру. Если боли связаны с дисфункцией поджелудочной железы, во второй раз они будут менее интенсивными. При болезнях поперечной ободочной кишки боли не ослабнут.
В случае если врач решит провести какие-либо лабораторные исследования, скорее всего, его будут интересовать уровень панкреатических ферментов эластазы, фосфолипазы А, дезоксирибонуклеазы, a-амилазы, липазы, трипсина в сыворотке крови. Другие способы диагностики — определение уровня панкреатических ферментов в крови с использованием стимуляторов секреции, исследование мочи на а-амилазу, химотрипсина и трипсина в кале, ПАБК-тест, проба Лунда.
Наиболее доступный метод, получивший распространение, — определение уровня а-амилазы в моче и крови. С той же целью — выявление внешнесекреторной недостаточности поджелудочной железы — применяют ПАБК (РАВА)-тест. Менее распространенным методом определения внешнесекреторной недостаточности является определение количества жиров в кале. Цель анализа — сравнить количество жиров, выделившихся с калом, с их количеством, поступившим в организм больного. При этом в течение 3 дней больной придерживается определенной диеты. 
Для исследования возможных нарушений углеводного обмена назначают исследование количества глюкозы в крови больного и толерантность к ней. Для определения заболеваний пользуются также иммунологическими и инструментальными методами исследования.
Из рентгенографических методов чаще всего назначают обзорную рентгенографию поджелудочной железы как наиболее простой и доступный метод. С ее помощью, основываясь на изображении тени, можно определить, увеличена поджелудочная железа или нет. Изменение размера отчетливо видно на компьютерной томографии и ангиографии.
Важное место среди методов диагностики заболеваний поджелудочной железы занимает ультразвуковое исследование. При помощи ультразвуковой сканограммы специалист может дать точный ответ на вопрос о локализации, форме, размере, характере контуров, толщине, структуре железы, состоянии органов и тканей, которые ее окружают
Если эхогенность повышена, то это может свидетельствовать о заболевании.
Основные причины воспаления поджелудочной железы
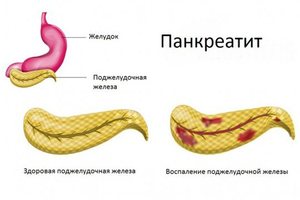 Наш организм без поджелудочной железы полноценно перестанет работать, так как это жизненно важный орган, который участвует в пищеварительной системе. Железа в ответе за то, чтобы правильно усваивались и перерабатывались все органические вещества, которые поступают в человеческий организм с употреблением пищи. Помимо этого, этот орган в крови регулирует количество сахара.
Наш организм без поджелудочной железы полноценно перестанет работать, так как это жизненно важный орган, который участвует в пищеварительной системе. Железа в ответе за то, чтобы правильно усваивались и перерабатывались все органические вещества, которые поступают в человеческий организм с употреблением пищи. Помимо этого, этот орган в крови регулирует количество сахара.
Множество людей привыкли считать то, что от воспаления панкреатита, как правило, страдают те, кто в значительном количестве принимают алкогольные напитки. Но в действительности причин, которые способны вызвать воспалительный процесс поджелудочной железы, гораздо больше. С учетом данных статистики врачей, в 40% случаев медики вообще не могут установить, по какой причине воспалилась поджелудочная железа.
Опишем только основные причины, которые могут провоцировать этот процесс:
- Чрезмерный прием спиртного;
- Сопутствующие болезни у человека сердечнососудистой и эндокринной систем;
- Сопутствующие заболевания двенадцатиперстной кишки и желчного пузыря (к примеру, если развилась язва или холецистит);
- Постоянные приемы антибактериальных средств, оказывающих побочное влияние на поджелудочную железу;
- Рубцы на органах системы пищеварения, появившиеся в результате режущих и колотых травм брюшной полости или хирургической операции;
- Наличие в организме человека инфекций и вирусов;
- Анатомические врожденные патологии развития поджелудочной железы (к примеру, панкреатит может появиться, если на поджелудочной железе развилась опухоль);
- Генетическая расположенность к панкреатиту;
- Если есть наличие в организме человека глисты и иные паразиты.
Признаки болезней поджелудочной железы
Общие симптомы заболевания органа:
- Во время острой стадии вверху брюшной полости — режущая, невыносимая боль; больной не может лежать, настолько острые болевые ощущения, он непрерывно сидит чуть наклоненным туловищем вперед. При хронической — боль тупая, тянущая, ноющая.
- Рвота, не приносящая облегчения, и тошнота.
- Во рту появляется ощутимая сухость, сопровождающаяся отрыжками и икотой.
- Диарея — поносы или запоры, живот часто вздувается.
- Учащенный пульс, высокая температура, сниженное артериальное давление.
- Тошнота.
- Учащеная рвота с желчью.
- Интоксикация в виде слабости, головной боли, потливости, повышения или понижения температуры и т. д.
Основные болезни железы:
- панкреатит (острый и хронический),
- Сахарный диабет первого типа,
- муковисцидоз,
- кистозные образования и доброкачественные опухоли,
- панкреонекроз,
- рак.
Характерные симптомы конкретной болезни: Муковисцидоз — наследственное заболевание. Секреторная жидкость, вырабатываемая железой, становится слишком густой и забивает протоки, то есть не может выйти в 12-перстную кишку и начинает переваривать ткани самого органа. Его особенности:
- Схваткообразная боль в районе кишечника.
- Мелкие кристаллы соли на коже.
Сахарный диабет I типа — железа мало вырабатывает инсулина, повышается количество сахара в крови. Характерно проявление жажды и кожного зуда. При пропуске приёма инсулина возникает гипогликемия в виде потливости, тахикардии, острого ощущения голода.
Киста — это полость в теле поджелудочной железы, затрудняющая ее работу, вследствие этого ферментов производится недостаточно. Для болезни характерна повышенная температура.
Панкреонекроз вызывает гибель клетки, поэтому всегда присутствует острая боль, вплоть до шока.
Рак поджелудочной железы на раннем этапе можно определить при помощи УЗИ.
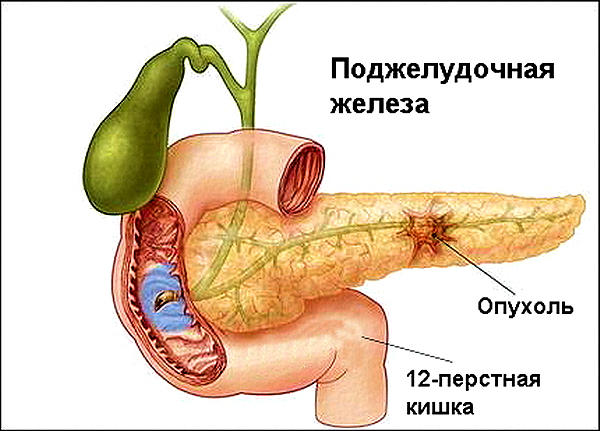 Признаки болезни:
Признаки болезни:
- Боль вверху живота, переходящая к спине.
- Жалобы на слабость, усталость.
- Плохой аппетит.
- Снижение веса тела.
- Бледность, на последней стадии — желтушность кожных покровов.
- Повышение температуры.
- Диспепсические расстройства стула.
Режим и рацион при панкреатите
За один приём больной должен употреблять не более двухсот граммов еды. За день предусмотрено порядка 5-6 приёмов пищи с промежутком в 2,5-3 часа.
Диетическое питание «Стол №5» учитывает все потребности больного, страдающего от воспалений поджелудочной железы. В сутки энергетическая ценность должна равняться 2500-2600 ккал. Количество жирной пищи и углеводсодержащих продуктов уменьшают, объём белков повышают.
При острой форме панкреатита оздоравливающее питание должно включать жидкие каши, паровые блюда.
Каши из ячменя, пшена, кукурузы и перловки будут дополнительно нагружать ЖКТ, поэтому следует их исключить. Супы на молоке или на крутом мясном/рыбном бульоне также лучше не употреблять – овощной будет значительно полезнее. В приготовленную пищу можно добавить сметану или небольшое количество сливочного масла. В процессе приготовления блюда добавлять жиры запрещено.

Хорошо влияет на поджелудочную железу травяной чай из березовых почек, бессмертника, зверобоя и ромашки
При патологических состояниях поджелудочной железы запрещено употреблять в пищу:
- бобы, горох (в т. ч. шоколад);
- газированную воду;
- капуста, редис, зелень с высоким содержанием кислот;
- специи;
- свежевыпеченные хлебобулочные изделия;
- жирные мясные продукты, мясо птицы, рыба, сыры;
- фрукты и ягоды с повышенным содержанием кислот;
- консервированные продукты;
- грибы.
Питание, которое провоцирует желчный пузырь работать с чрезмерной нагрузкой, может стать причиной проявления острой формы панкреатита.
Если выполнять назначения специалиста, не игнорировать диету и в меру заниматься спортом, вполне возможно жить долгой нормальной жизнью. Полный отказ от алкогольных напитков поможет уменьшить риски воспаления поджелудочной железы и больше не вспоминать о неприятных симптомах, сопутствующих панкреатиту
Важно в любых стрессовых ситуациях сохранять спокойствие, не поддаваться эмоциям в момент негатива, не переживать понапрасну
Читайте статью по теме: Питание при панкреатите
Симптомы и признаки
Не всегда симптомы заболевания поджелудочной железы имеют выраженный характер, поэтому заподозрить его наличие на начальных этапах развития не во всех случаях удается вовремя. Но все же существуют определенные признаки, которые помогают самостоятельно выявить проблемы с железой и своевременно обратиться к врачу. К таковым относятся:
- тошнота – она может быть слабой и не сопровождаться рвотными позывами;
- нарушение стула – в данном случае человека может беспокоить как запор, так и диарея;
- отвращение к жирной пище;
- снижение веса;
- наличие в каловых массах непереваренных кусочков пищи и повышенное содержание в них жира.
Изначально эти признаки заболевания поджелудочной железы имеют слабовыраженный характер. Но по мере развития болезни они становятся сильнее и клиническая картина начинает включать в себя:
- изжогу, тошноту, перерастающую в рвоту;
- частые запоры и диареи;
- снижение аппетита;
- неутолимую жажду;
- болезненные ощущения в проекции поджелудочной;
- слабость;
- учащенное мочеиспускание и т.д.
Однако нужно отметить, что симптомы болезни поджелудочной железы могут быть различными. Все зависит от типа заболевания, которым страдает человек. Если у него наблюдается повреждение клеток, отвечающих за синтез инсулина (гормона, ответственного за расщепление и усвоение глюкозы), то в этом случае у него могут периодически возникать следующие симптомы:
- жажда и сухость во рту;
- частые позывы к мочеиспусканию;
- необъяснимое уменьшение массы тела;
- снижение либидо и нарушение эрекции;
- повышение уровня сахара в крови (данный симптом можно определить путем использования домашнего глюкометра);
- снижение суточного количества диуреза;
- появление на теле ран, которые на протяжении длительного времени не заживают;
- побледнение и сухость кожных покровов.
 Основные симптомы нехватки инсулина в организме
Основные симптомы нехватки инсулина в организме
Если же у человека отмечается воспаление тканей поджелудочной и нарушение в ней оттока панкреатического сока, то это свидетельствует о развитии панкреатита. Как правило, в 90% случаев он развивается стремительно, сопровождаясь выраженной клинической картиной. При остром панкреатите у людей чаще всего появляются следующие признаки болезни:
- острая боль в левом или правом подреберье (в зависимости от того, какая часть поджелудочной железы воспалилась), которая может отдавать в лопатки и поясничный отдел;
- рвота, не приносящая никакого облегчения;
- учащение сердцебиения;
- слабость;
- лихорадка;
- повышение температуры;
- жидкий жирный стул.
Важно! Все эти симптомы при проблемах с поджелудочной железой свидетельствуют о развитии острого панкреатита. В данном случае человек нуждается в срочной госпитализации, так как если вовремя не купировать болевой приступ и не снять воспалительные процессы в железе, то это может стать причиной не только ее полной дисфункции, но и возникновения в ней гнойных процессов с дальнейшим развитием сепсиса и перитонита
Диета при хроническом панкреатите
Острые периоды у заболеваний поджелудочной железы сменяются длительными ремиссиями. В это время меню можно расширить за счет:
- вчерашнего хлеба, сухариков и галет;
- небольшого количества сливочного масла;
- разрешенных сладостей и фруктов;
- очень слабого кофе с молоком;
- неострого мягкого или полутвердого сыра в виде заправки к макаронам.
Женщинам очень трудно дается такая диета из-за запрета на шоколад и пирожные. Но немного меда на галете или зефир скрасят непривычный рацион. Если период ремиссии длительный, а без любимых блюд невыносимо, можно позволить их себе, но совсем немного.

Из сладостей можно позволить себе зефир к чаю
Таблица. Примерное меню при хроническом панкреатите.
| День недели | Завтрак | Обед | Ужин |
|---|---|---|---|
| Понедельник | Овсянка, чай, галеты. | Суп-пюре с сельдереем, отварная рыба с овощами, компот. | Спагетти с сыром, компот. |
| Вторник | Творожный пудинг, чай с медом. | Овощной крем-суп, запеченное куриное филе со свеклой, травяной чай. | Молочные сосиски с овощами, слабый кофе с молоком. |
| Среда | Сырники с медом, слабый кофе с молоком. | Рисовый суп, паровые тефтели, чай с зефиром. | Любая каша и кисель. |
| Четверг | Протертая морковь со свеклой, парная рыба, сок. | Суп с фрикадельками, гречневая каша с кусочком отварной курицы, кисель. | Пирог из тыквы, компот. |
| Пятница | Куриные паровые котлеты с пюре, шиповниковый отвар. | Овощной суп, куриное филе с рисом, кисель. | Парной белковый омлет, слабый кофе с молоком, галета. |
| Суббота | Макаронные изделия с сыром, молоко. | Суп-лапша с курицей, котлеты из рыбы на пару с морковкой, чай. | Ломтик отварной телятины с пюре, чай. |
| Воскресенье | Яйцо всмятку, чай с сухариками. | Крем-суп из картофеля, запеченные овощи, ломтик отварной говядины, сок. | Куриная грудка на пару с картошкой, кисель. |

Запеченные яблоки