Гипоксия плода
Содержание:
- Стадии гипоксии
- Что такое гипоксия при беременности, и когда ее можно ожидать
- Причины и классификация гипоксии
- Online-консультации врачей
- Хроническая гипоксия плода
- Симптомы
- Причины
- Диагностика Гипоксии плода:
- К каким докторам следует обращаться если у Вас Гипоксия плода:
- Лечение
- Симптомы гипоксии плода
- Диагностика гипоксии врачами
- Гипоксия плода: причины
Стадии гипоксии
В результате недостаточного поступления крови к тканям плода в крови начинает накапливаться углекислый газ. Это приводит к уменьшению рН. Данное состояние называют ацидозом. Кровь становится слишком кислой. В результате ухудшается сердечная деятельность, инактивируются отвечающие за рост плода ферменты. При исследовании функции сердца плода определяется тахикардия и экстрасистолы (внеочередные сердечные сокращения).
В течении хронической гипоксии выделяют три стадии: компенсации, субкомпенсации и декомпенсации. В фазе компенсации никаких нарушений нет, так как они полностью компенсируются внутренними механизмами. Постепенно их резервы истощаются, но критических изменений ещё нет – это фаза субкомпенсации. Если патогенетические механизмы гипоксии не прерваны, она остается тяжелой и длительно сохраняется, наступает фаза декомпенсации, когда организм плода уже не в состоянии поддерживать нормальные метаболические процессы.
Компенсация. Кратковременное состояние гипоксии компенсируется за счет внутренних механизмов плода. Его организм повышает выброс гормонов коры надпочечников. Кроме того, возрастает количество в крови красных кровяных телец, которые переносят кислород. Учащение пульса тоже является компенсаторной реакцией. Чем чаще сокращается сердце, тем сильнее циркулирует кровь, снабжая ткани кислородом. У плода возрастает систолическое артериальное давление. При этом сердечный выброс остается неизменным (во время одного сокращения сердце выбрасывает такое же количество крови, что и обычно). Субъективно женщина может ощутить в этот период возрастание активности плода. В ходе диагностики определяется увеличение частоты дыхательных движений.
Субкомпенсация. Если состояние гипоксии сохраняется длительное время, активируются дополнительные патогенетические механизмы. Активируется анаэробный гликолиз. Это процесс переработки глюкозы без участия кислорода. У взрослого человека он обычно задействуется во время физической нагрузки, когда потребность тканей в кислороде резко возрастает, но дыхательная система не способна обеспечить её в полной мере. Однако для плода это состояние опасно, так как оно ведет к накоплению большого количества молочной кислоты – метаболита, образующегося в процессе анаэробного гликолиза. Это смещает рН крови в кислую сторону.

При длительном кислородном голодании плод уменьшает кровоснабжение менее важных для выживания органов. Происходит ухудшение циркуляции крови в коже, кишечнике, печени и почках. При этом поддерживается адекватная перфузия миокарда, головного мозга, надпочечников (у плода это один из важнейших органов, вырабатывающих большое количество гормонов). Однако в результате перераспределения кровотока по центральному типу в периферических тканях продолжает накапливаться молочная кислота, и метаболический ацидоз (закисление крови) усугубляется. Со временем двигательная активность плода уменьшается. В ходе диагностики определяется сниженная частота сердечных сокращений. Уменьшается и число дыхательных движений.
Декомпенсация. Если гипоксия тяжелая, и продолжается долго, со временем истощаются надпочечники. Уменьшается выработка гормонов как мозгового вещества, так и коры. Клинически это проявляется снижением артериального давления, дальнейшим уменьшением частоты сердечных сокращений. Из-за продолжающегося снижения рН крови увеличивается проницаемость сосудистой стенки. Это приводит к тому, что жидкость выходит из сосудов в ткани. В результате кровь становится слишком густой, эритроциты склеиваются, внутри артерий и вен формируются тромбы.
Нарушается и электролитный обмен. В крови становится слишком много калия, но мало магния и кальция. В итоге может развиться ДВС-синдром. Это состояние, при котором вначале образуется большое количество тромбов, а затем свертывающая система крови истощается, что чревато кровоточивостью сосудов.
Наиболее опасным проявлением декомпенсированной формы гипоксии плода остается гипоксическая энцефалопатия. Она развивается, когда кислорода не хватает для адекватного кровоснабжения головного мозга. Причины этого состояния:
- снижение артериального давления;
- спазм сосудов;
- перекрытие их просвета образовавшимися внутрисосудистыми тромбами;
- застой венозной крови в головном мозге и его отёк;
- нарушение электролитного обмена;
- мелкие кровоизлияния в ткань мозга в случае развития ДВС-синдрома.
Возможны необратимые повреждения головного мозга, которые в дальнейшем скажутся на нервном, интеллектуальном и психическом развитии ребенка.
Что такое гипоксия при беременности, и когда ее можно ожидать
Официальное определение гипоксии при беременности гласит, что это — нехватка кислорода в организме ребенка, способная привести к печальным последствиям в умственном или физическом развитии. Пока малыш в утробе, мамочка обеспечивает его питательными веществами и кислородом при помощи плаценты. Если же кислорода нет вообще или его недостаточно, то это негативно сказывается на нервной, сердечно-сосудистой системе карапуза.
загрузка…
Гипоксия может появиться на ранних, а также на более поздних сроках беременности, поэтому будущая мамочка не должна терять бдительности. К сожалению, многие беременные, ощущая дискомфорт внутри себя не спешат обратиться к врачу для обследования.
Чтобы исключить проявление негативных последствий гипоксии, достаточное количество кислорода для малыша необходимо обеспечить не позднее, чем на седьмые сутки после начала голодания.
Причины и классификация гипоксии
Гипоксия плода различается по своим характеристикам, тяжести проявлений, механизм ее развития и протяженности воздействия. Есть три основных вида гипоксии:
- Острая гипоксия может возникать при осложненных родов;
- Подострая развивается за 1-2 дня до процесса родов;
- Хроническая гипоксия прогрессирует в период вынашивания ребенка постепенно в течение длительного времени.
Это состояние могут спровоцировать некоторые системные болезни беременной женщины, к которым можно отнести следующие причины:
- Железодефицитная анемия, при ней нарушается транспортировка к тканям организма клеток кислорода;
- Заболевания сердечно-сосудистой системы, вызывающие спазмы сосудов, в частности мозга и ухудшение кровоснабжения плода;
- Патологии внутренних органов (пиэлонефрит, заболевания мочевыделительной системы);
- Хронические болезни органов дыхания, такие, как бронхиальная астма, астмоидный бронхит;
- Отклонения в работе эндокринной системы – сахарный диабет.
Большое значение при развитии хронической гипоксии ребенка имеют вредные привычки будущей матери. Беременная женщина ни в коем случае не должна употреблять спиртные напитки и курить. Все токсины, как и полезные вещества, попадают в кровь малыша и вызывают негативные последствия.
отслоение плаценты
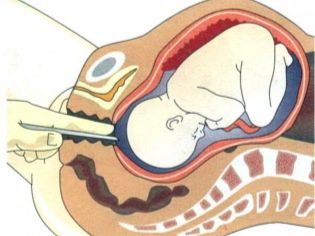
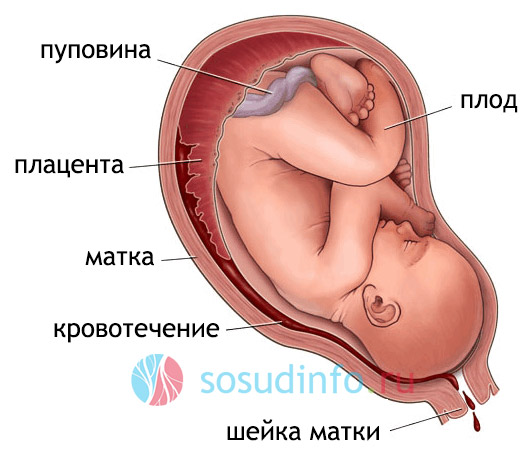
Другими вескими причинами для развития гипоксии ребенка могут быть возможные аномалии в развитии плаценты, пуповины, перенашивание при беременности или повышенный тонус матки, прочие отклонения от нормального природного алгоритма вынашивания ребенка, наиболее частым и опасным фактором для острой внутриутробной гипоксии может являться преждевременная отслойка нормально расположенной плаценты. Гипоксию плода способны вызывать и инфицирование плода в утробе матери, пороки в его развитии, несовместимость крови плода по резус-фактору с кровью матери – это состояние вызывает гемолитическую болезнь, оно одинаково опасно для будущего ребенка и самой женщины. При тяжелых родах может возникнуть гипоксия мозга новорожденного, вызванная механическим фактором – длительное сдавливание головки в родовых путях, обвитие вокруг шеи пуповины, а также попадание в дыхательные пути слизи и околоплодных вод. Это осложнение родов называется асфиксией и требует проведения реанимационных мероприятий. Сочетание острой и хронической форм гипоксии является наиболее неблагоприятным в прогнозах развития осложнений у малыша при рождении.
Online-консультации врачей
| Консультация специалиста по лечению за рубежом |
| Консультация детского психолога |
| Консультация дерматолога |
| Консультация офтальмолога (окулиста) |
| Консультация андролога-уролога |
| Консультация кардиолога |
| Консультация уролога |
| Консультация психиатра |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация семейного доктора |
| Консультация сексолога |
| Консультация пульмонолога |
| Консультация специалиста по лазерной косметологии |
| Консультация сурдолога (аудиолога) |
| Консультация психолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Хроническая гипоксия плода
Хроническая форма гипоксии, безусловно, является серьезным состоянием, однако в отличие от острой, наиболее благоприятна, так как развивается постепенно, может быть обнаружена на ранних этапах и при своевременном должном лечении хорошо купируется. Тяжелые формы хронической гипоксии встречаются нечасто.
Проявления внутриутробной гипоксии во многом зависят от процессов, происходящих в плаценте, а именно – в ее кровотоке. Если плацентарное кровообращение нарушилось вследствие заболеваний матери либо плода, то есть имеет вторичный характер, сначала появятся признаки этих заболеваний (почечная недостаточность, выраженная анемия и прочие).
Если внутриутробную гипоксию спровоцировало нарушение плацентарного кровотока первичного характера, беременная может длительное время не чувствовать изменений состояния плода и своего, соответственно.
Клиническая ситуация при хронической гипоксии, в отличие от острого кислородного голодания, характеризуется постепенным, длительным нарастанием признаков недостатка кислорода у развивающегося плода.
Первыми симптомами являются изменения привычного режима двигательной активности плода и учащение биения его сердца.
Как правило, большинство беременных чутко улавливают первые признаки неблагополучия в поведении плода. В первую очередь – когда его двигательная активность становится необычной. Самостоятельно движения плода женщины ощущают после 5-го месяца (у повторно рожающих — немного раньше) беременности. Количество движений плода и их интенсивность за сутки распределяются неравномерно, поэтому одно только усиление двигательной активности для диагностики малозначимо
Диагностически важно не количество ощущаемых шевелений плода за один «сеанс», а чередование эпизодов с определением промежутка между ними
Обычно интенсивнее плод двигается в вечернее время, а также ночью, он продолжает двигаться не дольше двух минут (за один эпизод) с одно- или двухчасовым интервалом. Условно за норму принимается одно либо два шевеления в течение часа. Самодиагностика в данном случае может привести к некорректным выводам, поэтому необходимо получить рекомендации по правильному подсчету у специалиста.
Не менее важным признаком гипоксии считается частота сокращений сердца плода. Его измеряют во время каждого планового посещения беременной.
Итак, если беременной отмечаются перемены в привычной двигательной активности плода, а доктор обнаруживает изменение количества его сердечных сокращений, необходима более подробная диагностика гипоксии плода.
Симптомы
В первые недели распознать гипоксию очень трудно, она практически никак себя не проявляет
Наличие факторов риска заставляет женщину и акушера-гинеколога с повышенным вниманием следить за состоянием здоровья будущей матери, производить косвенную оценку состояния плода. Необходимо компенсировать возможную анемию, обеспечить полноценное питание, отдых и пребывание на свежем воздухе
После 20-й недели уже созревающий плод начинает активную жизнедеятельность, по выраженности и интенсивности которой можно судить о его состоянии. Если плод вдруг стал менее активным, меньше двигается и «пинается», то это может свидетельствовать о начале развития кислородного голодания, необходимо немедленно обратиться к врачу для проведения полноценной диагностики.
Начальные этапы развития гипоксии проявляются тахикардией – учащением сердцебиения. О прогрессировании кислородного голодания свидетельствует брадикардия (урежение пульса) и снижение активности, сердечные тоны приглушены. В околоплодных водах могут появиться примеси первородного кала, мекония. Это говорит о тяжёлой гипоксии плода и требует принятия экстренных мер для спасения жизни будущего ребёнка.
Причины
Людей интересует из-за чего случается гипоксия плода. По мнению большинства специалистов, имеется множество причин из-за которых возникает данное состояние. Гипоксия может быть от следующих заболеваний, которыми страдает беременная женщина:
- патологии сердца или сосудов;
- анемия (при данном состоянии отмечается снижение общего количества гемоглобина, что приводит снижению доставки кислорода к тканям плода);
- системные заболевания (сахарный диабет, волчанка и др.);
- патологии дыхательной системы (астма, хроническая обструктивная болезнь легких, пневмония);
- патологии почек.
Частые причины гипоксии — нарушения в системе кровообращения через плаценту. К ним можно отнести:
- заболевания плаценты или пуповины;
- патологии родовой деятельности;
- поздний или ранний срок гестации.
Некоторые заболевания плода также могут привести к гипоксическому состоянию. К ним можно отнести любые пороки и инфекционные заболевания, развивающиеся во время внутриутробного периода. В некоторых случаях, к гипоксическому состоянию приводит гемолитическая болезнь новорожденного.
Нужно понимать, что любые заболевания матери, напрямую не приводящие к гипоксии плода, могут ухудшать состояние, повышая риск развития любых осложнений беременности, в том числе гипоксии
Именно поэтому так важно, чтобы беременная женщина следила за своим здоровьем и своевременно обращалась за помощью к специалисту
Патология плаценты и пуповины
Любые патологии (отслойка, преждевременное старение и т.д.) могут стать причиной гипоксии. Тоже самое происходит при деформации, перекрутке, обвитии и неправильном расположении пуповины.
Анемия
НаблюдениеСнижение гемоглобина у будущей мамы становится причиной гипоксии. При прогрессирующей анемии в разы возрастает нагрузка на сердечную мышцу. Рост плода замедляется, а обогащенная кислородом кровь поступает к тканям в недостаточном количестве. Организм способен в одиночку справиться с такой проблемой, беременная женщина – сложно.
Многоплодная беременность
При наличии двух и более плодов маточно-плацентарная система не способна в полном объеме обеспечить всем необходимым, включая кислород. Чтобы избежать таких осложнений, рекомендуется принимать витамины, больше отдыхать и правильно питаться.
Болезни плода
Гипоксия может быть вызвана обширными внутриутробными патологиями.
В их числе:
- обвитие, узлы на пуповине;
- врожденные патологии;
- гемолитическая болезнь;
- внутриутробные инфекции;
- внутричерепная травма;
- перенашивание беременности;
- сдавливание головки в родах.

Болезни становятся провокаторами
Заболевания матери
В числе провоцирующих факторов – болезни сердца, легких, почек, печени и крови. Также повышается риск гипоксии при эндокринных заболеваниях и онкологических процессах. Например, после предшествующих операций желательно проконсультироваться с узкопрофильным специалистом относительно предстоящей беременности.
Другие патологии:
- гормональные нарушения;
- резус-конфликт;
- инфекции мочеполовой системы;
- гестоз, токсикоз;
- сахарный диабет;
- эмоциональная нестабильность, стресс;
- болезни дыхательной системы.
Диагностика Гипоксии плода:
Для диагностики гипоксии оценивают состояние плода
Важно провести комплексное исследование, потому что значимость методов может быть разной. Актуален такой метод как аускультация
с его помощью выслушивают сердцебиения плода, применяя стетоскоп. Это специальная металлическая трубка с расширениями на концах в виде воронки. Врач оценивает частоту сердечных сокращений, их ритм, наличие шумов и звучность сердечных тонов.
Но точность результатов аускультативного метода, как считают современные медики, весьма сомнительна. Ведь в подсчете сердечных сокращений может быть ошибка – 10-15 ударов в минуту. Частоту с.с. нельзя подсчитать в период схваток при родах. Сердцебиение подсказывает, в каком положении в матке находится плод, есть ли там еще 1 или больше плодов. Во второй половине беременности сердце малыша легко услышать через живот матери.
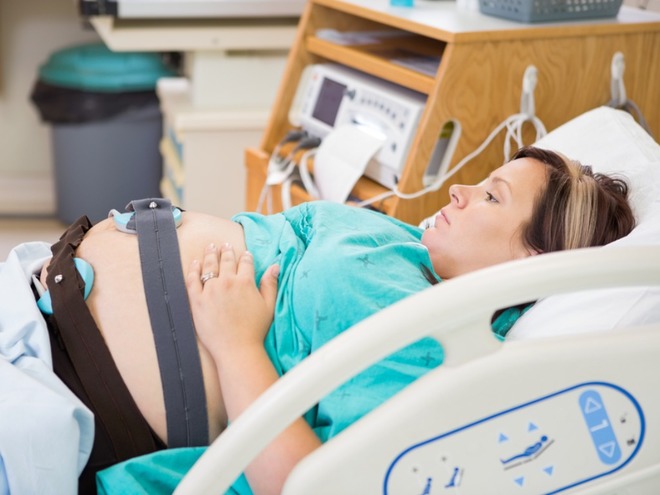
Кардиотокография – метод, который широко применяется при диагностике гипоксических состояний плода. Сокращенно он называется КТГ. Он проводится с помощью ультразвукового датчика, который фиксируется на животе женщины в тех точках, где сердцебиения слышатся наиболее четко. Сердечные сокращения при кардиотокографии записываются на бумаге. Для диагностики важна ч.с.с., частота акцелерации (учащения сердечных сокращений) и децелераций (урежения сердечных сокращений).
Акцелерации и децелерации могут иметь связь со схватками или возникают после шевеления плода или повышения маточного тонуса. О нормальном состоянии плода говорит появление акцелерации в ответ на движение плода или повышение тонуса матки (не менее 5 за пол часа). Допускаются только единичные децелерации, в норме их не должно быть или должен быть минимум.
В рамках рассматриваемого метода проводится НСТ – нестрессовый тест. С его помощью измеряют только акцелерацию (ускоренное развитие плода). Суть метода заключается в появлении акцелерации в ответ на самопроизвольные движения плода или спонтанные сокращения матки. Точность теста составляет 99%. Отсутствие учащения сердцебиения (нереактивный НСТ), особенно при повторном исследовании, может говорить о напряжении и истощении адаптационных и приспособительных реакций плода.
Чтобы информация, полученная выше описанными методами, была более достоверной, их следует комбинировать с определение биофизического профиля плода (БФП). Для этого разработаны 5 составляющих:
- дыхательные движения плода
- большие движения туловища плода
- объем околоплодных вод
- нестрессовый тест (описан выше)
- мышечный тонус плода
Диагностику проводят также с помощью допплерометрии. Это исследование кровотока в сосудах матки, пуповины и плода. От характера нарушений зависит степень выраженности гипоксии, что позволяет планировать будущее течение беременности и способ родов. Эффективен такой диагностический метод как ЭКГ плода, а также биохимические и гормональные методы исследования крови матери. Играет роль содержание в крови продуктов окисления жиров, определенных ферментов, кислотно-щелочное равновесие крови бемеренной и крови в пуповине.
Если у врача возникает подозрение на патологию, делают КТГ. Процедура не вызывает болезненных ощущений. Она выполняется с использованием датчика, который фиксирует биения сердца плода. Специалист должен сделать расшифровку, чтобы понять, в каком состоянии находится будущий ребенок. КТГ – диагностический метод, который применяется не только во время беременности, но и как плановая процедура в процессе родов.
Важное значение придают заключению УЗИ
Также обращают внимание на плаценту. О гипоксии может говорить ее патология – большая или маленькая для данного срока толщина, раннее созревание и отслойка раньше срока
С такими симптомами женщина должна лежать в стационаре с целью профилактики.
К каким докторам следует обращаться если у Вас Гипоксия плода:
Неонатолог
Педиатр
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гипоксии плода, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение
При диагностировании гипоксии плода женщина нуждается в госпитализации. Стационарно производится борьба с акушерско-гинекологическими и соматическими патологиями беременной и коррекция фетоплацентарного кровообращения. Необходим полный покой, полноценное питание, исключение любых внешних раздражителей.
Для коррекции гипертонуса матки назначаются папаверин, эуфиллин, дротаверин и другие спазмолитические препараты. Для снижения внутрисосудистой свертываемости крови – дипиридамол, пентоксифиллин и пр.
Препараты, способствующие нормализации внутриклеточной проницаемости – витамины Е, С, В6, глюкоза, глютаминовая кислота, антиоксиданты, нейропротекторы.
В качестве дополнительного способа лечения и в целях профилактики назначаются УФО, дыхательная гимнастика, индуктотермия.
Правильная и своевременная профилактика гипоксии плода заключается в предварительном выборе родовспоможения и правильном ведении родов, постоянном мониторинге состояния беременной и предупреждения родовых травм и внутриутробных инфекций, но в первую очередь необходимо уделить должное внимание сбору анамнеза женщины и её обследованию
Симптомы гипоксии плода
Гипоксия плода что это за явление известно многим будущим мамам. Кислородное голодание – диагноз, которым «пугают» многих беременных. Причем нередко данный диагноз ставится безосновательно, и назначается бесполезное лечение. Давайте определимся с тем как определить гипоксию плода, с помощью каких исследований и руководствуясь какими симптомами.
Заподозрить неладное может сама будущая мама со второй половины беременности, когда она начинает ощущать шевеления малыша. Нужно очень внимательно следить за частотой шевелений. Их должно быть не менее 10 в сутки, не менее 10 серий имеется в виду. Например, ребенок шевелился в течение пары минут – это один эпизод. Потом через час еще пару минут – второй эпизод и т. д. Есть мнение, что учащение шевелений, а также так называемая «икота» ребенка – это и есть симптомы гипоксии плода, однако врачи говорят, что намного показательнее наоборот уменьшение количества шевелений и вообще их отсутствие.
При подозрении на патологию, женщине рекомендуют выполнить КТГ – это абсолютно безболезненная процедура, при которой, с помощью датчика, фиксируют сердцебиение плода. Опытный специалист, сделавший расшифровку, сможет точно сказать, как чувствует себя ребенок. КТГ принято делать не только во время беременности и при подозрении на гипоксию, но и в качестве плановой процедуры во время родов.
Другой способ отследить работу сердца и в целом кровоснабжение в плаценте и пуповине – это допплерография. Выполняется данная процедура на оборудовании для обычного УЗИ, и длится приблизительно столько же.
Также заподозрить неладное по частоте сердцебиения может врач, который прослушивает его через брюшную стенку с помощью акушерского стетоскопа. Приглушенное сердцебиение бывает только в том случае, если плацента располагается по передней стенке. По сердцебиению же можно определить в каком положении находится плод в матке, один ли он там (когда-то таким образом у женщин диагностировали многоплодную беременность). Сердцебиение начинает четко прослушиваться через брюшную стенку со второй половины беременности. Но даже в ее конце у вас вряд ли получится услышать самостоятельно сердцебиение малыша с помощью фонендоскопа. Резкое снижение частоты сердцебиений – такие тоже гипоксия плода признаки имеет. Благо, врач прослушивает сердечко малыша при каждом визите женщины, потому хронический процесс можно заподозрить на ранней стадии.
Кроме того, врачи обращают внимание на заключения УЗИ. Косвенно говорить о гипоксии могут патологии плаценты – ее слишком большая или наоборот слишком маленькая для срока толщина, а также ее отслойки и преждевременное созревание
При таких диагнозах женщин нередко кладут с профилактической целью в стационар.
Также гипоксия плода симптомы дает в случае имеющегося у матери гестоза, сахарного диабета, при сильном кашле (особенно при коклюше), бронхиальной астме, при длительном пребывании в душном помещении, лежании на спине (передавливается полая вена) и т. д.
Последствия гипоксии плода разнятся в зависимости от того – острое это состояние или хроническое. Скажем, при преждевременном созревании плаценты или курении женщины во время беременности, плоду регулярно не хватает кислорода, но нехватка эта не столь явная, чтобы нанести смертельный удар. Дети, длительно страдающие гипоксией внутриутробно, нередко рождаются слабыми, с малым ростом, весом, даже если по срокам доношены. Намного тяжелее гипоксия острая. К примеру, при полной преждевременной отслойке плаценты плод может погибнуть от нехватки кислорода за несколько минут. При отслойке плаценты нарушается связь материнского и детского организмов. При острой гипоксии нужно срочно провести операцию кесарево сечение. Только так есть шанс спасти ребенка.
И если предотвратить острую гипоксию плода порой невозможно, то с хронической можно успешно бороться. Во-первых, необходимо избавиться от вредных привычек и по возможности больше бывать на свежем воздухе. Во-вторых, регулярно посещать врача и делать все необходимые анализы и обследования в нужные сроки. В-третьих, следить за тем, чтобы в пищевом рационе имелось достаточно продуктов, богатых железом (во избежание железодефицитной анемии – частой причины хронической гипоксии плода). И в-четвертых, не забыть рассказать врачу об имеющихся у вас заболеваниях органов дыхания и других хронических заболеваниях различных систем организма, если они имеются.
Диагностика гипоксии врачами
Определить развитие болезни на ранней стадии проблематично
Врач обращает внимание на низкий уровень гемоглобина в крови, рекомендуется пройти комплексную диагностику. Оптимальный период – 17-20 акушерских недель
Допплерометрия
Путем клинического исследования оцениваются главные параметры кровотока маточно-плацентарной системы. Этим же способом определяются внутриплацентарный и плодовый кровоток, характеристики таковых.
Этот метод диагностики контролирует «сообщение» матери и еще не рожденного ребенка, фиксирует малейшие отклонения кровотока. Оценка производится на всех участках кровеносной системы плода.

Пройдите комплексную диагностику
Ультразвуковое исследование (УЗИ)
Таким клиническим методом определяются физиологические параметры крохи, внутриутробные патологии, расположение плода в матке, дается оценка состояния околоплодных вод, внутренних органов и строения пуповины.
Если малыш отстает в развитии и по физическим параметрам не соответствует установленному акушерскому сроку, высока вероятность кислородного голодания.
Аускультативные признаки гипоксии плода
Если частота сердечных сокращений менее 110 ударов в минуту, у плода прогрессирует выраженная брадикардия. Если указанный показатель превышает 170 ударов в минуту, речь идет о прогрессирующей тахикардии.
Кардиотокография
Этот метод одновременно анализирует сокращения матки и сердцебиение плода. Результат оценивается по шкале Савельевой.
Возможны следующие результаты:
- 4 балла и менее – состояние плода критическое;
- 5-7 баллов – начальные признаки гипоксии плода;
- 8-10 баллов – полноценное функционирование эмбриона.

Стандартного подхода нет
Как определить гипоксию плода с помощью проб
Такое обследование проводится, чтобы спровоцировать симптомы гипоксии, которые возникают спонтанно и не имеют определенной закономерности. При проведении гипоксических проб можно установить особенности адаптации плода.
Беременной женщине предстоит пройти.
- Функциональную нагрузку. При умеренной нагрузке на организм определяется изменение сердечных ритмов, например, когда будущая мамочка неспешно поднимается по лестнице.
- Окситоциновый тест. Беременной капельно внутривенно вводится гормон окситоцин вместе с глюкозой, стимулирует сокращение матки, влияет на показатели кровотока в плацентарных сосудах.
- Пробу с задержкой дыхания. В нормальном состоянии на вдохе сердцебиение уряжается, а на выдохе учащается. При гипоксии этот механизм нарушается.
- Холодовая проба. На живот беременной женщины кладется холодный предмет. В здоровом организме частота сердечных сокращений уряжается, а при кислородном голодании остается неизменной.
Амниоцентез
Исследуется околоплодная жидкость, патологии которой также могут привести к гипоксии. Амниоцентез назначается только по показаниям, результаты исследования порой неоднозначные.
Анализ может показать мелкие частицы мекония, инфицирование околоплодных вод, определяет кислотно-щелочную реакцию среды, в которой обитает эмбрион.
Гипоксия плода: причины
бронхиальной астмыбронхита
- внутриутробное инфицирование;
- продолжительное давление на головку в момент родов;
- врожденные пороки развития;
- гемолитические заболевания.
Заболевания и состояния матери
Физиологическая перестройка
- Повышается частота сердечных сокращений, склонность к свертываемости крови. На 30-40% увеличивается объем циркулирующей крови в сосудах.
- Понижается сила сердечных сокращений, уменьшая приток крови к матке.
- Ослабляются стенки вен под воздействием прогестерона — гормона, который обеспечивает вынашивание беременности, расслабляя мышцы матки.
- Мышца, разделяющая брюшную и грудную полость (диафрагма), на последних месяцах беременности поднимается выше за счет роста плода и повышения давления в брюшной полости.
- Матка по мере своего роста давит на вены в малом тазу, по которым кровь возвращается от ног, затрудняя ее отток.
Железодефицитная анемия эритроцитованемииПоражения сердечно-сосудистой системы
- Врожденные и/или приобретенные пороки сердца и сосудов. При тяжелых пороках беременность противопоказана, поскольку возможна гибель будущей матери.
- Миокардит (воспаление сердечной мышцы) и эндокардит (воспаление внутренней оболочки сердца) — тяжелые состояния, которые являются осложнениями других заболеваний (инфекционных, аутоиммунных).
- Варикозное расширение вен и тромбофлебит (воспаление вен).
- Повышение артериального давления, стенокардия и другие.
Заболевания органов дыханияхроническая обструктивная болезнь легкихИзменение гормонального балансасахарном диабетещитовидной железыКурениеСтресс, недосыпание и психоэмоциональное напряжениестрессакортизолаВнутриутробная инфекцияИнфекционные заболеваниябактериямивирусамигрибкамимикоплазмацитомегаловирускраснухигриппастрептококкистафилококкиотекаинтоксикацияОтравления и интоксикациирвотыпоносаповышается температураотравленииПатология со стороны маткиЭндометриозПодробнее об эндометриозеАномалии строения матки:
Нарушение маточно-плацентарного кровотока
Эклампсия или преэклампсиягестозтоксикозартериальное давлениеПреждевременная отслойка плацентыотслойкегематомаматочное кровотечение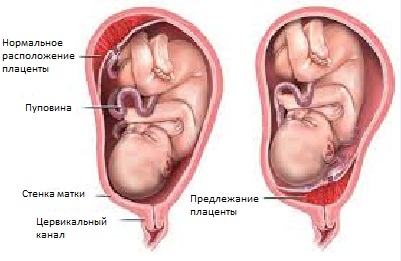 Нарушение прикрепления плаценты — предлежание плацентыПереношенная беременность или преждевременное старение плаценты
Нарушение прикрепления плаценты — предлежание плацентыПереношенная беременность или преждевременное старение плаценты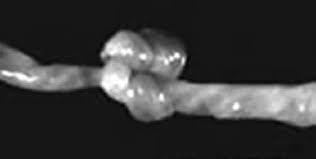 Аномалии пуповиныпуповинабеременностиАномалия плацентыИнфаркт плаценты
Аномалии пуповиныпуповинабеременностиАномалия плацентыИнфаркт плаценты
Особенности течения и осложнения настоящей беременности
Угроза преждевременных родовИстинный повышенный тонус маткиМногоплодная беременностьМаловодие или многоводие
Заболевания и состояния плода
Несовместимость группы крови и/или резус фактора матери и плодаАномалии развития и/или наследственные заболевания у плода
Гипоксия плода во время родов или асфиксия новорожденного
родовАспирацияПреждевременные родыНарушения родовой деятельности
- Некоординированная родовая деятельность — спастические, беспорядочные и болезненные сокращения мышц матки во время схватки. Раскрытие шейки матки замедлено.
- Слабая родовая деятельность — мышечные сокращения матки не обладают достаточной силой и продолжительностью, промежутки между схватками увеличены, раскрытие шейки замедлено.
- Бурная родовая деятельность — сокращения мышц матки во время схваток или потуг частые и сильные (через 1-2 минуты). Возможны стремительные роды — в течение 1-3 часа, или быстрые — до 5 часов.
- Тетанус матки — мышцы матки напрягаются в момент схватки и не расслабляются, приводя к замедлению или прекращению родов.
Наложение акушерских щипцов, длительное стояние головки плода в родовых путях матери в одной плоскостиголовной мозг