Бронхиальная астма: лекарства для лечения и профилактики, отзывы
Содержание:
- Переход ступенью ниже
- Первая помощь при приступе
- Дыхательная гимнастика
- Последствия для взрослых, насколько опасен для детей
- Снятие симптомов недуга
- Как снять приступ?
- Схема лечения бронхиальной астмы
- Отхаркивающие средства
- Бронхорасширяющие препараты при астме
- Холинолитики
- Препараты первой помощи
- Разновидности ингаляторов по предназначению
- Схемы лечения
- Терапия инъекциями
- Правила выбора ингалятора
- Терапия негормональными препаратами
- Базисные препараты
- Стоит ли отказаться от гормонов
- Дополнительные лекарственные средства
- Какие лекарства применяются в терапии бронхиальной астмы?
- Устранение факторов, вызывающих обострение бронхиальной астмы
- Ингаляторы для детей
- Спелеотерапия (галотерапия)
Переход ступенью ниже

Чтобы сделать переход на уровень ниже, пересматривают эффективность терапии каждые полгода или 3 месяца. Если контроль над патологией сохраняется, могут постепенно снижать объем назначений.
Это уменьшает риск проявления у пациентов побочных действий препаратов и улучшает восприимчивость к дальнейшей терапии.
Переходят к следующей ступени таким образом: снижают дозировку основного препарата или отменяют лекарства для поддерживающей терапии. В ходе изменения тактики лечения проводят наблюдение за пациентами.
Если нет ухудшения состояния, назначают монотерапию – переходят на 2 ступень. В дальнейшем возможен переход на первую ступень.
Первая помощь при приступе
У больных астмой спазмы бронхов могут случаться с разной частотой и интенсивностью. В некоторых случаях можно справиться самостоятельно, но при ухудшении состояния больного требуется медицинская помощь.
Если у человека диагностирована бронхиальная астма, то сам больной, а также его близкие должны быть осведомлены, как оказать первую помощь при приступах. Чтобы не навредить человеку, следует соблюдать определенный алгоритм действий.
Первая помощь включает следующие манипуляции:
- посадить больного на стул;
- освободить грудную клетку от одежды (для облегчения дыхания);
- дать ингалятор и другие лекарственные средства;
- успокоить больного.
Важно контролировать частоту применения ингалятора, так как удушье вызывает панику, и сам астматик может использовать аэрозоль слишком часто. Передозировка препаратов данной группы опасна для жизни
После первого применения при приступе бронхиальной астмы повторное использование ингалятора допустимо только через 10 минут.
В тяжелых случаях, когда перечисленные действия не дают результата, вызывают скорую помощь. До приезда врачей пациент должен быть под постоянным наблюдением.
При длительном ожидании бригады медиков необходимо набрать номер скорой помощи и действовать согласно продиктованным специалистом рекомендациям.
Дыхательная гимнастика

Комплексы дыхательных упражнений для астматиков способствуют быстрому устранению последствий недостатка кислорода, оказывают успокаивающее действие и помогают восстановить дыхание во время приступа.
После приема лекарственных препаратов и уменьшения интенсивности симптомов больному рекомендуется выполнение основных упражнений:
- Руки на талии. Делают глубокий вдох, одновременно надувая живот. Делают резкий выдох. Живот втягивается.
- Ладони сжаты и подняты над головой. Больной встает на носочки, в момент выдоха тянется и вверх и резко опускает руки вниз, при этом вставая с носочков на стопу.
- Руками обхватывают грудь, немного надавив на грудную клетку. Медленно выдыхая, произносят звуки «бррох», «рррр», «бррх» и «дррох».
- В положении стоя руки опускают и делают медленный вдох, приподнимая плечи. В момент опускания плеч выдыхают с одновременным произношением «кха».
Для эффективного выполнения нужно знать: вдох должен быть коротким и выполняться через нос, выдыхают через рот. Также следует придерживаться правила выполнения упражнений под счет до четырех.
Последствия для взрослых, насколько опасен для детей

По данным ВОЗ, наиболее опасен коронавирус для пожилых людей в возрасте от 70 лет, а дети переносят его легче. У страдающих бронхиальной астмой может не быть необычных дополнительных симптомов, кроме повышения температуры тела. В легких случаях она держится до 2-3 дней и самостоятельно спадает. Последствиями инфекции становится достаточно длительная общая слабость, но дыхательных нарушений нет.
При развитии пневмонии температура постоянно нарастает и повышается до 38,5-40 градусов, или возможно падение с последующим ростом (скачок). Также ухудшение состояния проявляется все более затрудненным дыханием. При благоприятном разрешении пневмонии одышка беспокоит до месяца.
Снятие симптомов недуга
Симптоматическое лечение, в первую очередь, призвано облегчить приступы удушья пациента с бронхиальной астмой.
Препараты, используемые для симптоматического лечения, расширяют бронхиальные просветы, облегчая дыхание больным во время приступа за счет расслабления мышечной стенки бронхов.
Такие лекарства называются бронходилататорами.
Бронходилататоры группы метилксантинов
Эти лекарства являются препаратами, так называемой, второй линейки, Они применяются, когда медикаменты из двух предыдущих групп по каким-либо причинам не могут быть назначены.

«Теофиллин» («Теопек», «Теотард», «Вентакс») может вводиться внутривенно или употребляться в виде таблеток. Для купирования приступа «Теофилин» используется в небулайзере.
«Аминофиллин» во время приступа бронхиальной астмы вводят внутривенно. При этом он сильно и быстро расширяет мускулатуру бронхов, т. е. он относится к препаратом быстрого действия.«Аминофиллин» выпускается также и в таблетированной форме. Аналог препарата – «Эуфиллин».
Бронходилататоры длительного действия
Препараты данной группы начинают свое действие через 15-20 мин после применения, и длительность их воздействия составляет 12 часов.
Данные лекарства подходят также и для базисного лечения бронхиальной астмы. Среди группы бронходилататоров длительного действия часто назначаются:«Кленбутерол» в виде сиропа с мерной ложечкой. Назначается по 15 мл 2-3 раза в сутки.
Для предотвращения приступа при астме физического усилия «Салметерол» должен быть использован за 30 мин до начала нагрузок. Аналоги «Салметерола» — «Серевент», «Сальметер».«Формотерол» используется 2 раза в день по одной ингаляции.
Также может купировать приступ при астме физического усилия. Для этого препарат применяется за 15 мин до начала физических нагрузок.
Препарат облегчает выведение мокрот из бронхов, что значительно облегчает состояние пациента. Аналоги лекарства – «Оксис», «Атимос», «Форадил».
Бронходилататоры короткого действия
Данные препараты начинают свое действие через 4-5 мин после применения. Максимальный эффект наступает через 30-60 мин, а продолжительность действия составляет 4-6 часов. Данные медикаменты чаще всего выпускаются в виде карманных ингаляторов.
Но более эффективно их применение в небулайзерах. В приборе лекарство разбивается на мельчайшие микрочастицы.
Это позволяет медикаменту проникать в самые отдаленные и мелкие ветки бронхиального дерева и там производить свое действие.
При использовании же ингаляторов всего только 60% лекарства доходит до места назначения. Остальная масса оседает в носоглотке.

«Салбутамол» выпускается в виде таблеток, раствора для инъекций и ингаляций. При постоянном приеме его назначают по 1-2 ингаляции от 2-х до 4-х раз в день.
Кроме того, для предотвращения приступа бронхиальной астмы «Салбуматол» следует применять за 15 мин до выхода на холодный воздух.
Аналогом лекарства является «Вентолин».«Фенотерол» используется по 2 ингаляции от одного до трех раз в день. Действие препарата может длиться до 12 часов. Специалисты считают его более эффективным, чем «Салбутамол».
Лекарство начинает действовать через 1 час после введения, и продолжительность действия составляет около 4-х часов.
«Тербуталин» расслабляет гладкую мускулатуру бронхов, снижает вязкость бронхиального секрета, тормозит высвобождение веществ, вызывающих аллергические реакции (гистамин).
Использовать препарат следует по 2 ингаляции 4-6 раз в сутки.Комбинированные препараты содержат в себе вещества, расширяющие бронхи, и лекарства для базисного лечения: «Симбикорт», «Середит» и пр.
https://youtube.com/watch?v=lB5efNcsWFo
Таким образом, лечение бронхиальной астмы не приводит к полному выздоровлению пациента, но может значительно улучшить качество жизни больного. Желаем вам оставаться всегда здоровыми.
Как снять приступ?
Лечение аллергической бронхиальной астмы предполагает применение специальных препаратов, которые позволяют быстро снять приступ и восстановить нормальное дыхание. Для этого, как правило, применяются специальные ингаляторы.

Самостоятельно покупать первый попавшийся ингалятор не следует, он может содержать иные аллергенные вещества. Назначить препарат для приема должен врач.
Вещество, попадающее в дыхательные пути при использовании ингалятора, быстро расширяет бронхи, за счет чего восстанавливается нормальное дыхание.






Для взрослого человека, как правило, достаточно двух ингаляций при приступе. В особо сложных случаях этого может быть недостаточно. Если дыхание не нормализовалось спустя 10 минут нужно сделать еще 2 ингаляции.

Также существуют специальные таблетки, к примеру, «Эуфиллин» или «Неофилин». Однако их недостаток заключается в том, что они действуют примерно через 40 минут. Эти же препараты выпускаются в форме раствора для внутривенных уколов. Зачастую медики скорой помощи применяют их для снятия приступов.

Схема лечения бронхиальной астмы
Существует четкая схема, в которую входит пять ступеней лечения заболевания. Каждая ступень состоит из определенного комплекса лечебных мероприятий:
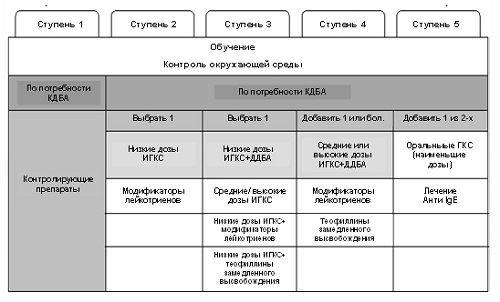
- На первой ступени применяется минимальное количество лечебных мероприятий. Здесь вполне хватает быстродействующего адреномиметика. При недостаточном действии, происходит переход на 2-ю ступень, где добавляются дополнительные препараты.
- Для большинства больных изначально применяется вторая ступень. Если результаты обследования указывают на невозможность контроля за ходом болезни, то курс лечения начинается с 3-й ступени.
- Если терапия не дала нужного эффекта, переходят на следующую ступень. И, наоборот, когда в течение длительного времени сохраняются устойчивые положительные результаты, а заболевание поддается полному контролю, то возможен переход на более низкую ступень.
Лечащий врач должен определить для больного индивидуальный текущий уровень терапии и степень контроля над бронхиальной астмой. Таким образом, лечение проводится с учетом особенностей каждого пациента. Даже при одном и том же диагнозе и клинических проявлениях, одинаковые лекарства могут дать разный эффект.
Также следует помнить, что на пятой ступени применяются наиболее сильнодействующие препараты.
Следующая
АстмаПричины бронхиальной астмы
Отхаркивающие средства
Улучшают бронхиальную проходимость путем отхаркивания мокроты и позволяют быстрее купировать обострение астмы.
Бромгексин — по последним данным, суточная доза должна быть увеличена до 90—120 мг. В тяжелых случаях применяют внутривенно, внутримышечно.
Ликорин и глицирам — таблетированные лекарственные препараты растительного происхождения. Глицирам также стимулирует надпочечники.
Препараты йода — хорошие отхаркивающие средства. Используются в растворах и таблетках. Но не все больные астмой хорошо переносят йодиды.
Ацетилцис-геин (АСС) — ферментный препарат, хорошо разжижает мокроту. Может вызывать аллергические проявления, усиление приступов удушья.
Бронхорасширяющие препараты при астме
Бронхолитики относятся к симптоматическим лекарственным средствам, которые применяют во время приступа. Они помогают облегчить симптомы бронхиальной астмы и справиться с приступами кашля и удушья. Их основное назначение снять спазм и обеспечить проходимость бронхов.
К бронхорасширяющим средствам относят:
- Адреномимметики. Используются для купирования бронхоспазма и могут быть нескольких разновидностей:
- препараты, влияющие на α- и β-адренорецепторы (адреналин и эфедрин). Их минус в том, что они повышают сердцебиение, появляется возбудимость и головная боль;
- препараты, влияющие на β1-адренорецепторы. Это изодрин и орцепреналин, но они могут вызвать усиление сердечных сокращений и тахикардию;
- препараты, влияющие на β2-адренорецепторы. Они в свою очередь подразделяются на β2-адреномимметики короткого и длительного действия. Биголтерол, формотерол (Оксис, Атимос, Форадил), салметерол (Серевент, Сальметер) оказывают длительный эффект и подходят для применения во время ночных приступов. Такие бронхолитики как фенотерол (Беротек), сальбутомол (Вентолин), тербуталин (Бриканил) помогают справиться с дневными приступами кашля или удушья на короткий срок.
- Ксантины или ингибаторы фосфодиэстеразы, также могут оказывать либо длительное действие (Теопек, Теотард, Вентакс), либо быстрое (Аминофиллин, эуфилин, теофелин).
- М-Холиноблокаторы (их еще называют простагландины серии Е). При бронхиальной астме назначают атропин и тровентол. Они уменьшают отек бронхов и имеют бронхорасширяющий эффект. К побочным действиям относятся: сухость слизистых, задержка мочеиспускания, способность провоцировать тахикардию.
В отдельную группу входят комбинированные лекарственные средства, которые включают в себя одновременно противовоспалительное и бронхорасширяющее действие. Проводить ими лечение для астматиков достаточно удобно, так как снижается количество ингаляций в день. Наиболее известны среди них Серетид и Симбикорт (сочетание будесонида и формотерола), Беродул (будесонид и атровент).
Холинолитики
В ряде исследований было показано, что нарушения, возникающие при бронхиальной астме, могут быть связаны с изменением соотношения тонуса симпатического и парасимпатического отделов вегетативной нервной системы.
Передача нервного импульса в окончаниях периферических нервов осуществляется с помощью таких веществ, как ацетилхолин и норадреналин. Холинолитиками называют лекарственные средства, ослабляющие, предотвращающие или прекращающие взаимодействие ацетилхолина с рецепторами.
Основными препаратами этой группы до недавнего времени считались атропин, платифиллин, метацин, а также некоторые лекарственные средства растительного происхождения (лист белены, лист дурмана, препараты красавки). Но эти препараты оказывают побочное действие практически на все органы и системы, вызывая нарушение зрения, сухость слизистых оболочек, атонию мочевого пузыря и кишечника, сердцебиение, различные негативные реакции со стороны центральной нервной системы. Поэтому применение этих средств было весьма ограниченно.

Бронхиальная астма
Новые средства этой группы — атровент, тровентол, беродурал — обладают рядом существенных преимуществ.
Атровент — из дыхательных путей всасывается в минимальной степени, поэтому не дает побочных эффектов. Вводится ингаляционно.
Больные бронхиальной астмой без признаков аллергии, с хроническим бронхитом и повышенным отделением мокроты реагируют на атровент лучше, чем другие группы больных. Действие этого препарата может проявляться как защита от агентов, вызывающих сужение бронхов (например, сигаретный дым, резкие запахи, холодный воздух).
При одновременном использовании атровента с симпатомиметиками, теофиллином, инталом отмечается усиление их действия.
Тровентол — препарат, подобный атровенту. Показания и эффективность применения такие же. Длительность действия 3—6 часов. Системных побочных эффектов препарат не имеет, лишь 3—5% больных отмечают сухость во рту.
Беродурал — комбинированный препарат, содержит комбинацию беротека и атровента, что приводит к расширению показаний и к увеличению продолжительности действия беродурала за счет длительного действия атровента. Выпускается в форме дозируемого ингалятора. Продолжительность действия препарата свыше 6 часов.
Препараты первой помощи
Лекарствами первой помощи при астме считаются бронхолитики, которые обладают способностью снимать спазм бронхов, отдышку, приступы удушья и другие симптомы.
Бронхолитики часто называют бронходилататорами, которые бывают 3-х видов:
- β2-агонисты.
- Ксантины.
- Холинолитики.
Препараты из группы β2-агонистов разделяют на лекарства короткого и длительного действия. К первому типу относятся такие лекарства как Сальбутамол, Беротек, Фенотерол, Вентолин. К лекарствам длительного действия – Сальметерол, Формотерол.
При приступах астмы предпочтение отдается препаратам для ингаляционного введения, поскольку они позволяют быстро облегчить состояние больного, купировать острый приступ.
Холинолитики – лекарства для купирования астматических приступов. Используются в тех случаях, когда пациент плохо переносит бета-2-агонисты – Тровентол, Атровент, Атропин, Платифиллин, Беллоид, которые также выпускаются в форме дозированного аэрозоля местного действия или ампул для инъекций.
При тяжелых формах назначаются препараты первой помощи включают прием системных гормонов, которые вводят внутривенно, внутримышечно или перорально: Преднизолон, Дексаметазон и другие.
Важно понимать, что все препараты, используемые для купирования астматического приступа, не лечат болезнь, а только на время снимают ее острые симптомы
Разновидности ингаляторов по предназначению
Лечение астмы предполагает ступенчатую терапию – начало проходит с минимальной дозировкой лекарственных средств с постепенным увеличением концентрации для купирования симптомов. Дозировка подбирается индивидуально, исходя из тяжести заболевания. Лечение предполагает базисную и симптоматическую терапию.
Базисная снимает воспаление и предотвращает обострения. Правильно подобранные медикаменты снижают частоту приступов и интенсивность симптомов. Симптоматическая терапия купирует приступ.

Для базисной терапии
Базисная терапия направлена на непрерывный контроль за течением астмы. Аэрозоли оказывают противовоспалительный эффект. Ежедневно пациент принимает ингаляционные препараты, снижая частоту и интенсивность астматических приступов. Базисная терапия проходит с применением:
- Ингаляционных глюкокортикостероидов – используются совместно с негормональными медикаментами. Лекарство вводится небулайзером или порошковым дозатором
- Кромонов – применение проходит с минимальными побочными эффектами, поэтому их используют для детской терапии. Кромоны подавляют аллергическую реакцию, обладают слабым противовоспалительным эффектом
- Комбинированных средств с несколькими действующими веществами
Схемы лечения
Большинство препаратов астматикам назначают в виде ингаляций, наиболее удобной формой применения являются дозированные аэрозоли. Преимущество ингаляций в том, что в таком случае лекарственные препараты не всасываются в кровь и являются безопасными даже для беременных. Также ингаляции позволяют оказать лекарствам направленное действие на пораженные участки бронхов, а не на весь организм.
При легкой форме бронхиальной астмы достаточно принимать бронхолитики при возникновении приступа, возможно назначение негормонального препарата – Интала для предупреждения развития более тяжелой стадии.
При легкой прогрессирующей форме назначают бронхорасширяющие средства во время приступа, между приступами – стабилизаторы мембран тучных клеток и негормональную терапию. Если состояние начинает ухудшаться, то начинают проводить курс ингаляций глюкокортикостероидов низкими дозами.
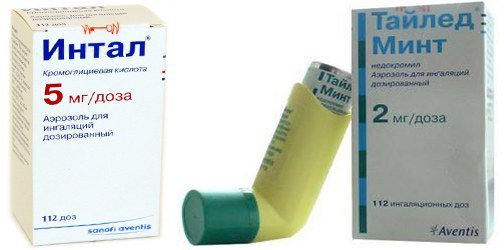
При тяжелом течении заболевания к бронхорасширяющим и противовоспалительным ингаляциям добавляют курсовое применение кортикостероидов в таблетках, либо инъекционно.
При всех формах бронхиальной астмы можно:
- Использовать аппарат Астер для лечения и в профилактических целях.
- Дополнять медикаментозную противовоспалительную терапию лечением астмы гомеопатией и народными средствами.
- По показаниям включать в основную схему лечения антигистаминные, антилейкотриеновые и отхаркивающие средства.
Терапия инъекциями
При бронхиальной астме пациенту могут вводить препараты в форме инъекций. Такие действия проводятся при спазмах дыхательных путей и сильных выделениях слизи из бронхов. Действие терапии инъекциями – минутное.
Чаще пациенту вводят 0,1% раствор адреналина. Он оказывает свое действие через 5-8 минут после укола. Если после инъекции состояние пациента не изменилось, инъекция повторяется. К побочным эффектам раствора относят:
- усиленное сердцебиение;
- сильную мигрень;
- мелкую дрожь.
Важно! Раствор адреналина не вводится, если у пациента сердечная астма, возникшая на фоне инфаркта либо сердечной недостаточности.
Чтобы быстро купировать сильный приступ бронхиальной астмы, пациенту вводят Эфедрин. Препарат начинает действовать через 20 минут после введения. Укол делают под кожу. Одноразовая дозировка не должна превышать 1 мл.
Иногда препарат купирует приступ только частично. В таком случае применяется одна из следующих схем терапии:
- Раствор Эфедрина+0,5 мл 1% раствора Атропина.
- Раствор Адреналина+0,5мл 1% раствора Атропина.
Если тип астмы не установлен либо длительное время он не устраняется, Эуфиллин вводят внутривенно. Манипуляция проводится медленно. Если ввод бронхолитических средств неэффективен, а пациент сильнее возбуждается, тогда вводится 2,5% раствор Пипольфена. Укол делают в мышцу. Объем раствора не должен превышать 2 мл. Одновременно внутривенно вводят 0,5% раствора Новокаина.
Если у пациента смешанная форма астмы, для купирования приступа используется Эуфиллин и сердечный гликозид
При удушье с осторожностью используется лекарство Пантопон – это эффективный обезболивающий препарат. Его вводят только под контролем врача
При удушье пациентам назначается:
- Атропин – расслабляет мускулатуру бронхов, оказывая спазмолитическое воздействие. После ввода эффект наблюдается через 4 минуты.
- Промедол – оказывает анальгезирующее воздействие. Быстро активирует разные системы, включая дыхательную. Одновременно устраняют боль.
При бронхиальной астме Морфин противопоказан. Он отрицательно воздействует на дыхательную систему, затрудняя процесс дыхания. К эффективным спазмолитикам относят:
- раствор Но-шпы – выражено и длительно расширяет мышцы органов дыхания. При этом не оказывается воздействие на ЦНС.
- раствор Папаверина – быстро устраняет спазм бронхов, восстанавливая работу дыхательных органов. Параллельно препарат оказывает гипотензивное воздействие.
Если вышеописанные действия неэффективны, пациента госпитализируют.
Современные схемы, используемые для оказания срочной помощи при обострении бронхиальной астмы, основана на бета-2-агонистов быстрого воздействия. При тяжелых обострениях назначают системные гормональные таблетки либо инъекции коротким курсом – 3-10 дней. Поэтому врачи назначают более высокую дозировку.
Бронхиальная астма – воспалительное заболевание, которое требует не только снятия спазмов бронхов. Пациентам, у которых заболевание протекает редко либо легко, назначается противовоспалительная терапия. Она позволяет контролировать бронхиальную астму, избегая развития обострений.
Правила выбора ингалятора
При рассмотрении подходящих вариантов следует учитывать способ применения и тип вдыхаемого препарата. Важные критерии выбора – удобство эксплуатации и функционал в сочетании с ценой устройства.
Необходимо принимать в расчет:
- конструкцию прибора;
- компактность;
- простоту подачи лекарственного состава;
- возраст пациента;
- способность без чрезмерных усилий справляться с механизмом;
- эксплуатационную надежность прибора;
На рынке медтехники представлено огромное количество моделей и типов ингаляторов как карманного типа, так и стационарного назначения. Популярны устройства с интегрированным таймером, позволяющие контролировать продолжительность процедуры в автоматическом режиме.
Для детей выпускают ингаляторы креативного дизайна, привлекательного внешнего вида и ярких расцветок. Они выполнены в форме игрушек, сказочных персонажей, мультипликационных героев.
Самые простые в повседневном использовании – ингаляторы парового (тепловлажного) типа. Дешевые модели такой конструкции представляют собой герметичную пластиковую емкость с плотно прилегающими к поверхности лица ротовой и носовой насадками.
Улучшенные электрические модели паровых ингаляторов оснащены механизмом температурного контроля. Их применяют для вдыхания эфирных масел и травяных настоев.
Для ингаляции бронходилаторов, гормональных медикаментов и других сильнодействующих препаратов используют небулайзеры. Они имеют различный способ подачи лекарственного состава и принцип работы.
Ультразвуковые модели функционируют благодаря вибрации специального пьезоэлемента.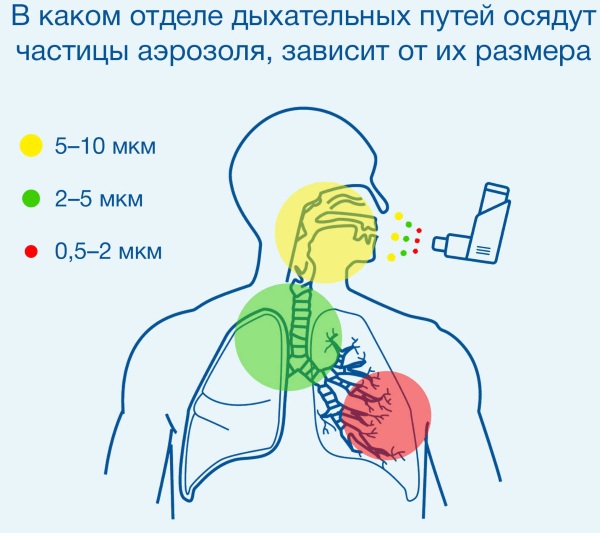
Такие устройства не подходят для вдыхания препаратов, разрушающихся при нагревании:
- антибиотиков;
- кортикостероидов;
- муколитиков.
Меш-приборы преобразовывают жидкий раствор в аэрозоль, просевая лекарственное средство сквозь тысячи микроскопических отверстий. Среди устройств этого типа много портативных моделей, которые можно использовать для быстрого подавления приступа удушья в любой ситуации.
Терапия негормональными препаратами
Для лечения астмы со средней степени тяжести используют негормональные препараты. Их добавляют к ингаляционным гормональным средствам. Список эффективных негормональных средств:
- Серевент –бронходилатирующее медикаментозное средство, в состав которого входит сальметерол. Серевент развивает продолжительную бронходилатацию у пациентов с обратной обструкцией дыхательных путей. Одновременно он улучшает функции легких и бронхов;
- Форадил – в его состав входит фумарат, который расширяет бронхи, не влияя на состояние сосудов и сердце.
Важно! Негормональные и гормональные препараты не принимаются в комплексе против астмы. Первые средства только добавляют ко вторым препаратам.. Ученые доказали, что такое лечение высокоэффективно
Дополнительно пациенту могут назначить кромоны, тефоиллины и антилекотриены. Так как кромоны малоэффективны, поэтому их чаще используют при легкой астме
Ученые доказали, что такое лечение высокоэффективно. Дополнительно пациенту могут назначить кромоны, тефоиллины и антилекотриены. Так как кромоны малоэффективны, поэтому их чаще используют при легкой астме.
 Препарат Интал выпускается в капсулах и аэрозоли. Назначается детям с 5 лет.
Препарат Интал выпускается в капсулах и аэрозоли. Назначается детям с 5 лет.
Если заболевание сопровождается синдромом постнагрузочного бронхоспазма, тогда показана терапия антилекотриенами. Препарат Зафирлукаст – эффективно воздействует на симптомы болезни. У некоторых пациентов может спровоцировать легкую дисфункцию печени, поэтому принимается под строгим контролем врача.
К плюсам тиеофиллинов относят низкую цену. Они менее эффективны бета-2-агонистов. Для тиеофиллинов характерно внелегочное воздействие, поэтому их назначают для усиления базисного лечения. К таким средствам относится Теофиллин. Он стимулирует НС, расширяя сосуды, быстро облегчая состояние астматика, если болезни развита на начальном этапе.
Базисные препараты
Базисная категория медикаментов включает в себя несколько групп лекарственных средств, к которым относятся:
- негормональные противоаллергические средства или кромоны;
- ингаляционные глюкокортикостероидные (гормональные) средства;
- глюкокортикостероидные препараты в таблетках;
- антагонисты лейкотриенов.
Указанные лекарства применяются в комплексе для постоянного воздействия на организм человека.
Негормональные лекарственные средства являются более безвредными, чем глюкокортикостероидные аналоги, однако их действие может быть значительно слабее.
К группе кромонов относятся:
- Тайлед — активное вещество недокромил натрия;
- Интал — активное вещество кромогликат натрия.
Интал противопоказан к использованию в случаях применения Амброксолома и Бромгексинома, в то время как Тайлед не следует принимать детям до 12 лет.
Стоит ли отказаться от гормонов
Отказ от применения гормональных препаратов приведет к таким последствиям:
- чаще и сильнее возникают приступы;
- требуется более длительный курс и большие дозы;
- недостаточный эффект гормонов в ингаляциях;
- при запущенной астме нужно будет применять таблетки и инъекции, вред которых выше.
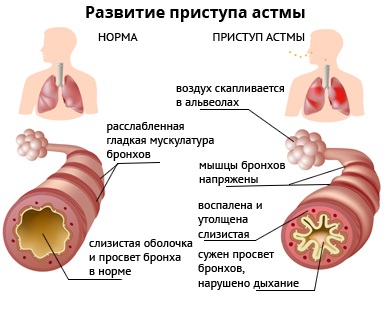
Несмотря на то, что по мере создания новых препаратов удалось повысить их эффективность, полностью избежать последствий терапии пока сложно. Тем не менее доказано, что все риски применения связаны с:
- хаотическим использованием ингаляторов – самостоятельное назначение и отмена;
- несоблюдением дозы и техники введения;
- отсутствием контроля за результатами лечения (редкие посещения врача и обследования на протяжении курса).
Дополнительные лекарственные средства
По медицинским показаниям лечение бронхолитиками могут дополнить препаратами, способствующими выведению мокроты. При бронхиальной астме чаще всего назначают Амброксол, Лазолван, Амброгексал, Халиксол, они применяются в виде сиропа или ингаляций.
Для профилактики бронхиальной астмы или терапии легкой формы гормоны могут заменить на стабилизаторы мембран тучных клеток, например, кромолин, недокромил, кетотифен. Во время приступа они не смогут оказать бронхорасширяющее действие, но способны блокировать кальциевые каналы и препятствовать выходу гистамина, что значительно облегчает состояние больного.
Большое распространение получает теория значительного влияния лейкотриенов на течение любой формы бронхиальной астмы, а не только аспириновой. Поэтому врач может назначить антилейкотриеновые препараты как вспомогательные.
Если противовоспалительное лечение ингаляциями не оказывает необходимого эффекта и астматиков продолжает беспокоить проявление аллергических реакций, то назначаются дополнительные антигистаминные средства. Наиболее распространенными являются:
- клемастин (Тавегил);
- хлоропирамин (Супрастин);
- лоратадин (Кларитин);
- цетиризин (Зертек).
Такие антигистаминные препараты, как фенкарол и диазолин, не уступают по своим свойствам более дорогим аналогам, но противопоказаны при заболеваниях ЖКТ, так как вызывают раздражение слизистых оболочек.
Большинство современных антигистаминных средств не вызывает сонливости и сухости слизистых оболочек и могут применяться 1 раз в сутки.
Какие лекарства применяются в терапии бронхиальной астмы?
GINA
- Снижение проявлений заболевания насколько это возможно,
- Предотвращение обострений заболевания либо уменьшения возможности обострений,
- Уменьшение количества употребляемых препаратов или лечение практически без побочных эффектов,
- Нормализация функции органов дыхания.
Лекарства из группы кромоновкромоновой кислотынедокромил, кромогликат натрияГлюкокортикоидные препараты в виде ингаляцийингаляцийИГКфлутиказонбудесонидбеклометазон
Системные глюкокортикоиды в терапии бронхиальной астмыдексаметазон, преднизолоножирение, атрофию надпочечников, катаракту, гипертонию, диабетЛекарства из группы бета-2-адреномиметиковформотерол, салметеролсальбутамолКомбинированные средства:ИГКсеретид, симбикортИГКАнтагонисты лейкотриеновых рецепторов в терапии бронхиальной астмыЛейкотриенымонтелукастзафирлукастЛекарства из группы метилксантинов в терапии бронхиальной астмытеофиллин(нарушение ритма биений сердца, а также возможность внезапного летального исходаАнтихолинергические лекарства в терапии бронхиальной астмы
Устранение факторов, вызывающих обострение бронхиальной астмы
https://youtube.com/watch?v=ZSF5Sljb0xc
Это один из наиболее важных принципов немедикаментозного лечения БА. Поскольку именно травмирующие факторы провоцируют развитие приступов удушья, необходимо минимизировать или полностью исключить контакты пациента с ними
Поэтому очень важно выяснить, что является первопричиной патологии
Астматики должны избегать стрессовых ситуаций, воздействия аллергенов и слишком высоких или низких температур. Им не следует работать в условиях, вредных для дыхательной системы, контактировать с химическими веществами, употреблять лекарства без ведома врача.
Ингаляторы для детей
Препараты для этой категории пациентов подразделяют на средства неотложной помощи и контролирующие медикаменты. Часто их применяют комплексно. В каждом случае назначаются разные препараты.
Большинство ингаляционных медикаментов показаны детям от 3-4 лет. Исключение составляют сильнодействующие гормональные лекарства. Их можно применять с 12-летнего возраста. Самые популярные ингаляционные препараты для детей представлены ниже.
Сальметерол
Бронхолитик, назначаемый детям от 4-х лет. Выпускают в капсулах с порошком для вдыхания. Объем ингалятора – 200 доз. Действующее вещество – салметерола ксинафоат, обладающий бронходилатирующими и спазмолитическими свойствами.
Противопоказание – гиперчувствительность к компонентам лекарства. Назначают Сальметерол при любых обратимых обструкциях органов респираторной системы. Суточную дозировку подбирают индивидуально. Лекарство продается по рецепту.
Кленил
Дозированный аэрозоль для ингаляций, выпускаемый в алюминиевых баллонах емкостью 200 доз. Активный компонент – беклометазона дипропионат. Показания к применению – бронхиальная астма легкой и средней тяжести.
Препарат не назначают при туберкулезе, индивидуальной непереносимости составляющих медикамента, циррозе. Дозу подбирает врач в соответствии с тяжестью заболевания и анамнезом пациента.
Максимальная суточная норма – 1000 мкг действующего вещества. Кленил имеет бронхорасширяющее и противоаллергическое действие. Кленил назначают детям от 4-х лет.
Беклоджет
Препарат противовоспалительного и антимикробного действия. Производится в виде аэрозоля для ингаляций. Лекарственный состав находится в алюминиевом контейнере под давлением. Объем ингалятора – 200 доз.
Действующее вещество – беклометазон дипропионат. Беклоджет применяют при всех формах астмы у детей от 6-ти лет. К противопоказаниям относятся индивидуальная непереносимость компонентов лекарственного состава, туберкулез и бактериально-вирусные инфекции. Препарат продается по рецепту.
Спелеотерапия (галотерапия)
Это лечение больных астмой в соляных пещерах (шахтах, копях). Действующим лечебным фактором микроклимата соляных помещений является естественный сухой аэрозоль натрия хлорида, который благодаря мелкому размеру частиц проникает в легкие до уровня мелких бронхов и оказывает противовоспалительное, отхаркивающее, бронхорасширяющее действие. Остальные лечебные факторы — комфортный температурно-влажностный режим, гипобактери- альная и гипоаллергенная воздушная среда.
Спелеотерапевтические стационары функционируют на Украине (пос. Солотвино Закарпатской обл.), в России (г. Березняки Пермской обл.), в Грузии (г. Цхалтубо), в Беларуси (г. Солигорск).
В последние годы лечебный микроклимат соляных копей стали создавать в искусственных условиях — галокамерах. Противопоказания для галотерапии является тяжелое течение бронхиальной астмы с выраженными изменениями в бронхах и легких (эмфизема, пневмосклероз, бронхоэктазы, спайки), с дыхательной недостаточностью III степени или тяжелая сопутствующая патология других органов и систем.
Это может быть полезным для Вас: