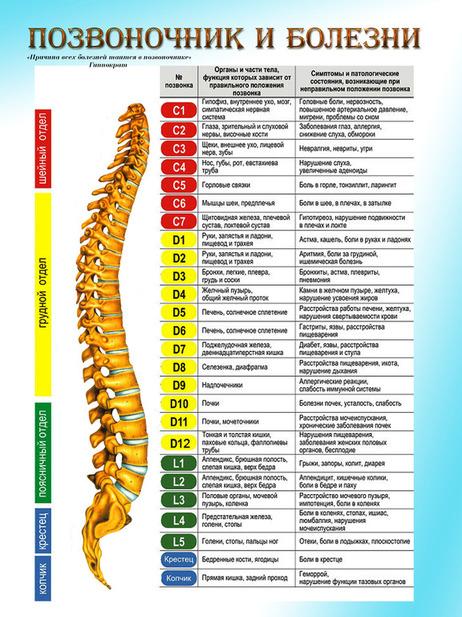
Болит позвоночник посередине спины: почему возникает боль, что делать, лечение, причины
Содержание:
- Самодиагностика и скорая помощь при болях в пояснице
- Почему болит спина в пояснице у женщин?
- Диагностика
- Почему боли в спине возникают – диагностика
- Лечение при боли в пояснице
- Причины боли в пояснице
- Характер болей в пояснице и их причины
- Опасна ли такая боль?
- Радикулит — спутник остеохондроза
- Основные методы диагностики и лечения заболеваний спины
- Обследование и осмотр
- Остеохондроз: опасность заболевания
- Проблемы с позвоночником
- Причины тупой боли отдающей в спину
Самодиагностика и скорая помощь при болях в пояснице
Не всегда есть возможность обратиться за помощью к медицинскому специалисту сразу же, как только появились боли в пояснице. Для того чтобы снизить интенсивность неприятного симптома, нужно определить причину, вызвавшую его появление. Это можно сделать, даже не имея медицинских знаний. Для предварительной самодиагностики можно воспользоваться одним из трех тестов:
· тест Дежерина,
· тест Ласега,
· тест Леррея.
Тест по Дежерину – напрячь мышцы брюшного пресса, и прислушаться к своим ощущениям. Если боль в пояснице усиливается, то велика вероятность развития хондроза или остеохондроза. Но если дискомфорт ощущается в брюшной полости, то причина кроется в проблемах с внутренними органами.
Тест Ласега – лежа на спине, поочередно поднимать ноги. Если во время упражнений появляется стреляющая боль в ноги или верхние отделы позвоночника, значит защемлен нерв.
Тест Леррея – необходимо попытаться встать из положения лежа на спине, не сгибая ног в коленях. Если прострелы или ноющая боль локализуются в пояснице, это нужно считать признаком образования грыж в этом отделе позвоночника.
Способ снижения интенсивности болей в пояснице зависит от результатов самодиагностики. Медицинские специалисты не рекомендуют использовать прогревающие мази или компрессы для купирования синдрома без консультации с врачом. Они могут спровоцировать развитие воспаления или иные осложнения. В качестве скорой помощи можно воспользоваться анальгетиками, препаратами из группы НПВП или НПВС. Последний вариант предпочтительнее, так как спектр действия средств более широк – они устраняют боль, снимают воспаление и снижают температуру, но принимать их дольше 3-х дней опасно.
Почему болит спина в пояснице у женщин?
Заболевания опорно-двигательного аппарата
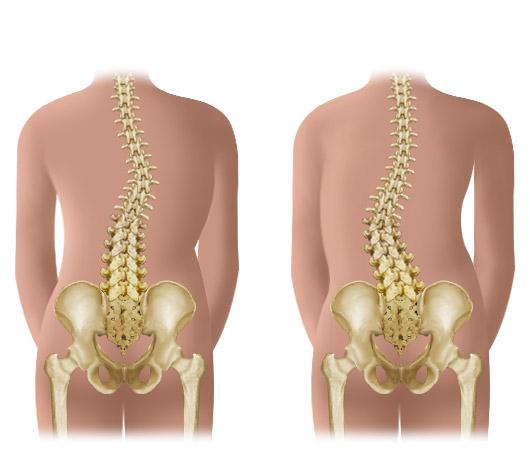
Если болевые приступы случаются после переохлаждения, ношения тяжестей, бессонной ночи или длительной ходьбы, причины ноющей боли в пояснице у женщин вызваны, скорее всего, нарушениями в позвоночнике.
Болевой синдром может возникнуть при:
- травмах;
- искривлении позвоночника;
- остеохондрозе;
- артрозе;
- протрузии или межпозвонковой грыже;
- смещении позвонка.
На то, что болезненность вызвана именно патологией позвоночника, указывают следующие признаки:
- дискомфорт становится сильнее при физической нагрузке;
- при движении появляется хруст или треск в спине;
- стало сложнее делать наклоны, поворачиваться;
- снизилась чувствительность кожи ног, ягодиц;
- часто посещает неприятное ощущение «тока» по телу.
Нужно учитывать, что причины сильных болей в пояснице у женщин могут крыться не только в проблемах с позвоночником.
Физиологические причины тянущей боли в пояснице и крестце у женщин
В силу особенностей женского организма неприятные ощущения зачастую имеют физиологический характер, появляясь при:
- менструации;
- беременности;
- менопаузе.
При беременности болезненность возникает из-за растущего веса и повышения нагрузки на позвоночник, гормональных и анатомических изменений. При менопаузе неприятные ощущения объясняются колебаниями веса и гормональными сбоями.Однако нужно понимать, что вызванная естественными причинами поясничная боль в норме должна быть слабой или умеренной. Более интенсивный болевой синдром, скорее всего, будет свидетельствовать о наличии каких-либо нарушений. Например, остеохондроз имеет свойство обостряться при вынашивании ребенка, а иногда и во время менструаций. Если у вас есть уже диагностированные болезни ОДА, обязательно сообщите о них гинекологу, который будет вести вашу беременность.
Диагностика
Если пациент испытывает постоянные боли, локализирующиеся в области ниже поясницы, то нужно с самого начала выявить все факторы, которые их вызывают. Самое главное – это пройти полное обследование, в некоторых случаях для этого приходится обращаться к нескольким специалистам одновременно.
В первую очередь нужно показаться терапевту и обрисовать ситуацию, рассказать о типе боли, когда и как она проявилась, какие есть симптомы. После этого терапевт даст назначение к одному, либо к нескольким специалистам: невропатолог, гинеколог, уролог, травматолог-ортопед, хирург, гастроэнтеролог и т.д.
Для справки. Пациент будет отправлен на диагностику: необходимо будет сдать общий анализ крови и мочи, рентгенографию, УЗИ и ЭКГ, либо ещё более сложные виды исследований внутренних органов – КТ и МРТ.
Если болевой синдром возник из-за травмы или патологии позвоночного столба, то врач может назначить антивоспалительные нестероидные препараты, которые купируют болевой синдром и воспалительный процесс, и вероятно физиотерапию. Во многих случаях отлично действует массажная терапия, нормализующая кровообращение и релаксирующая мышцы ниже поясницы.
Но если проблема не в позвоночнике, а в чём-то другом, например, в болезнях внутренних органов, то необходимо обращаться к соответствующим специалистам, которые назначат чёткий спланированный курс лечения.
Почему боли в спине возникают – диагностика
При возникновении боли в позвоночнике, нужно обратиться к участковому врачу. Терапевт соберет анамнез, проведет первичный осмотр. Затем направит на диагностические процедуры.
Какие анализы нужно сдать:
- Общий и биохимический анализ крови, анализ мочи. Эти назначения являются стандартным протоколом и необходимы для того, чтобы оценить, как функционируют жизненноважные органы. Анализы показывают состояние почек, печени, желчного пузыря, поджелудочной железы, системы гемостаза. Также можно определить наличие скрытого воспалительного процесса.
- Рентген конкретного отдела позвоночника. С помощью метода рентгенографии можно обнаружить остеохондроз, признаки грыжи и грубые изменения в костной структуре. Это быстрый и недорогой метод диагностики.
- МРТ. Один из наиболее точных методов оценки работы внутренних органов. На МРТ отправляют, чтобы увидеть грыжу, новообразование или протрузию. Минусы МРТ – дороговизна процедуры.
Если в ходе диагностики не обнаружили проблемы с позвоночником, то отправляют на диагностику к специалистам узкого профиля – кардиологу, ревматологу, гастроэнтерологу, пульмонологу, неврологу.
Лечение при боли в пояснице
Если у женщины болит поясница, очень важно, чтобы лечение было направлено не просто на снятие боли, но и на устранение причин, ее вызывающих. Это означает, что лечебный план обязательно должен быть комплексным
Помимо обезболивающих, могут потребоваться противовоспалительные препараты, миорелаксанты, хондропротекторы, витамины и некоторые другие лекарства. Но и прием медикаментов является не единственным необходимым терапевтическим методом.Лечебный план при боли в пояснице должен включать в себя:
- диету;
- физиотерапию;
- лечебную физкультуру.
ЛФК требуется практически при всех болезнях, вызывающих болевой синдром в пояснице: артрозе, остеохондрозе, опущении почек, смещении желудка, запорах, застойных процессах и других нарушениях. Гимнастика помогает развить мышечный корсет и препятствует смещению позвонков, позволяет уменьшить нагрузку на позвоночник
Она восстанавливает нормальное кровообращение, что важно для предотвращения застойных процессов, улучшения перистальтики кишечника, восстановления структуры межпозвонковых дисков.Физиотерапевтические процедуры позволяют быстро устранить боль и воспаление без побочных эффектов и медикаментозной нагрузки на желудочно-кишечный тракт. Также физиолечение снимает чрезмерное мышечное напряжение, восстанавливает местный иммунитет, нормализует кровоток.Быстрее достичь выздоровления помогают дополнительные лечебные меры: иглоукалывание, массаж, мануальная терапия и другие.Для профилактики неприятных ощущений в пояснице важно заниматься физкультурой, в том числе плаванием, правильно питаться, не переохлаждаться и стараться не поднимать тяжести, носить удобную одежду и обувь, регулярно проходить осмотр у гинеколога.В сети клиник «Здравствуй!» работают врачи с большим опытом лечения патологий позвоночника и сопутствующих им заболеваний
Современные методы диагностики позволяют выявить все причины, вызывающие болезненность. Комплексный подход к лечению и командная работа врачей помогают добиваться не просто исчезновения симптоматики, а полного выздоровления пациентов.
Причины боли в пояснице
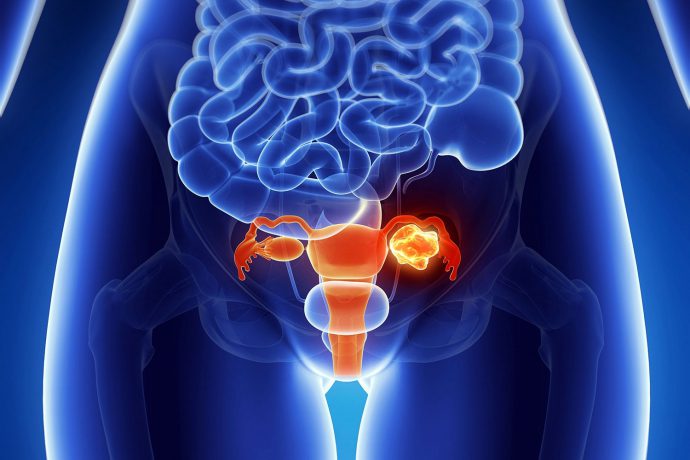
Боль в спине является симптомом. Наиболее частыми причинами боли в пояснице являются заболевания (травмы) мышц, костей, межпозвонковых дисков. Иногда боли в пояснице могут быть обусловлены заболеваниями органов брюшной полости, малого таза и грудной клетки. Такие боли называются отраженными. Заболевания брюшной полости (например, аппендицит), аневризма аорты, заболевания почек (мочекаменная болезнь, почечная инфекция, инфекции мочевого пузыря), инфекции органов малого таза, яичников – все эти заболевания могут проявляться болями в пояснице. Даже нормально протекающая беременность может приводить к появлению боли в пояснице в связи с растяжением связок в области таза, спазма мышц вследствие нагрузки,раздражения нервов.
Чаще всего боль в пояснице связана со следующими заболеваниями:
Компрессия нервного корешка, что вызывает симптомы радикулита и чаще всего обусловлено грыжей диска. Как правило, при компрессии нервного корешка боль носит острый характер, имеет иррадиацию и нарушения чувствительности в зоне иннервации нервного корешка. Грыжа межпозвоночного диска возникает в основном в результате дегенерации диска. Происходит выпирание студенистой части диска из центральной полости и давление на нервные корешки. Дегенеративные процессы в межпозвонковых дисках начинаются в возрасте 30 лет и старше. Но само наличие грыжи далеко не всегда приводит к воздействию на нервные структуры.
Спондилез – дегенеративные изменения происходят в самих позвонках, возникают костные разрастания (остеофиты), которые могут воздействовать на близлежащие нервы, что приводит к появлению болей.
Стеноз спинномозгового канала может возникать вследствие дегенеративных изменений в позвоночнике (спондилеза и остеохондроза). Пациент с наличием спинального стеноза в поясничной области может испытывать боли в пояснице с иррадиацией в обе ноги. Боли в пояснице могут появиться в результате стояния или ходьбы.
Синдром конского хвоста. Это состояние требующее экстренной медицинской помощи. Возникает синдром конского хвоста в результате компрессии элементов конского хвоста (терминальной части спинного мозга). Пациент при синдроме конского хвоста может испытывать боль и нарушение функции кишечника и мочевого пузыря (недержание и атония мочевого пузыря). При этом синдроме требуется экстренная хирургическая операция.
Болевые синдромы, такие как миофасциальный болевой синдром или фибромиалгия. Миофасциальный болевой синдром характеризуется болью и болезненностью в определенных точках (триггерных точках), снижение объема движения мышц в болезненных областях. Болевой синдром уменьшается при расслаблении мышц,расположенных в болевых зонах. При фибромиалгии боли, и болезненность распространены по всему телу
Для фибромиалгии не характерны уплотнение и боли в мышцах.
Костные инфекции (остеомиелит) позвоночника крайне редко являются причиной заболевания.
Неинфекционные воспалительные заболевания позвоночника (анкилозирующий спондилит) могут вызывать скованность и боль в позвоночнике (в том числе и самой поясницы), которые особенно усиливаются по утрам.
Опухоли, чаще всего метастазы рака могут быть источником дискомфорта в пояснице.
Воспаление нервов и соответственно болевые проявления (в грудной клетке или в области поясницы) могут быть обусловлены поражением самих нервов (например, при опоясывающем лишае)
Учитывая разнообразие причин симптомов таких, как острая или подострая боль поясницы, очень важно полноценное обследование пациента и выполнение всех необходимых диагностических процедур.
Характер болей в пояснице и их причины
Характер боли вариабельный: от едва ощутимой до нестерпимой. Реакция обусловлена множеством индивидуальных особенностей, возраста и состояния психической сферы. В старческом возрасте болезненные ощущения, как правило, сильные, но их восприятие слабо выражено. У людей с психическими отклонениями интенсивность боли обычно незначительная.
Боль – крайне запутанный защитный механизм, своеобразный «сторожевой пёс», указывающий на наличие проблем в организме. Её присутствие – сигнал тревоги!
Однако болезненные ощущения несут позитивную роль: они позволяют выявить ряд патологий на начальных стадиях развития, что позволяет снизить возможные органические повреждения в будущем. При появлении боли в пояснице в районе крестца нельзя медлить с визитом к специалисту.
Мудрецы с Востока говорили: «лечить надо патологию лёгкую, чтобы не пришлось лечить тяжёлую».
В 30% случаев причиной боли является дегенерация тканей позвонка, называющаяся «остеохондроз». Остеохондроз — это процесс дистрофического изменения костно-связочного аппарата ввиду первичного поражения межпозвоночных дисков.
При подобном отклонении могут образовываться особые выросты – остеофиты, раздражающие корешки нервных стволов и вызывающие ноющую тупую боль.
Межпозвоночные диски представляет из себя линзу, выпуклую с двух сторон и совпадающую с «ямками» на телах позвонков.
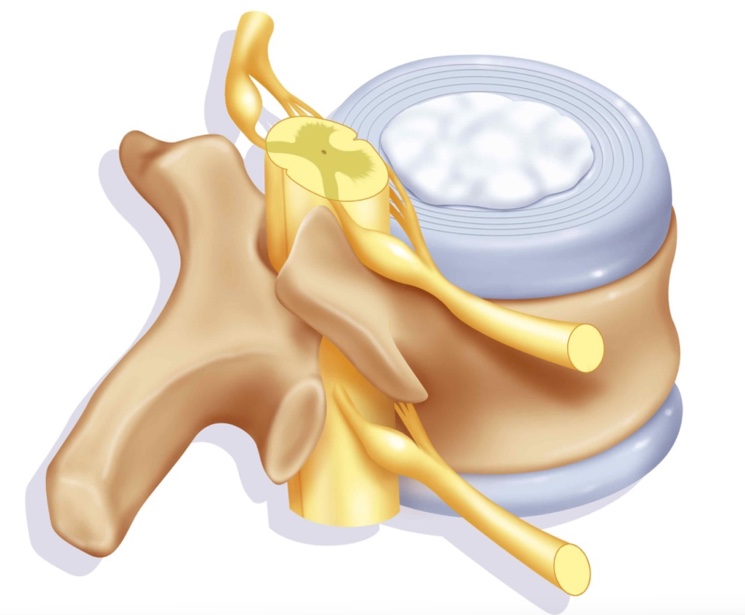
С течением лет они «высыхают», образуются множественные надрывы и трещины. Позвонки теряют физиологическую подвижность и могут попросту соскользнуть с диска, что приводит к сужению спинномозгового канала и сдавлению нервных волокон. Опорные отделы позвоночника наиболее чувствительны к подобным повреждениям, так как именно они несут на себе основную нагрузку при тяжёлой работе.
Опасна ли такая боль?
Серьёзность боли в спине относительна. Симптомы острой боли в спине обычно через какое-то время проходят. Даже межпозвонковую грыжу можно вылечить без хирургии. Тем не менее, в редких случаях боль в позвоночнике может быть вызвана более серьёзными состояниями, такими как перелом, инфекция или рак. Это чаще встречается у людей старше 50 лет, у людей с историей рака, сильной болью даже в покое, повышенной температурой, диабетом, алкоголизмом, длительным приёмом кортикостероидов или остеопорозом. Боль в ногах, слабость, тазовые расстройства (учащение/урежение мочеиспускания, потеря контроля над мочеиспусканием/дефекацией) являются опасными симптомами, требующими срочной помощи медицинских специалистов. Если боль не проходит через неделю, Вам необходимо обратиться к специалисту.
Радикулит — спутник остеохондроза
Крайне частое заключение при болях в пояснице – радикулит. Раньше считалось, что патология носит инфекционный характер, однако у большинства пациентов не регистрируется подъём температуры тела, нет воспалительных изменений в общем анализе крови и при исследовании состава жидкости спинномозгового канала. Наличие радикулита у детей — казуистика, значит, он не может быть проявлением инфекции.
Радикулит – самый распространённый спутник остеохондроза. Боль при данном отклонении может быть острой или тупой. Чаще она носит односторонний характер, иррадиирует в область ягодицы, бедра или голени.
Чувство боли усиливается при смене положения тела, передвижении или кашле. Приступ болей может сочетаться с чувством онемения, зуда, лёгкого покалывания или жжения. Так же регистрируется гиперестезия кожи, болезненность в мышцах нижних конечностей.
https://youtube.com/watch?v=AMeQzxb2AIg
Проявления радикулита хорошо выражены. При движении человек наклоняется вперёд и в сторону здоровой половины тела. При стоянии больная конечность согнута наполовину, что снижает напряжение нервных тканей. Пространственные движения в поражённом отделе носят ограниченный характер. Часто регистрируется искривление позвоночника, напряжение мускулатуры на поражённой стороне. Больной всегда присаживается на здоровый участок, отклоняет тело кзади с поворотом головы в сторону неповреждённой ноги. При попытке приподнять предмет с пола – приседает, сгибая пораженную ногу.
Начальные стадии патологии не влияют на привычную активность больного.
При прогрессировании уменьшается тонус мускулатуры, появляется слабость мышц, ощущения зуда или «ползания мурашек». Характерны: снижение местной температуры, сухость или повышенная потливость стоп. Кожные покровы на ногах бледнеют и приобретают багровый окрас.
Однако сходную клиническую картину может дать панникулёз – воспаление подкожно-жировой клетчатке на фоне патологии обмена веществ, а так же заболевания суставного аппарата.
Основные методы диагностики и лечения заболеваний спины
Снятие боли в пояснице раздражающими препаратами
Используют местные раздражающие препараты: «Перкамф», тигровая мазь, а так же перцовый пластырь. Позволяют уменьшить боль: тёплые шерстяные вещи, электрогрелка, пиявки. Показано растирание мазями, в составе которых имеются НПВС (индометационовая, ортофеновая и т.п.). При миозите отлично помогают горячие компрессы.
Электропроцедуры для снятия боли в пояснице
Для снятия боли используются электропроцедуры: чрескожная анальгезия, электрофорез с лидокаином и т.п. Часто применяются: рефлексотерапия с использованием лазера и игл, новокаиновые блокады. Если радикулит вызван сдвигом межпозвоночных дисков, то показан тракционный метод лечения – вытягивание тела больного. Описанные процедуры проводятся только в стационарных условиях. Хороший положительный эффект оказывает бальнеотерапия.
Метод обратной биологической связи для снятия дискомфорта в спине
Один из быстро развивающихся методов лечения дискомфорта в спине – метод «обратной биологической связи».
Он был разработан физиотерапевтом Анохином К.П. в 1930-х годах.
Суть методики – контроль функций собственного организма. Больному необходимо вызвать максимальное расслабление мускулатуры спины, во время упражнения пациент наблюдает за собственной электромиограммой, которая отражает тонус мышц. При чрезмерном напряжении издаётся громкий сигнал, на фоне расслабления громкость звука уменьшается. Это способствует развитию мотивации к самостоятельному снижению патологического повышенного тонуса мышечной ткани.
Для освоения методики требуется около 5-6 сеансов.
Поддерживающие устройства для лечения спины
Большую роль в лечении играют наружные поддерживающие устройства – ортезы, корсеты, специализированные корректоры осанки, реклинаторы (устраняют наклон спины), бандажи, пояса (пояс тяжёлого атлета или монтажный, эластический, корсетный, противорадикулитный). В материале пояса должна присутствовать шерсть.
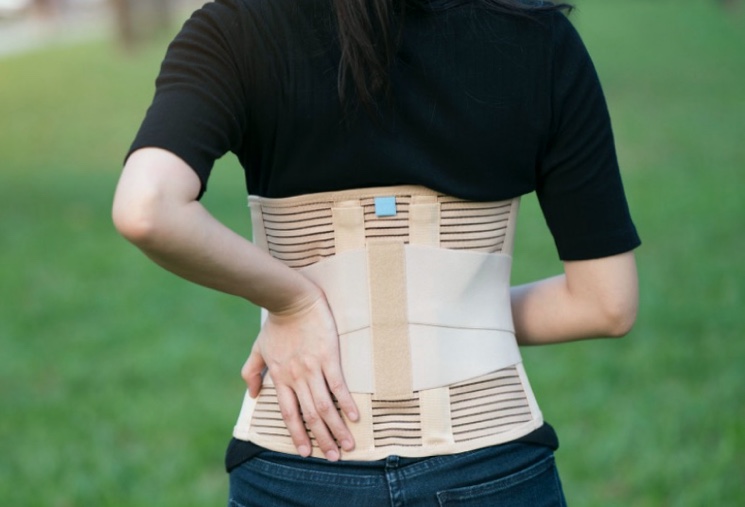
Существует несколько правил ношения ортезов: поверх нательного белья (профилактика пролежней), адекватная затяжка (при чрезмерной – нарушается трофика нижних конечностей, затрудняется дыхание). Ортез должен одеваться только во время сидения на стуле, в период активной физической деятельности и в поездках. В оставшееся время следует снимать его
Важно не злоупотреблять физическими упражнениями, идеальным вариантом терапии является лечебная физкультура, позволяющая создать свой мышечный «корсет»
Противовоспалительные и аналогические препараты для снятия симптомов болей в спине
Иногда больным необходимо принимать анальгетические и противовоспалительные препараты. При крайне выраженных болях путь введения – внутримышечный. Используют анальгетики (брал, анальгин) или НПВП (диклофенак, ибупрофен). При лечении необходимо учитывать возможность лекарственного взаимодействия. Например, найз, пироксикам, метиндол, индометацин не сочетаются мочегонными или гипотензивными медикаментами.
Описанные средства так же обладают ульцерогенным эффектом – вызывают развитие лекарственного гастрита и образование язв на слизистой оболочке желудка или двенадцатиперстной кишки.
Для предотвращения данных осложнений препараты применяются короткими курсами (не более недели) или совместно с ингибиторами протонной помпы (омепразол).
В пожилом возрасте (после 65 лет) лучше использовать селективные нестероидные анальгетики: нимесулид, мелоксикам, целекоксиб.
Они практически не оказывают отрицательного воздействия на пищеварительную систему. В качестве дополнения проводится курс витаминотерапии (особенно группы B).
Анальгетики и противововсплаительные препараты воздействуют исключительно на симптомы, не устраняя первопричину.
Для улучшения функционального состояния тканей позвоночника используются базисные средства: «Дона» (глюкозамина гидрохлорид), «Структум (хондроитин сульфат натрия) или «Артрафик» и «Хондрофлекс». Медикаменты содержат ряд полисахаридов, имеющихся в нормальных условиях в тканях хрящей. Они создают своеобразную смазку для суставных поверхностей, ускоряют регенерацию повреждённых тканей. Она крайне важны для замедления разрушения хрящей и предотвращения манифестации остеохондроза.
Если боль не стихает после консервативного лечения, то показана хирургическая коррекция патологии. После окончания острого периода назначается курс санаторно-курортной терапии.
Обследование и осмотр
Чтобы выяснить, отчего болит поясница, изначально проводится первичный визуальный осмотр, затем следует пальпация. С ее помощью можно определить локализацию симптома. Пациент описывает характер боли, длительность приступов, после чего она могла появиться (падение, физические нагрузки). Далее проводится ряд исследований:
- Анализ крови. Он может показать воспалительные процессы, наличие инфекции, опухолей.
- Анализ мочи. Позволяет исключить почечные патологии. Если анализ плохой, дополнительно назначается УЗИ.
- Рентген. Позволяет выявить воспалительные процессы, заболевания позвоночника, травмы, трещины, переломы, защемление нерва. В идеале выполняется рентген позвоночника и тазовых костей.
- КТ. Томография отличается большей информативностью, чем рентген, может показать мелкие дефекты, создается 3D-изображение. При этом хорошо просматриваются все костные структуры.
- МРТ. Дает возможность исследовать мягкие ткани внутри позвоночника или рядом с ним. Одновременно проверяется состояние спинного мозга, нервных корешков, связок, мышц. Хорошо видны грыжи, сосудистые изменения.

Однако КТ и МРТ назначаются только при серьезных симптомах. Обычно достаточно рентгена или УЗИ, лабораторных анализов крови и мочи.
Остеохондроз: опасность заболевания
Основное проявление остеохондроза – это дегенеративные процессы, проходящие в позвонках и межпозвонковых дисках. Патология может локализоваться в шее, груди и пояснице.
Признаки и причины
Рассмотрим, как проявляет себя патология и почему она появляется.
Симптомы остеохондроза:
- Основная симптоматика при остеохондрозе – боль. Она может быть острой, усиливаться при движении, заставлять пациента принимать неестественные позы, в которых не болит. Также наблюдается постоянная, умеренно интенсивная, тупая боль.
- Ощущение усталости в области спины.
- Скованность при движении конечностями.
Опасность заболевания заключается в том, что оно «маскируется» под другие патологии. Из-за сдавления нервных корешков, спазмирования мышц и др. его часто путают с:
- гастритом и другими поражениями ЖКТ;
- миозитом мышц;
- стенокардией;
- почечными коликами.
При сочетанном поражении нескольких нервных корешков при остеохондрозе может проявляться радикулярный синдром.
Диагностика
Заболевание диагностируется в несколько этапов:
- сбор анамнеза, изучение жалоб пациента, истории его болезни;
- осмотр пациента, оценка походки, положения тела, состояния кожных покровов, симметрии двух сторон тела, объема движений и др.;
- рентгенография отдельно каждого отдела позвоночника, может быть назначена функциональная рентгенография;
- компьютерная томография – направленные снимки одного или двух участков позвоночника;
- магнитно-резонансная томография – визуализация нервных отростков, сосудов, межпозвонковых дисков.
Проблемы с позвоночником
Боль в пояснице слева, как уже было сказано выше, может тажк быть вызвана повреждением или травмой структур позвоночника, включая позвонки, позвоночные суставы и соединительную ткань. Самые распространенные проблемы с позвоночником включают:
Межпозвонковую грыжу или протрузию межпозвонкового диска
Часть материала межпозвонкового диска может выдавиться с левой стороны позвоночного сегмента, тем самым став причиной тупой боли в пояснице и острой, пронзительной боли, проходящей через левое бедро и спускающейся по задней поверхности левой ноги. Чаще всего, боль в левой ноге будет сильнее боли в пояснице. Боль в пояснице слева и боль в ноге могут усиливаться после долгого пребывания в положении сидя. Как правило, межпозвонковые грыжи или протрузии поясничного отдела позвоночника не возникают остро без предшествующего травматического фактора и являются следствием длительного развития остеохондроза позвоночника. На то, что боль в пояснице слева связана с дискогенной патологией позвоночника могут указывать более ранние эпизоды болевого синдрома в пояснице, боли по всей ноге до стопы, чувства онемения или парестезии в виде мурашек в пояснице и ноге до пальцев стопы.
Проблемы с дугоотросчатыми суставами (спондилоартроз)
Другим осложнением остеохондроза является спондилоартроз позвоночника, так как при снижении межпозвонкового расстояния многократно возрастает нагрузка на дугоотросчатые суставы, что приводит к скованности, дискомфорту и тупой боли в пояснице. Костные разрастания (спондилез) с левой стороны поясничного отдела позвоночника может вызывать раздражение нервных корешков, что приведет к появлению стреляющей боли, проходящей через левое бедро и спускающейся в левую ногу;
Как правило, все осложнения остеохондроза развиваются параллельно, что значительно ухудшает состояние позвоночника и требует ранних мер профилактики или лечения развившегося остеохондроза.
Дисфункция крестцово-подвздошного сочленения
Дисфункция крестцово-подвздошного сочленения может вызвать боль в пояснице и тазовой области с одной или обеих сторон тела, если его подвижность становится ограниченной. Излишние движения сустава могут вызвать боль в пояснице слева и/или боль в бедре, которая может иррадиировать в паховую область. Слишком малая подвижность обычно вызывает боль в пояснице слева, иррадиирующую в ягодицу и вниз по ноге. Болезнь Бехтерева нередко начинается с боли в крестцово-подвздошном сочленении.
Обычно при проблемах с позвоночником начальное лечение является нехирургическим и может включать массаж, лечебную гимнастику, физиотерапию, безнагрузочное вытяжение позвоночника, гирудотерапию. Медикаментозное лечение при грыже диска или протрузии крайне малоэффективно и имеет узкий спектр воздействия на патологическое звено. Выбор методов лечения варьируется в зависимости от состояния и симптомов, испытываемых пациентом. Хирургическое вмешательство может рассматриваться в тех случаях, если боль становится хронической или настолько сильная, что мешает человеку вести привычный образ жизни.
Причины тупой боли отдающей в спину
Причиной появления неприятных ощущений в области спины могут быть заболевания дыхательной системы, проблемы с органами пищеварения, а также патологии опорно-двигательного аппарата. В большинстве случаев болевой синдром исчезает после лечения основного недуга.
Гастрит
Болевой синдром является признаком хронического гастрита. Причиной воспаления слизистой оболочки желудка становятся бактерии хеликобактер. К другим признакам заболевания относят боли в животе, кислую отрыжку, изжогу, метеоризм. Для лечения гастрита используют антибиотики, ингибиторы протонной помпы, антациды.
Инфаркт миокарда
При нарушении кровоснабжения сердечной мышцы, часть ее отмирает, вызывая инфаркт миокарда. В большинстве случаев он проявляется в виде сильных болевых ощущений за грудиной.
Но иногда признаком инфаркта миокарда становится тупая боль в спине затрагивающая половину грудной клетки и левую руку. При этом она достаточно сильная и не исчезает в течение 5 минут.
У пациента возникает страх смерти, кожные покровы бледнеют, появляется холодный пот. На развитие инфаркта миокарда указывает резкое понижение артериального давления и хриплое свистящее дыхание.
Пациенту необходимо немедленно вызвать неотложную помощь, так как лечение заболевания проводят только в условиях стационара. Изначально больного помещают в отделение интенсивной терапии.
Язва желудка
Язва желудка представляет собой дефект, в слизистой оболочке возникший в результате повреждения соляной кислотой. Она часто сопровождается болевыми ощущениями, отдающими под левую или правую лопатку. На наличие язвы желудка указывают следующие признаки:
- тупая боль, отдающая в спину, возникающая после еды или если человек длительное время остается голодным;
- частая изжога и тошнота;
- «кислая» рвота, приносящая облегчение.
Для диагностики заболевания проводят гастроскопию. Лечение проводят противоязвенными препаратами.
Панкреатит
Воспалительный процесс в области поджелудочной железы приводит к развитию панкреатита. При острой форме заболевания боль может ощущаться в области лопаток и становится опоясывающей. Она характеризуется вздутием живота, отсутствием аппетита, тошнотой и рвотой.
Неприятные ощущения возникают после погрешностей в диете, если пациент употребляет большое количество жирной, острой, копченой или жареной пищи.
Лечение заболевания проводят в стационаре, назначают ферменты, спазмолитики, гормоны. Пациент должен придерживаться строгой диеты и соблюдать постельный режим.
Прободная язва
При прободной язве в стенке желудка или двенадцатиперстной кишки возникает отверстие, через которое содержимое вытекает наружу. Болевой синдром развивается внезапно в области желудка, чаще справа и быстро распространяется по всему животу.
Часто при прободной язве боль ощущается по позвоночнику. Она может быть настолько сильной, что человеку тяжело двигаться и дышать. Избавиться от проблемы можно только с помощью хирургического вмешательства.