Беременность и патология. полезная инфа
Содержание:
- Что такое пренатальная диагностика?
- Третий триместр
- Зачем нужна ранняя диагностика беременности
- Отклонения от нормы в анализах на беременность
- Плановая диагностика
- Достоверные признаки беременности
- Как подтвердить?
- Признаки беременности
- Влияние COVID-19 на беременность
- Образ жизни беременной женщины, режим, питание и гигиена
- Экстрагенитальная патология
- Тест на беременность
- Первый триместр
Что такое пренатальная диагностика?
Пренатальная диагностика включает в себя несколько наиболее распространенных методов: амниопункция, ультразвук, фетоскопия, биопсия хориона, исследование крови матери на содержание hCG, взятие проб крови плода, взятие кожи плода, исследование магнитным резонансом, рентген, эхокардиография, исследование крови матери для определения пола плода.
Пренатальная диагностика предназначена не для каждого, так как она влечет за собой некоторые опасности для ребенка. Это исследование нужно тем родителям, для кого опасения гораздо сильнее, чем нормальное беспокойство будущих родителей. В этом случае польза, которую им даст пренатальная диагностика, гораздо больше, чем опасность от нее.
Для кого предназначена пренатальная диагностика?
Пренатальная диагностика необходима следующим группам беременных женщин:
- старше 35 лет;
- принадлежащим к семье, в которой встречались случаи наследственных болезней или женщины — носители таких болезней;
- перенесшим инфекционные болезни, такие, как краснуха или токсоплазмоз, так как эти болезни способны нарушить правильное развитие плода;
- женщинам, которые со времени зачатия были обследованы на предмет действия неизвестных веществ, так как они могут быть вредными для развивающегося ребенка;
- уже имевшим неудачные беременности и детей с родовыми травмами.
В основном пренатальная диагностика не показывает никаких очевидных пороков. В случаях определения того, что с ребенком не все в порядке, необходима дополнительно генетическая экспертиза. Полученная информация может быть использована для принятия необходимого решения, касающегося также и будущих беременностей.
Третий триместр
Во время третьего триместра берут дополнительные анализы крови. Делается это в качестве дополнительной проверки на антитела. Это может быть сделано дважды. Проводится тест на глюкозу, особенно для женщин с анамнезом наследственного гестационного диабета. Также на приёме врач прослушивает сердцебиение плода. На двадцать восьмой неделе измеряется высота симфиза на дне матки для измерения роста живота.
В настоящее время — это лучший способ проверить рост плода, чтобы контролировать процесс, но, увы, не самый проверенный. Поэтому лучше своевременно и регулярно проверять кровяное давление и делать анализ мочи. Акушер-гинеколог обычно пальпирует живот женщины, чтобы вовремя установить ложные тенденции и положение плода.
Основные чрезвычайные ситуации, которые могут возникнуть при беременности, заключены в следующих факторах:
- Внематочная беременность, когда эмбрион находится в маточной трубке или (редко) на яичнике или внутри брюшной полости. Это может привести к обильному внутреннему кровотечению.
- Преэклампсия, которая определяется сочетанием признаков и симптомов, которые связаны с материнской гипертензией. Причина неизвестна, до сих пор изыскиваются способы прогнозировать её развитие на самых ранних стадиях беременности. Некоторые признаки вызывают повреждения сосудов в эндотелии, вызывая гипертонию. Если она обостряется, то прогрессирует до эклампсии, происходят болезненные судороги — последствия могут принести летальный исход. При преэклампсии отказывает функциональность печени.
- Отслойка плаценты от матки — женщина и плод могут погибнуть от потери крови, если не получится должным образом реанимировать ситуацию.
- Застревание ребёнка во время рождения плечами. Есть много факторов риска, в том числе из-за размеров плода, многие из них необъяснимы.
- Кровотечение может возникать из-за ряда факторов, таких как предлежание плаценты, разрыв матки, плаценты или фрагментов плаценты. Разрыв матки во время осложнённых родов ставит под угрозу жизнь матери и плода.
- Послеродовой сепсис восходящей инфекции половых путей. Это может произойти вовремя или после родов. Признаки включают в себя симптомы инфекции (гипертермию или гипотермию, повышенную частоту сердечных сокращений и дыхания, снижение кровяного давления), боль в животе, кровопотери, увеличение лохии, сгустки, понос и рвоту.
Зачем нужна ранняя диагностика беременности
Беременность – важный момент для каждой женщины. И пусть новость о том, что внутри уже развивается маленькая жизнь, кому-то доставляет истинное счастье, а у кого-то вызывает панику и страх, всегда хочется узнать об этом как можно раньше.

Ранняя диагностика поможет:
Определиться
Если планируется сохранять беременность, очень важно вовремя сдать все анализы и рассчитать возможные риски патологий у плода. На ранних сроках у женщины есть выбор продолжать вынашивание или прекратить
Не навредить. На ранней стадии беременности эмбрион крайне уязвим. Часто будущие мамочки принимают сильнодействующие лекарства, продолжают курить только от того, что не знают о том, что новая жизнь уже зародилась.
Не затянуть. Если беременность нежелательна, аборт нужно делать на самом раннем сроке до 6 недель. В этот период можно обойтись без хирургического вмешательства — гинеколог порекомендует медикаментозное прерывание беременности (аборт таблетками) или, если есть противопоказания, вакуумный аборт.
Отклонения от нормы в анализах на беременность
Кровь на β – ХГЧ назначают для установления самого факта беременности, выявления внематочной, замершей, многоплодной видов беременности, диагностирования пороков развития плода.
Повышение β – ХГЧ в крови может наблюдаться, если присутствуют:
- Многоплодная беременность.
- Аномалии развития плода (как пример — синдром Дауна);
- Различные опухоли трофобласта (пузырный занос, хориокарцинома).
- Опухоли эмбрионального зачатка (сюда можно отнести тератому яичка или яичника, семиному);
- Сахарный диабет.
- Токсикоз.
Уровень гормона снижается при:
- Замершей или внематочной беременности.
- Угрозе выкидыша.
- Патологиях развития плода (синдром Эдвардса и др).
Как сдают анализ на ХГЧ
Для определения беременности у женщины берется кровь, а после по содержанию в ней гормона можно диагностировать беременность, и даже определить срок.
Также существуют определенные условия, соблюдение которых необходимо, чтобы не исказить результаты анализа:
- Кровь берется по прошествии 5-ти часов с момента последнего приема пищи или утром натощак.
- Врач, берущий анализы должен быть уведомлен о приеме любых лекарств, чтобы учесть входящие в них вещества при анализе.
- Врач должен знать о наличии у пациентов заболеваний (если таковые имеются).
Это поможет исключить фактор ложноположительного повышения уровня гормона в крови, которое может быть вызвано рядом причин, начиная от рациона, заканчивая медикаментозным воздействием. Для большей уверенности нужно повторить процедуру спустя несколько дней.
Нужно добавить, что иногда анализ крови на наличие гормона ХГЧ назначают женщинам и даже мужчинам в ходе медицинского обследования, т.к. он может указывать еще на развитие онкологии или пузырного заноса. Но в этом случае уровень гормона в любом случае будет меньше нормы, характерной для развивающейся беременности.
Плановая диагностика
Плановая диагностика состоит из комплекса медицинских процедур, направленных на раннее выявление патологических процессов в организме беременной женщины.
- Общий анализ мочи, назначаемый гинекологом при каждом запланированном визите беременной женщины, содержит важную информацию о функционировании почек, наличии инфекции в мочеполовом тракте, развитии сахарного диабета.
- С помощью биохимического анализа крови, проводимого в лабораторных условиях, можно оценить работу внутренних органов, обменные процессы в организме беременной женщины.
- Определение группы крови и резус-фактора обоих родителей требуется для изучения их совместимости, вероятности появления патологических процессов (повышенного билирубина, гипоксии) у новорожденного и поиска эффективного метода предотвращения нежелательных последствий.
- Исследование крови на сахар во время беременности врач назначает не только с профилактической целью, но и для оценки эффективности проводимого лечения в случае развития сахарного диабета.
- TORCH-диагностика предусматривает анализ крови на токсоплазмоз, герпес, цитомегаловирус, краснуху. Исследование крови в первые недели беременности позволяет предупредить появление аномалий развития у ребенка с помощью своевременной адекватной терапии. Результаты анализа могут повлиять на принятие решения о дальнейшем сохранении беременности. Помимо TORCH-диагностики, кровь исследуют на ВИЧ, сифилис, хламидии, уреаплазму, гепатит В, С.
- Все большей популярностью пользуется ПЦР-диагностика, направленная на выявление инфекции, передающейся половым путем. Для анализа потребуется любой биологический материал беременной женщины. Полимеразная цепная реакция зарекомендовала себя, как наиболее информативный, точный и быстрый вид диагностики инфекционных заболеваний при исследовании микроскопических концентраций фрагментов ДНК. Диагностика, проводимая с помощью ПЦР, весьма эффективна при определении латентных форм инфекционных болезней.
- Забор влагалищных выделений во время беременности проводят с целью изучения микробного пейзажа влагалища, определения инфекционных заболеваний половых органов, назначения эффективного лечения.
- Плановое ультразвуковое исследование проводят в каждом триместре для оценки развития плода, соответствия физиологическим нормам, выявления аномалий развития. Количество проводимых УЗИ может увеличиваться по рекомендации лечащего врача, если существует подозрение на патологический процесс.
Достоверные признаки беременности

Определить зачатие можно не только тестом
В данном случае речь идёт о реакции тех органов, которые и должны реагировать при наступлении беременности. Поэтому вероятные признаки являются своеобразными «положительными тестами». К ним относят следующие состояния и симптомы:
У женщины заканчиваются менструации и развивается полная аменорея на фоне здоровья, и при отсутствии каких – либо заболеваний;
Претерпевают изменения молочные железы, они напрягаются, а при надавливании на них из сосков появляется молозиво
Чувство можно сравнить с тяжестью и «распиранием» в молочных железах;
При осмотре у гинеколога обращает на себя внимание синюшная слизистая влагалища и шейки матки. Гинекологи говорят о функциональном цианозе, который может свидетельствовать о наступлении беременности;
Наконец, изменяется и сама матка: она начинает увеличиваться и менять пропорции.
При этом увеличение матки отнюдь не является признаком поздних сроков беременности. Увеличиваться она начинается уже через месяц после зачатия, а точнее — с 5 — 6 недели. Она начинает становиться шарообразной. Так, к концу второго месяца беременности обычно матка напоминает крупное яйцо, например, гусиное.
Акушеры-гинекологи насчитывает порядка 10 различных симптомов, которые говорят о том, что в матке находится плодное яйцо: очень часто об этом свидетельствует размягчение перешейка матки на ранних сроках, а также ее асимметрия.
Конечно, несомненными признаками беременности являются:
- прощупывание частей плода, например, его головки, спинки, ручек и ножек. Это можно сделать со второй половины беременности;
- с 18 недели можно услышать сердцебиение плода, а зарегистрировать сердечные сокращения на УЗИ сердца можно уже с 5 недели;
- движение плода также относится к достоверным симптомам, и это можно ощутить с 20 недели.
На самом деле распознать беременность на ранних этапах не так — то просто. Акушер собирает анамнез, выслушивает жалобы пациентки, затем проводит наружный осмотр, пальпирует молочные железы. После этого он исследует как наружные, так и внутренние половые органы. И лишь потом, с учетом всех вероятных, а также предположительных признаков, выставляет диагноз вероятной беременности.
Но в том случае, если есть хотя бы один достоверный признак, диагноз беременности представляется совершенно ясным, а для уточнения всегда назначается УЗИ.
В заключение можно сказать, что при любых сомнениях в плане наступления вероятной беременности нужно не гадать, а обратиться к своему участковому специалисту женской консультации. Ранний срок — это указание на то, что отныне и до самого конца беременности и лактации нельзя принимать многие лекарственные препараты, и нужно менять свой образ жизни. Представьте, какая угроза может возникнуть для ребенка, если вы, не зная, что беременны, начинаете принимать сильнодействующие лекарства. Лучше позаботиться о здоровье вероятного малыша, если беременность не наступила, чем вести рискованный образ жизни при ее наличии.
Метки: беременность первые признаки
Как подтвердить?
Сама по себе задержка месячных — еще не признак беременности. Иногда спустя целую неделю после задержки они все-таки наступают. Тем не менее, если менструация не наступила вовремя, то прямо на следующий день можно начать измерять утреннюю температуру. Термометр нужно вводить в прямую кишку на глубину 2 см на 5-7 минут примерно в 7 часов утра, не вставая с постели. Если температура несколько дней подряд превышает 37°, чаще всего это свидетельствует в пользу возможной беременности.
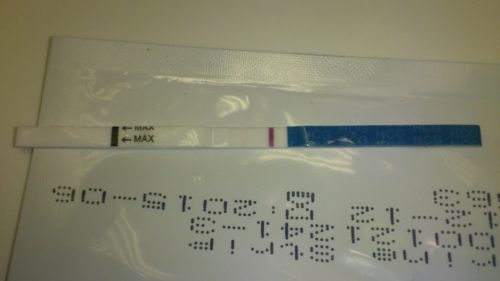
При задержке менструации на 1-2 дня и более можно купить в аптеке специальный тест для определения беременности. Он прост в использовании и достаточно достоверен. Точность ответа будет выше, если исследование провести 2-3 раза. Более достоверный результат можно получить, если от зачатия прошло более 14 дней (или наступила задержка менструации).
Если тест показал беременность, стоит обязательно сходить к врачу-гинекологу. Он проведет осмотр на кресле, и по изменениям со стороны влагалища и матки сможет подтвердить наличие беременности. Также врач может назначить женщине анализ крови на гормон ХГЧ и УЗИ для установления срока беременности и исключения диагноза «внематочная беременность».
Признаки беременности
Увеличение матки. Матка заметно увеличивается в размерах, начиная с 5-6 недели. На конец II месяца, она имеет размер с гусиное яйцо.
Признак Горвица-Гегара. Признаком матки в положении является ее мягкая консистенция, особенно сильно это выражено в области перешейка. Пальцы рук при исследовании встречаются на уровне перешейка без всякого сопротивления. Данный признак характеризует начальные сроки беременности.
Признак Снегирева. Матка с плодным яйцом способна изменять свою консистенцию. Если на размягченную матку воздействовать механически при двуручном исследовании — она становится боле плотной и сокращается, уменьшаясь в размерах. После прекращения воздействия она возвращается к первоначальной консистенции.
Признак Пискачека. Для начальных сроков беременности характерна асимметрия матки, как следствие куполообразного выпячивания одного из углов. Происходит это на 7-8 неделе срока. Именно в месте выпячивания осуществляется имплантация яйца. К 10 неделе выпячивание исчезает.
Гаус и Губарев наблюдали едва заметную подвижность в ранние сроки шейки матки. Это связано в основном с размягчением перешейка.
Признак Гентера. В начале беременности наблюдается перегиб матки вперед, что является результатом повышенного размягчения перешейка, и появление выступа в виде гребневидного утолщения на передней части матки в области средней линии. Этот выступ определяют не всегда.
Диагноз беременности в основном определяют при клиническом обследовании. Но при некоторых случаях применяют лабораторные методы. Суть лабораторных исследований заключается в определении специфических для организма беременной женщины веществ в биологических жидкостях.
Влияние COVID-19 на беременность
Учитывая повышенный риск инфицирования и тяжёлых последствий, включая повышенную смертность, у людей с сопутствующими заболеваниями (в
особенности с сахарным диабетом, гипертонией и т.п.), важно учитывать потенциальное влияние предшествующей гипергликемии и гипертензии на исход
COVID-19 у беременных. Группу наиболее высокого риска развития тяжелых форм COVID-19 составляют беременные, имеющие соматические заболевания: хронические заболевания легких, в том числе бронхиальная астма средней и тяжелой степени тяжести; заболевания сердечно-сосудистой системы, артериальная гипертензия;
сахарный диабет; иммуносупрессия, в т.ч
на фоне лечения онкологических заболеваний; ожирение (ИМТ>40); хроническая болезнь почек, заболевания
печени, АФС
Группу наиболее высокого риска развития тяжелых форм COVID-19 составляют беременные, имеющие соматические заболевания: хронические заболевания легких, в том числе бронхиальная астма средней и тяжелой степени тяжести; заболевания сердечно-сосудистой системы, артериальная гипертензия;
сахарный диабет; иммуносупрессия, в т.ч. на фоне лечения онкологических заболеваний; ожирение (ИМТ>40); хроническая болезнь почек, заболевания
печени, АФС.
В настоящее время неизвестно, может ли беременная женщина с COVID-19 передать вирус ребенку во время беременности или родов. На сегодняшний день
вирус не был обнаружен в образцах амниотической жидкости, плацент и грудного молока.
Документированные неонатальные случаи инфицирования COVID-19 были приписаны тесному контакту с больной матерью или другими лицами, обеспечивающими уход. Центр по контролю и профилактике заболеваний США (СDC, 2020) также отмечает, что передача коронавируса от матери ребенку
во время беременности маловероятна, но после рождения новорожденный может быть подвержен инфицированию вследствие контакта с COVID-положительным человеком.
Осложнения у беременных с COVID-19 включают: выкидыш (2%), задержку роста плода (10%), преждевременные роды (39%). В группе 15 беременных с
COVID-19 и пневмонией показано увеличение частоты кесарева сечения из-за развития дистресс-синдрома у плода.
Образ жизни беременной женщины, режим, питание и гигиена
Развивающийся плод получает от матери все необходимые питательные вещества. Благополучие плода полностью зависит от здоровья матери, условий её труда, отдыха, режима питания, состояния нервной и эндокринной систем.
Беременные освобождаются от ночных дежурств, тяжелой физической работы, работы, связанной с вибрацией тела или неблагоприятным воздействием на организм хим. веществ. Во время беременности следует избегать резких движений, подъема тяжестей и значительного утомления. Беременной женщине нужно спать не менее 8 часов в сутки. Перед сном рекомендуется прогулка.
Беременную необходимо тщательно оберегать от инфекционных заболеваний, которые представляют особую опасность для организма беременной и плода.
Во время беременности необходимо особенно тщательно следить за чистотой кожи. Чистота кожи способствует выведению с потом вредных для организма продуктов обмена веществ.
Во время беременности рекомендуется мыться под душем, избегать перегревания тела. Здоровым беременным рекомендуются воздушные и солнечные ванны.
Беременная дважды в день должна обмывать наружные половые органы теплой водой с мылом
Спринцевания во время беременности следует назначать с большой осторожностью
Во время беременности следует тщательно следить за состоянием полости рта и произвести необходимую санацию.
Молочные железы необходимо ежедневно обмывать теплой водой с мылом и обтирать полотенцем. Эти методы предупреждают трещины сосков и маститы. Если соски плоские или втянутые, то следует производить их массаж.
Одежда беременной должна быть удобной и свободной: не следует носить стягивающие пояса, тугие бюстгальтеры и др. Во второй половине беременности рекомендуется носить бандаж, который должен поддерживать живот, но не сдавливать его.
Беременная должна носить обувь на низком каблуке.
Экстрагенитальная патология
Какие бывают патологии, способные повлиять на течение беременности? Любая болезнь внутренних органов может привести к формированию осложнений:
- болезни пищеварительного тракта нарушают всасывание железа, что вызывает анемию;
- артериальная гипертензия до беременности утяжеляет свою степень, может привести к гестозу, болезням почек;
- ухудшается течение сахарного диабета, он также может подтолкнуть к развитию гестоза, врожденному диабету у ребенка;
- гипотиреоз нарушает нормальное прогрессирование беременности, создает угрозу прерывания.
Инфекционные заболевания, вне зависимости от локализации, способны привести к внутриутробному инфицированию плода. Имеют значение как острые заболевания (ОРВИ, пневмония, болезни мочеполовой системы), так и хронические (бронхит, кариес, цистит, синусит и т. д.). Заражение краснухой, токсоплазмозом, цитомегаловирусом в первый триместр беременности приводит к тяжелым порокам развития, часто несовместимыми с жизнью.
Тест на беременность
Сегодня его можно купить в каждой аптеке, причем нужно это сделать уже в 1 день после задержки месячных.
Конечно, он обойдется дороже, но ведь смысл проведения процедуры как раз и заключается в том, чтобы подтвердить или опровергнуть первые подозрения о развитии эмбриона
Важно также выполнить несколько условий:
- Четко следовать требованиям, прописанным в инструкции;
- Проводить тестирование в утренние часы – во-первых, в это время имеющийся в организме гормон ХГЧ достигает высшей концентрации, во-вторых, выдерживается рекомендуемое промежуточное время между мочеиспусканием (оно должно составлять до 5-6 часов);
- Повторить тестирование при появлении второй размытой полоски.
К преимуществам такого способа определения беременности относят то, что его можно провести в домашних условиях без какого-либо вреда здоровью. Недостатки: результаты часто оказываются ложными при неправильном использовании теста, при наличии у женщины новообразований или приеме ею гормоносодержащих средств.
Первый триместр
Во время первого триместра беременности женщинам, как правило, предлагаются следующие виды обследования:
- общий анализ крови;
- определение группы крови и анализ антител;
- проверка на сифилис, гепатит В, ВИЧ, краснуху;
- анализ мочи на микробиологию и чувствительность к бессимптомным бактериям.
Кроме того, женщинам в возрасте до 25 лет предлагается тестирование на хламидиоз, серповидно-клеточную анемию и талассемию. Помимо всего измеряются кровяное давление, рост и вес женщины, рассчитывается её индекс массы тела (ИМТ). В обменной карте беременной также отражается её семейная история, акушерский анамнез и социальная история. Прежде чем пройти все тесты женщина должна дать свое согласие на их осуществление.

Женщины обычно проходят первое УЗИ примерно в двенадцать недель. Это ультразвуковое исследование брюшной полости, анализирующее беременность — оценивается срок и состояние плода. В этом сканировании можно заранее определить потенциальный синдром Дауна. Если УЗИ измеряется в затылочной доле, анализ крови берётся у матери. Результат возвращается нечётным риском для плода, имеющего синдром Дауна. Это где-то между 1:2 (высокий риск) до 1:100000 (с низким риском). Женщинам с высоким риском (которые имеют риск больше, чем примерно 1:150) предлагаются дальнейшее обследование и диагностика. Эти тесты являются инвазивными, определяя риск выкидыша.
Изображение УЗИ является стандартным способом следить за благополучной или проблемной беременностью. Оно должно подтвердить, что беременность протекает внутри матки; оценить гестационный возраст плода; определить количество плодов, состояние плаценты; оценить риск внематочной беременности; выявить ранние признаки аномалии.
X-лучи и компьютерная томография не используются в начале беременности из-за ионизирующего излучения, которое производит тератогенный эффект на плод. Медицине неизвестно влияние магнитно-резонансной томографии на ребёнка, так как этот метод слишком дорог для обычного наблюдения. Поэтому УЗИ является главным выбором наблюдения в первом триместре беременности — оно не испускает вредоносного излучения, является портативным, удобным для передвижения, и позволяет в режиме реального времени визуально осматривать плод.