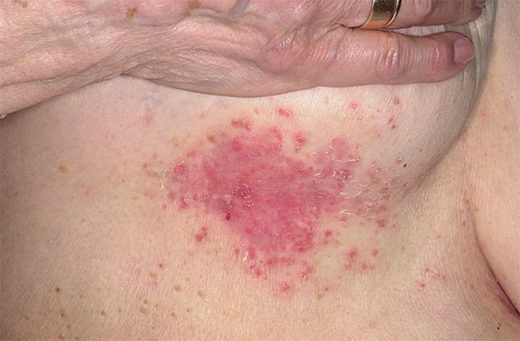
Красная волчанка кожи волосистой части головы
Содержание:
- Системная красная волчанка и беременность, каковы риски и особенности лечения?
- Лечение
- Клинические проявления
- Другие симптомы волчанки
- Первичные элементы
- Чем опасна волчанка
- Причины
- Лечение дискоидной красной волчанки
- Первые признаки СКВ и характерные проявления
- 2 Клиническая картина заболевания
- ДИАГНОСТИКА ПО НОСУ
- Причина и механизмы развития заболевания
Системная красная волчанка и беременность, каковы риски и особенности лечения?
беременностьРиски беременности женщины с системной красной волчанкой:Системная красная волчанкане влияет на возможность забеременеть,При приеме цитостатиков (Метотрексат, Циклофосфан и другие) беременеть категорически нельзя,Половиназдорового, доношенного малышаВ 25%недоношеннымив четверти случаевневынашивание беременностиВозможные осложнения беременности при системной красной волчанке,
- гибель плода;
- выкидыши на ранних сроках беременности;
- формирование у детей тяжелых пороков развития;
- фосфолипидные антитела могут привести к образованию тромба;
- преждевременная отслойка плаценты;
- развитие плацентарной недостаточности, как результат — хроническая гипоксия плода и задержка внутриутробного развития (ЗВУР);
- маточное кровотечение во время или после родов;
- СКВ увеличивает проявления позднего токсикоза или гестоза второй половины беременности, который проявляется повышением артериального давления, отеками, потерей белка с мочой; данное состояние приводит к нехватке кислорода для плода и нарушению его развития.
Гормональный фон беременности также влияет на течение системной красной волчанкиродовБеременность может стать пусковым механизмом в развитии начала системной красной волчанки.Мать с системной красной волчанкой может передать гены своему малышунеонатальная красная волчанкаМетодические рекомендации при планировании беременности женщины, страдающей системной красной волчанкой:
- Планировать беременность необходимо под контролем квалифицированных врачей, а именно ревматолога и гинеколога.
- Желательно планировать беременность в период стойкой ремиссии хронического течения СКВ.
- При остром течении системной красной волчанки с развитием осложнений беременность может пагубно отразиться не только на здоровье, но и привести к летальному исходу женщины.
- А если все же беременность наступила в период обострения, то вопрос о возможном ее сохранении решается врачами, совместно с пациенткой. Ведь обострение СКВ требует длительного приема препаратов, некоторые из которых абсолютно противопоказаны во время беременности.
- Беременеть рекомендовано не ранее, чем через 6 месяцев после отмены цитотоксических препаратов (Метотрексат и другие).
- При волчаночном поражении почек и сердца о беременности речи идти не может, это может привести к летальному исходу женщины от почечной и/или сердечной недостаточности, ведь именно на эти органы идет огромная нагрузка при вынашивании малыша.
Ведение беременности при системной красной волчанке:1.наблюдаться врачом ревматологом и акушером-гинекологом2.Обязательно соблюдение режима:3.4.Недопустимо родоразрешение вне родильного дома5.Обязательный контроль лабораторных и инструментальных исследований на всем протяжении беременности:
- общий анализ крови;
- общий анализ мочи, анализ мочи по Зимницкому;
- биохимический анализ крови и печеночные пробы;
- иммунологическое исследование крови, особенно важны фосфолипидные антитела и LE-клетки;
- УЗИ плода и допплерография сосудов плаценты;
- ЭКГ;
- УЗИ почек и брюшной полости.
6.нельзя самостоятельно отменять терапию7.Еще в самом начале беременности доктор ревматолог назначает или корректирует терапию.8.прием витаминов, препаратов калия,аспирина9.лечение позднего токсикоза10.После родовгрудного вскармливанияпульсзачатия
Лечение
Лечение дискоидной красной волчанки во многом определяется ее клинической формой и причинными факторами, способствующими прогрессу болезни. Терапию начинают с ликвидации инфекционных очагов и коррекции эндокринных нарушений
Очень важно по возможности отказаться от приема фотосенсибилизирующих лекарств и устранить имеющиеся аллергические проявления
Рекомендуется также избегать попадания на кожу прямых солнечных лучей, при выходе на улицу пользоваться светоотражающими мазями на основе двуокиси титана, мексорила или оксида цинка. Фотозащитными качествами обладают такие средства, как Метилурацил, Салол, Хинин, Фенкортозоль. На пораженные сыпью места можно наносить Бийохинол.
 При местном нанесении Метилурацил оказывает противовоспалительное и фотопротекторное действие.
При местном нанесении Метилурацил оказывает противовоспалительное и фотопротекторное действие.
Часто врачи назначают местную комбинированную терапию: утром используются фотозащитные мази, а вечером – гормональные, содержащие кортикостероиды.
Максимальную эффективность при ДКВ показывают аминохолиновые антималярийные средства – Хингамин, Делагил, Хлорохин, Резохин. Эти лекарства принимают курсом и каждые десять дней снижают дозировку. В течение первых десяти дней их пьют дважды в сутки по 250 мг, следующие 10 дней – 1 раз в сутки, далее – через день.
Способностью подавлять избыточную иммунную реакцию обладает Плаквенил, которым врачи часто дополняют терапевтическую схему. Пить его можно до 4 раз в день. Во время терапии необходимо помнить о вероятном развитии побочных действий. Чтобы вовремя внести коррективы в лечение, регулярно производится забор крови и мочи у пациента. Прием Гидроксихлорохина может негативно повлиять на состояние сосудов глазного яблока, поэтому пациенты должны наблюдаться у окулиста.
Красная волчанка
Весьма позитивные результаты наблюдаются после применения Пресоцила, в состав которого входит Преднизолон и Аспирин. На ранних стадиях ДКВ эффективен курсовой прием Аминохинола: средство принимают три раза в день в дозировке от 0,05 до 0,15 г. Через неделю делают 5-дневный перерыв. Целесообразность и длительность дальнейшего лечения определяется врачом.
Если необходима антибактериальная терапия, назначаются антибиотики в основном пенициллинового ряда. Тетрациклин и его производные не применяются ввиду фотосенсибилизирующего побочного эффекта.
В случае высокой вероятности перехода дискоидной волчанки в системную используются кортикостероиды, которые могут дополняться цитостатиками (Циклофосфан, Метотрексат). Средства из группы топических глюкокортикостероидов назначаются в зависимости от активности заболевания.
Если эритематозные бляшки имеются только на лице, применяют препараты слабого и умеренного действия, например, Гидрокортизон или Метилпреднизолон. В случае расположения патологических очагов на туловище и конечностях назначают Триамцинолон либо Бетаметазон. Наиболее сильным эффектом обладает Клобетазон, который используется при поражении дистальных отделов конечностей – ладоней и ступней.
 Если стандартная терапия не приносит результатов, прибегают к препаратам с выраженным иммуносупрессивным (угнетающим иммунитет) эффектом.
Если стандартная терапия не приносит результатов, прибегают к препаратам с выраженным иммуносупрессивным (угнетающим иммунитет) эффектом.
Для дополнительной защиты организма от ультрафиолетового излучения и стимуляции работы надпочечниковой коры назначается Никотиновая кислота в таблетках и ли инъекциях. Таблетки Никотиновой кислоты принимают дважды в день по 50 мг, курс лечения – месяц. После 2–3-хнедельного перерыва курс повторяют. Максимальный эффект достигается после нескольких циклов терапии: одним пациентам достаточно повторить их дважды, а у других – результаты заметны только после 5 курсов приема препарата.
Внимание: Никотиновая кислота способствует выведению токсинов из организма и смягчает побочные эффекты от применения противомалярийных лекарств.
Чтобы поддержать нормальную работу иммунной системы, назначаются антиоксидантные витаминные комплексы, содержащие витамины А, Е, С, а также витамины В-группы. При выборе данных средств учитывается негативное влияние витамина D на течение дискоидной красной волчанки, поэтому он не должен входить в состав используемых препаратов.
Важно помнить, что для лечения ДКВ недопустимо применять сульфаниламидные лекарства – Бисептол или Сульфадиметоксин, – поскольку они способствуют прогрессированию болезни и ее переходу в системный процесс
Клинические проявления
Как уже говорилось, степень активности заболевания определяется в соответствии с индексом, присвоенным по результатам диагностического исследования. Каковы же клинические проявления красной системной волчанки?
- Воспалительные процессы на оболочках внутренних органов.
- Язвенные образования в полости рта и носоглотке.
- Артрит двух и более суставов с деформацией или без.
- Светочувствительность — атипичная реакция кожного покрова на воздействие ультрафиолета.
- Патологические изменения в кровеносной системе — лимфопения, лейкопения, гемолитическая анемия, тромбоцитопения.
- Нарушение работы почек.
- Высокий титр антинуклеарных антител.
- Сбой иммунной системы (наличие иммуноблобулина G, иммуноглобулина М или волчаночного антикоагулянта).
- Расстройства неврологического характера.
- Диоксидная сыпь эритематозные поражения кожи с образованием рубцовых тканей.
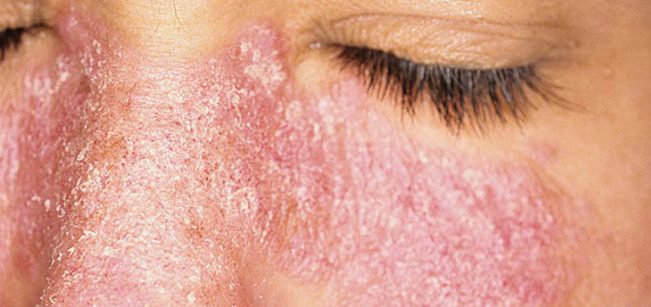
При диагностировании красной волчанки прогноз неблагоприятный в 100% случаев. В зависимости от того как протекает заболевание и качества терапии продолжительность жизни в целом составляет 15 лет. Летальный происходят по причине отказа жизненно важных органов и систем (ЦНС, почек и т.д.). Также способствовать смерти при СКВ может интеркуррентная инфекция.
Другие симптомы волчанки
– слабость, постоянная усталость, головные боли, общее недомогание, иногда – повышение температуры тела;
– боли в суставах, ограничение их подвижности;
– повышенное выпадение волос;
– увеличение лимфоузлов;
– непереносимость яркого света.
Дискоидная форма характеризуется исключительно кожными высыпаниями (возможно, не только на лице).
Эрозивно-язвенная волчанка отличается также наличием очагов воспаления на слизистых губ и ротовой полости. Они приводят к образованию трещин, язв, эрозий, что вызывает сильные боли при принятии пищи и затрудняют речь.
В тяжелых случаях системного заболевания поражаются различные внутренние органы, развиваются болезни ЖКТ, почек, а также воспаления различных слоев сердечной мышцы (кардиты).
Причины, влияющие на появление волчанки
Современной медицине неизвестны, но установлены факторы, которые повышают вероятность ею заболеть. Основной из них – генетическая предрасположенность. Специфического гена, отвечающего за развитие заболевания, не выявлено, поэтому в настоящее время распространено мнение, что этому способствует определенная комбинация генов. Косвенным образом этот факт подтверждается тем, что однояйцовые близнецы (имеющие одинаковый набор генов) чаще страдают этим аутоиммунным заболеванием одновременно, чем просто двойняшки.
К провоцирующим факторам также относят: – неблагоприятную экологию; – наличие в организме некоторых вирусов (ветрянка, корь и т.д.); – прием отдельных лекарственных препаратов (например, изониазида, гидразина, D-пеницилламина); – вакцинации; – злоупотребление ультрафиолетом; – гормональные всплески (пубертат, беременность, климакс).
Чаще всего страдают от волчанки молодые люди репродуктивного возраста, преимущественно – женщины.
Системная красная волчанка на лице проходит окончательно очень редко. Обычно она рецидивирует под влиянием инфекционных заболеваний, экстремальных погодных условий, травм. Даже горячая или острая еда иногда становится причиной новых высыпаний.
Лечение волчанки на лице
Всегда индивидуально, единого препарата, подавляющего развитие волчанки не существует. Обычно назначаются кортикостероидные гормоны, иммунодепрессанты и какие-либо нестероидные противовоспалительные средства.
Подбираются также препараты для симптоматической терапии. Так, кожные высыпания обычно лечат противомалярийными средствами. В тяжелых случаях применяется терапия стволовыми клетками.
Волчанка на лице – заболевание, при котором многое зависит от усилий и правильного поведения самого больного. Не стоит пытаться заменять назначенные лекарства гомеопатией, диетой, народными и другими альтернативными средствами. Ими можно только дополнять терапию, да и то с разрешения лечащего врача.
Необходимо бережно относиться к своему здоровью, научиться распознавать приближение обострения, периодически проходить медицинское обследование, избегать стрессов, отказаться от вредных привычек, стараться соблюдать диету, ограничить пребывание на солнце, летом носить шляпу с широкими полями, выполнять посильные физические нагрузки, но не допускать переутомления, планировать достаточно времени для отдыха и сна.
Соблюдая рекомендации врача и простые правила поведения, можно поддерживать состояние ремиссии длительное время, снизить побочные эффекты и повысить качество жизни.
Народные средства от красной волчанки на лице и теле – в качестве дополнительной терапии попробуйте рецепты народных знахарей. Это мази из животного жира и трав, также травяные настои, использование натурального масла облепихи и гвоздичного эфирного масла.
Как лечить крапивницу на лице и почему она появляется Данное заболевание аллергического характера возникает от воздействия определенного раздражителя.
Что следует знать о демодекозе кожи лица Наличие прыщей, бугорков, расширенные поры и сальная кожа могут быть не просто следствием пубертатного периода.
Детально о проблеме с сосудами на лице, именуемой куперозом Этот хронический недуг вызван расстройством кровообращения, чаще встречается у обладателей светлой, чувствительной кожи.
Первичные элементы
Весьма важно распознать первичные изменения кожи и, когда это необходимо, исследовать их путем биопсии. Пятно (макула) — мелкий (менее 10 мм в диаметре) плоский участок аномальной окраски; форма может быть разной (например, веснушки, плоские родимые пятна, татуировки, «винные» пятна; сыпь при риккетсиозах, краснухе и кори). Пятно (макула) — мелкий (менее 10 мм в диаметре) плоский участок аномальной окраски; форма может быть разной (например, веснушки, плоские родимые пятна, татуировки, «винные» пятна; сыпь при риккетсиозах, краснухе и кори)
Пятно (макула) — мелкий (менее 10 мм в диаметре) плоский участок аномальной окраски; форма может быть разной (например, веснушки, плоские родимые пятна, татуировки, «винные» пятна; сыпь при риккетсиозах, краснухе и кори).
Эритема — пятно такого же типа, но более 10 мм в диаметре.
Узелок (папула) — плотное образование, возвышающееся над уровнем кожи, обычно менее 10 мм в диаметре.
Бляшка — крупная папула (более 10 мм в диаметре) или группа слившихся папул. С появления папул начинаются многие кожные заболевания: бородавки, псориаз, сифилис, красный плоский лишай, лекарственная сыпь, укусы насекомых, себорейный и актинический кератозы, некоторые формы угрей и рак кожи.
Узел (нодус) — пальпируемое плотное образование 5-10 мм в диаметре или более, иногда возвышающееся над уровнем кожи (например, кисты сальных желез, мелкие липомы, фибромы, некоторые лимфомы, узловатая эритема, разного рода новообразования). Более крупные узлы (не менее 20 мм) называют опухолями.
Пузырек (везикула) — образование с четко очерченными границами, возвышающееся над уровнем кожи, содержащее серозный экссудат.
Пузырь (булла) имеет более 5 мм в диаметре. Обычно причиной пузырьков или пузырей служат местные раздражители, аллергический контактный дерматит, физическая травма, солнечный ожог, укусы насекомых или вирусные инфекции (herpes simplex, ветряная оспа, опоясывающий лишай); такие же высыпания могут возникать в результате воздействия лекарственных препаратов, при пузырчатке, герпетиформном дерматите, многоформной экссудативной эритеме, буллезном эпидермолизе, пемфигоиде).
Пустула (гнойничок) — поверхностное образование, возвышающееся над уровнем кожи и содержащее гной. Пустулы могут возникать в результате инфекции или вторичного инфицирования пузырьков и пузырей. Пустулы могут быть представлены при импетиго, угрях, фолликулите, фурункуле, карбункуле, некоторых глубоких грибковых инфекциях, гидрадените, керионе, пустулезной потнице, пустулезном псориазе ладоней и подошв.
Волдырь (уртикария) — возвышающееся над уровнем кожи быстро исчезающее образование, обусловленное ограниченным отеком. Волдыри являются обычной аллергической реакцией на лекарственные препараты, укусы насекомых, на воздействие холода, тепла, давления, солнечного излучения.
Телеангиэктазия — расширение поверхностных кровеносных сосудов при розацеа и некоторых системных заболеваниях (атаксии-телеангиэктазии, склеродермии); возникает также в результате длительного местного применения фторсодержащих кортикостероидных препаратов, однако в большинстве случаев причина остается неизвестной.
Чем опасна волчанка
Когда иммунная система атакует орган, в нём возникает воспалительный процесс. Побочный эффект этого — отёчность и боль. Но болезненные ощущения всего лишь цветочки. Ягодки куда неприятнее. Вот как страдают разные органы, если их затронула волчанка:
- Почки. Болезнь способна серьёзно повредить их. Почечная недостаточность едва ли не основная причина смерти людей с диагнозом «волчанка».
- Мозг и центральная нервная система. Если мозг поражён волчанкой, человек может испытывать необъяснимые приступы головокружения, головной боли. Меняется его поведение, возникают нарушения зрения, могут случаться судороги и даже инсульты. Многие люди с такой формой волчанки имеют проблемы с памятью и выражением собственных мыслей.
- Кровь и кровеносные сосуды. Волчанка может менять свёртываемость крови, приводить к анемии и повышенной кровоточивости. Иногда на фоне заболевания возникает воспаление кровеносных сосудов (васкулит).
- Лёгкие. Волчанка увеличивает риск заработать воспаление слизистой оболочки грудной полости (плеврит). А это может затруднить дыхание. Также возможно кровотечение в лёгких и частые пневмонии.
- Сердце. Волчанка может вызвать воспаление сердечной мышцы, артерий или сердечной мембраны (перикардит). Риск сердечно‑сосудистых заболеваний и сердечных приступов также значительно увеличивается.
Как понятно из списка, убивает не столько волчанка, сколько вызванные ею осложнения
Поэтому крайне важно вовремя обнаружить, что организм начал атаковать сам себя, и не дать процессу зайти слишком далеко
Причины
При дискоидной красной волчанке иммунитет атакует собственные ткани организма, вследствие чего на коже образуются множественные пятна. Точные механизмы неизвестны, но в большинстве клинических случаев установлено, что патогенез запускает солнечный свет. При контакте с ультрафиолетом вырабатываются антитела к нуклеиновым кислотам, которые оседают на стенках сосудов, вызывая их повреждение. На фоне расстройства кровообращения поражаются кожные покровы, появляются симптомы дискоидной волчанки.
Различают провоцирующие факторы, запускающие патогенез дискоидной красной волчанки:
- отягощенная наследственность – установлена генетическая предрасположенность к заболеванию, наследуемая по женской линии;
- обильный загар, солярии – контакт с ультрафиолетом может запустить аутоиммунную атаку, что приведет к поражению эпидермиса и сосудов;
- частые инфекции – повышают риск развития дискоидной волчанки, способствуя расстройству иммунитета;
- переохлаждения и травмы – могут привести к растрескиванию кожи и развитию патологии;
- сопутствующие болезни – различные хронические заболевания, из-за которых возникают нарушения периферического кровообращения и кислородное голодание.
Среди всех причин на первом месте стоит отягощенная наследственность. Остальные перечисленные провоцирующие факторы предрасполагают к патологии, создают оптимальные условия для аутоиммунной атаки. Если триггеры воздействуют длительно, возникают системные нарушения, появляются первые клинические признаки дискоидной волчанки.
Лечение дискоидной красной волчанки
Лечение данной патологии во многом зависит от клинической формы и провоцирующих факторов развития болезни. Сначала нужно ликвидировать очаги хронической инфекции в организме, устранить расстройства эндокринной системы. Устраняют прочие раздражающие и провоцирующие факторы: лучевую терапию, ультрафиолетовое облучение, сквозняки, холод, наружные повреждения кожи.
Антималярийные препараты часто применяются при дискоидной красной волчанке. Применяют Хингамин (аналоги: Хлорохин, Делагил и Резохин), его дают перорально по 250 мг 2 раза в день после еды. Длительность первого этапа глечения: 10 дней. Дальше частоту приема уменьшают до одного раза в день (10 суток) и после до 2-х раз в неделю. Можно применять Плаквенил по 200 мг до 4-х раз в сутки. Названные лекарства дают хороший эффект при лечении КВ, но вызывают побочные действия. Поэтому при данной терапии нужно систематически проводить анализ крови и мочи, наблюдать за состоянием глазного дна и функциональностью печени.
Пресоцил также, как доказала медицинская практика, эффективен для лечения дискоидной красной волчанки. Дают от 1 до 3 таблетов 3 раза в сутки. Заменить лекарство можно Сентоном. При раннем обнаружении болезни эффективен Аминохинол, который дают больному по 0,05-0,15 г трижды в день, курсами по 7 дней с промежутками в 5 суток.
Если врач считает нужным, он может назначить антибиотики, в основном пенициллины с широким спектром антибактериальной активности. Не применяют при рассматриваемой патологии тетрациклины по причине фотосенсибилизации.
Когда дискоидная форма КВ переходит в системную, применяют кортикостероиды в индивидуальных дозах, их комбинируют в части случаев с цитостатиками, например, с циклофосфаном.
Лечение более эффективно, если в схему добавить никотиновую кислоту. Она защищает организм от негативного воздействия ультрафиолета, выводит токсины, стимулирует функцию коры надпочечников, уменьшает побочные эффекты от антималярийных препаратов. Ее дают больному 2 раза в день по 50 мг, после еды. Курс 1 месяц. Потом перерыв 2-3 недели, после чего курс нужно повторить. Таких циклов проводят от 2 до 5. В лечение вводят липотропные препараты, например, липамид. Иногда никотиновую кислоту 1% вводят инъекционно (внутримышечно от 1 до 5 мл).
Чтобы поддержать иммунитет на высоте, назначают больному поливитаминные комплексы с витаминами A, C, E, группы B, кроме витамина D², который может усугубить состояние при заболевании.
Врач должен учесть, что для лечения дискоидной красной волчанки нельзя применять сульфаниламиды (стрептоцид, сульфадиметоксин, бисептол) и стрептомицин, потому что исход болезни ухудшается. Волчанка может перейти в системную, если больной будет принимать эти лекарства.
Рацион для лечения волчанки также должен быть изменен. Желательно употреблять продукты, в которых содержится много никотиновой кислоты:
- печень
- треску
- горох
- фасоль
- гречку
- чечевицу
- ячневую кашу
- овсянку
Системная терапия при дискодиной красной волчанке включает и местные мази с фотозащитным свойством:
- Хинин
- Салол
- Фенкортозоль
- 5% Метилурацил
- мази на основе ланолина и цинковой пасты
Пораженный участок в части случаев обрабатывают Бийохинолом. В основном врачи советуют комбинировать мази. Например, утром применять фотозащитные кремы, а перед сном применять мази с содержанием кортикостероидов.
Первые признаки СКВ и характерные проявления
Системная красная волчанка, первые признаки которой будут описаны ниже – опасное заболевание, лечить которое нужно своевременно. Когда болезнь начинает развиваться, ее симптомы схожи с простудными диагнозами. К первым признакам СКВ относятся следующие:
- Головная боль;
- Увеличение лимфатических узлов;
- Отечность ног, мешки под глазами;
- Изменения со стороны нервной системы;
- Лихорадка;
- Нарушение сна.
Перед тем, как появятся характерные наружные симптомы, отличительной особенностью этого заболевания является озноб. Он сменяется повышенной потливостью.
Зачастую после него к болезни присоединяются кожные проявления, которые характеризуют волчаночный дерматит.
Сыпь при волчанке локализуется на лице, в области переносицы и скул. Высыпания при СКВ красные или розовые, а если присмотреться на их очертание, удастся заметить крылья бабочки. Высыпания появляются на груди, руках и шее.
Особенности высыпаний следующие:
- сухость кожи;
- крапивница;
- появление чешуек;
- расплывчатые папулезные элементы;
- появление пузырей и язв, рубцы;
- сильное покраснение кожи при попадании солнечных лучей.
К признаку этого серьезного заболевания относится регулярное выпадение волос. У больных наблюдается полное или частичное облысение, поэтому данный симптом нуждается в своевременном лечении.
2 Клиническая картина заболевания
Основное клиническое проявление заболевания — эритематозная сыпь. Она локализуется на открытых участках кожи. Это объясняется попаданием солнечных лучей в эти места. Самая частая локализация — кожа носа, щек, лба, ушных раковин. Волосистая часть головы тоже поражается дискоидной красной волчанкой, и иногда такая сыпь может быть единственным симптомом болезни. Грудь, спина и кожа кистей вовлекаются редко.
По стадиям ДКВ классифицируется следующим образом:
- эритематозная;
- инфильтративно-гиперкератотическая;
- рубцово-атрофическая.
В первую стадию ДКВ наблюдаются резко очерченные красноватые пятна с шелушением. Со временем они увеличиваются, и в процессе шелушения появляются маленькие сероватые чешуйки. Они плотно сидят на очаге поражения, образуя бляшку.
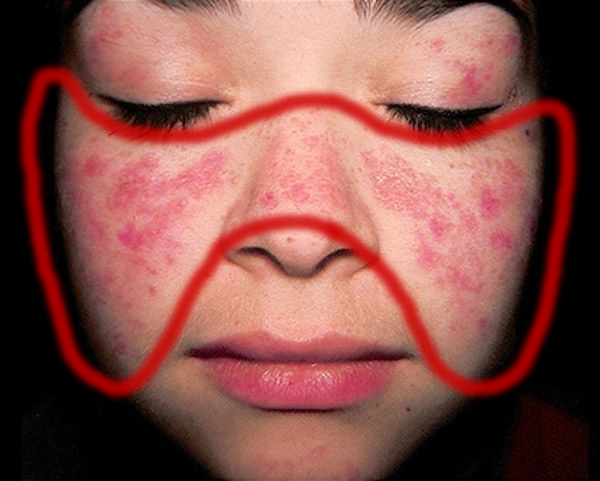
Рис. 1. Дискоидная красная волчанка. На лице красноватые высыпания образуют своеобразный симптом»бабочки»
Когда процесс переходит во вторую стадию, бляшки сливаются, образуя крупные эритематозно-инфильтративные очаги. Они также покрыты чешуйками, но интенсивного шелушения нет. Если их удалить, то на обратной стороне обнаруживаются роговые шипики, подтверждающие вторую стадию болезни. Этот симптом известен как «симптом дамского каблучка». Удаление чешуек доставляет боль пациенту — это симптом Бенье-Мещерского. Если процесс затрагивает кожу ушных раковин, то появляется симптом Хачатуряна — появление серно-роговых пробок в ушной раковине, имеющих внешнее сходство с наперстком. Когда проходят явления воспаления, эритема и инфильтрация исчезают, процесс переходит в третью стадию. Бляшки делятся на три зоны от центра к периферии, представляющие собой классическую триаду ДКВ: рубцовая атрофия, фолликулярный гиперкератоз, эритема.
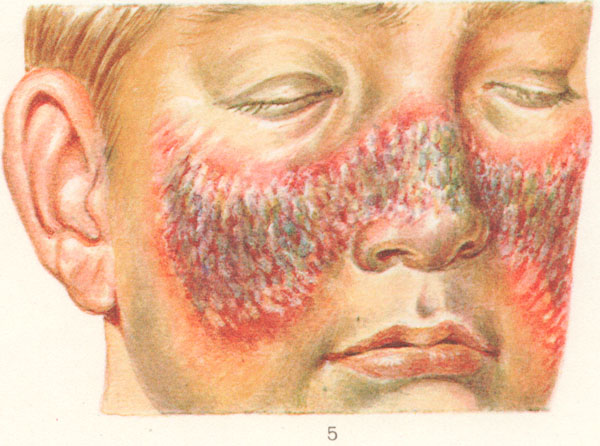
Рис. 2. Триада дискоидной волчанки: от периферии к центру — эритема, фолликулярный гиперкератоз, рубцовая атрофия
Высыпания на лице часто локализуются симметрично. Иногда сыпь появляется на слизистой ротовой полости, она очень болезненна.
Диссеминированная форма отличается от ограниченной количеством очагов. Помимо этого, локализация высыпаний более обширна — могут поражаться разгибательные поверхности предплечья и кисти. Сопутствовать появлению очагов может повышение температуры до субфебрильных цифр и боли в суставах.
Кроме описанной выше типичной формы ДКВ, различают другие редкие варианты. Для них характерны свои особенности, их лечением занимается тоже дерматолог. К редким формам относят следующие:
- центробежная эритема Биетта;
- розацеаподобная;
- глубокая волчанка Капоши-Ирганг;
- папилломатозная;
- гиперкератотическая;
- опухолевая;
- дисхромическая;
- пигментная;
- телеангиэктатическая.
ДИАГНОСТИКА ПО НОСУ
Ваш нос далек от идеального? Не отчаивайтесь. Если верить восточной медицине, то обладатели аккуратненького маленького носика вовсе не счастливцы, поскольку этот их орган свидетельствует о возможных проблемах с сердцем.Прожилки кровеносных сосудов на носу появляются не только при заболеваниях сердца, но и при повышенном артериальном давлении.Сине-красная окраска носа зачастую свидетельствует о низком артериальном давлении.Если вокруг носа появилась сеточка кровеносных сосудов, возможно ухудшение кровообращения и воспаление вен.Утолщение или побледнение крыльев носа характеризует заболевания легких.Белый кончик носа сигнализирует о нарушении кровообращения или о язвенной болезни.Периодическая или постоянная краснота носа может предупреждать о хроническом заболевании желудка.Лопнувшие сосуды на коже около носа свидетельствуют о застойных явлениях в организме.Поперечная морщина на переносице указывает на гипофункцию щитовидной железы, а утолщение кончика носа — на расширение желудка.Даже незначительная припухлость в области переносицы может говорить о воспалительном процессе в носу, в том числе наличии полипов.
Причина и механизмы развития заболевания
До настоящего времени официальной медициной не установлены причины красной волчанки. Определены лишь предполагаемые основания появления, которые могут способствовать патологической дисфункции.
Генетические мутации. Существует целая группа генов, определяющих вероятность заболевания красной волчанкой. Они ответственны за выведение из организма «враждебных» ему клеток (апоптоз). При сбоях в этой системе происходит задержание вредоносных клеток и поражение ими здоровых. Другая причина — дезорганизация в процессе защиты иммунитета. В этом случае продуцирование фагоцитов становится слишком активным, и уничтожаются не только «чужеродные» клетки, но и здоровые.
Предрасположенность по наследственному признаку. Медицине известны случаи передачи красной волчанки по наследству. Однако, риск рождения в семье больного ребенка чрезвычайно низок, даже если заболела мать.
Возраст. В группу риска входят люди от 15 до 45 лет. Но известны случаи, когда заболевание проявляется у малышей или пожилых.
Пол. По статистике число женщин, страдающих красной волчанкой, десятикратно превышает количество мужчин с такой же проблемой.
Раса. Учеными установлено, что чаще всего красная волчанка поражает людей с темной кожей, их в три раза больше, чем белокожих.
Внешние факторы. Чрезмерное увлечение загаром, напрямую связанное с облучением ультрафиолетом, может спровоцировать генетический сбой. Существует мнение, что заболеванию подвержены люди, чья профессиональная принадлежность связана с длительным пребыванием на солнце, морозе, при перепадах температур. Сюда входят строители, моряки, работники сельскохозяйственного сектора.
Инфекции. Предполагается связь проявления симптомов с имеющимся или перенесенным заболеванием. Проводятся научные исследования, направленные на изучение влияния определенных вирусов на иммунную систему. Также выясняется связь красной волчанки с ВИЧ и степень заразности заболевания.
Значительная часть пациентов, страдающих КВ, обнаруживают у себя ее признаки в период изменения гормонального фона. Симптомы красной волчанки у женщин нередко проявляются во время беременности или перед началом менопаузы. Основной причиной также может стать прием противозачаточных гормональных средств или переходный возраст.
Неконтролируемая иммунная реакция, характерная для красной волчанки, по своим признакам схожа с разрастанием злокачественной опухоли. Даже в терапии эффективно используются некоторые цитостатические препарата. Тем не менее полностью отождествлять эти два процесса нельзя.
https://youtube.com/watch?v=DsbeEitnBtk
Каков же механизм развития болезни красная волчанка? Под влиянием одного или нескольких из перечисленных факторов на фоне сниженного иммунитета организм дает сбой. Родные клетки начинают восприниматься как патогенные и на них происходит выработка антител. При этом взаимодействии образуется некий иммунный комплекс, который чаще всего располагается в наиболее уязвимом органе или системе. Такое образование уже носит патогенный характер и подавляет жизнедеятельность здоровых клеток различными способами. Так как красная волчанка главным образом воздействует на сосуды и ткани, то первым страдает кожный покров. Нарушается его целостность, изменяется внешний вид, ухудшается кровообращение в очаге заражения. В сложных случаях начинают поражаться отдельные органы и целые системы организма человека.