С чем делать ингаляции при сухом кашле?
Содержание:
- Противопоказания
- Небулайзер виды
- Можно ли делать ингаляции при сухом кашле
- Лекарства для небулайзера при кашле
- Чем делать ингаляции при кашле
- Преимущества и недостатки ингаляций
- Муколитики
- Разрешенные препараты
- Правила проведения
- 12 правил проведения эффективных ингаляций
- Что такое ингаляция
- Преимущества небулайзера
Противопоказания
Практически все заболевания дыхательной системы сопровождаются кашлем – сухим или влажным. Кашель – это защитная реакция организма, направленная на удаление инородных предметов, большого количества инфицированной мокроты из легких и бронхов. Хотя очень часто кашель принимает надсадный сухой характер. В этом случае он не несет защитную функцию, а просто является следствием раздражения воспаленных слизистых оболочек. В связи с тем, что кашель — это один из главных симптомов заболеваний органов дыхания, а лечение кашля с помощью ингаляций – довольно популярный метод, то разберемся для начала, какие заболевания можно лечить, а какие нет с помощью этого эффективного метода.
Ни в коем случае нельзя прибегать к лечебному ингаляционному методу лечения, если у больного выявлены:
p, blockquote 17,0,0,0,0 —>
- повышение температуры тела более 37,5° С;
- носовые кровотечения, кровохаркания и склонность с кровотечениями в целом;
- индивидуальная непереносимость и аллергия на лекарственное вещество, используемое в ингаляционном растворе для лечения кашля;
- тяжелые заболевания сердечно-сосудистой системы — сердечная недостаточность и гипертоническая болезнь III степени, состояния во время и после инфаркта миокарда и инсульта головного мозга, церебральный атеросклероз с нарушениями мозгового кровообращения;
- тяжелые заболевания дыхательной системы — дыхательная недостаточность III степени, буллезная эмфизема, гигантские каверны, рецидивирующий спонтанный пневмоторакс.
Перед проведением ингаляций лучше проконсультироваться у лечащего врача, с целью уточнения, не существует ли противопоказаний для применения лечения ингаляциями при сухом и влажном кашле в каждом индивидуальном случае.
Во всех остальных случаях ингаляционный метод показан для лечения дыхательных заболеваниях. Показаны ингаляции при кашле и для беременных, только необходимо применять лекарственные средства, которые не запрещены для лечения во время внутриутробного развития плода. Помимо простудных и воспалительных заболеваний верхних и нижних отделов дыхательной системы популярными и чрезвычайно эффективными являются ингаляции при аллергическом кашле, которые считаются основным методом введения медицинского препарата.
Как уже говорилось выше, применяются ингаляции и у детей, но ограничением является возрастной ценз. Рекомендуется использовать ингаляционный метод для детей старше 2 лет, когда ребенок способен осознавать свои действия и выполнять указания родителей.
Небулайзер виды
Из сказанного выше следует, что для точного оседания медикаментов именно на воспалённых зонах дыхательной системы не обязательно утруждать себя глубокими вдохами, а достаточно задать небулайзеру параметры необходимых частиц.
Специализированные магазины предлагают покупателю на выбор два типа небулайзера — ультразвуковой и компрессионный. Образование лекарственных частиц в аппаратах первого типа базируется на колебаниях и вибрациях пьезоэлементов.
Ультразвуковой небулайзер
К неоспоримым преимуществам ультразвукового аппарата относится бесшумность работы и компактный размер, который позволяет брать прибор с собой из дома. Тем не менее, есть у данного типа небулайзеров и значительная недоработка, заметно сужающая сферу его применения.
Образование частиц лекарства происходит параллельно с нагреванием раствора, а это, как известно, разрушает подавляющее число медикаментов, точно так же, если бы использовалась влажнопаровая ингаляция с горячей водой.
Ещё к недостаткам такого небулайзера можно отнести невозможность образования взвеси из тягучей жидкости, такой, как масло или суспензия, а также травяного настоя, поэтому ингаляции такими средствами недоступны.
По большому счету, ультразвуковые небулайзеры применяются в основном для того, чтобы увлажнить слизистые оболочки верхних дыхательных путей, а как средство в лечение сухого кашля они не годятся.
Компрессорный небулайзер
Наибольшую популярность среди населения приобрёл компрессорный небулайзер. В ингаляциях таким прибором можно использовать широкий спектр лекарственных препаратов.
Это могут быть:
- антибиотики,
- муколитики,
- фитопрепараты,
- иммуностимуляторы,
- ферменты,
- минеральные воды,
- различные противокашлевые средства.
Образование лекарственных частиц происходит благодаря воздушному потоку, который подаётся в специальную камеру под определённым давлением. Без преувеличения, компрессорный небулайзер — это золотой стандарт среди прочих видов ингаляторов. Его применение демонстрирует высокую эффективность как в домашних условиях, так и в медицинских учреждениях.
Использование небулайзера подразумевает растворение всех лекарственных веществ в физрастворе. Сперва специальная камера заполняется физиологическим раствором, а после этого туда добавляют необходимую дозу медикаментов.
Камера небулайзера заполняется на 3–5 мл, с учётом того, что около 1 мл никогда не будет использоваться для образования частиц, так как он требуется для обеспечения работы прибора. Заполняя камеру лекарственным раствором, необходимо помнить об этом остаточном объёме.
Стоит отметить, что разные виды небулайзеров имеют свои некоторые особенности доставки аэрозоля в дыхательные пути:
- Беспрерывная подача ингаляционного раствора. Корректировка подачи дисперсной газообразной массы на вдохе и выдохе ведёт к потерям лекарственных веществ и снижению концентрации заданной дозировки, поэтому при кашле лучше всего использовать этот режим.
- Подача аэрозоля на вдохе и выдохе зависит от самого человека. Чтобы регулировать уровень вдыхаемого аэрозоля и, как следствие, экономить лекарственное вещество от пациента требуется регулярное нажатие на специальную кнопку. Лечить кашель у маленьких детей таким способом не представляется возможным.
- Автоматическая подача аэрозоля. Прибор подаёт аэрозоль на вдохе и отключает подачу на выдохе. Все осуществляется специальной системой клапанов, которая позволяет повышать дозу лекарственных испарений при вдыхании.
Преимущества небулайзера:
- Продолжительный срок службы
- Экономия на расходных материалах. Необходимо приобретать только лекарства
- Компактный размер
- Возможность распылять практически любые виды медикаментозных препаратов и минеральную воду
- Можно проводить ингаляции детям, страдающим сухим и влажным кашлем.
Можно ли делать ингаляции при сухом кашле
Удушающие и навязчивые спазмы сухого откашливания наиболее часто появляются на фоне воспалительных явлений в лор-органах, когда патогенные бактерии под влиянием определённых факторов начинают своё активное размножение и приводят к выделению токсинов и интоксикационным синдромам.
- ОРВИ;
- ларингит;
- фарингит;
- воспаление бронхов и лёгких;
- бронхоэктатическую болезнь;
- туберкулёз;
- бронхиальную астму;
- муковисцидоз и пр.
Холодные и горячие паровые ингаляции обладают следующими свойствами:
- снимают воспаление и отёк;
- стимулируют отхаркивание;
- подавляют размножение микробов;
- уменьшают спазмы бронхов, устраняют сужение их просветов;
- увлажняют слизистые;
- ослабляют изнуряющие кашлевые рефлексы;
- улучшают циркуляцию кровеносной системы.
Таким образом, проводить данную физиопроцедуру не только можно, но и крайне необходимо: она позволит не только улучшить состояние больного, но и ускорить процесс выздоровления.
Лекарства для небулайзера при кашле
Для облегчения самочувствия при непроходящем кашле чаще используют небулайзер
Для быстрого выздоровления важно правильно выбрать раствор для ингалятора, исключить побочные явления. Общие рекомендации:
- Выбирать небулайзер от кашля компрессионный либо электронно-сетчатый. Эти современные модели просты, эффективны.
- Исключить аллергическую реакцию на компоненты состава, изучив инструкцию.
- При влажном кашле выбрать муколитики, при сухом — противокашлевые, в обоих случаях — бронхолитики, противовоспалительные, противоотечные, антисептические средства, антибиотики.
- Для расширения просвета дыхательных путей применять бронхолитики.
- Чистую воду, нерастворенное лекарство и эфирные масла в небулайзер не заливать.
Растворы для противокашлевых ингаляций для детей
Растворы для небулайзера при кашле подбирают с учетом конкретного заболевания, реакций гиперчувствительности, возраста пациента. В детском возрасте при отсутствии противопоказаний такое лечение безопасно, эффективно. Востребованные в педиатрии составы:
- Бронхолитики. Снимают спазм гладкой мускулатуры бронхов. Растворы помогают при обструктивных заболеваниях дыхательных путей. Популярны Сальгим, Беротек, Вентолин Небулы.
- Препараты с разжижающим и отхаркивающим эффектом. Помогают при нарушении отхождения мокроты, скоплении слизи в дыхательных путях. В педиатрии назначают Амбробене, Флуимуцил, Лазолван.
- Противовоспалительные средства. Снимают отек гортани, боль горла при длительном кашле, предотвращают закупорку просвета дыхательных путей. Эффективны календула, прополис.
- Антигистамины и глюкокортикостероиды. Устраняют причину кашля, облегчают самочувствие. Помогают Пульмикорт, Кромогексал.
- Антибиотики, антисептики. Истребляют вредные микроорганизмы, после них организм идет на поправку. Это Фурацилин, Гентамицин, Мирамистин, Хлорофиллипт.
- Иммуномодуляторы. Укрепляют иммунитет при простуде. В числе эффективных препаратов для детей – Деринат.
- Сосудосуживающие препараты. Рекомендованы при отеке гортани разной этиологии, бронхоспазме. Детям назначают Эпинефрин, Нафтизин.
- Противокашлевые средства. Купируют кашлевой рефлекс, доставляют временное облегчение, рекомендованы в комплексе с другими группами лекарств. Детям назначают Лидокаин.
Что применять для ингалирования взрослым
Можно выбрать аналогичный раствор для ингаляций от кашля взрослым. Главное – исключить побочные явления, определить дозировку. При бронхите, трахеите, ларингите назначают:
- бронхолитики (Атровент, Беродуал) от спазмов бронхов;
- антибиотики (Гентамицин) от болезнетворных бактерий;
- противовоспалительные средства (Ромазулан, Кромогексал);
- для смягчения слизистой физраствор, соленая или минеральная вода;
- антисептики (Фурацилин, Мирамистин) против патогенной флоры;
- муколитики (Амброксол, Лазолван) для формирования, отделения мокроты;
- глюкокортикоиды (Дексаметазон, Будесонид) против аллергии.
Ингаляции с физраствором при беременности
При вынашивании плода физиологический раствор безопасен, поэтому при лечении кашля его используют чаще остальных. Он увлажняет и восстанавливает слизистую оболочку органов дыхания, действует самостоятельно или в комплексе с другими компонентами. Беременная наливает жидкость в небулайзер и дышит носом/ртом 5-10 мин. Процедуру повторяет 2 раза/сутки – утром и вечером.
Чем делать ингаляции при кашле
Общий перечень препаратов, используемых для ингаляций при кашле
1.Бронхолитики (препараты, расширяющие бронхи, трахею и гортань):
- Вентолин;
- Беротек;
- Атровент;
- Беродуал.
2.Муколитики (препараты, разжижающие и облегчающие отхождение мокроты):
- Ацетилцистеин;
- Амбробене;
- Лазолван;
- Бронхипрет;
- Мукалтин;
- Пертуссин.
3.Противовоспалительные средства:
- Кромогексал;
- Будесонид;
- Ротокан;
- Прополис;
- Тонзилгон Н;
- Календула;
- Пульмикорт.
4.Противокашлевые препараты:
- Лидокаин;
- Туссамаг.
5.Антисептические препараты:
- Диоксидин;
- Мирамистин;
- Фурацилин;
- Хлорофиллипт.
6.Антибиотики:
- Флуимуцил-антибиотик ИТ;
- Изониазид;
- Гентамицин.
7.Иммуностимуляторы:
- Интерферон человеческий лейкоцитарный сухой;
- Дезоксирибонуклеинат натрия.
8.Увлажнители слизистой оболочки желудка:
- Физиологический раствор;
- Щелочные минеральные воды;
- Раствор натрия гидрокарбоната (соды пищевой).
9.Ферменты:
- Трипсин;
- Химотрипсин;
- Рибонуклеаза;
- Дезоксирибонуклеаза.
Лекарственные средства можно применять для ингаляций при различных видах кашля с целью устранения каких-либо определенных характеристик симптома и, соответственно, облегчения течения заболевания и скорейшего выздоровления.
Так, бронхолитики необходимо использовать при любом кашле с целью устранения спазма дыхательных путей, расширения их просвета и, следовательно, освобождения пути для эвакуации мокроты. При сухом, изнуряющем кашле необходимо короткое время (1 – 2 суток) применять противокашлевые средства в сочетании с увлажняющими растворами, а затем муколитические и антисептические или антибактериальные препараты. После ингаляции и отхождения мокроты можно использовать противовоспалительные средства.
При влажном кашле с отхождением мокроты после бронхолитиков необходимо ингалировать увлажняющие растворы, муколитики, антисептики или антибиотики. Иммуномодуляторы рекомендуется ингалировать только при длительно непроходящем кашле (более трех недель).
То есть, при лечении кашля при изменении его характера необходимо переходить на использование других препаратов для ингаляций, показанных в данной ситуации. Например, в начале заболевания, когда кашель сухой можно сделать увлажняющую ингаляцию, затем использовать бронхолитики и противокашлевые средства. Когда кашель немного утихнет, следует перейти на муколитические средства, оставив при этом увлажняющие растворы. После начала отхождения мокроты ингаляции делают так: 1. Ингалируют муколитики; 2. После ингаляции ждут кашля с отхождением мокроты; 3. После отхождения мокроты ингалируются еще раз антисептиками или антибиотиками и через 15 минут противовоспалительными средствами.
Такие ингаляции продолжают вплоть до выздоровления и полного прекращения кашля. Если кашель долго не проходит (более 3 недель), то ингалируются противовоспалительными средствами и иммуностимуляторами.
Настои лекарственных трав и эфирные масла можно использовать только при помощи паровой ингаляции, в небулайзер их заливать нельзя, поскольку это приведет к поломке прибора. Травы можно применять при любом кашле. А эфирные масла лучше использовать при сухом кашле, спровоцированном воспалением верхних дыхательных путей (ларингитом, трахеитом или фарингитом), поскольку они обладают свойством обволакивать слизистую оболочку, смягчать и увлажнять ее, прекращая мучительный симптом на некоторое время.
Таковы общие рекомендации по использованию препаратов для ингаляций при кашле. Однако лекарственные препараты должен подбирать врач в каждом конкретном случае. Самостоятельно можно делать ингаляции увлажняющими жидкостями (физиологический раствор, минеральная вода, содовый раствор), которые смягчают сухой кашель, устраняют дискомфорт, улучшают общее состояние и укорачивают длительность заболевания.
Преимущества и недостатки ингаляций
Непродуктивный кашель, развивающийся при трахеите, бронхите, пневмонии, воспалении глотки и гортани, а также других заболеваниях, может представлять опасность, особенно для маленьких детей: существует вероятность сужения дыхательных путей или их полная закупорка. Кроме того, сильное раздражение от сухих навязчивых кашлевых рефлексов вызывает боль в горле, поэтому избавляться от симптома необходимо обязательно. В этом могут помочь ингаляции.
Главными преимуществами ингаляционных процедур являются:
- быстрая доставка медикаментов на слизистые поверхности лор-путей;
- эффективное увлажнение слизистых;
- уменьшение приступов удушающего кашляния;
- стимуляция возникновения мокроты, перевод сухих приступов в продуктивные;
- наступление быстрого эффекта после лечения, по сравнению с таблетированными препаратами;
- возможность проводить манипуляцию самостоятельно, в домашних условиях;
- отсутствие проникновения лекарств в кровеносную систему;
- систематическое использование лечебных сеансов приводит к ускорению выздоровления.
Среди недостатков ингаляционной терапии можно отметить запрет на осуществление физиопроцедур при наличии жара – более 37,5 градуса. Другими противопоказаниями являются:
- тяжёлые патологии нижних лор-путей, например, эмфизема, пневмоторакс, дыхательная недостаточность;
- появление слизисто-гнойной мокроты;
- отхаркивание кровью;
- склонность к назальным кровотечениям;
- сверхчувствительность к препарату, используемому в небулайзере;
- серьёзные сердечные болезни.
Муколитики
Важно иметь в виду, что такие лекарства не ослабляют, а напротив, усиливают кашель. С ними проводятся ингаляции при влажном кашле
С ними проводятся ингаляции при влажном кашле.
Муколитические препараты представляют собой фармацевтические средства, призванные разжижать мокроту и усиливать эвакуацию экссудата из дыхательных путей.
Применять указанные медикаменты следует только при непродуктивном либо малопродуктивном влажном кашле с густой мокротой.
Основные наименования:
Бромгексин.
«Классический» муколитический препарат. Способствует разжижению вязкой мокроты, ослабляет кашлевой рефлекс (что выступает скорее исключением). Основные показания к применению: бронхиты различной этиологии, пневмония, трахеит. Раствор для ингаляций разбавляют физиологическим раствором или очищенной водой в пропорции 1:1.
Процедура проводится дважды в сутки. Длительность курса — до 10 раз. Бромгексин хорошо сочетается с другими лекарственными средствами и отличается безопасностью даже при самостоятельном применении.
АЦЦ.
Ингаляции при кашле и насморке. Безопасный и достаточно действенный медикамент. Подходит для применения даже в детском возрасте. Показания схожие. Дополнительно следует отметить эффективность при влажном кашле, возникающем в связи с заболеваниями верхних дыхательных путей.
Предпочтительно проводить ингаляцию с помощью небулайзера. Способ применения: треть пакетика добавить в чашу ингалятора, дополнить физиологическим раствором (5 мл). АЦЦ плохо сочетается с антибиотиками, потому настоятельно рекомендуется проводить процедуру до приема антибактериальных средств.
Флуимуцил.
Применяется во всех случаях наличия вязкой, трудноотделяемой мокроты. Способ применения: полную ампулу добавить в чашу небулайзера или парового ингалятора. Манипуляция длится 3-6 минут. Общая длительность курса — 10 ингаляций.
Лазолван.
Препарат нового поколения с минимумом побочных явлений. Разводится физиологическим раствором в пропорции 1:1. Не рекомендуется паровая методика. Лучше использовать небулайзер.
Амбробене.
Достойный аналог Лазолвана. Растворяется тем же методом. Курс лечение — пять дней. При необходимости длительность увеличивают, но только по показаниям и с разрешения врача.
Разрешенные препараты
Так как кашель может иметь различную этиологию, то ингаляторные средства также бывают разными. Только доктор решает, с применением чего можно делать ингаляцию.
Медикаментозные средства
В ингаляционных сеансах при возникновении сухого кашля применяют такие медикаменты:
- Для расширения трахеи, гортани и бронхов (бронхолитические) вроде: «Вентолина», «Беротека», «Атровента», «Беродуала».
- Для облегчения отхождения мокрот (муколитические средства) вроде: «Амбробене», «Амброгексала», «Бронхипрета», «Лазолвана», «Пертуссина», «Проспана».
- Для снятия воспалительного процесса: «Прополис», «Будесонид», «Декасан», «Кромогексал», «Нафтизин», «Календула».
- От кашлянья: «Лидокаин», «Туссамаг».
- Антисептические вещества вроде «Мирамистина», «Фурацилина», «Хлорофиллипта».
- Антибиотиотические препараты («Изониазид», «Гентамицин»).
- Лекарства глюкокортикостероидной группы при аллергической этиологии кашля («Пульмикорт», «Гидрокартизон»).
- Для стимуляции иммунной системы вроде «Интерферона».
С целью повышения увлажненности слизистого покрытия допустимо применение щелочных минеральных вод, натрия хлорида, содовых и соляных растворов, в которые можно добавлять йод (пару капелек).
Отвары на травах и с ароматическими маслами
Для ингаляций при сухом кашлянье используют растительные ингредиенты:
- листья бергамота;
- анис;
- имбирный корень;
- лавандовое семя;
- кипарис;
- пихту;
- ромашковые соцветия;
- эвкалипт.
Для терапии мокрого кашля, который сопровождает выделение слизистых масс и отхаркивание, вышеперечисленные компоненты не подходят. Действие отваров на целебных растениях, настоек и масел сопоставима с пользой от аптечных лекарств, в том числе и довольно дорогостоящих. Они отлично смягчают глотку, убирая першение, облегчают дыхание, благоприятствуют избавлению от кашлянья.

Другие рецепты народной медицины
Ингаляционные сеансы над парами картофеля являются одними из наиболее простых и доступных, а главное проверенных временем методов ведения борьбы с болезнями, которые сопровождаются сухим покашливанием. К преимуществам данной методики можно отнести ее безвредность.
Это очень важно для тех, кто страдает гиперчувствительностью к химическим веществам, которые содержатся в медикаментах. Ингаляционные процедуры с картошкой являются гипоаллергенными
Они показаны даже для лечения беременных и малышей, старше трехлетнего возраста.
Чтобы провести сеанс следует отварить парочку картофелин в кожуре, размять их с кожицей и осуществить паровую манипуляцию, накрывшись покрывалом (желательно махровым). Температурный режим пара не должен быть выше +50 градусов по шкале Цельсия.
Распространенным народным средством против сухого кашлянья считается чесночно-содовая ингаляционная процедура. Чтобы ее провести проваривают головку чеснока в полулитровой емкости, наполненной водой. В полученный отвар можно всыпать щепотку соды. Проводят паровую манипуляцию паровым способом.
Правила проведения
Для получения терапевтического эффекта от подобной терапии рекомендовано научиться правильно проводить манипуляцию. При этом следует придерживаться определенных рекомендаций:
- во время прохождения манипуляции и в течение часа после нее нельзя вести беседы;
- за полчаса до и после сеанса нельзя принимать еду, а также пить;
- при проведении сеанса с небулайзером следует отслеживать уровень жидкости в резервуаре;
- пациенту рекомендовано сохранять ровное стоячее или сидячее положение, дыхание должно быть свободным. Во время осуществления манипуляции дышать необходимо медленно, глубоко, чтобы медикамент попал в бронхи. Вдыхаемый воздух задерживается на несколько секунд в организме, затем постепенно выдыхается;
- взрослым полагается дышать парами не дольше четверти часа, детям – от пяти до семи минут;
- лечебная манипуляция проводится дважды в течение суток;
- по завершении манипуляции воспрещается покидать помещение;
- заняться приготовлением раствора следует непосредственно перед прохождением манипуляции;
- если в контейнере по окончании сеанса есть остатки медикамента, то его следует устранить;
- нельзя курить после манипуляции;
- после процедуры рекомендовано прополоскать ротовую полость и умыть лицо;
- при выполнении ингаляции необходимо открыть рот и сомкнуть веки;
- после проведения сеанса небулайзерной терапии, емкость и маску следует вымыть и хорошо просушить.
Приготовление раствора
Важным моментом, влияющим на эффективность ингаляции, является правильное приготовление состава. Это следует делать, не отступая от рекомендаций доктора. Это позволит достичь необходимого эффекта.
Раствор для парового сеанса готовят, строго придерживаясь рецепта. То же самое касается и процедур с небулайзером. Разводить любые медикаменты для манипуляции нужно в физиологическом растворе, заливая его в аппарат посредством стерильного шприца.
Особенности выполнения процедуры
Правильное проведение паровой манипуляции включает в себя и соблюдение техники вдыхания его испарений.
При проведении паровой процедуры требуется соблюдать расстояние от лица до раствора не менее тридцати сантиметров. Голову с плечами необходимо накрыть махровой простынкой или полотенчиком. Эта мера способствует созданию среды, в которой целебные пары будут распределяться с необходимой для получения нужного эффекта равномерностью.
Желательно, чтобы болеющий задерживал дыхание после вдоха не пару секунд. Это усилит действенность процедуры. Дышать в ходе ингаляционной манипуляции можно как ртом, так и носом. При терапии сухого кашля, сопровождаемого насморком, предпочтение отдается носовому дыханию, а при больном горле — ротовому.
Техника выполнения паровой манипуляции такова:
- Приготовленный раствор переливают в посудину (кастрюльку или чайник, желательно эмалированный). Специалисты рекомендуют, чтобы она в диаметре была не меньше 30-35 сантиметров (такой же будет и площадь испарения). Так, частицы паров начнут испаряться с поверхности в наиболее подходящем количестве.
- Затем посудину с раствором устанавливают на ровной поверхности. Это нужно, чтобы не допустить ее наклона и уменьшения поверхности для испарений, и для профилактики травматизма при проведении сеанса.
- Болеющий склоняется над емкостью, накрывается махровым покрывалом и дышит парами.
Инструкция, описывающая особенности применения небулайзера для ингаляций, отличается простотой. Для проведения манипуляции вещество (смесь) заливают в специальный прибор, где компрессором оно перерабатывается в спрей, который болеющий вдыхает, применяя специальную маску. Это обеспечивает попадание целебного спрея в систему дыхательных путей. При этом пациент не ощущает дискомфорта.
https://youtube.com/watch?v=D69MsHNVDJw
Последовательность ингаляционной процедуры с использованием небулайзера:
- Вымыть ладони, собрать приспособление.
- Подогретое до необходимого температурного режима вещество следует залить в контейнер аппарата.
- Хорошо закрыть небулайзер.
- Надеть маску (или воспользоваться мундштуком).
- Подключить к агрегату компрессор.
- Включить компрессор, подышать в течение положенного времени медикаментозным средством.
- По окончании манипуляции выключить компрессор, отсоединив его от аппарата.
- Вымыть приспособление содовым раствором.
12 правил проведения эффективных ингаляций
Соблюдайте следующие 12 правил, и препараты для ингаляционного лечения кашля окажут свое позитивное влияние:
p, blockquote 30,0,0,0,0 —>
- Начинать ингаляцию нужно спустя час-полтора после еды или проведения серьезных физических нагрузок.
- Не используйте ингаляционный метод, если существуют для него противопоказания (смотрите выше).
- Используйте только те лекарства для ингаляции, которые предписаны врачом и соблюдением точной дозировки лекарственного препарата и концентрации травяного отвара.
- Время проведения ингаляционной процедуры при кашле у детей длится 1-3 минуты и не чаще 1-2 раз в сутки. Для взрослых это время составляет 5-10 минут с количеством ингаляций до 3 раз в сутки.
- После ингаляции на протяжении часа не рекомендуется разговаривать, употреблять пищу, питье и, тем более, курить.
- При лечении ЛОР-заболеваний вдыхайте аэрозоли через рот и нос для увеличения эффекта без лишнего напряжения.
- После вдоха лекарственного аэрозоля или очередной дозы паровой ингаляции для облегчения кашля рекомендовано задержать дыхание на пару секунды, после чего выдохнуть максимальное количество воздуха.
- Одежда и положение тела во время процедуры не должны сковывать и стеснять больного, препятствовать свободному процессу дыхания.
- Проводите ингаляцию в полной тишине, сосредоточившись, без посторонних в помещении.
- Соблюдайте меры личной гигиены, перед ингаляцией тщательно мойте руки.
- Перед использованием специального устройства, например, небулайзера, обязательно его продезинфицируйте. В ультразвуковых ингаляторах не применяйте масляные лекарства.
- Не позвольте ингаляционному пару соприкасаться с кожей лица, потому что лечебные препараты через кожу всасываться не будут.
Что такое ингаляция
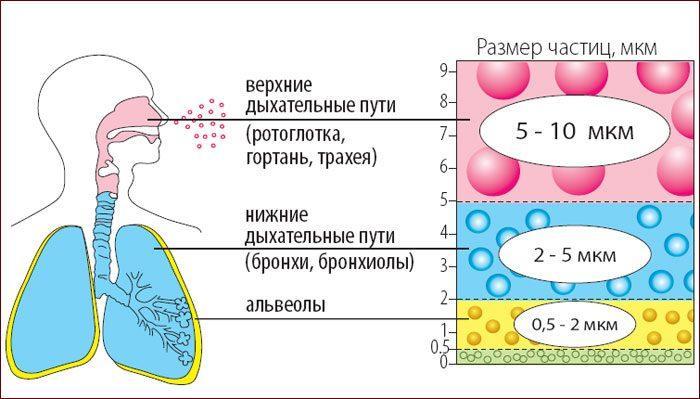
Домашние ингаляции купируют все виды кашля. Это метод переноса лекарства в виде мелких частиц на воспаленные дыхательные пути. Область действия начинается с гортани и заканчивается бронхиолами. Можно дышать над целебным паром из кастрюли или купить в аптеке специальный небулайзер.
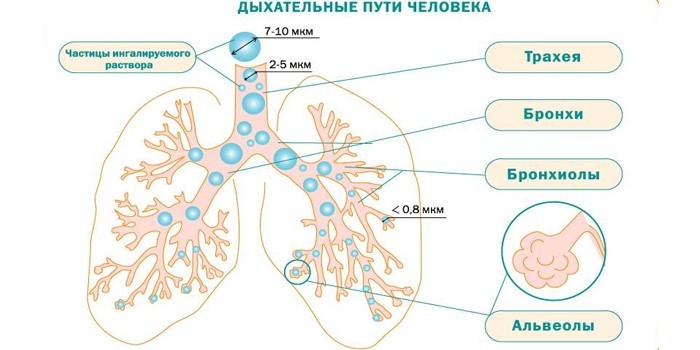
Цель проведения процедур
Ингаляции устраняют симптомы болезней дыхательных путей. Поступая через носоглотку, медикаменты действуют целенаправленно на очаг патологии. Активные компоненты минуют общий кровоток, органы пищеварительной системы. Негативное влияние на желудок, почки, печень, иммунитет отсутствует. Лечебное действие ингаляций:
- Удаляют мокроту, предотвращают хроническое течение заболевания.
- Увлажняют слизистую, предотвращают сухость и раздражение, приступ кашля.
- Трансформируют приступ сухого кашля во влажный.
- Помогают быстро выздороветь при вирусных заболеваниях, простуде.
- Активизируют местный иммунитет.

Правила ингалирования
Домашние ингаляции при кашле для детей и взрослых назначают курсом 5-10 суток при ежедневном прохождении 2-3 сеансов. Временное облегчение наступает после первой процедуры, сохраняется на несколько часов. Советы врача:
- После процедуры не выходить на улицу, избегать сквозняков.
- Если для лечения назначили 2 раствора, организовать перерыв между процедурами – не менее 15 минут.
- Выполнить спокойный вдох до полного заполнения легких лекарством, после медленный, плавный выдох.
- При паровой ингаляции стоять или сидеть, в случае использования небулайзера лучше сидеть.
- В небулайзер заливать физиологический раствор. Для паровых ингаляций помимо хлорида натрия можно использовать чистую воду.
- Ингалировать дыхательные пути за 40 минут до или через 60 минут после приема пищи. 30 мин. после процедуры нельзя пить антибиотики, полоскать горло антисептиками, курить.

Преимущества небулайзера
От кашля для детей часто назначают ингаляции. Процедура считается эффективной если ее правильно проводить и пользоваться небулайзером. Прибор имеет ряд характерных преимуществ:
- растворы для ингаляций от кашля за счет измельчения частиц попадают непосредственно к очагу воспаления. За счет этого выздоровление наступает быстрее;
- ингаляция небулайзером при кашле подходят детям и взрослых. Не нужно проводить какие-то специальные действия, чтобы получить эффект от терапии. Необходимо глубоко вдыхать паровой раствор;
- растворы для небулайзера подаются в допустимых дозировках, за счет этого уменьшается риск столкнуться с побочным действием медикаментов;
- подача действующего вещества происходит в ускоренном виде, распределение по организму тоже делается в таком же виде;
- принцип действия небулайзера простой – лекарственный раствор преобразуется в мелкие частички. Во время вдоха пациент захватывает активные частицы с помощью носа и рта;
- подходит для детей при кашле разного возраста – дошкольник легко справится с процедурой, конечно, родители должны все контролировать.
Польза небулайзера очевидна, поэтому прибор можно приобрести в любой аптеке. терапевты и педиатры всегда интересуются есть ли аппарат в доме, когда в качестве симптома болезни выступает сухой спазм бронхов. Как правильно дышать небулайзером написано в инструкции. В этих действиях нет ничего сложного. Если воспаление в легких, то вдох делается ротовой полостью, а при заболеваниях носа – ноздрями.