Физиологические изменения в организме беременной женщины
Содержание:
- Изменения в нервной системе женщины во время беременности
- Изменения работы внутренних органов
- Когда начинаются изменения в организме женщины во время беременности
- Физиологическая характеристика мышечной работы
- Физиологические гормональные изменения при беременности
- Изменения мочевыделительной системы
- Как изменяется тело во время беременности по месяцам
- Фетоплацентарная система — как новая эндокринная железа
- Определение правильно текущей беременности
- Эндокринная система женщины во время беременности.
- Изменения половых органов
- Возраст после 35 лет
Изменения в нервной системе женщины во время беременности
Нервная система женщины во время беременности настроена на вынашивание малыша, и детородная функция становится приоритетной. Возбудимость матки снижается, что способствует ее расслаблению вплоть до наступления родов, когда этот орган снова станет более возбудимым, чтобы обеспечить родовую деятельность. Работа же других систем (сердечно-сосудистой, дыхательной, выделительной) усиленно стимулируется нервной системой для выполнения задачи вынашивания ребенка.
Понятно, что если женщина испытывает стресс, ее нервная система тоже не сможет слаженно и адекватно трудиться над задачей вынашиванйя ребенка, и возможны различные сбои в ее работе (тонус матки, к примеру, из-за отрицательных эмоциональных переживаний может усилиться).
По мере развития беременности изменяется возбудимость коры головного мозга; возбудимость несколько снижается примерно к середине беременности, потом эта возбудимость начинает постепенно нарастать, а за двенадцать дней до родов возбудимость коры головного мозга опять снижается. Возбудимость спинного мозга и рефлекторная возбудимость мозга, наоборот, к середине периода беременности повышаются, затем потихоньку становятся меньше и примерно за две недели до родов вновь нарастают. Чем больше срок беременности, тем больше становится интерорецепторов в матке, причем чувствительность этих интерорецепторов увеличивается. Изменяется тонус вегетативной нервной системы. В результате всех описанных изменений у женщины в период беременности может быть частая смена настроения, противоположные эмоции могут часто сменять друг друга; женщина часто бывает раздражительной, в то же время для нее характерно состояние сонливости; иногда ее беспокоят несильные боли невралгического характера; в икроножных мышцах бывают судороги; может быть тошнота, которая заканчивается рвотой; имеют место различные изменения вкуса, повышенное слюноотделение (гиперсаливация), могут возникать запоры.
Изменения работы внутренних органов
Первой «удар» приходится на нервную систему:
- контролирует возбудимость матки, удерживая расслабленное состояние, чтобы сохранить беременность;
- управляет усложнившейся работой остальных органов;
- работая в повышенном режиме, влияет на частые смены настроения и резкие изменения эмоциональных проявлений.
Влияния на спинной мозг, вегетативную нервную систему, рецепторы матки, проявляются:
- слабой невралгией и спазмом мышц ног,
- сонливостью,
- тошнотой и рвотой,
- изменениями вкуса и усиленным слюноотделением,
- запорами в период беременности.
Изменившаяся эндокринная система увеличивает количество гормонов, так как организму предстоит выносить ребёнка, родить и выкормить. Возраст плода влияет на работу щитовидной железы, паращитовидных желёз и надпочечников.
Организм активно накапливает:
- белки для «строительства» тела плода, увеличения матки и молочных желёз;
- углеводы матки и плаценты, как дополнительные питательные вещества;
- запас жиров, витамины;
- макро- и микроэлементы;
- воду.
Со стороны дыхательных органов – дыхание становится чаще, расширяется грудная клетка.
Сердце работает интенсивнее, происходит укрепление миокарда, увеличивается частота пульса и венозное давление в ногах, проявляющееся отёками, варикозом, геморроем.
ЖКТ. При усиленной работе эндокринной и нервной систем изменяются пищевые пристрастия, появляется тошнота, рвота. Гладкая мускулатура кишечника снижает активность, вызывая запор. Печень испытывает двойную нагрузку так же, как и почки.
Кости таза увеличивают подвижность, внося изменения в костную систему. Удержание тяжёлого живота вызывает поясничный изгиб вперёд, сопровождающийся болями спины. Это — от натягивания связок и мышц.
Матка увеличивается в 5-6 раз, в 9-12 раз становится тяжелее. Растут мышечные волокна, укрепляются связки. Шейка тела матки легко растягивается.
Изменения в молочных железах:
- увеличивается размер груди и сосков, которые становятся чувствительнее, иногда с выделением молозива;
- развивается сосудистая сеть;
- околососковые кружки темнеют, на них появляются узелки.
На последних сроках возможно появление растяжек, изменение кожи.
Когда начинаются изменения в организме женщины во время беременности
Будущая мама еще не знает о своем интересном положении, а ее тело уже перестраивает свою работу. Изменения в организме начинаются с первых дней после успешного зачатия. Это нормально. Будущая мама еще не чувствует токсикоза, а в ее крови уже начинает увеличиваться хорионический гонадотропин (ХГЧ) — гормон беременности. Именно его врачи называют основным опознавательным знаком успешного зачатия. ХГЧ дает старт процессу вынашивания малыша, подготовке организма к родам.
Стоит отметить, что внутренние изменения ощущаются по-разному. Одних уже с первых недель вынашивания ребенка начинает тошнить, постоянно клонить ко сну. Другие же могут вообще не испытывать признаков ни раннего, ни позднего токсикоза при том, что внутри организма все меняется. Есть женщины, которые, почти не чувствуя физиологических изменений, сильно меняются в психологическом плане. Они становятся обидчивыми, плаксивыми, злыми, нервозными. И это тоже симптомы гормональной перестройки.
Физиологическая характеристика мышечной работы
Мышечная работа (М.р.) — перемещение и поддержание положений тела и его частей благодаря работе мышц, обеспечиваемой координацией всех физиологических процессов в организме. Различные группы мышц находятся в сложном взаимодействии между собой и с различными механическими силами — тяжести, инерции и пр. Различают динамическую работу при движениях в суставах и статические усилия для поддержания неподвижного положения
Важной характеристикой динамической работы являются величины затрат энергии на ее выполнение
Динамическая работа
Вид мышечной работы, характеризуемый периодическими сокращениями и расслаблениями скелетных мышц с целью перемещения тела или отдельных его частей, а также выполнения определенных рабочих действий. Физиологические реакции при динамической работе (возрастание ЧСС, АД, ударного и минутного объема крови, изменения регионарного и общего сосудистого сопротивления и др.) зависят от силы и частоты сокращений, размеров работающих мышц, степени тренированности человека, положения тела, в котором выполняется работа, условий окружающей среды.
Мышечную работу принято называть общей, если в ней участвует более двух третей всей скелетной мускулатуры, регионарной — от одной до двух третей и локальной — менее трети всей массы скелетной мускулатуры.
Количественные показатели мышечной работы характеризуют двигательную активность.
Двигательная активность (Д.а.) — общее количество мышечных движений, регулярно выполняемых данным человеком. Уровень Д.а. связан с особенностями труда, быта и отдыха.
Отклонения от оптимального диапазона действуют неблагоприятно. Чрезмерная мышечная работа приводит к переутомлению и перенапряжению, недостаточная Д.а. (гиподинамия) — к физической детренированности. Резко выраженные крайности сопровождаются стрессом.
Уровень двигательной активности (Д.а.) оценивают по сумме затрат энергии и иногда по сумме сокращений сердца сверх уровня покоя, в среднем — за определенное время. Часто используют подсчет какого-либо вида мышечных движений, составляющих существенную часть общей Д.а. за час, сутки или иной период (например, количество пройденных шагов, в спорте — сумма пробегаемых или проплываемых отрезков дистанции) и т. п.
Статическая работа
Вид мышечной работы, характеризуемый непрерывным сокращением скелетных мышц с целью удержания тела или отдельных частей, а также выполнения определенных трудовых действий. При статической работе, в отличие от динамической, имеют место весьма незначительные увеличения потребления кислорода и минутного объема крови. При этом существенно возрастают ЧСС, АД, ЧД и общее периферическое сопротивление сосудов. Физиологические реакции сердечно-сосудистой системы при статической работе зависят от силы и продолжительности сокращения мышц. В случае работы до сильного утомления при равных величинах относительных усилий эти реакции мало зависят от размеров работающих мышц.
-
Назад
-
Вперёд
Физиологические гормональные изменения при беременности
Весомые изменения происходят при беременности в эндокринной системе. Все железы внутренней секреции активно вовлекаются в этот процесс.
В первую очередь активизируется деятельность щитовидной железы. Увеличивается скорость обмена веществ на 20%. Железа увеличивается, но незначительно. Из-за увеличения потребности в кальции развивается гипертрофия паращитовидных желез. Активизируется белковый обмен, так как белок является основным веществом для построения всех органов и систем ребенка. Наряду с этим усиливается углеводный и липидный обмен. Активно накапливается фосфор, кальций, железо. Резко возрастает потребность в витамине C, D, E.
Под влиянием плацентарного лактогена происходит повышение уровня инсулина, со временем между ними устанавливается динамическое равновесие и наступает благополучная адаптация.
Важную роль при беременности играют надпочечники – увеличивается секреция глюкокортикоидов по причине гипертрофии коры надпочечников и минералокортикоидов (альдостерона).
Изменения мочевыделительной системы
Увеличенная в размере матка начинает давить на прилежащий к ней спереди мочевой пузырь. Этим объясняются более частые позывы на мочеиспускание в первые месяцы беременности.
Учащённому мочеиспусканию способствует и общее нарастание количества выделяемой мочи. Увеличение количества мочи связано с резким подъёмом работы почек. Количество выделяемого с мочой и прежние, и их концентрация в крови остаётся в норме.
Наряду с этим, из-за действия прогестерона, в первые месяцы беременности расширяются мочевыводящие протоки, в частности мочеточников. Это может способствовать облегчённому проникновению инфекций в почки и возникновению .
Как изменяется тело во время беременности по месяцам
Если говорить о первых двух месяцах вынашивания, то внешние параметры женского организма пока не меняются. Не ощущается на ранних сроках и прибавка веса. Чаще наоборот. Токсикоз приводит к тому, что будущая мамочка теряет килограмм-два.
В конце второго или на третьем месяце некоторых беременных беспокоит учащение мочеиспускания, что вызывается давлением матки на мочевой пузырь и общим увеличением объема жидкости в организме.
Также в первые два месяца женщина может чувствовать набухание молочных желез. Это объясняется увеличением уровня эстрогена и прогестерона в крови. Также зона вокруг сосков темнеет и увеличивается. Возрастает чувствительность груди. У некоторых женщин может даже выступить сосудистая сетка. Так молочные железы готовятся к снабжению малыша молоком.
В первые два месяца у женщин иногда случаются кровотечения. Степень их опасности может определить только врач.
К концу третьего месяца внешние параметры тела почти не меняются. Если у женщины был ранний токсикоз, то самочувствие улучшается. Она и далее чаще ходит в туалет, но уже по причине формирования выделительной системы малыша.
Могут начаться первые запоры и изжога. Что касается веса, то прибавка может составить килограмм-полтора. До 12 недель срока многие женщины по одежде замечают, что у них расширился таз.
Неудобство на третьем месяце вынашивания малыша могут причинять отсутствие или наоборот повышение аппетита, головные боли, пигментация на лице.
С четвертого месяца совместной жизни плода и мамы уже пора задуматься о более свободной одежде. Животик начинает расти, но окружающие этого пока не замечают. К концу четвертого месяца дно матки находится на 17-18 сантиметров выше лонной кости. Именно в этот период у женщины начинает меняться походка. Верхняя часть туловища откидывается немного назад, а живот подается вперед.
Неудобства этого периода — расстройство пищеварения, кровоточивость десен, обмороки и головокружения, кровотечение из носа, легкие отеки стоп и лодыжек.
Пятый месяц беременности многие женщины ощущают нехваткой кальция в организме. Это проявляется проблемами с зубами. Если женщина употребляет мало кальциесодержащих продуктов, то могут выпадать пломбы, крошиться зубы.
Еще одним симптомом нехватки кальция могут быть судороги в ногах.
Рост матки сопровождается болями внизу живота, запорами, учащением ночных мочеиспусканий. Могут кровоточить десны, появляется варикозное расширение вен голеней или геморрой.
Еще одно, что происходит в организме женщины — пигментация кожи на животе.
К концу пятого месяца вынашивания малыша женщина ощущает первые шевеления своего ребенка. Ее растущий животик заметен окружающим. А сама она видит, как округляются бедра, на них появляются жировые отложения.
На шестом месяце срокасуществует риск сдавливания крупных вен. Это проявляется прогрессирующим варикозом, болями в ногах, их отеками.
К 24 неделе внутриутробного развития дитя заполнило полость матки целиком. Она увеличивается, растягивается, что ощущают все органы малого таза. Женщина заметно круглеет.
В этот период многие беременные могут ощущать тренировочные схватки (или, как их еще называют гинекологи, схватки Брекстона Гикса). Они не болезненны и не опасны.
Седьмой месяц беременности.Матка высоко поднимается и уже подпирает диафрагму. Все тело ощущает нагрузку и появляются регулярные отеки. Многие женщины жалуются на боли внизу живота, увеличение выделений из влагалища, заложенность ушей, зуд кожи живота, боли в спине. В этот период, как правило, начинаются проблемы со сном, а также возможно появление молозива. Большинство женщин к этому сроку замечает растяжки на теле.
На восьмом месяце матка очень чувствительна к движениям ребенка. Женщина ощущает это напряжением мускулатуры. У многих начинается поздний токсикоз. В организме женщины увеличивается количество крови приблизительно на один литр.
К 36 неделе матка отодвигается от диафрагмы, она отходит вперед, потому что головка малыша прижимается к входу в таз.
Неудобства восьмого месяца — одышка, усиливающиеся запоры, отеки лица и рук, трудности со сном, тяжесть при ходьбе, усталость. Визуально женщина становится неуклюжей.
Девятый месяц — период максимального увеличения нагрузки на организм беременной женщины. Живот опускается вниз. Плацента выработала свои ресурсы, поэтому малыш «настаивает» на жизни вне утробы.
Будущая мама испытывает сильные боли в спине, ногах, внизу живота. Для сохранения равновесия беременная вынуждена ходить, откидываясь назад. Она ходит медленнее, осторожнее.
Грудные железы сильно увеличиваются, а появление молозива уже предвещает роды.
Фетоплацентарная система — как новая эндокринная железа
После имплантации зиготы в полости матки в организме женщины начинает формироваться новая эндокринная железа — плацента (детское место).
Плацента имеет две части: плодную и материнскую, кровообращение которых никогда не смешивается. Эти части плаценты максимально сближены, что позволяет совершать обмен веществ между организмом матери и плода, т.е., по сути, позволяет ребенку «кушать, писать и дышать», а, значит, расти и развиваться.
Обмен веществ между организмом матери и плода является основным фактором для его развития. Осуществляется обмен за счет проницаемости плаценты, которая нарушается при большинстве острых и хронических осложнений в течение беременности. Нарушение целостности частей плаценты и ухудшение ее проницаемости ведет к гибели плода и прекращению беременности.
Гибель плода и прекращение беременности возможно и еще по одной причине, когда организм матери вдруг решит, что плод — это чужеродный белок для него. Но это на самом деле так. Однако природа предусмотрела защитный механизм, который не позволяет иммунной системе матери распознать антигены отцовского происхождения, заложенные в ребенке.
Этот защитный механизм представляет из себя некие факторы, блокирующие иммунную систему матери и обеспечивающие локальный иммунологический комфорт. При самопроизвольных абортах блокирующие факторы в крови матери снижаются или отсутствуют.
Плацента вырабатывает широкий набор гормонов и специфических белков, которые поступают в кровь матери и в амниотическую жидкость. Они регулируют нормальное течение беременности и развитие плода путем изменения функции других эндокринных желез, органов жизнеобеспечения в целом.
По уровню гормонов и специфических белков плаценты, определяемых в крови матери, в крови плода или в амниотический жидкости можно оценивать состояние плода и функцию плаценты, чем и занимается акушерская эндокринология. Т.о., изучение эндокринной функции фетоплацентарного комплекса позволяет существенно улучшить диагностику состояния плода в различные сроки беременности.
Изменяется внешний облик женщины. Появляется:
- пигментация кожных покровов (лба, щек, подбородка, верхней губы, белой линии живота, сосков и околососковых зон), которая связана со значительной стимуляцией образования пигмента клетками кожи. Образование пигмента зависит от меланоформного гормона надпочечника, повышенная продукция которого имеет место во время беременности;
- отмечается субфебрильная температура тела, которая может продолжаться до 16—20 недель беременности и связывается с гормональными колебаниями.
С момента начала продуцирования прогестерона плацентой температура снижается и приходит к норме.
- отмечается нагрубание и болезненность молочной железы за счет увеличение ее объема в результате разрастания железистой ткани, увеличение сосков и выпячивание ареолярных желез. Во второй половине беременности может отмечаться выделение молозива;
- нарушение пропорций лица (увеличение носа, губ, подбородка, щитовидной железы, особенно во второй половине беременности), некоторое увеличение конечностей;
- растяжение тканей передней брюшной стенки, молочной железы, бедер и возникновение стрий («полос беременных») на этих участках (striagravidarum). Их возникновение связано с чрезмерным растяжением брюшной стенки; это чаще наблюдается у лиц с большим объемом живота (крупный плод, многоводие, многоплодие) или при некотором недостатке эластических волокон в коже;
- усугубляется или впервые проявляется варикозное расширение вен, особенно нижних конечностей;
- «Гордая осанка и походка» беременной женщины обусловлены смещением центра тяжести туловища, увеличением подвижности суставов таза и ограничением подвижности тазобедренных суставов.
- Прогрессивное увеличение массы тела, что обусловлено как ростом плода и матки, так и особенностями метаболических процессов, задержкой жидкости в тканях. Средняя прибавка массы тела за период беременности составляет 10-12 кг, из них 5-6 кг приходится на плодное яйцо (плод, послед, околоплодная жидкость), 1,5-2 кг на увеличение матки и молочных желез, 3-3,5 кг — на прибавку непосредственно массы тела женщины.
Перед родами (за 3—4 дня) масса тела беременной женщины падает на 1,0-1,5 кг, в связи с особенностями обменных процессов.
Определение правильно текущей беременности
Признаки нормального состояния беременной:
- В первые 2-3 месяца меняется аппетит и вкус, хочется спать на фоне утомляемости и слабости. С изменением обоняния появляется тошнота.
- Молочные железы увеличиваются, становятся чувствительнее.
- В начале беременности, на протяжении 8 недель, часто меняется настроение, появляются раздражительность и плаксивость, резко меняющиеся на радость.
- Частые мочеиспускания, запоры.
- После 20 недель ощущается шевеление плода. После 30 недель определяются выпирающие части тела ребёнка.
Учет и наблюдение в женской консультации позволят наблюдать за правильным течением беременности. При нормально протекающей беременности будущая мама ходит на работу и выполняет дела по дому. В этот период рекомендуется больше дышать свежим воздухом, умеренно выполнять физические нагрузки.
Эндокринная система женщины во время беременности.
Возникновение и развитие беременности сопровождаются эндокринными изменениями материнского организма. Сложность изменений определяется тем, что на деятельность желез внутренней секреции матери очень большое влияние оказывают гормоны плаценты, а также плода.
Передняя доля гипофиза увеличивается при беременности в 2 — 3 раза, при этом масса аденогипофиза к концу беременности достигает 100 мг. При гистологическом исследовании в передней доле гипофиза выявляются крупные ацидофильные клетки, получившие название «клетки беременности». Характер базофильных клеток существенно не изменяется. Полагают, что появление «клеток беременности» обусловлено стимулирующим влиянием половых стероидных гормонов плаценты.
Морфологические изменения передней доли гипофиза отражаются на функции этого органа. Прежде всего это выражается в резком угнетении продукции фолликулостимулирующего (ФСГ) и лютеинизируюшего (ЯГ) гормонов. Продукция пролактина (Прл) во время беременности, наоборот, возрастает и увеличивается к ее окончанию в 5—10 раз по сравнению с показателями, характерными для небеременных женщин. В послеродовом периоде содержание в сыворотке крови ФСГ и ЛГ повышается параллельно снижению продукции Прл.
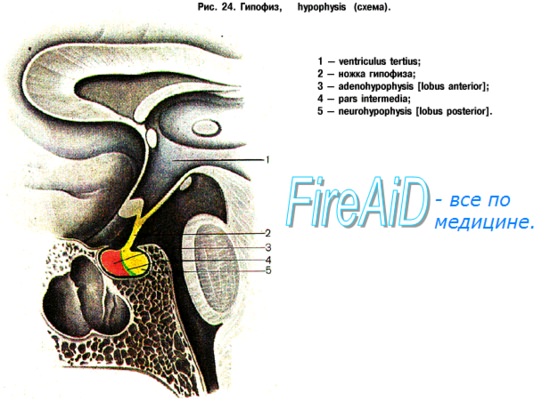
Во время физиологически протекающей беременности содержание в крови соматотропного гормона (СТГ) практически не изменено, лишь в конце беременности отмечается небольшое его повышение.
Наблюдаются значительные изменения продукции тиреотропного гормона (ТТГ). Уже вскоре после наступления беременности в крови матери отмечается повышение его содержания. В дальнейшем по мере прогресси-рования беременности оно значительно увеличивается и достигает своего максимума перед родами.
Во время беременности наблюдается повышенная секреция адренокортикотропного гормона (АКТГ), что, по-видимому, связано с гиперпродукцией кортикостероидов надпочечниками.
Задняя доля гипофиза, в отличие от передней доли, во время беременности не увеличивается. Образующийся в гипоталамусе окситоцин накапливается в задней доле гипофиза. Синтез окситоцина особенно возрастает в конце беременности и в родах. Полагают, что его выброс в конце доношенной беременности является пусковым механизмом начала родовой деятельности.
Возникновение к развитие беременности связаны с функцией новой железы внутренней секреции — желтого тела беременности. В желтом теле продуцируются половые гормоны (прогестерон и эстрогены), которым принадлежит огромная роль в имплантации и дальнейшем развитии беременности. С 3—4-го месяца беременности желтое тело подвергается инволюции и его функцию целиком берет на себя плацента. Стимуляция желтого тела осуществляется хорионическим гонадотропином,
Блокада секреции ФСГ и ЛГ аденогипофиза сопровождается естественным торможением созревания фолликулов в яичниках; процесс овуляции также прекращается.
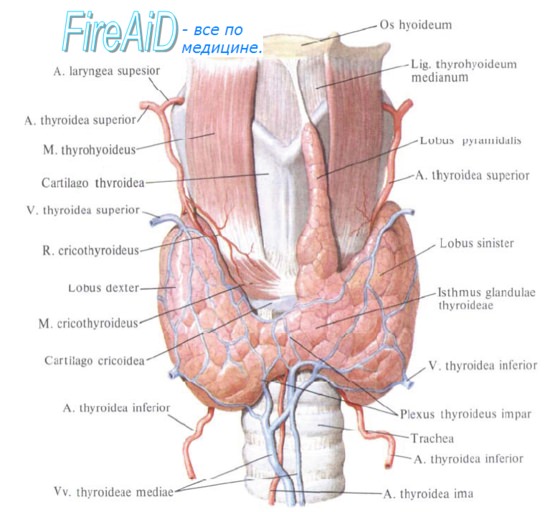
У большинства женщин во время беременности наблюдается увеличение размеров щитовидной железы. Это обусловлено ее гиперплазией и активной гиперемией. Количество фолликулов увеличивается, содержание коллоида в них возрастает. Эти морфологические изменения отражаются на функции щитовидной железы: повышаются концентрации в крови связанных с белками тироксина (Т4) и трийодтиронина (Т3). Повышение тирок-синсвязывающей способности сывороточных глобулинов, по-видимому, обусловлено влиянием гормонов фетоплацентарной системы.
Функция — околощитовидных желез нередко несколько снижена, что сопровождается нарушениями обмена кальция. Это в свою очередь может сопровождаться возникновением у некоторых беременных судорожных явлений в икроножных и других мышцах.
Значительные изменения во время беременности претерпевают надпочечники. Наблюдаются гиперплазия коры надпочечников и усиление в них кровотока. Это находит свое выражение в усиленной продукции глюкокортикоидов и минералокортикоидов. Характерно, что во время беременности возрастает не только продукция глюкокортикоидов, но и усиливается синтез специфического глобулина — транскортина. Транскортин, связывая свободный гормон, существенно удлиняет его период полувыведения. Повышенное содержание в сыворотке крови беременной кортикостероидов, по-видимому, связано не только с активацией функции коры надпочечников, но и с переходом кортикостероидов плода в материнский кровоток. Морфологических изменений в мозговом веществе надпочечников во время беременности не обнаружено.
Изменения половых органов
Матка
С наступлением беременности естественный вход в полость матки — цервикальный канал — сужается и заполняется плотной слизью. Матка постепенно округляется и увеличивается в размерах, преимущественно не за счет роста эмбриона, а как следствие перестройки и роста её мышечного слоя.
Если в начале беременности по размеру матка напоминает куриное яйцо, то к 8 — 9 неделе достигает 8 — 9 см. А к концу первого триместра (12 недель) по величине её можно сравнить с кулаком человека (10 — 11 см).
Изменяется и возбудимость мышечной оболочки матки, то есть способность отвечать сокращением на раздражитель. Благодаря этому плодное яйцо удерживается в полости матки.
Внутренняя оболочка матки — эндометрий — подвергается существенным изменениям и превращается в полноценную (в будущем часть ).
Влагалище
Физиологические изменения затрагивают и . Его слизистая становится полнокровной и рыхлой. Повышается жидкости во влагалище, и, как результат, наблюдается увеличение количества выделений (белей).
В клетках слизистой накапливается , являющийся кормовой базой для лактобактерий, обитающих во влагалище. Количество этих микроорганизмов становится больше, увеличивается кислотность влагалищного секрета, что препятствует проникновению инфекций в матку.
Возраст после 35 лет
Лучшим возрастом для того, чтобы стать матерью, считается период от 20 до 35 лет. Успешность зачатия составляет 86 %, а риск прерывания всего 10 %. После 35 лет фертильность начинает ухудшаться. Это связано со снижением жизнеспособности яйцеклеток. Однако, современные женщины все чаще откладывают рождение детей на более поздние сроки, стремясь состояться в карьерном плане.

Несмотря на то, что беременность после 35 лет считается поздней, при условии соблюдения всех рекомендаций врачей шансы родить здорового ребенка очень высоки. Все же следует отметить повышенные риски для здоровья матери и развития плода, которые необходимо учитывать при ведении беременности:
- Хромосомные патологии плода. У женщин в зрелом возрасте значительно выше риск рождения ребенка с хромосомными нарушениями, в частности с синдромом Дауна.
- Угроза самопроизвольного аборта. Его причины обычно связаны с генетическими патологиями и сбоями в хромосомном наборе плода, а также с обострением хронических заболеваний матери. Обычно выкидыш происходит до 13 недели, но возможны и более поздние сроки (20-22 недели). Риск прерывания беременности увеличивается, если в анамнезе есть выкидыши или многократные аборты. Следует отметить и более высокий риск развития внематочной беременности.
- Многоплодная беременность. Ее риск возрастает, если возраст превышает 40 лет. Это создает дополнительную нагрузку на организм матери.
- Патологические роды. У женщин старше 35-40 лет чаще случаются преждевременные роды или рождение ребенка с дефицитом массы тела или другими признаками незрелости. Возрастает риск преждевременной отслойки плаценты, гипоксии или асфиксии плода, слабости родовой деятельности. У детей, родившихся в результате патологических родов, высокий риск развития неврологических и психологических проблем, задержки речевого развития.
- Поздний токсикоз беременных. Характерен такими симптомами гестоза как появление отеков и белка в моче, скачки артериального давления, избыточный набор веса. При этом высок риск преждевременных родов, мертворождения, внутриутробной гипоксии плода.
Женщины старше 35 лет, принявшие решение родить ребенка, должны учитывать перечисленные риски и внимательно относиться к своему здоровью. Обязательным условием является ранняя постановка на учет (до 12 недель) и проведение всех анализов, назначенных врачом.
Для ранней диагностики возможных патологий плода показано проведение пренатального скрининга. Он позволяет выявить генетические мутации не позднее 11-13 недель гестации.