Чем опасна молочница при беременности? средства лечения
Содержание:
- Особенности течения молочницы во время беременности
- Рост некоторых гормонов
- Противогрибковые мази для беременных
- Особенности лечения молочницы на 3 триместре беременности
- Опасность кандидоза при беременности
- В чем заключается опасность кандидоза у беременных
- Причины
- Основные симптомы молочницы у беременных являются:
- Лечение молочницы при беременности
- Причины кандидоза при беременности
- Профилактика
Особенности течения молочницы во время беременности
В период беременности в организме женщины происходит серьезная гормональная перестройка, связанная с формированием и развитием плода. Так как ДНК плода является наполовину чужеродным для матери, чтобы предотвратить его отторжение, возникает физиологическое снижение иммунитета. Кроме этого, высокий уровень женского полового гормона (эстрогена) может провоцировать нарушение углеводного обмена в клетках слизистых оболочек, что приводит к повышению уровня глюкозы и усиленному размножению грибков.
Зачастую развитие кандидозного вульвовагинита в период вынашивания связано с активизацией хронической, недолеченной ранее инфекции. Также молочница может возникнуть после проведенной (еще до зачатия) антибиотикотерапии, для лечения других воспалительных заболеваний половых путей (хламидиоз, трихомониаз). Такой вариант болезни характеризуется скудной симптоматикой и часто остается незамеченным, что провоцирует развитие серьезных осложнений:
- Хронический кандидоз может привести к возникновению эрозии шейки матки, что увеличивает риски ее разрыва во время родов.
- При длительном вялотекущем воспалении часто формируются спайки, что вызывает боли в животе, патологии развития плаценты, нарушения текущей беременности и бесплодие в будущем.
- Уменьшение эластичности стенок родовых путей может привести к разрывам при родовой деятельности.
- Молочница часто становится причиной выкидышей и преждевременных родов.
- Воспалительный процесс, вызванный грибками Кандида, способствует медленному заживлению послеоперационных швов и более длительному восстановительному периоду после родов.
Сильное инфицирование родовых путей может привести к отказу врачей от ведения естественных родов у женщин. В этом случае назначается кесарево сечение в плановом порядке. Избежать подобных последствий помогут регулярные посещения гинеколога и профилактические осмотры.

Опасность кандидоза для будущего ребенка
Игнорирование симптомов или самолечение молочницы во время беременности может создать проблемы не только для здоровья матери, но и навредить малышу.
Кандидоз опасен для плода на любом сроке вынашивания:
- В первом триместре нарушается формирование плаценты и внутренних органов зародыша.
- С 38 недели, непосредственно перед родами, грибки могут проникать через раскрытую шейку матки и провоцировать формирование ВУИ плода.
- Во время прохождения ребенка по родовым путям, инфекция может поразить его чувствительную кожу и слизистые оболочки.
У ребенка с ВУИ, рожденного от матери с молочницей, встречаются низкий вес, кандидозный стоматит и поражение ЖКТ, воспаление головного мозга и его оболочек, эритематозная сыпь, специфические узелки на коже и во внутренних органах, содержащие грибковую инфекцию.
Молочница как признак беременности
Молочница, сопровождающаяся задержкой, является вероятным признаком беременности, который отмечается у 30% женщин. Возникновение и усиление неприятных симптомов кандидоза, связано с гормональной перестройкой в организме матери:
- Увеличение уровня прогестерона, отмечаемое с первых дней зачатия вплоть до формирования плаценты, способствует не только закреплению зародыша в маточной полости и характерных скачкам настроения у беременной, но и изменению кислотности и густоты влагалищного секрета, что способствует размножению грибковых микроорганизмов.
- Повышенный уровень эстрогена, выделяемого надпочечниками в период беременности, также приводит к дисбиозу на слизистых половых путей и возникновению кандидозного воспаления.
- Главный маркер беременности — хорионический гонадотропин человека приводит к активации щитовидной железы, гормоны которой способствуют молочнице.
При появлении кандидоза на фоне задержки, особенно если он сопровождается другими вероятными симптомами беременности (извращение вкусовых предпочтений, изменение полового влечения, тянущие боли внизу живота и в области промежности, чувствительность и набухание молочных желез, вздутие живота, тошнота, обострение обоняния) следует купить в аптеке специальный тест и сдать анализ на ХГЧ. В случае положительного результата необходимо обратиться к врачу-гинекологу в женскую консультацию по месту жительства, стать на учет по беременности и начать противогрибковую терапию.
В случае возникновения генитального кандидоза, важно как можно раньше пройти полный курс комплексной, безопасной и эффективной терапии, во избежание возникновения осложнений у женщины и плода
Рост некоторых гормонов
Второй причиной развития кандидоза при вынашивании малыша становится быстрое изменение в гормональном балансе матери (растет количество прогестерона – гормона беременности), что приводит к увеличению уровня кислотности на слизистых оболочках влагалища. А для размножения грибков – это самые лучшие условия! Иммунитет не борется, РН меняется, «пищи» для их роста становится в избытке.
Лечение антибиотиками до и во время беременности
Еще одним толчком развития молочницы может стать антибиотикотерапия перед беременностью. Эти препараты убивают полезные бактерии флоры слизистой и дают зеленый сигнал для роста болезнетворных организмов – возникает дисбактериоз влагалища. Ничто не может воспрепятствовать росту грибков, и они стремительно начинают размножаться на благодатной почве.

Если же во время беременности пришлось применить антибиотикотерапию, то это с еще большей вероятностью приведет к появлению кандидоза. Слабый иммунитет + высокая кислотность + низкий уровень полезных организмов не дадут шанса избежать развития этой неприятной болезни.
При назначении антибиотиков во время беременности лучше сразу оговорить с врачом местную дополнительную поддерживающую терапию для слизистых оболочек половых органов.
Нарушение микрофлоры влагалища
Также частым гостем становится молочница у женщин, которые слишком налегают на спринцевание.Нарушение микрофлоры влагалища, понижение локального иммунитета путем вымывания полезных обитателей слизистой неминуемо приведет к росту патогенной среды. Если барышня замечает изменение характера выделений, сухость, даже небольшой дискомфорт, то лучше выяснить причину этого у врача, а не с еще большим усердием продолжать спринцеваться.
Травмирование слизистой
В период вынашивания малыша все тело женщины становится более уязвимым. Поэтому любителям острых ощущений и бурного секса лучше немного остудить свой пыл. Это же касается и женщин, у которых наблюдается малое количество смазки. Для того чтобы понизить риск травмирования стенок влагалища во время половых отношений желательно использовать специальные лубриканты.
Ошибки интимной гигиены и неверно подобранное нижнее белье
Надеюсь, уже все девушки знают, что здоровье наших интимных органов зависит от качества нижнего белья и правильной интимной гигиены? Любительницам тугих шортиков, невидимых стрингов и синтетических трусиков надо быть особо осторожными. Первые препятствуют нормальному кровообращению в малом тазу, что чревато не только появлением кандидоза, но и более серьезными последствиями (пережимаются лимфатические узлы, что может привести к их злокачественного перерождению). Вторые заметно сокращают путь попадания бактерий от анального отверстия до влагалища по узенькому «мосту» задней полоски стрингов. Ну а искусственная ткань третьих препятствует необходимой воздухопроницаемости.
Как следствие, в интимных местах создается теплая влажная среда – самая благоприятная для роста болезнетворных бактерий. Ведь как мы уже поняли, у беременных и так сильно понижается местный иммунитет, зачем же добавлять ему нагрузку в виде некачественных тканей и модного дизайна.
Правильным решением будет во время беременности носить удобное хлопчатобумажное белье, которое не будет ощущаться в течение дня. Также не следует забывать о регулярной интимной гигиене с помощью специальных «мягких» моющих средств.
Передача половым путем
И конечно заразиться молочницей можно от своего полового партнера. Чаще всего у мужчин молочница проходит совершенно бессимптомно. Поэтому при ее обнаружении сдать анализы должен и будущий папа. Но замечу, что кандидоз не считается половой инфекций.
Как же проявляются первые симптомы заболевания? Давайте поговорим теперь о них.
Противогрибковые мази для беременных
Мазь — наиболее безопасный вариант для борьбы с микозом в период вынашивания ребенка, однако применять можно не все средства. Многие препараты имеют несовместимый с беременностью состав. Несмотря на то, что эти лекарства применяются только наружно, часть компонентов все-таки попадает в кровь, а значит поступает и к малышу.
Единственные средства, которыми можно пользоваться без опасений, — это препараты, созданные на основе серной и салициловой кислоты, а также из дегтя. Врачи рекомендуют включать в схему лечения сразу несколько видов мазей. Тюбики регулярно чередуются. Это необходимо для того чтобы грибок не адаптировался и не выработал иммунитет к определённому лекарству.
Амиказоловая мазь
Хорошим решением для беременных женщин является Амиказоловая мазь. Она оказывает сразу два действия — фунгистатическое и фунгицидное. Это значит, что уничтожение грибка происходит за счет нарушения важных процессов в клетках микроорганизма.
Действующее вещество – амиказол. Этот компонент активен по отношению к:
дерматофитам;

дрожжеподобные грибы.
Используют мазь один раз в сутки. Средство наносят перед сном. Сверху ногтевой пластины накладывается повязка. Утром бинт снимается, остатки препарата смываются и ноготь посыпается сухим Амиказолом. Он выпускается в форме 2% присыпки.
Важно!
Мазь бывает двух концентраций: 2% и 5%. Для беременных больше подходит средство с меньшей долей активного компонента.
Мазь из дегтя
Дегтярная мазь состоит из вазелина, а также дегтя и серы. Березовый деготь оказывает антибактериальное и противогрибковое действие. Этот компонент активно уничтожает бактерии, вирусы и грибки. Деготь поражает структуру клеточной оболочки и препятствует развитию патогенной микрофлоры.
Похожий эффект дает сера. Вещество борется с вредными микроорганизмами, способствует регенерации тканей и отшелушивает мертвые участки больных ногтей. Это происходит из-за того, что при взаимодействии с человеческой кожей сера образует сульфиды и кислоту – соединения, вызывающие отторжение чешуек кератина. Дёготь и сера дополняют друг и друга и практически не имеют противопоказаний.
Мазь наносится в вечернее время суток. Ноготь смазывается толстым слоем, если поражение сильное, то палец необходимо завязать бинтом. Курс терапии длится неделю. Во время лечения постельное белье регулярно меняется и подвергается термической обработке, то есть кипятится или проглаживается горячим утюгом.
Ундециновая мазь
Противогрибковый препарат Ундецин был разработан в Украине. Производитель фармакологическая компании — Галичфарм. Основной компонент — ундециновая кислота. Это вещество защищает ногти и кожу человека от проникновения паразитов, грибов и бактерий. Препарат подавляет клетки микроорганизмов, создает специальную пленку. Когда споры грибка попадают на защитный слой, они теряют способность развиваться, размножаться и со временем гибнут.
Средство намазывается тонким слоем 2 раза в сутки. Во время лечения рекомендуется посыпать больной ноготь присыпкой или тальком.
Имеются побочные эффекты:
- покраснение и раздражение прилегающей кожи;
- зуд;
- чувство жжения;
- отеки;
- крапивница.
Мазь Цинкундан
Еще одно средство, которым можно лечить при беременности грибок ногтей, – противогрибковый препарат Цинкундан.
Состав:
- цинк;
- салициланилид;
- эмульгатор;
- метилцеллюлоза;
- очищенная вода.
Препарат выпускается только в виде мази и предназначен для местного применения. Средство расфасовывается в тюбики по 30 грамм. Имеет бежевый цвет.
Цинкундан оказывает фунгистатическое действие. Активен по отношению к различным видам дерматофитов. Эффективность обусловлена присутствием в составе цинковой соли и ундециновой кислоты.
Мазь наносят на пораженные ногти 2 раза в день, обычно утром и вечером. Больные участки посыпаются порошком Дустундан, который содержит те же компоненты, что и Цинкундан. Применение средства длится 15 дней.
Микоспор
Микоспор не несет опасность ни для будущей мамы, ни для малыша, так как это лекарство не проникает в кровоток. Средство моментально всасывается в ногтевую пластину и остается там на длительное время.
Есть две формы выпуска: крем и капли. Крем наносится на ноготь с утра и оставляется до полного высыхания. Некоторые пациенты намазывают лекарство на ночь, в этом случае конечность необходимо забинтовать. Считается, что такой способ применения имеет наибольшую степень эффективности.
Средство от грибка ногтей Микоспор в начале лечения наносится 2-3 раза в сутки, со временем частота обработок сокращается. Курс длится от 2 до 3 недель, в особо тяжелых случаях — 1 месяц (под наблюдением врача).
Особенности лечения молочницы на 3 триместре беременности
28.07.2015 // admin
Важно проводить полное комплексное лечение молочницы при беременности, когда наступает 3 триместр, остается уже не так много времени, чтобы избавиться от патологии. Если не сделать этого вовремя, то у малыша может развиться молочница после рождения, которую он подхватит от матери при прохождении по родовым путям
Не стоит даже пытаться лечить кандидоз на третьем триместре беременности самостоятельно и бесконтрольно. Тут речь идет не только о здоровье матери, но, в первую очередь, о здоровье малыша. Многие способы лечения, к примеру, спринцевание, в этот период вынашивания малыша применять уже нельзя. Подробно уже рассматривался вопрос о лечении молочницы при беременности (2 триместр).
Препараты для поздних сроков беременности:
- Клотримазол подходит для лечения молочницы на третьем триместре беременности, он никак негативно не влияет на развитие плода. Лечение составляет неделю, нужно будет вводить таблетки самостоятельно во влагалище. Сначала может усиливаться чувство жжения и зуда, но затем симптомы пройдут в течение нескольких дней.
- Тержинан. Еще один вариант вагинальных таблеток, которые можно применять при беременности, начиная со второго триместра. Препарат производится во Франции, совершенно безопасен для матери и малыша. Но некоторые вещества, входящие в состав таблеток, могут снижать общий иммунитет женщины. Лечение проводится в среднем две недели.
- Препарат Бетадин разрешен только на ранних сроках беременности. На третьем триместре активное действующее вещество может, проникая через плаценту, негативно сказываться на развитии плода.
- Эпиген-интим. Спрей можно принимать для профилактики инфицирования плода, а также для профилактики хронической молочницы в течение всего периода вынашивания малыша. Наносить процессов впрыскивания во влагалища с использованием специальной насадки. Лечиться в течение нескольких недель.
- Ливарол. Препарат подходит только для лечения во 2 и 3 триместре. Продается как свечи, они не всасываются в кровоток, а имеют местное воздействие.
Помогут ли гомеопатические препараты
В гомеопатии нет такого диагноза как кандидоз, но существуют различные средства от белей. Подобрать конкретный препарат, который поможет именно при беременности, сможет только врач-гомеопат. Подходят только те средства, которые принимаются непосредственно внутрь. Если бели прозрачные и тягучие, назначается лекарство Alumina. Когда во влагалище есть зуд, раздражена слизистая оболочка, назначается препарат Borax
При жгучих болях можно обратить внимание на средства Capsicum, Graphites, Kreosotum, Sulphur. Если бели появились у девочек, имеют творожистую консистенцию, назначается Kalium muriaticum
Определить молочницу при беременности: фото выделений помогут.
О влиянии молочницы на беременность
Какой бы вариант лечения молочницы на 3 триместре выбран не был, нужно обязательно проводить лечение и только под полным врачебным контролем. Беспечность в этом вопросе закончится плачевно. Кроме того, что зуд в области половых органов мешается женщине спать и вести нормальную жизнь, на третьем триместре беременности кандидоз может поражать и малыша. Полезна будет информация о лечении молочницы у мужчин и женщин: препараты.
Молочница на 3 триместре, которая не пролечена, часто является причиной осложнений при родах
Оболочка половых путей воспалена, а значит, менее эластична и практически не растягивается, что крайне важно при выходе плода. Могут возникать серьезные разрывы, которые будут медленно заживать, постоянно расходиться
Что важно во время беременности для профилактики кандидоза:
- Использовать при интимной близости барьерные методы контрацепции;
- Стараться не мыться слишком часто или слишком резко. Отказаться от использования антисептиков для подмывания половых органов;
- Покупать белье из натуральных тканей, белье должно быть постоянно сухим;
- Не носить прокладки в жаркую погоду, не носить эти гигиенические средства более трех часов подряд;
- Регулярно ходить к терапевту и гинекологу. Специалисты смогут оперативно определить обострение молочницы и назначить быстрое лечение;
- Отказаться от сладкого и мучного;
Проводить лечение молочницы при беременности 3 триместр нужно обязательно. Но, ни в коем случае не стоит заниматься самолечением. Хотя, лечение молочницы в домашних условиях у женщин может проводиться с согласия врача. Только полный врачебный контроль в этом вопросе поможет доносить благополучного здорового малыша, а потом без проблем родить его.
Опасность кандидоза при беременности
Насколько опасна молочница при беременности — вопрос спорный. Одни специалисты утверждают, что никакого вреда кандидоз не причинит ни матери, ни плоду. Дескать, лечить его надо лишь потому, что он доставляет женщине дискомфорт и вносит коррективы и интимную жизнь. Однако большинство специалистов уверено, что грибок способен спровоцировать опасные осложнения, поэтому необходимо как можно скорее принять необходимые меры и избавиться от этой болезни.
Риски для женщины
Запущенные случаи кандидоза, по мнению многих специалистов, могут вызвать опасные осложнения:
- Преждевременные роды — на фоне непрекращающегося раздражения развивается бессонница, появляются головные боли, что пагубно отражается на состоянии самой женщины.
- Осложнения при родах — стенки влагалища из-за кандидоза теряют эластичность, что приводит к множественным разрывам и трещинам. Впоследствии такие раны долго заживают, а если наносятся швы, те нагнаиваются и даже расходятся.
- При кесаревом сечении возможно расхождение шва, поскольку рубец образуется плохо и истончен.
Кроме того, молочница еще больше угнетает иммунитет, что может привести к другим, опасным патологиям. Так к кандидозу присоединяются уреаплазмоз и гарднереллез, от которых избавиться значительно сложнее. Если инфекция поднимется выше по половым путям и проникнет в матку, это грозит обернуться опасными осложнениями. Например, разрывом плодных оболочек или воспалением плаценты. Хотя такую патологию диагностируют нечасто — в 4% случаях у больных молочницей, — полностью исключить вероятность этого исхода невозможно.
Восстановление после родов при молочнице тоже протекает не гладко. Поскольку эластичность стенок влагалища и матки снижена, то возвращение этих органов к нормальным размерам занимает больше времени, чем обычно.
Риски для плода
Самое опасное — заражение плода в период вынашивания. Такое бывает только в 0,5% случаев. Врожденный кандидоз лечится очень тяжело. Если при этом ребенок слаб, рожден недоношенным или имеет другие заболевания, то вероятность летального исхода очень высока.

Велик и риск заражения плода непосредственно во время родов. В таком случае у ребенка поражаются слизистые рта, глаз или половых органов. Если грибок поселился в ротовой полости (кандидозный стоматит), то это приводит к снижению аппетита — ребенок отказывается есть и худеет. В самых тяжелых случаях развивается кандидозная пневмония или сепсис, что может вызвать летальный исход.
Среди прочих рисков отмечают:
- Задержки развития плода, отклонения в строении внутренних органов (такое возможно при заражении плаценты или внутриутробном заражении).
- Инфицирование другими болезнями, резвившимися на фоне молочницы.
В чем заключается опасность кандидоза у беременных
Бытует мнение, что кандидоз не вредит здоровью будущей мамы и не рождённому малышу. Даже если это было бы правдой, все равно лечиться нужно.
Кандидоз, как и любое инфицирование, опасно для беременной, поскольку способно отрицательным образом отразиться на будущих родах.
Например, кандидоз может спровоцировать эрозию матки, что приводит к утрате эластичности влагалища. Из-за этого в значительной степени увеличивается опасность внутреннего и внешнего разрыва во время родов.
Кандидоз у беременных опасен тем, что способен передаваться будущему ребенку, если отсутствует необходимое лечение, то опасность передачи недуга малышу увеличивается. В случае передачи молочницы от матери ребенку, на второй недели жизни у ребенка может быть обнаружено наличие кандидозного стоматита.
Наиболее страшным исходом молочницы у беременных является гибель ребенка. Это может произойти при поражении недугом жизненно-важных органов
Поэтому лечить кандидоз беременных очень важно
Причины
Основная причина патологии в первый триместр – гормональный всплеск в организме. Грибок разновидности альбиканс, провоцирующий дисбактериоз в промежности, содержится в микробиоте половых органов и до зачатия, но существенного дискомфорта девушке не приносит.

Когда происходит овуляция и наступает оплодотворение яйцеклетки сперматозоидом, в организме происходит гормональный скачок, отражающийся на микробиоте интимы. Растущий прогестерон играет ключевую роль, изменяя кислотность среды.
При нарушении дисбаланса и повышении кислотности наступает самое благодатное время – начинается активное их размножение и увеличение количества по отношению к условно-патогенным микроорганизмам. Внешне это проявляется симптомами вагинальной инфекции.
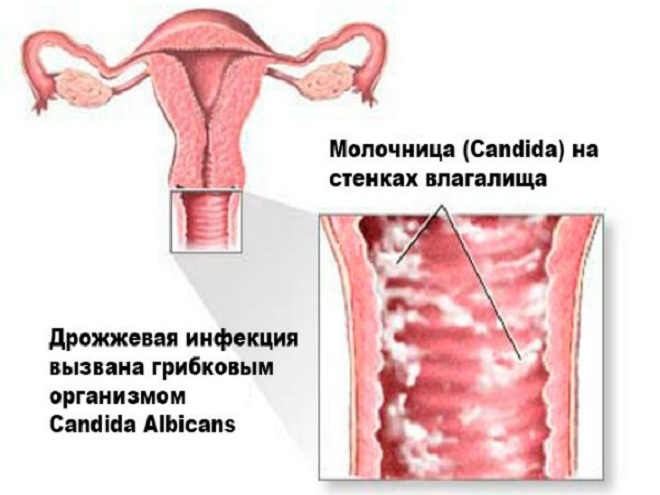
Основные симптомы молочницы у беременных являются:
- зуд и жжение половых органов;
- отек слизистой оболочки;
- творожистые выделения белого или желтоватого цвета с кислым запахом;
- боли в процессе мочеиспускания;
- боли при совершении полового акта.
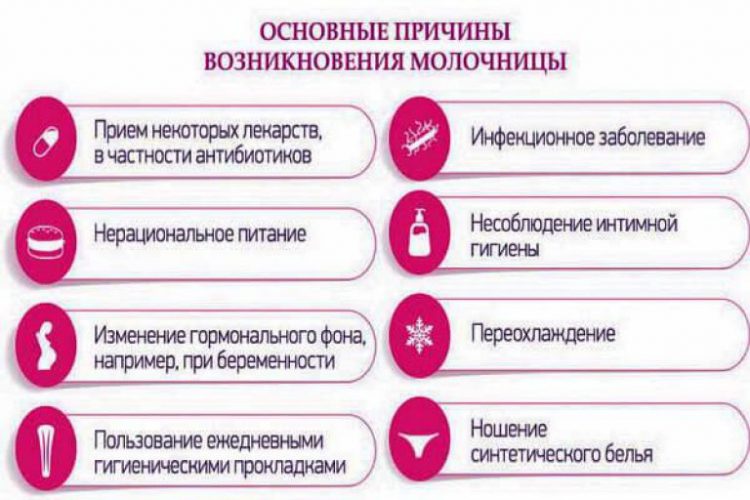
На появление симптомов данного заболевания влияют различные факторы. К ним можно отнести:
- прием некоторых лекарственных средств, особенно антибиотиков;
- снижение иммунитета на фоне беременности;
- различные заболевания (например, вагинальный дисбактериоз, сахарный диабет, болезни ЖКТ и т.п.);
- ношение тесного белья из синтетических материалов;
- несбалансированное питание (чрезмерное употребление сладкого и мучного);- эмоциональные стрессы.
Выраженность симптомов молочницы может зависеть от формы ее протекания. Различают три формы протекания:
- женщина является носителем этого заболевания – перечисленные выше симптомы отсутствуют, и женщина не имеет каких-либо необычных ощущений и даже может не представлять, что у нее есть молочница;
- острая форма молочницы – в этом случае женщина ощущает сильный зуд и жжение половых органов, которые могут усиливаться в зависимости от различных факторов, имеет творожистые выделения и боли во время мочеиспускания;
- хроническая форма молочницы – женщина может применять различные средства для лечения молочницы и создается видимость, что болезнь прошла.
Но через несколько месяцев снова появляются симптомы молочницы у беременных, которые указывают на кандидоз. Подобные симптомы имеют также совершенно другие инфекционные заболевания, которые могут передаваться половым путем (хламидиоз, уреаплазмоз, микоплазмоз и т.д.), поэтому чтобы исключить эти инфекции и выявить именно молочницу необходимо обратиться за консультацией к специалисту. Врач назначит сдать все необходимые анализы и поставит верный диагноз. После чего пропишет препараты для лечения молочницы, которые можно применять беременным женщинам.
Лечение молочницы при беременности
Как лечить молочницу во время беременности? Основу медикаментозной терапии кандидоза беременных составляет группа противогрибковых лекарственных препаратов, включающая в себя средства как местного, так и системного действия. В связи с широким побочным эффектом на другие органы и системы, а также на плод, пероральные препараты системного действия (Дифлюкан, Низорал) исключаются для беременных женщин. Широкое применение находят лишь местные лекарственные средства от молочницы при беременности, к которым относят:
- Миконазол. Угнетая образование компонентов клеточной стенки грибков, уменьшает их способность к размножению.
- Нистатин. Имея высокое сродство к компонентам клеточной стенки гриба, способен встраиваться в ее структуры. В дальнейшем данное встраивание приводит к образованию в мембране микроорганизма каналов, через которые неконтролируемо проходят молекулы воды, приводя к гибели клетки.
- Клотримазол. Действие препарата во многом сходно с механизмом действия Миконазола, однако этот препарат дополнительно нарушает электролитный баланс клетки грибка.
- Пимафуцин. Сходен с разрушающим грибки действием Нистатина.
Все местные лекарственные средства применяются в виде вагинальных свечей или вагинальных таблеток от молочницы при беременности.
В современных условиях женщина, страдающая молочницей, может прибегнуть к использованию гомеопатических и народных средств для своего излечения от молочницы при беременности. В данной ситуации может помочь: календула, эхинацея, сульфур.
Гомеопатическая терапия применяется для устранения симптомов молочницы: зуда и жжения, неприятного запаха, творожистых выделений. Но абсолютно исключено применение этого вида лечения молочницы во время беременности без консультации с ведущим акушером-гинекологом.
Однако не стоит забывать об огромной роли соблюдения правил личной гигиены, особенно в период беременности
Это обстоятельство не менее важно в лечении молочницы, чем медикаментозная терапия. Беременная женщина должна как можно чаще менять ежедневные прокладки (в определенных случаях совсем отказаться от их применения) и обеспечивать качественный личный туалет
Это способствует не только излечению от кандидоза, но и предупреждению его развития.
Питание так же должно быть сбалансированным и полноценным. По рекомендациям диетологов во время излечения от кандидоза стоит исключить из ежедневного рациона соленые, пряные, слишком острые или сладкие продукты. А кисломолочная продукция и всевозможные фрукты только приветствуются к употреблению.
Важно не только соблюдение беременной всех вышеперечисленных правил, но и сохранение благоприятного психологического и эмоционального микроклимата в семье. Очень важна поддержка и помощь близких людей, особенно отца будущего ребенка
Сексуальные отношения на время лечения рекомендуется прекратить, а также имеется необходимость проведения обследования полового партнера на наличие кандидоза и обязательная терапия в случае положительных результатов.
Причины кандидоза при беременности
Для полной информированности беременных женщин о причинах появления молочницы, рассмотрим характеристику этих причин:
- Гормональные изменения.
- Хронические заболевания.
- Прием гормоносодержащих препаратов.
- Антибиотикотерапия (которая сама по себе очень опасна).
- Заболевание герпесом.
- Употребление в пищу большого количества сладостей.
- Не соблюдение норм личной гигиены, в частности интимной.
- Пренебрежение предохранительными средствами во время половых отношений.
- Ношение обтягивающего белья, изготовленного из синтетических тканей.
Чтобы предупредить и предотвратить появление молочницы, беременным женщинам необходимо следовать следующим правилам:
- Сбалансировать свой рацион питания, при этом ограничить употребление сладких, острых, кислых и мучных блюд, и включить как можно больше молочнокислых продуктов, содержащих бифидобактерии.
- Во время планирования беременности пройти обследование на наличие молочницы и у женщины, и у ее партнера, а если ее обнаружат, то планировать зачатие только после проведения лечения.
- Для укрепления иммунитета организма следует употреблять в пищу достаточное количество фруктов и овощей, а также возможен прием поливитаминных препаратов, которые содержат микроэлементы и витамины (конечно же после согласования с гинекологом).
- Не принимать какие – либо медикаменты без рекомендаций и наблюдения врача.
- Носить свободное нижнее белье из натуральных материалов.
- Пользоваться гигиеническими прокладками, которые выступают своеобразным барьером между микрофлорой влагалища и вредными факторами окружающей среды.
- Использовать средства для интимной гигиены, содержащие нейтральный Рh – баланс.
- Не позволять себе эмоциональных всплесков, стараться чувствовать себя уравновешенно.
Таким образом, следует подвести итог. Молочница – очень коварное заболевание, к которому нельзя относиться как к просто зуду или выделениям. При малейших проявлениях дискомфорта необходимо в срочном порядке проводить лабораторное обследование, так как выделения и зуд могут быть симптомами инфицирования других заболеваний. Молочница во время беременности очень опасна для здоровья будущего малыша, поэтому нужно часто проходить медицинский осмотр. Всевозможное укрепление иммунитета может предотвратить молочницу
Лечение этого заболевания важно проходить совместно с партнером и не пренебрегать предохраняющими средствами во время половых актов
Соблюдение этих несложных правил и своевременные осмотры гинеколога смогут предотвратить появление молочницы у беременных женщин и помогут родить здорового малыша.
Профилактика
В 1 триместре молочница возникает очень легко, даже без каких-либо видимых причин. Чем лечить, мы уже разобрались, но, кроме лечения молочницы у беременных в первом триместре, очень важна профилактика. Ведь рецидивы могут возникать неоднократно.
Чтобы уменьшить шансы на повторение вспышки заболевания, необходимо:
- сбалансировать рацион питания;
- научиться справляться со стрессами;
- своевременно лечить хронические заболевания малого таза;
- не допускать переохлаждения и перегревания;
- стараться высыпаться, больше отдыхать.
Кандидоз может подстерегать беременную и на ранних сроках, и во 2, и в 3 триместре. Если вовремя пройти лечение, негативного влияния на плод чрезмерно размножившийся грибок не окажет. Главное – не запускать болезнь и не пытаться справиться с ней самостоятельно. С помощью опытного гинеколога можно избавиться от молочницы в короткие сроки.