Почему при пневмонии хороший анализ крови
Содержание:
Инфекционные заболевания
Кровохарканье, вызванное бронхитом, обычно минимальное и, вероятно, вызвано воспалением слизистой. Бронхоэктатическая болезнь почти всегда на определенном этапе заболевания сопровождается кровохарканьем. В большинстве подобных случаев кровохарканье сопровождается типичным анамнезом хронического кашля с выделением вязкой мокроты. Однако при бронхоэктазах в верхней доле легкого, связанных с наличием туберкулезной или грибковой инфекции, жалобы на кашель могут отсутствовать. Приблизительно в половине таких случаев «сухих бронхоэктазов» ведущим симптомом может оказаться кровохарканье.
Туберкулез остается важной причиной кровохарканья. Источником кровохарканья при туберкулезе может быть разрыв аневризмы Расмуссена в стенке каверны, но чаще причиной кровохарканья бывает развитие анастомозов между бронхиальными сосудами и системой легочной артерии, при этом бронхиальная кровь под высоким давлением поступает в систему легочных капилляров, которые могут разрываться
Важно помнить, что кровохарканье при туберкулезе не связано с активностью процесса. Даже при наличии правильно леченной остаточной туберкулезной каверны может возникать массивное кровохарканье, более того, кровохарканье возможно даже при отсутствии каверн на рентгенограмме грудной клетки.
Кровохарканье может наблюдаться при многих бактериальных легочных инфекциях. В настоящее время выраженное кровохарканье редко наблюдается при пневмококковых пневмониях, хотя мокрота в этих случаях часто бывает темно-коричневой. Чаще кровохарканье сопровождает стафилококковые пневмонии или пневмонии, вызванные Klebsiella (мокрота типа «смородинового желе»), или Pseudomonas. Кровохарканье встречается у 11% больных с абсцессом легкого, при этом массивное кровохарканье возникает приблизительно у 5% больных. Для остановки кровотечения, вызванного легочным абсцессом, может понадобиться оперативная резекция доли легкого.
Любая из грибковых инфекций легкого (кокцидиомикоз, гистоплазмоз и т. д.) может вызывать кровохарканье, но чаще всего причиной его является мицетома, или грибковый шар. В основе этого заболевания лежит рост колоний Aspergillus iumigatus в старой туберкулезной каверне. У большинства больных с мицетомой на протяжении жизни хотя бы раз возникает кровохарканье. Причиной кровотечения при мицетоме может быть трение свободных грибковых масс о стенки каверны, действие протеолитических ферментов, выделяемых грибками, или местное прорастание мицелия.
Лечение кашля с мокротой при пневмонии
При влажном кашле, вне зависимости от того, чем он спровоцирован, пациенту требуется соблюдать постельный режим и обильное питье. При медикаментозном лечении пневмонии, для избавления от кашля требуется строго следовать назначениям, сделанным специалистом.
При этом врач рекомендует следующие фармакологические средства, рассмотренные в таблице:
Как простимулировать отхождение мокроты после пневмонииЛекарственное средствоКак действует Отхаркивающие препаратыСпособствующие легкому и быстрому отделению мокроты и понижению ее вязкости.Мукорегулирующие препаратыВосстанавливают вязкость слизи и способствуют нормальному ее выведению.Муколитические препаратыПомогают стабилизировать выделения секрета и помогают выделяемой слизи лучше отходить.
Мокрота, которая выводится из дыхательных путей при пневмонии, многократно облегчает процесс диагностирования источника воспаления, а также позволяет врачу назначить адекватное лечение. Если при воспалении легких секрет не выделяется, об этом следует сообщить врачу. Почему при пневмонии не отходит мокрота? Причины могут быть серьезными.
источник
Сопроводительная терапия
Кровохарканье при пневмонии – угрожающий симптом, сигнализирующий о серьезном патологическом сбое в дыхательной системе. Сам по себе симптом требует серьезного и длительного лечения, как и сама воспалительная патология
Основного лечения при таком протекании воспалительной патологии недостаточно, важно соблюдать ряд принципов сопроводительной терапии
Диетотерапия

Организм человека, больного пневмонией сильно ослаблен токсическим воздействием пневмококковых агентов и лихорадочным состоянием. Не приносят пользу желудочно-кишечному тракту и иммунной системе и сильнодействующие антимикробные препараты, направленные на купирование острого прогрессирования патологического воспаления в легочной ткани. Негативные изменения в организме больного человека могут быть скорректированы с помощью определенной системы питания.
- Схема питания должна быть составлена с учетом необходимости частого потребления небольших порций пищи. Считается, что оптимальным вариантом будет шести-семиразовое питание небольшими объемами мягкой теплой пищей. В первые острые дни прогрессирования воспалительного процесса можно ограничить рацион больного теплыми бульонами, овощными пюре, жидкими кашами.
- В последующие дни заболевания следует обязательно вводить в меню кисломолочные продукты и белковую пищу. За счет этого можно решить вопрос с необходимой повышенной калорийностью питания больного.
- На фоне значительного ограничения потребления в пищу углеводов и жиров, следует обязательно увеличить и разнообразить фруктово-овощной рацион больного, в том числе за счет свежевыжатых соков. Исключить следует только цветную и белокачанную капусту, редьку, бобовые.
Не стоит забывать также и о том, что кровохарканье, сопровождающее воспалительный процесс может существенно снижать гемоглобиновые показатели, не провоцируя при этом полноценную анемию в рацион больных с симптомами кровохарканья обязательно вводят:
- отварную куриную или говяжью печень;
- нежирные сорта мяса отварные или приготовленные на пару;
- фруктовые соки: гранатовый, яблочный, апельсиновый;
- овощные соки: свекольный, морковный;
- гречневую кашу.
Не рекомендуется больным давать трудно перевариваемую, тяжелую пищу, жареные, острые и копченые блюда.
Терапия народными средствами

Средства народной терапии могут обеспечить действенный дополнительный эффект в том случае, если они согласованы с лечащим врачом. В острый период прогрессирования воспалительного легочного заболевания, сопровождаемого кровохарканьем, можно давать больному растительные лекарственные травы, настои и отвары из них.
- Из свежей травы тысячелистника выдавливают сок. Дают его больному пить по столовой ложке каждые полчаса до остановки симптомов острого легочного кровотечения.
- В том случае, если возможности использовать для лечения свежеприготовленный сок растения нет возможности, можно воспользоваться сушеной травой тысячелистника, заваренной из расчета пары столовых ложек на пол-литра кипятка. Такой настой дают больному пить по половине стакана каждые полчаса.
- Эффективным при легочных кровотечениях считается также настой травы цикория. Его готовят из расчета столовой ложки сухого сырья на полтора стакана кипятка, проваривают на медленном огне четверть часа. Больному дают пить охлажденным по трети стакана каждые полчаса.
Кровохарканье при пневмонии – серьезный симптом, требующий своевременного и экстренного реагирования. Не следует забывать, что терапия народными средствами не может заменить больному полноценное медикаментозное воздействие на очаги воспаления.
https://youtube.com/watch?v=vlXO6299c1U
источник
Консервативное лечение
Кровь из легких может выделяться в разных количествах, что будет определять тактику оказания помощи больному. Малые кровотечения — до 100 мл крови в сутки, средние — 100-500 мл., профузные — свыше 500 мл При наличии значительного объема выделенной крови следует срочно вызвать бригаду «скорой», ведь это может становиться признаком травмы грудной клетки или прочей причины тяжелого кровотечения.
До приезда машины следует оказать больному первую доврачебную помощь: усадить его полусидя, обеспечить физический покой, доступ свежего воздуха, постараться не давать волноваться. Прочие действия в домашних условиях:
- Объяснить человеку, что подавлять кашель не следует, напротив, лучше откашлять из легких всю кровь. Это необходимо для предотвращения аспирационной пневмонии.
- При сильном кровотечении нужно наложить жгуты на конечности для депонирования крови в руках и ногах. Бедра, плечи следует перетянуть манжетами тонометра, резиновым бинтом.
Больных с кровохарканием при тяжелом течении болезни следует направлять в стационар под контроль торакального хирурга, либо в отделение общей хирургии. Человеку проводят экстренные диагностические мероприятия, назначают оксигенотерапию. Иногда может потребоваться анестезия, ИВЛ, интубация трахеи, катеризация центральной вены. Следует контролировать пульс, диурез, при необходимости, вводить коллоидные растворы. Остановить кровотечение поможет введение Эпинефрина эндобронхеальным путем, а также постановка концентрата тромбоцитов, кровоостанавливающих средств, аминокапроновой кислоты.
После выявления причины болезни проводится специальная терапия, направленная на ее ликвидацию. Лечение может включать такие методы и препараты:
- антибиотики;
- глюкокортикостероиды;
- муколитики;
- препараты от повышенного давления;
- химиотерапию, облучение;
- препараты против бронхоспазма;
- лекарства против туберкулеза и т.д.
Некоторым больным может быть показано оперативное лечение — при раке легкого, абсцессе, травме, туберкулезной каверноме и других тяжелых патологиях. Также практикуется остановка кровотечения хирургическим способом путем введения в легочные сосуды кусочков тефлона, силикона и прочих искусственных эмболов, которые закупорят источник выделения крови.
Легочное кровотечение
Легочное кровотечение (массивное кровохарканье) вызывает в организме характерные для значимой кровопотери изменения в организме.
У таких больных установление нозологического диагноза является вторичной задачей по отношению к обеспечению проходимости дыхательных путей, стабилизации гемодинамики, идентификации поражённого лёгкого и проведению эндоскопического или оперативного вмешательства.
У пациента с легочным кровотечением существует реальный риск смерти от кровопотери или асфиксии.
Клинические проявления: выделение пенистой, обычно алой крови через носоглотку с лёгкими кашлевыми толчками либо наличие примеси крови в каждом плевке мокроты; иногда выделение крови непрерывной струёй. Одна доля излившейся крови откашливается, другая — рассасывается и частично остаётся в бронхах, суживая или закупоривая их просвет. Аспирационные ателектазы в дальнейшем приводят к развитию аспирационных пневмоний. Температура тела повышается обычно на 2-3 день после кровотечения (резорбционная + инфекционная лихорадка).
Неотложная помощь на догоспитальном этапе
1. Вызвать бригаду Скорую помощь для немедленной госпитализации, предпочтительно в специализированные пульмонологические отделения или торакальные хирургические отделения.
2. Придать пациенту положение сидя или лёжа на больном боку (если известна сторона поражения) для предотвращения попадания крови в здоровое лёгкое.
3. Категорически противопоказано при пониженном АД на фоне кровотечения введение вазопрессоров; нецелесообразно использование хлорида кальция (вызываемое им расширение сосудов усиливает кровотечение); стандартно назначаемый викасол не является средством экстренного действия и бесполезен.
4. Начать внутривенную инфузию плазмозамещающих растворов — средство борьбы с гиповолемией, геморрагическим шоком (полиглюкин, реополиглюкин).
5. Дать кислород.
6. Можно ввести гемостатики общего действия: аминокапроновая кислота в/в 100 мл 5% раствора; этамзилат (дицинон) 12,5% раствор в/м или в/в 2–4 мл.
7. Можно назначить противокашлевые средства в низких дозах, чтобы не подавить полностью кашлевой рефлекс. В исключительных случаях при непреходящем мучительном кашле ввести 2% раствор промедола 0,5-1 мл.
8. При наличии боли купировать её внутримышечным введением 1-2 мл 50% раствора анальгина и одновременно 1-2 мл 2,5% раствора пипольфена (или аналоги). Наркотические анальгетики вводят только при интенсивной боли.
В стационаре приглашаются:
- Анестезиолог. Для адекватной вентиляции лёгких может понадобиться интубация трахеи.
- Эндоскопист для выявления источника кровотечения (иногда легочное кровотечение можно остановить через жёсткий бронхоскоп, но обычно требуется резекция кровоточащего сегмента или доли).
- Торакальный хирург. Резекция лёгкого показана при одностороннем кровотечении, если эмболизация кровоточащего сосуда невозможна или оказалась неэффективной либо если кровотечение угрожает шоком и дыхательной недостаточностью. Оперативное вмешательство противопоказано при наличии неоперабельного рака лёгкого или тяжёлой диффузной патологии лёгких, которая препятствует удалению даже небольшой части лёгких.
Содержание файла Кровохарканье:
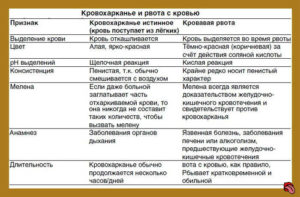
• Кровохарканье истинное и ложное. Источник и объём кровотечения.
• Потенциальные причины кровохарканья. Диагностические мероприятия.
• Лечебные мероприятия. Тактика при кровохарканье и легочном кровотечении.
Источники
- Walsh T.D. Symptom control. Oxford: Black-well Scientific Publications, 1989, 81:81-88 and 235-239.
- Виноградов А.В. Дифференциальный диагноз внутренних болезней. — 2-е изд., перераб. и доп. — М.: Медицина, 1987. — 592 с.
- Мадьяр И. Дифференциальная диагностика заболеваний внутренних органов. В 2-х т. Пер. с венгр. — Издательство Академии наук Венгрии: Будапешт, 1987.
- Российский терапевтический справочник. /Под ред. А.Г. Чучалина. — М.: ГЭОТАР-Медиа, 2005. — 880 с.
- Справочник по пульмонологии. / Под ред. Н.В. Путова, Г.Б. Федосеева, А.Г. Хоменко. — Л.: Медицина, 1988. — 224 с.
- Спрингс Д., Чемберс Д., Джефри Э. Неотложная терапия: практическое руководство. Пер. с англ. —М.: ГЭОТАР-Медицина. 2000. — 336 с.
- Тейлор Р.Б. Трудный диагноз. В 2-х т. Пер. с англ. — 2-е изд., стереотип. — М.: Медицина, 1992.
- Терапия: пер. с англ. доп. // Под ред. А.Г. Чучалина. — М.: ГЭОТАР, 1996. — 1024 с.
- Хирургические болезни. / Под ред. М.И. Кузина. — М.: Медицина, 1986. —704 с.
Дата создания файла: 01.06.2007Документ изменён: 01.06.2007Copyright Ванюков Д.А.
Причины крови
Мокрота с кровью может побеспокоить человека, не страдающего никакими заболеваниями. Причиной такого неприятного симптома может стать разрыв капилляра в легких. В этом случае никаких осложнений или патологических последствий ожидать не стоит. После того как остатки крови выйдут вместе со слизью из дыхательных путей, это явление полностью исчезнет. Обычно такие проявления могут сопровождать сильные приступы аллергического кашля или простудные заболевания.
Высока вероятность появления кровохарканья у людей, имеющих к этому предрасположенность. К такой группе относятся люди, имеющие сердечно-сосудистые заболевания. Если человек знает о том, что его сосуды склонны к разрывам, и у него часто бывают кровотечения из носа, увидев прожилки крови при откашливании, не следует пугаться. Проконсультироваться с врачом, конечно, нужно, но, скорее всего, он выявит всего лишь повреждение капилляра.
В таких случаях речь может идти о различных заболеваниях, связанных с дыхательной системой, или о патологиях желудочно-кишечного тракта
Важно определить, какой именно орган кровоточит, является ли причиной воспаление легких и рак либо это кровоточащая язва
- пневмония (воспаление легких);
- бронхит;
- рак легкого;
- туберкулез;
- респираторный муковисцидоз;
- абсцесс легкого.
Многие из этих патологий сопровождаются не только кровохарканьем, но и появлением крови в слюне.
Если появившаяся слизь с кровью является следствием нарушений желудочно-кишечного тракта, то обычно диагностируют такие заболевания, как язва желудка, язва двенадцатиперстной кишки, рак желудка и т. п. При этом симптом обычно обозначают как кровавая рвота. Для того чтобы определить, что на самом деле является источником кровавых выделений, необходимо пройти диагностику и проконсультироваться со специалистом.
Изменение лейкоцитарной формулы
Лейкоциты представляют собой частицы крови, которые позволяют справляться с воспалением. К ним относят огромное количество видов клеток. Каждый из них играет важную роль.
Если кишечник находится в кишечнике, это вызовет такие симптомы, как тошнота, рвота, диарея, боль в животе, отсутствие аппетита, головная боль, раздражительность, бессонница и слабость. Синдром симптомов зависит от местонахождения и размножения паразита.
Они также зависят от возраста и состояния и чувствительности организма. Также стоит упомянуть, что симптомы заражения ульи увеличиваются с увеличением числа паразитов. Чем больше они потребляют, тем больше витаминов и минералов они берут, тем сильнее кашель, тем больше повреждение микрофлоры кишечника и тем больше повреждение иммунной системы человека с ее токсинами. Эти токсины, часто секретируемые на протяжении многих лет, отравляют и калечат тело пациента перед лицом его и его врача, который пытается контролировать новые и все более возникающие болезни с течением времени, несмотря на лечение.
 По цвету лейкоцитов, которые можно увидеть под микроскопом, выделяют такие элементы:
По цвету лейкоцитов, которые можно увидеть под микроскопом, выделяют такие элементы:
- эозинофилы – представляют собой розовые элементы;
- базофилы – имеют фиолетовый оттенок;
- нейтрофилы – являются бесцветными.
Нейтрофилы могут иметь разный возраст. У здоровых людей количество юных палочкоядерных клеток не должно быть более 5 % всех лейкоцитов. При этом зрелые сегментоядерные клетки преобладают – их количество составляет примерно 60 %. Такие пропорции являются нормой. При пневмонии данное соотношение серьезно меняется.
Тот же кашель, который был единственной и главной проблемой в начале, отодвигается на задний план из-за более серьезных симптомов. Пациенты часто попадают в депрессивные состояния, что еще более усложняет лечение. Поэтому необходима точная диагностика инфекции червя.
Как проверить наличие инфекции червя
Он эффективен и полностью безопасен и может успешно применяться для детей. Поскольку удельная сопротивляемость антитела, измеренная по уровням антител, исчезает через 6-12 лет после последней дозы вакцины и примерно через 15 лет после начала коклюша, заболеваемость развития в развитых странах в первую очередь зависит от подростков и взрослых.
Чтобы иммунитет мог противостоять инфекции, нужно увеличить число молодых клеток. При этом количество палочкоядерных элементов может резко увеличиваться.
Такие процессы именуют смещением лейкоцитарной формулы в левую сторону. Это объясняется тем, что в лабораторном бланке молодые клетки располагаются левее, чем зрелые.
Врачи обычно не подозревают кашель при кашле взрослых и чаще имеют другую респираторную болезнь. Непризнанный коклюш, рассматриваемый как хронический бронхит или бронхиальная астма, означает предоставление неправильного лекарства пациенту, подвергает пациента ненужным диагностическим тестам и посещениям врача, и, таким образом, создает ненужные затраты.
Низкая осведомленность о риске коклюша, отсутствие диагноза и надлежащее лечение этого заболевания также представляет опасность распространения коклюша среди населения. Риск реален, особенно потому, что коклюш характеризуется очень высокой восприимчивостью к инфекции – контакт с бактериями приводит к заражению около 95%. Непривитые люди. Инфекция происходит от капель или путем прямого контакта с больным человеком. Инфекция легко передается другим взрослым и новорожденным и младенцам, которые еще не получили полный цикл вакцинации в соответствии с действующим графиком вакцинации.
Как и чем проводится лечение
Мокрота с кровью при отхаркивании требует правильно подобранной терапии. Врач пульмонолог составляет схему лечения, опираясь на результаты обследования и состояние больного.
В первую очередь при кровохарканье проводится медикаментозная терапия:
| Группа лекарств | Название | Применение |
| Антибактериальные препараты | Азитромицин, Цефтриаксон | Лекарство рекомендуется принимать перед едой или после трапезы 1 раз в сутки. Взрослая дозировка составляет 0,5-1 г. Курс лечения продолжается 3 дня. |
| Противовирусные лекарства | Виферон, Амиксин | Лекарство следует принимать внутрь после еды. Первые 2 дня по 125 мг в сутки. Дальше по 125 мг каждые 48 часов. |
| Обезболивающие средства | Кетанов, Парацетамол | Таблетки рекомендуется принимать внутрь по 10 мг каждые 4-6 часов. При необходимости дозировку можно увеличить до 20 мг 3-4 раза в день. |
| Кровоостанавливающие лекарства | Аминокапроновая кислота, Этамзилат | Лекарство вводят внутримышечно или внутривенно. Рекомендуемая дозировка составляет 125-250 мг 3-4 раза в день. |
| Противоопухолевые препараты | Метотрексат, Винкристин | Схему лечения врач подбирает, учитывая состояние пациента. Лекарства вводятся внутримышечно или внутривенно по 15-50 мг 1 раз в сутки на протяжении 5 дней. Интервал между курсами составляет 1-4 недели. |
| Противотуберкулезные средства | Изониазид, Рифампицин | Лекарство применяют внутривенно или внутримышечно. Дозировка подбирается с учетом состояния человека – 200-300 мг в сутки. Курс лечения предусматривает 30-150 инъекций. |
| Муколитики | Бромгексин, Амбробене | Лекарства принимают внутрь 3 раза в сутки, запивая достаточным количеством воды. Взрослая дозировка составляет 8-16 мг. |
| Бронхолитики | Пульмикорт, Сальбутамол | Препараты используются в виде ингаляции. Рекомендуемая дозировка составляет 1-2 мг в сутки. |
В комплексе с традиционным лечением пациенту необходимо соблюдать некоторые рекомендации для получения максимального терапевтического эффекта:
Отказаться от вредных привычек (курение, спиртные напитки).
Важно полноценно питаться.
Строго придерживаться схемы лечения.
В случае отсутствия серьезных противопоказаний для лечения кровохарканья можно использовать народные средства, но строго после консультации с лечащим врачом:
| Название | Рецепт приготовления | Применение |
| Целебный напиток | Смешать одинаковыми частями имбирь, натуральный мед и лимон. Все компоненты измельчить и залить водой, поставить на огонь. Полученную смесь довести до кипения и остудить. | Лекарство рекомендуется употреблять перед сном. |
| Молоко с медом | Молоко (1 ст.) подогреть и добавить 1 ч. л. натурального меда. | Готовый напиток следует пить перед сном. Он хорошо снимает раздражение слизистой оболочки. |
| Цикорий | Траву (1 ст. л.) залить крутым кипятком (1 л), оставить на 30 минут и процедить. | Полученный отвар необходимо принимать внутрь по 100 мл каждые полчаса. |
| Герань | Листья растения (30 г) залить горячей водой (1 л), выдержать 30-40 мин и процедить. | Лекарство необходимо принимать внутрь по 100 мл каждые 30 минут. |
Во время сильного приступа кашля рекомендуется употреблять сок алоэ с добавлением натурального меда. Сок тысячелистника также позволяет стабилизировать состояние человека, необходимо употреблять его по 10 мл каждые 30 мин.
Существуют неотложные состояния, когда требуется оперативное лечение (опухоль, абсцесс, киста). Злокачественные процессы лечат химиотерапией и лучевым облучением.
При таком опасном состоянии, как мокрота с кровью, пациенту требуется медицинская помощь
Важно установить точный диагноз и начать лечение. Серьезные патологии при отхаркивании также сопровождаются сопутствующими симптомами
Без терапии человека ждут осложнения, вплоть до летального исхода.
Новообразования
У больных бронхогенным раком легкого приблизительно в 50% случаев на определенном этапе заболевания встречается кровохарканье. Кровотечение обычно не носит профузного характера и предположительно обусловлено развитием в бронхах новых сосудов по мере роста опухоли. Доброкачественные опухоли легких, включая аденому бронхов, еще чаще проявляются кровохарканьем. Метастазы опухолей в легкие редко вызывают кровохарканье, поскольку рост их начинается с микро-эмболий, расположенных на удалении от дыхательных путей, исключением из этого правила являются метастазы хориокарниномы и остеогенной саркомы.
Кровохарканье: причины заболевания, основные симптомы, лечение и профилактика
Представляет собой выделение из легких и бронхов мокроты с примесью крови, кровяных сгустков либо окрашенных кровью плевков. Данный симптом может возникать при различных заболеваниях.
Причины
Кровохарканье – не является самостоятельным заболеваниям и может развиваться по разным причинам.
Однако, чаще всего данный симптом возникает при таких заболеваниях и состояниях, как инфекционные поражения легких – пневмония, туберкулезное поражение или абсцесс легкого, бронхоэктатическая болезнь, аспергиллез, а также в результате злокачественных опухолевых заболеваний, таких как рак легкого.
Иногда кровохарканье развивается на фоне заболеваний сердечнососудистой системы, которые могут вызывать отек или тромбоэмболию легочной артерии, травмы грудной клетки, системные идиопатические заболевания, такие, например, как идиопатичесий гемосидероз легких, гранулематоза с полиангиитом, синдром Гудпасчера.
Симптомы
Для кровохарканья характерно развитие некоторых типичных симптомов. Примеси крови в мокроте могут иметь различный окрас, их цвет может варьироваться слегка розового или ярко-красного до цвета ржавчины, что может указывать на то, что в легочной ткани происходит распад гемоглобина.
Довольно часто мокрота ржавого цвета указывает на то, что пациент страдает пневмонией. Если мокрота имеет цвет малинового либо смородинового желе, то это указывает на то, что у пациента происходит активный распад легочной ткани.
Иногда при кровохарканье наблюдается выделение розовой пенистой мокроты, характерной для отека легкого.
Диагностика
При диагностировании кровохарканья все усилия медицинских работников должны быть направлены на определение заболевания, которое его вызвало.
Для этого больному назначают физикальный осмотр, сбор анамнеза заболевания и тщательный анализ жалоб. Во время общего осмотра специалист определяет цвет кожных покровов больного, осматривает его грудную клетку, а также проводит выслушивание легких при помощи фонендоскопа.
Кроме этого, таким больным назначают общий анализ крови. В ряде случаев у таких пациентов выявляете анемия. Также может потребоваться проведение общего анализа мокроты. В частности, мокрота анализируется на наличие патогенной микрофлоры и ее чувствительности к антибиотикам.
Также может потребоваться назначение рентгенографического исследования либо компьютерной или магниторезонансной томографии легких. В особо тяжелых случаях пациентам назначают бронхоскопию, которая представляет собой исследование бронхов при помощи бронхоскопа. В большинстве случаев данный вид исследования позволяет установить источник выделения крови.
Лечение
Лечение кровохарканья требует комплексного подхода и заключается в своевременном определении и назначении корректного лечения основного заболевания, которое вызвало данный симптом. В обязательном порядке такие больные получают симптоматическую терапию, заключающуюся в назначении больному кровеостанавливающих средств и введении, при необходимости, препаратов крови.
Профилактика
Предупреждение кровохарканья основывается на своевременном лечении заболеваний способных вызвать данный симптом.