Когда и при каких симптомах стоит обратиться к маммологу
Содержание:
Как проводится процедура?
Процедуру проводят в течение 10–15 минут. Пациентка встаёт перед аппаратом, маммолог фиксирует грудь и иногда просит ненадолго задержать дыхание.
Фиксация груди делается по нескольким причинам:
- чтобы выровнять неровности;
- чтобы получить более чёткое изображение;
- чтобы увеличить чёткость изображения уплотнений;
- чем меньше слой ткани — тем меньше излучения нужно, чтобы её просканировать.
Каждую грудь проверяют отдельно, чтобы была возможность сравнить их анатомическое строение. Снимки делаются в двух проекциях, иногда приходится сделать снимки в дополнительных проекциях, чтобы уточнить диагноз.
На видео показано как делают маммографию с помощью различной техники. Видео предоставлено каналом Health& Life.
Плёночная
Пленочная маммография — первый, появившийся в 60-х годах прошлого века, способ рентгена груди. Полученное изображение записывается на плёнку, и оно и не может быть приведено в цифровой вид. Кроме того, этот способ на 20% уступает в точности цифровой маммографии. Такие аппараты сохранились только в государственных учреждениях, так как переход на цифровое оборудование стоит больших денег.
Цифровая
Для записи изображения используется не плёнка, а детекторы. Они преобразуют рентгеновское излучение в электрический импульс и передают изображение на компьютер.
Этот тип маммографии оптимально подходит:
- пациенткам с плотной грудью;
- пациенткам моложе 40 лет;
- пациенткам до менопаузы.
Микроволновая
Микроволновая маммография использует интенсивность собственного излучения тканей пациента. При этом рентгеновское излучение не применяется. Суть методики в том, что уплотнения и очаги заболевания отличаются по температуре от здоровых тканей. Это позволяет их выявить с высокой точностью на ранних стадиях.
Преимущества этого метода:
- безопасность;
- неинвазивность;
- диагностика на ранних стадиях заболевания;
- определение скорости роста опухоли;
- выявление пациентов с высоким риском развития рака груди.
Оптическая
Этот метод использует инфракрасное облучение, проходящее через ткани груди. Каждый тип имеет свои отличия и выбирается врачом в зависимости от ситуцаии.
Может быть трёх типов:
- проекционная — снимки в двух проекциях с помощью безвредного инфракрасного излучения;
- томографическая — делается несколько десятков снимков и накладываются, образуя трёхмерное изображение;
- люминесцентная — пациентка принимает препараты, накапливающиеся в новообразованиях, что делает их чёткими на снимках.
Позволяет выявить несколько видов новообразований:
- кальцинаты;
- мастопатия;
- доброкачественная опухоль;
- раковая опухоль.
Преимущества этого типа обследования:
- безопасность;
- возможность цифровой обработки результатов;
- лучше подходит для пациенток моложе 40;
- высокая степень обнаружения заболеваний.
Электроимпедансная маммография
Обследование проводится с помощью многочастотного электроимпенданстного маммографа (МЭМ). Метод основан на том, что ткани обладают разной электропроводностью в зависимости от угла наблюдения. Пациентка ложится на кушетку, врач наносит увлажняющую мазь и накладывает датчик. Вся процедура безболезненна и занимает не больше пяти минут.
Преимущества этого типа обследования
- безопасность;
- отсутствие противопоказаний;
- возможность повторять процедуру в любое время;
- быстрота обследования;
- безболезненность;
- высокая точность результатов.
Магнитно-резонансная маммография (МРТ)
Дополнительный метод исследования. Не заменяет маммографию или УЗИ. Подходит для контроля за грудными имплантами и дополнения поставленного диагноза.
Преимущества этого типа обследования:
- подходи для всех типов пациенток;
- диагностика выявленных образований на доброкачественность и злокачественность;
- выявление рецидива онкологии молочных желез.
Виды маммографии
Используются как традиционная (пленочная) маммография, так и цифровая, более совершенная.
Традиционная маммография
Проводится на обычном аппарате, в котором грудь зажимается между двумя пластинами (расплющивается). Это позволяет ее зафиксировать, уменьшить толщину и приблизить уплотнения к поверхности. В результате просвечивания железы получается рентгеновский снимок на специальной пленке. В тканях можно увидеть темные и светлые участки, характерные для новообразований различного типа.
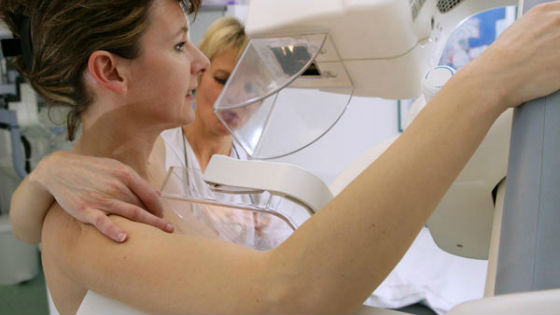
Цифровая маммография
Осуществляется с использованием компьютерной техники. Вместо пленки рентгеновский луч, пройдя сквозь ткани, попадает на специальный цифровой датчик. Информация передается в компьютер и выдается в виде четкой картинки, показывающей структуру молочной железы. Если рентгеновскую пленку легко повредить, цифровой снимок можно копировать бесконечное количество раз без потери качества изображения.
Перед проведением процедуры пациентке внутривенно вводится «контраст» (йодсодержащее вещество). Это позволяет обнаружить изменения в структуре кровеносных сосудов, питающих патологические новообразования. Использование «контраста» повышает точность результата. При проведении цифровой маммографии излучение слабее, чем во время ее осуществления традиционным способом. Такое обследование не менее информативно, чем МРТ, но стоимость его гораздо меньше, процедура длится в течение всего нескольких минут.
Компьютерная томомаммография
Так называемый томосинтез. Это обследование молочной железы с помощью специального прибора, напоминающего по принципу действия томограф.
В методе КТ для достижения точности результата и получения объемного компьютерного изображения требуется сделать несколько десятков рентгеновских снимков железы «в разрезе» (в различных плоскостях). В томомаммографе делается всего 11 таких снимков. Молочная железа не зажимается, а камера перемещается вокруг нее. Это упрощает процедуру и ускоряет получение результата.
Другие методы обследования молочных желез
В последние годы разработаны технологии обследования молочных желез, в которых не используется вредное рентгеновское излучение.
Оптическая маммография. Вместо рентгена используются различные виды светового излучения (инфракрасное, лазерное). Разработаны следующие разновидности этого метода:
- Проекционная. На экране фиксируются проекции тканей в различных плоскостях.
- Томографическая. С помощью томографа получается объемное изображение, которое складывается из отдельных «срезов».
- Люминесцентная. В организм пациентки вводятся препараты, содержащие люминофоры. Они способны накапливаться в тканях опухолей, что позволяет их рассмотреть, а также установить наличие метастазов.
Электроимпедансная маммография. Вместо рентгеновского облучения используется электрический ток. Дефекты обнаруживают, измеряя электропроводность тканей железы. Такой метод является более безопасным по сравнению с традиционной рентгеновской маммографией. Подобное обследование можно проводить неоднократно на протяжении периода лечения. Допустимо применять его во время беременности.
Когда идти на осмотр?
Здоровым девушкам, начиная с подросткового возраста и женщинам детородного периода, посещать маммолога нужно, чтобы вовремя заметить негативные изменения тканей.
Молочные железы — это ткань-мишень для женских половых гормонов. В норме под воздействием повышенного уровня этих веществ ткани бюста готовятся к возможной беременности и лактации. Если же гормональный фон нарушен из-за стресса, неправильного приема контрацептивов или по другой причине ткань-мишень может пострадать. Повышается риск развития мастопатии, фиброаденом и даже рака.
На прием лучше идти на 5-7 день менструального цикла (нужно отсчитать 5-7 дней после прекращения месячных). В этот период грудь мягкая (не налитая из-за гормонов, ткани лучше пальпируются). Можно посетить врача до 14 дня после менструации.
Поход к специалисту для обследования груди в овулятоном периоде нецелесообразен, ведь ткани отечны, млечные протоки расширены. Это сказывается и на результативности пальпации, и на адекватности результатов УЗИ.
Беременные женщины весь период вынашивания находятся на учете у акушера-гинеколога. Он осматривает грудь пациенток при регулярных посещениях и направляет на дополнительные исследования при обнаружении патологии.
Записаться на прием к маммологу можно в любой день. Цель посещения — получить консультацию по правилам ухода за бюстом, чтобы избежать:
- мастоптоза;
- растяжек.
Специалист поможет правильно подготовится к лактации и проследит, чтобы грудь была здоровой.
Во время вынашивания ребенка выработка организмом матери огромного количества гормонов может спровоцировать бурный рост раковых опухолей, которые «прятались» глубоко в тканях. Доктор поможет выявить их вовремя и спасти жизнь пациентки.
Если вы здоровы и кормите малыша грудью, посетить специалиста можно после завершения ГВ.
В трех случаях идти в маммологу нужно после выписки из родильного дома:
- Если до зачатия или во время беременности доктор обнаружил патологию железистых тканей.
- В семье были случаи рака молочной железы.
- Вы чувствуете дискомфорт в области грудных желез.
А если у меня нет жалоб или я себя неважно чувствую, когда нужно идти на обследование? В указанных трех случаях сразу после выписки. Это может уберечь вас от лактостаза и серьезного его осложнения — мастита
После ГВ, когда восстановились месячные к специалисту лучше идти стандартно на 5-7 сутки менструального цикла. В этот период у дам наблюдается естественная инволюция молочных желез и доктор подскажет как себя вести, чтобы избежать мастоптоза и сохранить красоту бюста.
В период климакса и постклимакса женщины страдают от гормонального дисбаланса, у них прекращаются ежемесячные кровотечения, но возрастает риск развития онкологии. Идти на прием к специалисту можно в любой день. В этот период грудные железы инволюционируют (железистую ткань заменяет строма). Строма высокоэхогенна, плотна и может скрывать маленькие опухоли
В этот период очень важно не пропустить рост таких новообразований
Когда гипердиагностика зашкаливает

Антон Барчук, врач-онкоэпидемиолог
— Некоторые врачи сетуют на полную бесполезность маммографии, они основываются на ряде мета-анализов, показывающих, что скрининги никак не влияют на снижение смертности от рака молочной железы. Маммография, говорят скептики, дает большое количество как ложно-положительных, так и ложно-отрицательных результатов, и то и другое — пусть и в разной степени — опасно для пациентки.
— Дело в том, что в мета-анализ попадают разные исследования, сделанные в разных странах специалистами разной квалификации, в том числе и плохой, и результаты получаются усредненные.
Но есть консенсус среди специалистов — скрининг может предотвратить какую-то часть смертей от рака молочной железы, но ценой гипердиагностики.
Какое-то количество ложно-положительных результатов будет всегда, и споры идут о той их доле, которую можно считать приемлемой. При этом реальные результаты зависят от того, как организована в той или иной стране программа скрининга.
Разумеется, хорошая программа — это та, в которой нет зашкаливающей гипердиагностики.
У нас в некоторых регионах врачи отправляют от 40 до 100% женщин, прошедших маммографию, на дополнительные обследования, независимо от ее результата.
Отчасти врачей можно понять: они отпускают женщину на 2 года, когда она должна прийти на следующую маммографию, это немалый срок и они предпочитает перестраховаться. Но это многое говорит о квалификации специалистов и у такого подхода есть свои серьезные издержки.
Случается, что женщину начинают активно лечить, приняв за рак доброкачественное образование, есть даже случаи совершенно напрасного хирургического вмешательства, вплоть до удаления груди.
Как избежать таких ошибок?
Если маммография выполнена качественно, в двух проекциях, если ее интерпретируют грамотные врачи — а в многих странах каждый снимок оценивается минимум двумя специалистами — то мы минимизируем вероятность как пропустить заболевание, так и подвергнуть пациентку неоправданным тратам ресурсов и переживаниям в результате ненужного дообследования.
Во Франции в группе возрастного риска в процессе маммографического скрининга выявляют почти 10% пациенток с подозрением на рак, в США в некоторых местах — еще больше, 20%. Это очень много, и можно с уверенностью сказать, что в этих странах имеет место значительная гипердиагностика.
Давайте за образец возьмем три страны: Финляндию, Нидерланды и Словению. Там на дополнительное обследование отправляют 2,3 — 2,6% женщин, прошедших скрининг. Это снижает и затраты здравоохранения, и беспокойство пациентки. В Москве сейчас это порядка 7,5%. Даже если мы сделаем скидку на то, что это первичный скрининг, то все равно это много, и над этим нужно работать. Но опять-таки, это говорит о том, что представленные данные отражают реальность.
Отсутствие гипердиагностики при значимом проценте подтвержденных биопсией опухолей говорит о высоком качестве скрининга, а именно это является гарантией того, что и ложно отрицательных результатов будет гораздо меньше, то есть врачи не пропустят реальные опухоли и вовремя направят женщину на лечение.
Иными словами, если скрининг плохо организован, то от него больше вреда, чем пользы, если же он качественный, то реально спасает жизни.
Маммография

Для снижения летальности от онкологических заболеваний груди маммография – наиболее высокоэффективный метод. Статистика показывает, что ежегодная профилактика у пациентов старше 50 лет, позволяет уменьшить заболеваемость этой смертельной болезнью на 35%.
Когда предпочтительнее маммографическое исследование? Каковые его достоинства и минусы? Маммография предполагает исследование грудных желез с использованием рентгеновского излучения.
Когда необходима маммография?
Эта методика рекомендована всем пациентам старше 40 лет. Маммография в этом возрасте наиболее эффективна, она выявляет до 95% всех патологических новообразований в груди. Желательно делать маммографию на пятый-десятый день менструального цикла – в этот период отек железистой ткани минимален, что дает наиболее точные результаты исследования. На коже груди и в подмышках не должно присутствовать никаких косметологических средств, которые искажают снимок, делая его размытым и нечетким. Тени от косметики врач может принять за новообразования в груди. Доктор отправляет пациентку для прохождения маммографии на профилактическом приеме или для более точной диагностики имеющегося заболевания.
Профилактика выполняется минимум раз в год, чтобы выявить патологию на начальной стадии. Для профилактики проводится обзорное исследование, то есть используются обе железы целиком. Для диагностики изучают определенный участок груди, для чего используются специальные устройства – тубусы с малым углом наклона. При каких заболеваниях пациент направляется на маммографию?
- При болезненности в груди непонятного происхождения.
- Если при пальпации прощупываются всевозможные уплотнения (их может выявить не только врач, но и сама пациентка).
- Появились явные различия между правой и левой грудью, которых раньше не наблюдалось.
- При выделениях из сосков, не вызванных естественной лактацией.
- При изменении цвета сосков, их втягивании или деформации формы.
- При нагрубании желез, вызванных возрастными гормональными нарушениями.
- При разных видах мастопатии, чтобы точно определить ее тип и контролировать ход лечения.
- При опухолях любой природы.
- Контроль роста злокачественной опухоли.
- Контроль развития рецидива после хирургического вмешательства, химио- и лучевой терапии или гормонального лечения.
- Пациенткам с некоторыми другими заболеваниями: бесплодие, ожирение, болезни щитовидной и поджелудочной железы, половых органов.
Назначать обследование должен врач, даже если исследование проводится для профилактики. Процедура противопоказана беременным и кормящим грудью, а также тем, у кого есть повреждения кожи и сосков на груди. Маммография обычно не делается, если у пациентки стоят грудные импланты, а также в течение 6 месяцев после естественного или искусственного аборта.
Плюсы
Маммография – во многих случаях наиболее эффективный и приоритетный метод, у которого множество достоинств.
- Позволяет выявить образования, выяснить их размер и основные характеристики. На снимках отчетливо заметны даже самые небольшие образования.
- Микрокальцинаты в железы выявляются только этим методом.
- Отлично фиксируются малейшие изменения в протоках железы.
- Маммография наиболее эффективна для выявления кист в груди.
- Метод совершенно безопасен для пациентов старше пятидесяти лет – рентгеновское излучение практически не влияет на организм в этом возрасте.
- Точность результатов маммографического снимка – 95%.
Минусы
Маммография, как и любое другое инструментальное исследование, имеет ряд недостатков.
- Обследование проводится при помощи рентгена, доза излучения небольшая, но и ее не рекомендуется применять часто. Если нет крайней нужды, пациенты направляются на очередную маммографию не чаще раза в 12 месяцев.
- Около 5% результатов оказываются ложно-положительными. Поэтому при обнаружении новообразований на снимках, больной направляется на дополнительное обследование другими методами.
- Процедура редко применяется для молодых больных. До тридцати лет ткани железы настолько плотные, что результат исследования часто оказывается ошибочным.
Общие правила и некоторые особенности проведения
Как правило, маммография – это амбулаторное обследование. Делают его с помощью специального аппарата – маммографа, представляющего собой прибор, снабженный трубкой, синтезирующей рентгеновские лучи, и специальными приспособлениями для правильной укладки молочной железы и ее сдавления.
Перед началом исследования медработник помещает грудь на подставку аппарата и сверху аккуратно сдавливает ее прозрачной пластиной. Это необходимо для того чтобы:
- выровнять толщину всех участков молочной железы,
- четко визуализировать все ткани и структуры,
- обеспечить хорошую видимость даже незначительных объемных образований,
- использовать более низкие дозы облучения без потери качества изображения.
После этого на обследуемую женщину надевается специальный свинцовый фартук, защищающий ее репродуктивные органы от облучения, а затем делается серия снимков. В типичной ситуации сначала делается снимок в прямой проекции (рентгеновский луч направлен сверху вниз), а затем в боковой. Затем исследуют вторую молочную железу.
Общие правила проведения маммографии:
- Во время выполнения снимков нужно сохранять максимальную неподвижность, задержав по команде медработника дыхание на несколько секунд.
- При проведении исследования медперсонал выходит из рентгенкабинета, чтобы минимизировать получаемое им облучение.
- После того как снимки сделаны, требуется некоторое время для обработки результатов.
Как правило, 1 сеанс маммографии занимает около получаса.
Особенности проведения:
- перед тем, как сделать маммографию впервые, желательно сначала посетить маммолога,
- если результат стандартной маммографии сомнителен, то используются особые способы укладки молочной железы – прицельная рентгенография с локальной компрессией, рентгенография в косой проекции и т.п.
Во время исследования при сдавлении молочной железы пластиной может быть дискомфорт или легкая болезненность. Однако если болевые ощущения сильные, нужно сообщить об этом медработнику, проводящему маммографию, и тогда он несколько уменьшит давление пластины на грудь.
Особенности проведения маммографии после пластики молочных желез имплантатами:
- В большинстве случаев маммографию в случае наличия имплантатов не используют. Это связано с тем, что во время сдавления пластиной он может лопнуть (хотя такое случается крайне редко). А если делают, то с нестандартными укладками молочных желез.
- Наличие имплантатов «загораживает» существенный процент ткани железы, что снижает диагностическую ценность стандартной маммографии на 10-25%.
Что лучше: маммография или УЗИ молочных желез
Так как УЗИ груди и маммография направлены на исследование одной и той же области, то ставится резонный вопрос о том, в чем же отличие: почему кому-то назначается УЗИ, а кто-то делает обследование с помощью рентгена, что информативнее и эффективнее УЗИ или маммография молочных желез.
Выше уже было объяснено различие методик, а сейчас рассмотрим преимущества и недостатки каждого метода.
 Оценка УЗИ молочных желез
Оценка УЗИ молочных желез
Преимущества ультразвуковой диагностики молочных желез:
- безболезненность и безопасность процедуры (даже во время беременности);
- рассмотрение органа в реальном времени и возможность рассмотрения его под разными углами;
- возможно рассмотреть состояние лимфатических узлов;
- не имеет значения размер груди женщины – можно рассмотреть ткани как большой груди, так и маленькой;
- можно проводить при воспалениях и травмах;
- имеется возможность оценить кровоток в железах и новообразованиях;
- легко определить место взятия пункции;
- высокая точность – 90%.
Недостатки:
- невозможность поставить точный диагноз без взятия пункции;
- нельзя определить новообразование: доброкачественное оно или злокачественное;
- для получения высокоточных результатов необходимо современное дорогостоящее оборудование;
- также точность и достоверность зависит от врача, его опытности, квалификации и внимания.
Оценка маммографии груди
Плюсы:
- видны самые мелкие отклонения в протоках и тканях;
- например, скопления солей видны только на маммограмме;
- возможно точно определить место патологии, размер и форму;
- точность исследования составляет 95%.
Минусы:
- из-за негативного воздействия рентген лучей нельзя проводить часто;
- невозможно рассмотреть состояние лимфоузлов и их работу;
- женщины до 40 лет могут получить искаженный результат, так как ткани еще слишком плотные.
Мы рассмотрели достоинства и недостатки каждого метода, но невозможно сказать, что лучше и точнее – УЗИ молочных желез или маммография:
- если говорить о безопасности, то УЗИ однозначно выигрывает, так как оно полностью безопасно для людей любого возраста;
- если сравнивать оба метода по степени комфортности, то каждый выбирает сам, единственным моментом является то, что ультразвук будет проводиться по времени немного дольше, ведь врачу необходимо рассмотреть еще и лимфатические узлы, а также протоки;
- что касается стоимости обследований, то все зависит от места проведения, однако маммография в любом случае будет дороже, ведь сама установка для нее является более дорогостоящей.
На что врач обращает внимание на маммографии
Если у вас есть снимки с предыдущих маммографий, врачу, скорее всего, потребуется сравнить их с результатами нынешнего тестирования. Так он поймет, появились ли новые образования в ткани молочной железы, и изменились ли уже существующие. Новообразования, которые не меняются со временем, редко оказываются недоброкачественными и потому не требуют дополнительных проверок.
При чтении результатов маммографии врач прежде всего обратит внимание на различные отклонения от нормы и изменения, произошедшие со времени последнего обследования, а также на появление опухолей и кальцинатов
Кальцинаты
Это крошечные отложения кальция в ткани молочной железы. На маммографии они выглядят как ярко-белые пятнышки. Всего существует два типа кальциноза:
1. Макрокальцинаты
Это более крупные отложения кальция, появление которых, в большинстве случаев, вызвано старением артерий молочной железы, повреждениями тканей или воспалением. Чаще всего они появляются у женщин старше 50 лет. Макрокальцинаты связаны с доброкачественными образованиями и не требуют дополнительных тестирований.
2. Микрокальцинаты
Это крошечные скопления кальция в тканях груди. Обычно они вызывают большее опасение у врачей, чем макрокальцинаты. По форме и расположению скопления кальция врач может судить, несут ли они риск развития рака, а также назначить дополнительные обследования. Однако в большинстве случаев проведение биопсии не требуется.
Новообразования
Уплотнения на маммографии могут оказаться признаками разных новообразований. Чаще всего на маммографии видят кисты и фиброаденомы. Однако есть вероятность, что новообразование окажется недоброкачественным.
Кисты представляют собой мягкие подвижные пузырьки, наполненные жидкостью. Простые кисты являются доброкачественными и не требуют проведения биопсии. Многокомпонентные и крупные кисты (до 2,5 – 5 см) могут потребовать дополнительных исследований. То же касается и доброкачественных опухолей вроде фиброаденом.
Плотность молочной железы
Результаты маммографии также включают в себя оценку плотности груди.
нет единого мненияПо материалам статей об оценке результатовмаммографии на cancer.org. Перевод: Анастасия Илатовская За помощь в составлении инструкции мы благодарим врача-онколога, резидента Высшей школы онкологии Анну КимProfilaktika.Media – некоммерческий проект. Если материал вам понравился и полезен для вас,вы можете помочь проекту. Так наши журналисты смогут делать понятные и нужные инструкции чаще. Спасибо!