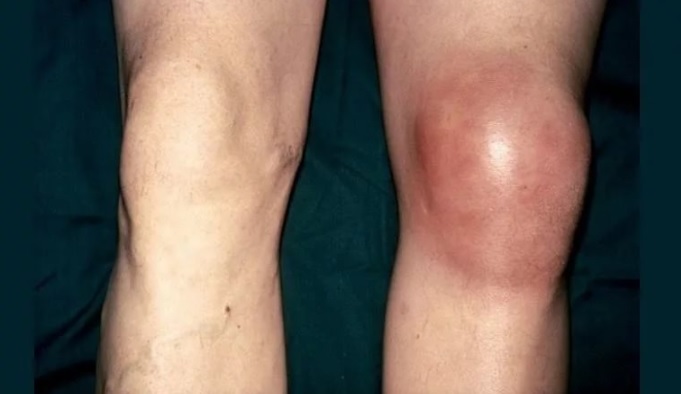
Какие препараты эффективно лечат артроз колена?
Содержание:
- Как артроз коленного сустава лечится?
- Как выбрать наколенники при артрозе?
- Диета при лечении артроза
- Оперативное лечение коленного сустава
- Принятие скипидарных и сосновых ванн
- Что такое гонартроз?
- Как может появиться боль в колене
- Разрыв передней крестообразной связки.
- Деформирующий артроз коленного сустава (гонартроз).
- Как лечить артроз колена?
- Народные методы лечения артроза коленного сустава
- Как лечить артроз массажем?
- Физкультура при гонартрозе – лечебная и не только
- Какие причины могут привести к артрозу колена?
Как артроз коленного сустава лечится?
План лечения, как правило, включает в себя сочетание следующих действий:Потеря веса. Потеря даже небольшого количества веса, если это необходимо, может значительно уменьшить боль в колене от остеоартрита.Упражнение. Укрепление мышц вокруг колена делает более стабильным состояние суставов и уменьшает боль. Упражнения на растяжку помогают держать коленный сустав мобильным и гибким.Обезболивающие и противовоспалительные препараты: ацетаминофен, ибупрофен или напроксен натрия. Если лекарства не приносят облегчения, ваш доктор может дать вам рецепт другого противовоспалительного лекарственного средства чтобы помочь облегчить боль.
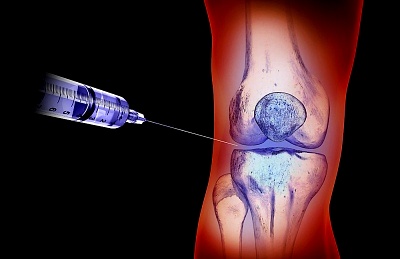 Инъекции в коленный сустав
Инъекции в коленный сустав
Инъекции кортикостероидов или гиалуроновой кислоты в колено. Стероиды являются мощными противовоспалительными препаратами. Гиалуроновая кислота обычно присутствует в суставах, как тип смазочной жидкости, но при заболеваниях суставов ее категорически не хватает.Альтернативные методы лечения. Некоторые альтернативные методы лечения, которые могут быть эффективными, включают: крема с капсаицином, иглоукалывание, или добавки, в том числе глюкозамин и хондроитин.Использование устройств, таких как скобки. Есть два типа скобок: «разгрузчик» брекетов, которые убирают вес от боковой части колена; и скобки «поддержка», которые обеспечивают поддержку для всего колена.Физическая нагрузка и трудотерапия. Если у вас возникли проблемы с повседневной деятельностью, физические упражнения или трудотерапия могут помочь. Физиотерапевты научат вас способам укрепления мышц и повышения гибкости в суставе. Специалисты составят подходящий именно вам комплекс упражнений для выполнения в домашних условиях с целью уменьшения боли.Хирургия. Когда другие методы лечения не работают, хирургия является единственным вариантом избавления от недуга.
Как выбрать наколенники при артрозе?
НаколенникортопедТипы наколенниковЗакрытыйОткрытый с регулируемым натяжениемОткрытый со спиральными ребрами жесткостиШарнирныйДля поддержания сухожилийС подогревоминфракрасного излученияИз какого материала может быть изготовлен наколенник?
- Хлопок. Этот материал пропускает влагу и воздух, позволяет коже дышать. Он мягкий и приятный на ощупь. Но такие наколенники приходится часто стирать. Чистый хлопок практически не растягивается – это не очень удобно. Стоит выбирать материал, содержащий тянущиеся волокна.
- Неопрен. Обеспечивает более надежную фиксацию коленного сустава. Главный минус неопрена в том, что он не пропускает воздух и влагу, не позволяет коже дышать, она сильно потеет. Поэтому неопреновые наколенники лучше носить на одежду из натуральной ткани.
- Шерсть. Помимо фиксации, выполняет и другие функции. Шерсть согревает сустав, способствует уменьшению боли, улучшению притока крови. Она способна поглощать влагу.
- Полиэстер, или элан.Имеет много преимуществ перед другими материалами: долговечен, прочен, приятен на ощупь, позволяет коже дышать. Единственный недостаток – высокая стоимость.
Как правильно носить наколенник?Основные правила использования наколенников
- Необходимость и сроки ношения наколенника может определять только лечащий врач.
- Наколенник носят не более 2-3 часов в день.
- Наколенник – не альтернатива другим методам лечения артроза, а дополнение. Вы должны продолжить принимать прописанные врачом лекарства, проходить процедуры.
- Необходимо внимательно отнестись к выбору наколенника – в идеале он должен сидеть на ноге, как влитой. Слишком большой и плохо зафиксированный наколенник не будет нормально выполнять свои функции. А если он мал, или вы будете затягивать его слишком сильно – это приведет к нарушению кровообращения и ухудшению состояния сустава.
- Следите за состоянием участка кожи, который соприкасается с наколенником. Появление раздражения говорит о неправильном подборе размера или материала.
Диета при лечении артроза
Одной из причин артроза суставов колена является лишний вес, который оказывает дополнительное давление на суставы. Поэтому снижение веса, является одной из важнейших задач в комплексе лечения и профилактики артроза. Данные многочисленных исследований говорят о том, что снижение веса на 5 килограмм заметно сказывается на улучшении состояния суставов больного. Диетологи считают, что питание больного должно иметь достаточное количество витаминов и микроэлементов, и в то же время должно иметь минимальную калорийность. При артрозе ни в коем случае не стоит увлекаться мочегонными чаями, которые так любят использовать любители согнать лишний вес. Дело в том, что при этом происходит вымывание кальция, а это крайне нежелательно при артрозе суставов. Питание больного должно быть дробным, а для перекусов должны использоваться овощи и фрукты. Считается, что утро должно начинаться с завтрака, иначе метаболические процессы длительное время не включаются и вполне вероятны сбои. Точно так же влияют и поздние ужины, которые должны быть не позже чем за 2-3 часа до сна. Не менее важным является употребление достаточного количества воды (не менее 2 литров в сутки). И также немаловажным является и качество пищи
При артрозе очень важно включение таких продуктов как:
Супы, бульоны и холодец, сваренные на костях
В этих продуктах содержится большое количество природных хондропротекторов и коллагена;
Мясо курицы или индейки, которые являются прекрасным источником белка, крайне важного для правильного обмена веществ;
Рыба, орешки, миндаль и фундук очень важны как источники витамина Е;
Каши и цельнозерновой хлеб является лучшими вариантами сложных углеводов необходимых для правильного питания больного;
Подсолнечное, льняное или оливковое масло также важные компоненты пищи, поскольку являются источниками ненасыщенных жирных кислот.. При лечении артроза следует помнить тот факт, что лечение этого заболевания не может быть мгновенным и, по сути, заключается в ведении определенного образа жизни, в противном случае больной может утратить способность самостоятельно двигаться
При лечении артроза следует помнить тот факт, что лечение этого заболевания не может быть мгновенным и, по сути, заключается в ведении определенного образа жизни, в противном случае больной может утратить способность самостоятельно двигаться.
Оперативное лечение коленного сустава
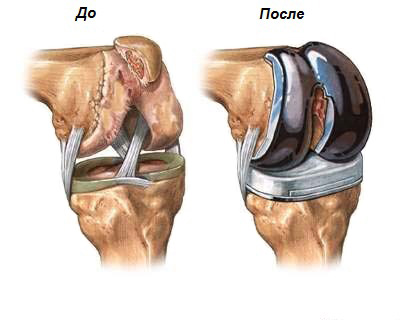 Эндопротезирование коленного сустава
Эндопротезирование коленного сустава
Когда медикаментозное лечение не дает результатов, лечащий врач назначает операцию. Существует несколько вариантов хирургического вмешательства на коленном суставе:
• Артродез – обездвиживание колена и удаление не только самого сустава, но и пораженных участков хряща. Подобную операцию сейчас проводят редко, так как метод достаточно радикальный.
• Артроскопический дебридмент – это временное лечение, коленный сустав хирург старается затрагивать минимально. Но эффект длиться довольно долго, зачастую 1-2 года пациент не испытывает боли. Суть процедуры заключается в том, что удаляется только пораженная болезнью часть сустава.
https://youtube.com/watch?v=20rbApZuWHw
• Эндопротезирование используется при болезнях коленных суставов чаще всего. Это операция по установке металлического, пластикового или керамического протеза на место больного сустава. Повторную операцию выполняют через 25 лет, единственный минус подобной процедуры – люди пожилого возраста подвержены осложнениям после установки протеза, поэтому им подобная операция не рекомендована.
Принятие скипидарных и сосновых ванн
Бальнеотерапия, то есть приём различных ванн с лечебным эффектом, занимает не последнее место в устранении симптомов артроза. Специалисты отмечают, что есть множество различных видов лечебных ванн, но особую эффективность показали скипидарные и сосновые. Их можно принимать не только на бальнеологических курортах, но и в домашних условиях.
Но несмотря на их пользу, от них следует отказаться:
- пациентам с болезнями сердца;
- при наличии онкологических заболеваний, туберкулеза, варикозном расширении вен, сахарном диабете, эпилепсии, атеросклерозе, артериальной гипертензии,
- если пациент перенес инфаркт или инсульт;
- при наличии болезнях кожи;
- беременным женщинам.
Для скипидарной ванны потребуется смешать 10 гр детского мыла, 0,75 мл салициловой кислоты и залить смесь 500 мл кипятка. Пока смесь остывает, нужно наполнить ванну горячей водой. Когда смесь остынет до 45 градусов, добавить скипидар и вылить в ванну 15-20 мл смеси.
Из-за наличия скипидара температура в ванной может показаться повышенной. Поэтому нельзя увеличивать дозу на 1 раз более, чем на 20 мл. Ванны нужно принимать ежедневно в течение 10-14 дней, постепенно увеличивая дозу скипидарной смеси до 80 мл за одну процедуру. После приема ванны нужно смыть смесь теплой водой и надеть теплую одежду или лечь под одеяло.

Для сосновых ванн понадобится хвоя или ветки сосны. Примерно 25-30 веток нужно разломать на маленькие куски, чтобы они поместились в кастрюле. Ветки перед приготовлением отвара промыть отплыли и грязи, залить водой и варить 5-10 мин. Готовый отвар процедить и вылить в ванну с горячей водой.
Принимать ванну нужно 10-15 мин. Затем следует вытереться насухо и надеть теплую одежду. Не рекомендуется заниматься физическим трудом и нагружать колени. Курс лечения сосновых ванн может включать 7-12 процедур, которые можно принимать через день или ежедневно. Через полгода курс можно повторить. Такая процедура позволит продлить период ремиссии и остановит развитие болезни.
Что такое гонартроз?
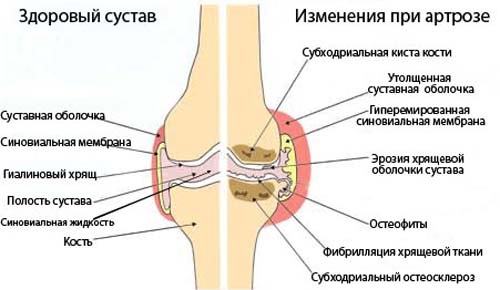
Гонартроз – это дегенеративно-дистрофическое заболевание коленного сустава. Второе название болезни – остеоартроз коленей. Недуг имеет невоспалительную природу и часто приводит к инвалидизации.
По статистике ему отводится одно из ведущих мест среди всех видов артрозов. В цифрах это составляет более 20%. Из всех заболеваний, которые поражают коленный сустав, частота проявлений гонартроза – 53%.
Гонартроз известен докторам вот уже более 100 лет, в быту его называют «отложением солей». И действительно, при артрозе происходит обызвествление (отложение кальцинатов). Однако подобные обызвествления носят ограниченный характер и не имеют самостоятельного клинического значения. Патологический процесс возникает на фоне нарушений кровообращения в небольших костных сосудах, после чего начинаются деструктивные изменения в хрящевом покрове сустава.
На начальных стадиях гонартроза происходит разрушение хрящевой ткани на молекулярном уровне, далее следует дегенерация гиалинового хряща: местами он становится мутным, истончается, расслаивается и растрескивается в разных направлениях. Патогенез завершается полным исчезновением хряща и обнажением подлежащей кости. В свою очередь, кость реагирует на гибель хряща уплотнением, т.е. излишним разрастанием кости по периферии, в результате чего образуются шипы, нога деформируется и искривляется. По этой причине заболевание носит дополнительное название «деформирующий артроз коленного сустава».
Патогенез гонартроза коротко можно описать так:
-
Обменные процессы в хрящевой ткани осуществляются за счёт осмотического давления. При сдавливании смазка выделяется, а при разгрузке впитывается. Таким способом при движении постоянно осуществляется питание хряща. При неполном восстановлении, продиктованном повышенными механическими нагрузками, обменные процессы нарушаются. В месте наибольшего давления хрящ начинает истончаться;
-
Возникает нарушение структуры коллагеновых волокон, что приводит к потере амортизационных свойств, хондромаляции (размягчению хряща надколенника) и нарушению метаболической функции хондроцитов. Хрящ теряет устойчивость и эластичность;
-
Происходит нарушение конгруэнтности в суставе. Процесс усугубляется усиленным синтезом костного вещества в виде остеофитов (костных разрастаний). Синовиальная оболочка подвергается раздражению и в ней начинается воспаление. Это и приводит к ограничению подвижности сустава;
-
Наиболее распространён артроз внутренней части коленного сустава между поверхностью бедренной кости и надколенника. Заболеванию больше подвержены люди зрелого и пожилого возраста, а также профессиональные спортсмены.
Как может появиться боль в колене
Коленный сустав имеет сложное строение. Выполнение постоянной нагрузки усиливает неприятные ощущения в нем.
Коленный сустав
Причины, которые могут вызывать боли в месте подвижного образования:
- нагрузки;
- травмы;
- дегенеративные изменения в структуре соединения;
- воспалительные процессы;
- появление уплотнения в результате сдавливания мягких тканей;
- спазматическое состояние мышц;
- сосудистые нарушения;
- врожденные аномалии развития тазового соединения, позвоночника, которые вызывают дополнительную нагрузку на подвижную часть середины нижней конечности.
Иррадиирующие ощущения боли в месте сгиба и разгиба нижней конечности могут появляться от: патологических изменений в соседних мягких тканях и от импульсов, вызванных защемлением нервного ствола в области позвоночного столба.
Для того, чтобы начать при боли в колене лечение, необходимо выяснение причины ее появления, которую можно определить диагностическим методом. Лечение коленей может проводиться после обследования, которое включает сбор анамнеза, проведение тестов функциональности ноги, лабораторное исследование крови, мочи, суставной жидкости, исследование микрофлоры, инструментальные виды диагностики (рентгенография, магнитно-резонансная томография, артроскопия).
Разрыв передней крестообразной связки.
Связки придают стабильность коленному суставу и удерживают его в правильном положении во время движений. Наиболее часто повреждаемой связкой, требующей оперативного вмешательства, является передняя крестообразная связка (ПКС). Данная связка представляет собой прочный тяж соединительной ткани, который направляется от передней поверхности голени к задней поверхности межмыщелковой вырезки наружного мыщелка бедра. ПКС обеспечивает передне-заднюю, ротационную стабильность, является важным элементом проприоцепции в чувствительной цепи (проприоцепция – способность воспринимать положение и перемещение в пространстве собственного тела или его отдельных сегментов).
Клиническими проявлениями разрыва ПКС являются: боль, ограничение движений в коленном суставе, отек, гемартроз (кровь в суставе), покраснение области сустава. При небольших повреждениях данные проявления минимальны, отек и гемартроз могут не развиваться. При осмотре врач проверяет состоятельность связочного аппарата, выполняя некоторые тесты на стабильность сустава.
Выделяются несколько степеней разрыва ПКС, исходя из количества поврежденных волокон и величины смещения голени:
- I степень – частичный разрыв, при котором повреждается незначительная часть волокон, а общая анатомия ПКС сохраняется. Такую степень повреждения еще называют растяжением, но данный термин не совсем корректен, так как связка не растягивается, а происходит неполный разрыв ее волокон.
- II степень – повреждение около 50% волокон, но анатомическая целостность еще сохраняется, при этом длина связки увеличивается. Нестабильность 1+.
- III степень – полный разрыв, нарушение целостности всех волокон, что приводит к нарушению анатомии ПКС и нарушению функций сустава. Нестабильность от 2+ до 3+.
Для инструментальной диагностики используется рентгенография с целью исключить возможную костную патологию, а для непосредственной визуализации связочного повреждения применяется МРТ. Сравнивая клинические проявления с результатами исследований принимается решение о необходимости операции.
Операция выполняется с помощью артроскопии. Восстановление собственной разорванной связки в настоящее время малоприменимо. Однако работы по сохранению своей ПКС набирают обороты. В большей степени распространена пластика передней крестообразной связки из сухожилий пациента различных локализаций нижней конечности (сухожилия «гусиной лапки», сухожилие длинной малоберцовой мышцы, собственная связка надколенника, сухожилие 4-хглавой мышцы бедра).
В послеоперационном периоде рекомендуется ходьба с костылями без опоры на ногу в течение 2-3 недель, фиксация коленного сустава в туторе (ортез, который не дает согнуть колено), компрессионные чулки, занятия с реабилитологом, курс антибиотиков, обезболивающие и противовосталительные препараты.

Деформирующий артроз коленного сустава (гонартроз).
Это дегенеративно-дистрофическое заболевание, которое поражает хрящ, покрывающий бедренную и большеберцовую кости в коленном суставе. Заболевание характеризуется постоянным прогрессированием и приводит к постепенному поражению всего сустава, при этом происходит поражение кости с ее патологическим разрастанием и уплотнением. Данные процессы затруднят нормальную ходьбу и постепенно ведут к инвалидности.
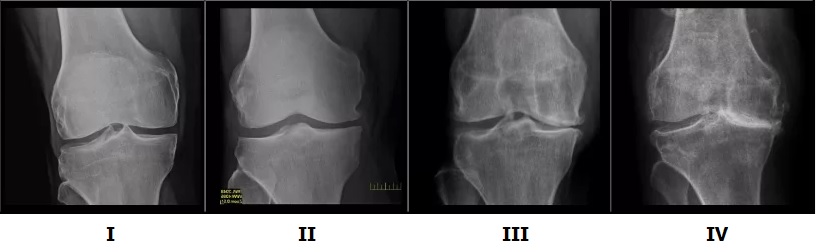
I стадия
Заболевание начинается с незначительного характера боли, чувства скованности сустава и натяжения под коленом. Боли могут возникать после длительной ходьбы, длительного положения стоя или сидя. Чаще всего боль проходит, когда человек «расхаживается» — стартовые боли. Визуально колено не изменено или слегка отечно, но отеки быстро проходят. Отмечается незначительное ограничение движений и возможно чувство тяжести в ногах.
На рентгенограммах изменений не выявляется.
II стадия
Боли становятся более интенсивные, усиливаются при нагрузках. Отдых помогает избавиться от болей, но при начале движений они вновь возникают. Наиболее характерная локализация болей это внутренняя сторона коленного сустава.
Визуально сустав увеличивается в объеме из-за отека и скопления жидкости внутри сустава. Движений в суставе постепенно ограничиваются, человек ходит на полусогнутых. При движениях ощущается хруст.
На рентгенограммах минимальные изменения в виде сужения суставной щели и наличия мелких остеофитов.
III стадия
На этой стадии боли уже постоянные не только при движении, но и в покое. В ночное время пациенты долго ищут положение, чтобы уложить конечность и облегчить боль.
Сустав резко деформирован и увеличен в размерах, формируются Х- или О-образные деформации ног. Объем движений резко ограничен, нога полностью не выпрямляется. Для ходьбы требуется трость или костыли, походка становится неустойчивой.
На рентгенограммах умеренное сужение суставной щели, множественные остеофиты на краях суставных поверхностях, субхондральный остеосклероз.
IV стадия
Движения в суставе практически отсутствуют на фоне значительной деформации. Нога приобретает вынужденное положение. Опороспособность резко снижена.
На рентгенограммах грубые массивные остеофиты, суставная щель практически не определяяется, эпифизы костей, образующих сустав, деформированы, резко уплотнены.
В начале заболевания хорошо действуют методы консервативного лечения. Но нужно сразу отметить, что лечение артроза это длительный период и подход должен быть комплексным. В первую очередь подбирается обезболивающая и противовоспалительная терапия, ограничиваются нагрузки. После стихания болевого синдрома назначается лечебная физкультура и физиотерапия, корректируется двигательный режим. Особое место уделяется нормализации питания и снижению веса. Как только признаки отека сустава и синовита проходят (через 1-2 недели) можно рекомендовать внутрисуставные инъекции обогащенной тромбоцитами плазмы (PRP) и препаратов гиалуроновой кислоты.
Для предотвращения возможных обострений рекомендуется санаторно-курортное лечение, динамическое наблюдение у ортопеда. Для поддержания жизнеспособности сустава целесообразно сохранять правильный двигательный режим и здоровое питание, повторять курсы внутрисуставных инъекций обогащенной тромбоцитами плазмы (PRP) и препаратов гиалуроновой кислоты.
В последнее время для лечения деформирующего артроза активно применяется методика введения в сустав стромально-васкулярной фракции (SVF), а для лечения развивающегося асептического некроза кости на фоне артроза – введение концентрата костного мозга (BMAC).
III и IV стадии артроза плохо поддаются консервативному лечению. Поэтому для лечения данной патологии предложены хирургические методы. С целью исправления деформации конечности применяется корригирующая остеотомия кости при относительно сохранном суставе. А уже при IV стадии и выраженном разрушении суставных поверхностей показано только эндопротезирование коленного сустава.
Как лечить артроз колена?
Единой схемы лечения гонартроза не существует, так же, как не существует одного лекарства, которое бы помогало всем людям одинаково. При планировании лечебной тактики врач учитывает возраст и состояние пациента, стадию заболевания, выраженность болевого синдрома и степень деформации сустава.
Комбинированная терапия очень важна при консервативном медикаментозном лечении, поэтому необходимо скомбинировать лечение так, чтобы решить сразу несколько задач:
- Максимально быстро установить точный диагноз. Как можно быстрее нужно начать терапию, это увеличит шансы на продление периода ремиссии с минимальными разрушениями хрящевой ткани.
- Необходимо улучшить питание хряща для ускорения его восстановления.
- Осуществлять прием назначенных врачом обезболивающих препаратов.
- Повысить подвижность сустава.
- Укрепить окружающие поврежденный сустав мышцы.
- Максимально сократить давление на участки сочленения костей и стремиться увеличить расстояние между ними.
- Активизировать кровообращение в области поврежденного сустава.
Поэтому основными методами лечения артроза считаются:
- НПВС – нестероидные противовоспалительные средства, которые назначаются внутримышечно или внутривенно. Медикаменты в форме инъекций дают более длительный и сильный обезболивающий эффект. К ним относятся такие препараты, как диклофенак, олфен, диклак, ибупрофен, индометацин, кетопрофен.
- Хондропротекторы. Такие препараты содержат вещества, входящие в состав матрикса хряща. Эти медикаменты являются натуральными, хорошо воспринимаются организмом и активно стимулируют синтез коллагена. К оправдано применяемым при артрозе коленного сустава препаратам относят структум, ДОНА, алфлутоп, румалон, мукосат. Все они являются медленнодействующими лекарствами, которые нужно принимать длительными курсами. Некоторые из них выпускаются в виде растворов для инъекций. Эта форма применения является наиболее эффективной.
- Гормональные препараты. Эта группа медикаментов применяется для внутрисуставных инъекций при наличии синовита коленного сустава (воспаления синовиальной оболочки). Цель терапии – снятие воспаления и болевого синдрома в максимально короткие сроки. Минус применения – повреждающее воздействие на хрящевую ткань, большое количество противопоказаний и побочных эффектов. Наиболее часто используемые при гонартрозе синтетические гормоны: гидрокортизон, кеналог, дипроспан.
- Растирание. Для этого можно использовать различного рода гели, мази и кремы. В большинстве своём, они являются согревающими и противовоспалительными. Цель их применения заключается в активизации местного кровообращения и снятии воспаления. Наиболее известные препараты этой группы: апизартрон, финалгон, долобене, фелоран, фастум гель, никофлекс.
- Антиферментные препараты. Они нейтрализуют синтез некоторых ферментов и предотвращают дальнейшую дегенерацию суставов. Наиболее известные препараты этой группы: контрикал, овомин, гордокс. При гонартрозе их вводят внутрисуставно.
- Снятие тонуса. Такие спазмолитики, как мидокалм, сирдалуд, тизалуд и дротаверин (но-шпа) позволяют убрать излишнее мышечное напряжение в повреждённом сегменте. Часто оно возникает, как компенсаторная реакция организма.
- Улучшение кровообращения. Сосудорасширяющие препараты применяются для снижения тонуса внутрисосудистых мышц. Такие лекарства позволяют усилить внутренний кровоток и улучшить трофику тканей, расположенных вокруг сустава. При гонартрозе рекомендованы кавинтон, трентал и актовегин. Для укрепления сосудистых стенок применяются упсавит или аскорутин.
- Гиалуроновая кислота. Она представляет собой природный компонент суставного хряща и синовиальной жидкости. Поэтому её введение в коленный сустав не вызывает воспалений, отторжений и прочих негативных реакций. Одновременно применение таких препаратов, как отровиск, синокорм или гиалуаль, позволяют смягчить движения и снять болевые ощущения, вызванные трением суставных поверхностей. При гонартрозе наиболее рекомендуемым препаратом этой группы является ферматрон.
К авторским методам лечения гонартроза можно отнести:
- Методику Евдокимова;
- Методику Бубновского;
- Методику Гита.
Они имеют различные принципы воздействия, но все без исключения зарекомендовали себя, как эффективные способы поддержания коленных суставов, поражённых гонартрозом. К сожалению, о полном выздоровлении речь не идёт.
Народные методы лечения артроза коленного сустава
За долгие века народная мудрость изобрела множество способов лечения этой болезни. Конечно, большинство ревматологов считают подобные методы не эффективными. Однако все-таки даже они признают, что такое лечение в некоторых случаях может помочь.
Например, есть метод, в основе которого лежит возможность лечить больного при помощи компресса с хреном. Известно, что такой компресс может реально помочь на первых этапах заболевания. Он снимает боль и уменьшает отечность пораженного участка.
Для того чтобы сделать такой компресс, понадобиться корень хрена, который измельчают на мелкой терке. После чего парят на медленном огне при этом нельзя, чтобы вода закипела. Отвар должен греться около 15 минут, после чего его снимают, а полученный состав укладывают в специальную (лучше холщовую ткань) и укладывают на пораженный участок. Лечить таким способом можно не только артроз колена, но и другие подобные заболевания.
Еще один полезный компресс можно сделать, используя следующие ингредиенты: йод медицинский (5%), спирт нашатырный (10%), желчь медицинская, майский мед и глицерин. Все эти вещества нужно взять в равных пропорциях и тщательно перемешать. После этого нужно оставить полученную смесь в темном месте на 10 дней.
По прошествии этого времени мазь готова. Перед тем как полученную смесь наносить на поверхность тела ее нужно хорошо взболтать и подогреть на водяной бане. Потом нужно взять салфетку и намочить ее в полученном составе. Салфетка укладывается на пораженный болезнью участок и оборачивается целлофаном. Сверху компресс можно накрыть теплым платком или пледом. Лечить больную ногу таким способом нужно постоянно, делая компресс каждый день.
Как лечить артроз массажем?
Применяя метод ударов (через ладонь, пальцами, шлепки) в домашних условиях можно проработать больной коленный сустав
При этом важно знать, каким образом те или иные движения воздействуют на деформирующий сустав:
Массаж в виде шлепков воздействует на нервные окончания, способствует лучшему кровообращению в больном суставе.
Благодаря ударам через прижатые пальцы, происходит положительное воздействие на сухожилия, мышцы и все суставные составляющие. В связи с тем, что удары смягчаются, происходит активность кровообращения без повреждения капилляров.
Ладонью прижимается сустав, а удары наносятся на околосуставные места
Таким образом, повышается функциональность внутренних частей сустава.
Изначально пальцами легко и осторожно постукивают по больному суставу. По мере улучшения состояния, сила ударов немного увеличивается
Данную процедуру сопровождает терпимая боль.
Физкультура при гонартрозе – лечебная и не только
Цель физических упражнений при гонартрозе заключается в нескольких факторах:
-
Сохранение и увеличение подвижности сустава;
-
Формирование механизма компенсации за счёт укрепления мышечно-связочного аппарата;
-
Усиление кровообращения и улучшение трофики прилегающих тканей и самого сустава;
-
Сохранение физиологического тонуса мышц.
Упражнения и методика их выполнения подбираются в зависимости от сохранившихся активных движений.
К запрещенным при гонартрозе можно отнести следующие виды занятий:
-
Движения насильственного характера, сопровождающиеся болью;
-
Резкие и высокоамплитудные махи ногами;
-
Упражнения с полной осевой нагрузкой на поражённый сустав.
Комплекс упражнений при гонартрозе
-
Стоя, постарайтесь полностью расслабиться, руки опустите вниз. Выполните потряхивающие движения всем телом. Следите, чтобы ноги в коленях встряхивались с небольшой амплитудой.
-
Придерживаясь за опору, согните ногу в колене, пятку направьте к ягодице, затем, выпрямляя вперёд ногу, поставьте её на пятку перед собой. Выполните 15–20 раз. Затем сделайте с другой ноги.
-
Стоя, положите ладони на колени. Выполните небольшие круговые движения коленным суставом в одну и другую сторону. Амплитуду корректируйте по ощущениям. Сделайте не менее 20 раз.
-
Упражнение выполняем на сложенном одеяле. Поверхность не должна быть слишком твёрдой. Встаньте на колени и сделайте потряхивания как в 1 упражнении.
-
Из положения, как и в предыдущем упражнении, походите на коленях, делая по нескольку шагов в разных направлениях.
-
Встаньте в упор лёжа на коленях (пола должны касаться ладошки и колени). Опуститесь грудью на пол, вытянув руки вперёд, затем переместите бёдра и ягодицы к пяткам, выполнив сед на пятки, не отрывая груди от пола. Снова поднимитесь в упор и повторите упражнение несколько раз.
-
Лёжа на левом боку, отведите правую ногу вверх, согните в колене, выпрямите и максимально потянитесь пяткой к стене. Выполните 12 раз и смените ногу.
-
Сядьте, согнутые ноги поставьте перед собой. Потянитесь коленом правой ноги влево, затем выпрямите её, разогнув колено, согните и верните в начальное положение. После 12 повторений, смените ногу.
-
Из того же исходного положения выпрямите поочерёдно ноги, не отрывая пяток от пола, затем одновременно снова согните, также не отрывая от пола. Повторите 12–14 раз.
-
Лягте на спину, подтяните согнутую ногу к груди, возьмитесь рукой за носочек и плавными поступательными движениями постарайтесь как можно сильнее выпрямить ногу. Выполняйте упражнение без рывков.
-
Так же лёжа на спине, привяжите резиновый амортизатор к голеностопам, а другой конец закрепите за батарею. Плавно сгибайте и разгибайте ноги, подтягивая колени к груди.
-
Встаньте на четвереньки. Один край резинового амортизатора привяжите к голеностопу, другой зафиксируйте за батарею. Медленно (плавно) сгибайте и разгибайте ногу не менее 10–15 раз. Амортизатор не должен быть слишком жёстким.
Какие причины могут привести к артрозу колена?
На выявление причин артроза понадобились многолетние обследования больных и изучение клинической картины патологического процесса. Медики выявили, что под воздействием определенных негативных факторов происходит разрушение хряща, он истирается и перестает защищать сустав. Возникает трение между головками сустава, что вызывает болевой синдром и воспаление. Таким образом, были установлены основные причины, приводящие к разрушению хрящевой ткани:
Травмирование колена. Если у человека в каком-нибудь периоде его жизни случился перелом или вывих колена, он входит в группу риска и впоследствии может заболеть артрозом. При повреждении сустава затрудняется его движение, а лечебная терапия предусматривает его фиксацию. Долгое нахождение в неподвижности приводит к нарушению кровотока, что так же способствует формированию артроза.
Травма мениска. Одна из самых опасных причин
Любое повреждение этого органа коленного сустава неизменно ведет к образованию гонартроза.
Тяжелая физическая нагрузка. Особенно осторожно надо относиться к напряженной физической нагрузке на колено пожилым людям. Сильное давление на коленный сустав, который с возрастом ослабевает, может вызвать микротравму, которая не проявляется сразу, но затем ведет к формированию негативного процесса разрушения хряща
После 40 лет следует беречь колени и подходить к занятиям спортом и тяжелому труду разумно, уменьшая их количество. Откажитесь от таких упражнений, как приседание или бег по асфальту.
Слабая структура связок. Как правило, она ведет к аномальной подвижности сустава. Приятная в молодости гибкость тела в пожилом возрасте скажется на состоянии коленного сустава и приведет к появлению гонартроза.
Другие болезни суставов. Если у человека, например, обнаружен артрит, то со временем он может трансформироваться в артроз.
Большой вес. Лишние килограммы усиливают нагрузку на колено, возможно появление травмы мениска. При избыточном весе положение ухудшается, развивается артроз. Если у человека с большим весом присутствует варикоз, у него может развиться очень тяжелая форма гонартроза.
Проблемы с обменом веществ. Сбои в обмене веществ провоцируют плохое поступление необходимых элементов в ткани. Хрящевая и костная ткань недополучают кальций, что приводит к разрушению и ослаблению их структуры.
Стресс и нервное напряжение. Частые беспокойства и переживания оказывают свое отрицательное влияние на состояние суставов. В эмоциональном плане женщины чаще подвергаются стрессам. Особенно тяжело переносят нервное перенапряжение женщины, чей возраст приближается к 50-ти, когда наступает период менопаузы.