Гидронефроз
Содержание:
Чем отличается течение этой болезни у детей?
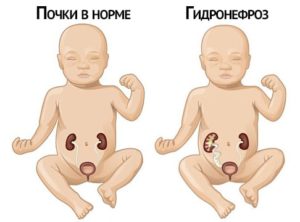
Как уже говорилось ранее, гидронефроз может иметь не только приобретенную, но и врожденную форму. Нарушение выделительной функции почек у детей также приводит к скоплению мочи в чашечно-лоханочном аппарате. Следствием этого процесса является увеличение давления в данных органах. Чтобы избежать подобных изменений, стенки чашечек и лоханок почки производят дополнительные волокна, которые имеют эластичную структуру и хорошо растягиваются. Благодаря этому происходит стабилизация ситуации, и если за определенный период времени врачам удается устранить причины нарушения оттока мочи у ребенка, то признаки заболевания проходят.
Гидронефроз левой почки у новорожденного нередко провоцирует гематурию, болезненные ощущения в животе и инфекционные патологии мочевыводящего канала. Когда увеличение почки достигает больших размеров, родители могут самостоятельно определить его как плотное и круглое образование, расположенное в области животика малыша. Подобное нарушение также легко выявить с помощью УЗИ, которое в данном случае проходят в первую очередь. Если диагноз левосторонний гидронефроз подтвердился, специалист назначает полное обследование мочевыводящей системы для установления степени болезни и функциональных возможностей почек.
Гидронефроз левой почки у ребенка может пройти самостоятельно. С момента рождения до достижения новорожденным возраста 3-4 недель организм малыша претерпевает кардинальные изменения – это касается и структуры мочевого канала, и процессов метаболизма, и водно-солевого обмена. Именно поэтому, такой диагноз, как гидронефроз слева у новорожденного в течение первого месяца жизни малыша не ставиться.
Классификация патологии
В урологии используется несколько классификаций гидронефроза. В зависимости от происхождения патология может быть:
- Первичной (или врождённой). Гидронефроз спровоцирован аномалиями органов мочевыделительной системы. Такая патология чаще всего закладывается во время внутриутробного развития и диагностируется в детском возрасте.
- Вторичной (приобретённой). Болезнь развивается на фоне протекающих в организме недугов. Такой гидронефроз служит осложнением патологий (например, мочекаменной болезни).
В соответствии с локализацией гидронефроз может быть:
- односторонним (правосторонним или левосторонним) — поражена только одна почка (правая либо левая);
- двусторонним — это довольно редкий вид гидронефроза (диагностируется приблизительно в 5–8% всех случаев), при такой патологии наблюдается нарушение оттока мочи в обеих почках.
В зависимости от характера процесса гидронефроз бывает:
- закрытым — для патологии характерна полная непроходимость мочевыводящих путей;
- открытым — вывод мочи частично сохраняется;
- интермиттирующим — отток мочи сохраняется только в определённых позах тела.
По виду течения патология может быть:
- острой — развивается в течение нескольких дней, обладает яркой симптоматикой, при таком гидронефрозе почки можно восстановить;
- хронической — сопряжена с постепенным разрушением органа, заболевание развивается на протяжении нескольких месяцев, утраченная функциональность почек чаще всего не восстанавливается.
В зависимости от наличия или отсутствия инфекционного процесса гидронефроз бывает:
- инфицированным — патология осложнена бактериальной инфекцией;
- асептическим — в мочевыводящей системе отсутствует инфекционно-воспалительный процесс.
Степени болезни
В течении гидронефроза врачи выделяют 3 стадии:
- Первая степень считается самой лёгкой. Почечная лоханка немного растянута. В ней скапливается около 10 мл мочи. Несмотря на увеличение почки, орган ещё справляется со своими функциями. Симптоматика на этой стадии мало выражена или полностью отсутствует.
- Гидронефроз второй степени характеризуется скоплением большего количества жидкости в лоханке. Давление на ткани возрастает. Почка начинает атрофироваться. Здоровые ткани заменяются фиброзными. Функционирование почки снижается до 40%. Спасти орган на этой стадии ещё возможно.
- Гидронефроз третьей степени сопровождается выраженными структурными и функциональными нарушениями почек. Такие изменения уже необратимы. Почка увеличена в 1,5–2 раза, ткани практически полностью атрофированы. На этой стадии гибель органа неизбежна.
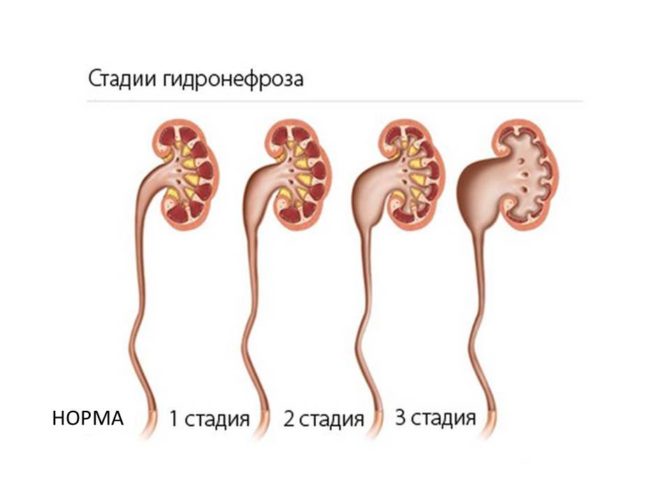
Гидронефроз в своем развитии проходит 3 стадии, каждая последующая характеризуется резким снижением функционирования органа
Симптомы гидронефроза
В начале заболевания специфической симптоматики нет. Присутствуют признаки основной болезни, причины гидронефроза. Но с развитием патологии больного начинают беспокоить специфические проявления.
К основным жалобам относят боли в пояснице тупого, ноющего характера. Эти симптомы постоянные, появляются независимо от времени суток, не исчезают при изменении положения тела. Локализуются с пораженной стороны, но есть одна особенность: гидронефротическая трансформация правой почки практически всегда имеет признаки заболеваний печени. При правостороннем гидронефрозе болезненные ощущения возникают не в области спины, а с правой стороны живота. Боли сопровождаются типичной «печеночной» симптоматикой: тошнотой и рвотой, вздутием.
Патология проявляется и симптомами повышения температуры тела, что является признаком присоединения инфекции. Это осложнение возникает часто, так как нарушение оттока мочи создает хорошие условия для развития болезнетворных бактерий.

Во многих случаях болезнь заявляет о себе только наличием крови в моче. У 20% пациентов выявляют макрогематурию (крупные сгустки крови), но в большей части случаев анализы показывают микрогематурию. Преимущественно эти признаки есть, если причиной нарушений стали камни в почках, травмирующие стенки.
Терминальная стадия этого заболевания проявляется явной симптоматикой. Боли не исчезают, а усиливаются. К ним присоединяется симптоматика почечной недостаточности: уменьшение количества мочи, отеки, повышение АД, анемия. Если поражена одна почка, проявления менее выражены, при патологии обеих почек симптоматика более явная, и состояние пациента ухудшается быстрее.
Гидронефроз при беременности
Во время беременности гидронефроз становится серьезным испытанием для женщины. Растущий плод может оказывать давление на мочеточник, тем самым затрудняя нормальный отток мочи.
Часто при беременности гидронефроз быстро прогрессирует, вызывая пиелонефрит. Поэтому будущей маме следует обязательно наблюдаться у врача. При выявлении гидронефроза у беременных проводится консервативное лечение с учетом положения женщины и с минимальным риском для плода. В случае необходимости хирургическое вмешательство неизбежно, поэтому беременным нужно очень внимательно следить за своим состоянием.
Прогноз при гидронефрозе может давать различные показатели. Все зависит от протекания операции и возможных осложнениях. У половины пациентов после операбельного вмешательства находят осложнения, которые приводят к повторным операциям, систематической госпитализации и беспрерывной терапии.
В случае двойного диагноза оперативное вмешательство не всегда действенное. И хоть двойной гидронефроз встречается слишком редко, пациент может не выжить без трансплантации хотя бы одной почки, так как в большинстве случаев есть все показания для удаления обеих почек, что несовместимо с жизнью. Если все же обе почки удается спасти, то у каждого второго пациента обнаруживается почечная недостаточность. Как и при других заболеваниях состояние прогноза зависит от срока и стадии. Чем раньше будет сдана операция, тем больше шансов на полноценную, здоровую жизнь.
Исход заболевания такой: дети до трех лет в 90% случаев после операции ведут нормальный образ жизни. Хорошие результаты определяют у 80% детей в возрасте от 3 до 15 лет. Взрослые окончательно выздоравливают в пятидесяти процентах случаев.
Александр Мясников в программе «О самом главном» рассказывает о том, как лечить ЗАБОЛЕВАНИЯ ПОЧЕК и что принимать.
При нарушениях оттока мочи развивается такая патология, как гидронефроз. Он может носить как односторонний, так и двусторонний характер. Без лечения в пораженной почке происходят необратимые изменения, которые опасны не только развитием заболеваний, но и атрофией тканей почки с утратой ею своих функций. Гидронефроз левой почки встречается у людей разного возраста, часто он поражает орган новорожденных. Это связано с особенностями формирования почек.
Диагностические и терапевтические меры
Если у вас появились хотя бы малейшие подозрения на развитие заболевания, следует немедленно обратиться к специалисту. Только он способен оценить ситуацию, провести диагностику и на основании ее данных назначить правильное и адекватное лечение.
При этом очень важно выяснить причины, которые повлекли за собой развитие гидронефроза, определить стадию заболевания. С этой целью применяется всестороннее и комплексное обследование пациента:
Гидронефроз правой почки: особенности клиники
Преимущества диуретической ренографии заключаются в том, что внутривенный контраст на основе йода не требуется, облучение минимально, а дифференциальная почечная функция может быть лучше определена. Недостатком сканирования ядерной медицины является то, что понимание анатомии почек не достигается. Рисунок 4: Меркаптотриглицилглицин у младенца с антенатальным правым гидронефрозом.
Сроки восстановления почек после гидронефроза
Оценка дренажа противоречива. Классический метод анализа формы или наклона кривой вымывания после фуросемида подвержен ошибкам. Наклон будет отличаться для хорошо функционирующей и плохо функционирующей почки, а форма кривой будет варьироваться для разных объемов системы пелагиального кальция. Однако определение ослабленного дренажа и его значимость были решительно обсуждены в течение последних десятилетий. Последовательные одноминутные изображения следует тщательно пересматривать в сочетании с кривыми и данными количественной оценки.
- берутся на анализы образцы крови, мочи,
- проводится УЗИ почек, по результатам которого определяются размеры органа, его лоханок и чашечек, а также толщина почечных тканей,
- делается рентген почек
- с помощью радиоизотопного исследования определяются степени нарушений функций органа
- дополнительными методами обследования могут стать КТ, ангиография.
Терапевтические меры должны в первую очередь быть направленными на устранение причин, которые повлекли за собой развитие гидронефроза. Если это необходимо, доктор должен сделать все возможное, чтобы уменьшить размеры лоханки и сохранить почку.
Процент активности, который оставил почечный отсек в течение изученного временного интервала — эффективность выведения из таза или эффективность выхода — может быть количественно оценена по отношению к кривой сердца. Опять же, это можно определить количественно: нормализованная остаточная активность выражает остаточную активность после мочеиспускания как процент от почечной активности через 2 минуты после инъекции индикатора. Тем не менее остаются следующие предостережения: нарушение дренажа не обязательно указывает на обструкцию.
Плохая гидратация и плохая общая почечная функция делают невозможным точную оценку как дифференциальной функции, так и дренажа. В грубой гидронейфротической почке выводы о плохом дренаже являются неустойчивыми, так как это может отражать задержку или просто постоянное заполнение емкой системы. Внутривенная инъекция сопровождается получением изображения через 2-3 часа. Почка молодых младенцев по-прежнему незрелая и почечный клиренс постепенно увеличивается до примерно 2 лет. Могут быть получены данные о почечной сосудистой сети, в том числе о сосудах с более низким полюсом, морфологии почек и почечной тазовой и мочеточнической анатомиях.
Что касается операции, то в последнее время предпочтение отдается реконструктивным методам оперативного вмешательства, главная цель которых – сохранить орган. Таких способов множество, их выбор полностью ложиться на плечи доктора и определяется по большой степени причинами и первичными заболеваниями, которые привели к гидронефрозу.
Даже после излечения пациент должен проходить постоянное наблюдение УЗИ
Без нефректомии не обойтись только в том случае, если функции органа полностью утрачены и это несет опасность для жизни пациента. Чаще всего таким операциям по удалению почек подвержены пожилые пациенты.
Что касается детей, то, как показывает практика, ранние стадии заболевания могут и не потребовать серьезного вмешательства. Однако за такими детками нужно постоянно наблюдать, систематически и постоянно обследовать органы на УЗИ (при чем делать это нужно не менее 4 раз в год). Если малыш родился с данным диагнозом, но заболевание находится на начальной (иногда даже на второй) стадии, оно может самостоятельно пройти уже в течение первого года жизни малыша. Но если симптомы нарастают, и болезнь осложняется, требуется немедленное хирургическое вмешательство.
Диагностика
Для установления верного диагноза проводится ряд стандартных процедур, включающих сбор жалоб, анамнеза жизни (имеет значение указание на перенесенные болезни почек, органов брюшной полости, малого таза), объективного осмотра, инструментальных (рентгенография, КТ, МРТ и другие) и лабораторных методов. Полный план обследования назначается лечащим врачом.
При прощупывании определяется гладкая, эластичная почка при последних стадиях гидронефроза у взрослых, кроме того, при перкуссии должен появиться характерный тупой звук.
Начинают обследование больного с гидронефрозом с УЗИ – общедоступного и достаточно информативного метода. При УЗИ обнаруживаются следующие возможные симптомы гидронефроза почки:
- расширение ЧЛС и мочеточников;
- камни;
- оценка состояния почки с противоположной стороны;
- с помощью допплерографического метода исследуют гемодинамику, а также выявляют наличие добавочных сосудов.
Из лабораторных методов применяются: общие и биохимические анализы крови и мочи. В крови возможен лейкоцитоз, увеличение СОЭ при развитии инфекционного процесса следят за уровнем гемоглобина: снижение свидетельствует о развитии почечной недостаточности. Осуществляют контроль уровня креатинина, мочевины, калия и натрия. В моче вероятно выявление лейкоцитурии, протеинурии, гематурии, снижение относительной плотности. Для выявления возбудителя и определения антибиотикочувствительности используется бактериологический метод.
Ведущим и приоритетным методом считается компьютерная томография, показана пациентам с острой болью в поясничной и подреберной области. Является высокоинформативным методом, кроме того, не требует длительного времени для выполнения, в отличие от магнитно-резонансной томографии.
Хромоцистоскопия (эндоскопический визуальный метод диагностирования болезней мочевого пузыря в сочетании с оценкой выделительной функции почек) служит для определения, с какой стороны находится поражение. После внутривенной инфузии диагностического контраста (индигокармина) следят за его выделением из устья мочеточника. Отсутствие испускания свидетельствует о барьере для свободного оттока.
Экскреторная урография необходима для оценки особенностей строения органа и мочеточника, включая обязательное сравнение с обеих сторон для объективизации оценки состояния контрлатеральной почки. Если имеется гидронефроз правой почки: отмечается расширение чашечек на стороне поражения, при этом контуры их ровные, округлые, функция почки снижена. Кроме того, определяются причины гидронефроза.
Артериография используется в диагностике гидронефроза для обнаружения аномалии развития, а также для решения тактики оперативного лечения.
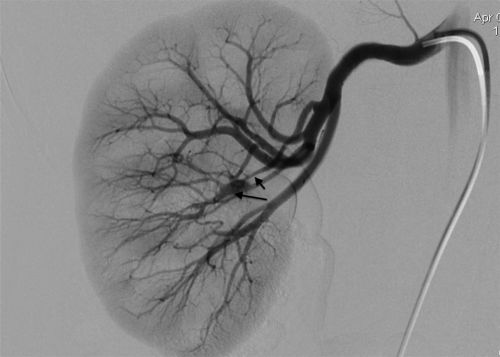
Выполняется также по показаниям динамическая нефросцинтиграфия (определяется уровень дисфункции обеих почек).
Помимо названных используются другие рентгенологические исследования:
- антеградная пиелоуретерография (при наличии нефростомы для определения уровня и распространённости обструкции);
- ретроградная уретеропиелография (относится к предоперационным исследованиям, для выявления протяженности закупорки).
В дифференциально-диагностическом плане имеет значение отличие гидронефроза от опухоли, нефроптоза, поликистоза почек. Отличительными признаками опухоли считаются: бугристость и малоподвижность почки, на урограмме лоханка будет деформирована, с симптомом «ампутации» чашечек или их сдавлением. При нефроптозе болевые ощущения появляются при силовой нагрузке, после активной работы, напряжения, а в спокойном состоянии стихают, кроме того, на снимках замечается разница в локализации почек в положении пациентов стоя и лёжа.
Когда следует обратиться к врачу?
Гидронефроз проявляется неспецифическими симптомами. Некоторые пациенты просто не обращают на них внимания, а в это время заболевание прогрессирует. Гидронефроз почки 1 степени практически не нарушает функцию органа, но при отсутствии лечения болезнь приводит к серьезным последствиям. Поэтому при появлении следующих симптомов следует обратиться к врачу:
- Болевые ощущения в поясничной области с одной или двух сторон
- Тошнота и рвота во время болевого приступа
- Нарушения стула
- Повышение артериального давления
- Появление мочи с примесью крови.
В зависимости от времени появления гидронефроз бывает врожденный и приобретенный. Врожденный выявляется в первые недели жизни ребенка и связан с различными нарушениями развития внутренних органов. А приобретенное поражение появляется на фоне некоторых заболеваний. К ним относятся:
- Камни в почечной лоханке, чашечках, мочеточнике
- Аденома предстательной железы и некоторые другие патологии простаты
- Новообразования живота
- Хронические воспалительные болезни мочеполовых органов.
Поэтому людям, у которых диагностировалась такая патология, следует регулярно наблюдаться у врача. Любой гидронефроз начинается с 1 стадии, но это не значит, что он будет протекать, к примеру, месяц, а потом перейдет на 2 стадию. Ведь выделяют и острые неотложные состояния, когда на фоне мочекаменной болезни, закупоривается просвет мочеточника, и за короткий срок почка наполняется мочой и может необратимо повредиться.
Инструментальные методы диагностики гидронефроза
Диагностика гидронефроза не несет затруднений. Наиболее частый и самый информативный метод исследования – это УЗИ. Первая степень гидронефроза на сонографии проявляется увеличением лоханки. Она наполняется жидкостью и хорошо визуализируется. Также на УЗИ можно выявить камни в почках, увеличение предстательной железы и новообразования брюшной полости.
Следующий метод диагностики – это рентгенография. Здесь можно определить размеры органа, наличие камней, расширение лоханок и многие другие диагностические признаки. Обычно УЗИ и рентгенографии хватает для того, чтобы выявить гидронефроз. Однако в некоторых случаях врачи прибегают к применению магнитно-резонансной и компьютерной томографии.
Следующий этап диагностики – это выявление степени нарушения почечной функции. Для этого применяется биохимический анализ мочи, где проверяется уровень мочевины и креатинина. Именно эти показатели наиболее информативны при определении функции почек. Гидронефроз 1 степени не приводит к нарушению функции почек, в анализе мочи могут выявляться показатели, граничащие с пределами нормы.
Консервативное и хирургическое лечение гидронефроза
Врожденный гидронефроз лечится операциями, которые направлены на восстановление нормальной проходимости мочеточников или других отделов мочевыводящих путей. Достаточно распространены эндоскопические методы лечения, которые проводятся специальным аппаратом, подведенным к месту сужения мочеточника через уретру. Такие операции сопровождаются низким количеством осложнений и хорошо переносятся пациентами.
Гидронефроз первой степени часто лечится только консервативной терапией. Применяется симптоматический подход, то есть лечение направлено на устранение симптомов заболевания:
- Обезболивающие препараты
- Антигипертензивные средства
- Антибиотики (при присоединении вторичной инфекции)
- Средства, влияющие на функцию почек.
В обязательном порядке назначается диета с пониженным содержанием соли и некоторых других продуктов. Хороший эффект дает регулярный прием почечных чаев и различных почечных сборов, на фоне которых функция органа стабилизируется.
Лечение гидронефроза 1 степени должно проводиться курсами с обязательным регулярным наблюдением. Потому что патология в любой момент может вернуться и начать прогрессировать. Поэтому наиболее верный случай навсегда победить гидронефроз – это операция.
Более подробную информацию об этой болезни вы сможете узнать просмотрев это видио:
Не каждая мама согласится на проведение оперативного вмешательства ее ребенку. Поэтому после постановки диагноза сразу возникает вопрос: можно ли перерасти гидронефроз? Просмотрев отзывы в интернете, отмечаются случаи, когда родители рассказывают истории, что их ребенок перерос заболевание. Однако не следует полагаться на чей-то опыт. Всегда нужно помнить, что организм каждого человека индивидуален. И то, что подходит для одного пациента, может быть категорически неприемлемо для другого.
Клиническая картина гидронефроза
В начале болезни признаки гидронефроза скудные или отсутствуют. Изредка можно ощущать покалывания, но пока не возникает надобности узнавать, что это такое. С течением времени почки хуже начинают работать, появляется чувство тяжести в области поясницы, после мочеиспускания есть ощущение, что мочевой пузырь не до конца опустошен. Боли при гидронефрозе почек начинают беспокоить по мере увеличения объема жидкости в них. Характер болей тянущий, локализация – в области поясницы. Общие симптомы гидронефроза – повышение давления, метеоризм, тошнота, повышенная утомляемость. Если на этой стадии гидронефроза присоединяется инфекция, повысится температура.
Самый распространенный симптом, позволяющий узнать, что такое гидронефроз почки, это боль в пояснице. Другие признаки возникают в зависимости от локализации патологического процесса, степени тяжести.
Левосторонний гидронефроз возникает в большинстве случаев, когда камень закупоривает мочевыделительные пути и жидкость плохо отводится. Если же камень закупорит мочевыделительный канал, то это спровоцирует двусторонний гидронефроз. В отличие от правостороннего, гидронефроз слева отдается болью в левой стороне пояснице и ноге с этой же стороны. При такой локализации гидронефроз почки симптомы, помимо общих, проявляет мутным цветом мочи, порой она становится розовой из-за повреждения слизистой органа.
Следует отметить, что двухсторонний гидронефроз – редко встречающаяся патология. Среди всех случаев двусторонний гидронефроз выявляется в 5%. Чаще врачами выявляется поражение левой почки 2 степени, реже – правостороннее. Причем, на долю правосторонней патологии приходится около 35% случаев, при этом гидронефротическая трансформация почки справа сопровождается небольшим поражением парного органа слева.
Диагностика
Крайне важно своевременно выявить патологию. Отсрочка начала лечения может привести к необратимому повреждению почек
6.1. Осмотр
При обследовании живота и выраженном гидронефрозе врач может через брюшную стенку пропальпировать увеличенные почки.
Препятствие оттоку мочи на уровне простаты приводит к застою мочи в пузыре и его перерастяжению. В этом случае пузырь также пальпируется над лоном. При двустороннем гидронефрозе у пациента могут определяться отеки ног.
Дополнительно выполняется пальцевое исследование прямой кишки: исследуется состояние тонуса анального сфинктера и простата.
6.2. Лабораторные исследования
- 1Общий анализ мочи (ОАМ). Исследование выполняется для исключения мочевой инфекции. При наличии воспаления в анализе определяется повышенный уровень лейкоцитов, бактерии, может умеренно увеличиваться содержание белка, число эпителиальных клеток. Эритроциты в моче (гематурия) иногда указывают на наличие камня или опухоли.
- 2Бакпосев мочи. Наличие признаков инфекции в ОАМ требует выполнения бакпосева с определением чувствительности микробов к основным антибиотикам. Исследование позволяет верно подобрать антибактериальные препараты.
- 3Общий анализ крови. Повышение уровня лейкоцитов, СОЭ наблюдается при инфекционно-воспалительном процессе.
- 4Биохимический анализ крови выполняется для оценки почечной функции. При двустороннем поражении, сопровождающимся почечной недостаточностью, в анализе определяется повышенный уровень креатинина и мочевины.
- 5Анализ уровня ПСА (PSA) у мужчин – при подозрении на опухоль простаты.
- 6Цитологическое исследование мочи выполняется, когда нельзя исключить опухолевый процесс.
6.3. УЗИ и другие методы
Ультразвуковая диагностика используется для оценки степени дилатации чашечно-лоханочной системы, выявления камней, определения состояния почечной паренхимы.
Таблица 3 — Степени гидронефроза по УЗИ
| Степень | Описание |
|---|---|
| 0 ст | Нет расширения собирательной системы. Стенки чашечек расположены рядом друг с другом. |
| 1 ст | Расширение лоханки без вовлечения чашечек. Нет атрофии паренхимы почек. |
| 2 ст | Дилатация лоханки и чашечек без атрофии паренхимы почек. |
| 3 ст | Умеренное расширение лоханок и чашечек, притупление, уплощение почечных сосочков. Умеренное истончение паренхимы почек. |
| 4 ст | Выраженная дилатация лоханок и чашечек, которые выглядят раздутыми. Потеря границ между чашечками и лоханкой. Атрофия. |
К инструментальным методам также относятся:
- 1Рентгенография брюшной полости. Она применяется при подозрении на мочекаменную болезнь.
- 2Компьютерная томография. Метод более чувствителен в сравнении с УЗИ. Основные показания: сомнительные результаты ультразвукового исследования или его неинформативность.
- 3Экскреторная урография. Пациенту в вену вводится контраст, который выводится почками и «усиливает» контуры чашечек, лоханок и мочеточников на рентгенограмме. Нарушение функции почки приводит к замедлению выведения контраста и более позднему его появлению на снимке на стороне поражения. При закупорке просвета мочеточника контраст накапливается выше места блока, это очень хорошо видно на снимке.
- 4Динамическая нефросцинтиграфия основана на введении в вену радиопрепарата и последующей регистрации излучения от тела пациента. Исследование дает оценку фильтрационной функции почек.
- 5Микционная цистоуретерография выполняется для исключения пузырно-мочеточникового рефлюкса. По мочевому катетеру в пузырь вводится контраст и делается серия рентгеновских снимков. Полученные результаты позволяют оценить наличие и степень обратного тока мочи.
- 6Цистоскопия, уретероскопия: через уретру в полость пузыря и мочеточника вводится эндоскоп, а затем осматриваются внутренняя стенка и полость этих органов.
Гидронефроз у детей
Причины гидронефроза у детей
- обструкция лоханочно-мочеточникового сегмента — это закупорка или блокада в точке, где почка встречается с мочеточником (труба, по которой моча переносится в мочевой пузырь).
- обструкция мочеточниково-пузырного сегмента — это закупорка или блокада в точке, где мочеточник встречается и соединяется с мочевым пузырем.
- клапан задней уретры — это врожденное состояние, встречающееся только у мальчиков. Представляет собой паталогические клапаны из ткани в уретре (канал, который выводит мочу из организма наружу), препятствующие свободному выходу мочи из мочевого пузыря.
- уретероцеле — возникает, когда мочеточник не развивается должным образом и в мочевом пузыре образуется небольшой мешочек.
Другими причинами могут быть
- пузырно-мочеточниково-лоханочный рефлюкс — происходит, когда моча из мочевого пузыря поступает обратно в мочеточники и часто обратно в почки. Когда мышцы сфинктера на стыке мочеточника и мочевого пузыря не работают должным образом, происходит обратный отток мочи, и она движется обратно вверх к почке.
- эктопия мочеточника — врожденная аномалия, при которой мочеточник выделяет мочу не в мочевой пузырь.
Симптомы Гидронефроза у детей и взрослых
Симптомы являются практически одинаковыми как для детей, так и для взрослых
- боль в животе, тошнота и / или рвота, особенно после большого потребления жидкости.
- боли в боку (чуть выше тазовой кости) слегка отдающие в спину.
- гематурия (кровь в моче) – изменение цвета мочи.
- инфекции мочевых путей.
Острый гидронефроз
- высокая температура (лихорадка) от 38 °C и выше.
- неконтролируемая дрожь (озноб).
Хронический гидронефроз
- те же симптомы, как при остром гидронефрозе (см. выше).
- никаких симптомов вообще.
- появляющаяся и исчезающая тупая боль в спине.
- больной может мочиться реже, чем обычно.
Когда стоит обратиться к врачу
- ощущаются сильные и постоянные боли
- есть симптомы, такие как высокая температура, свидетельствующие о возможной инфекции
- заметны нехарактерные изменения в частоте мочеиспускания
Диагностика Гидронефроза у детей
Ультразвуковое исследование . Микционная цистоуретрографияИзмерение скорости потока мочиинфекции мочевыводящих путей,, пузырно-мочеточниковый рефлюкс, меатальный стеноз.Измерение объема остаточной мочиизмерения объема остаточной мочиРентген почек, мочеточников и мочевого пузыряМагнитно-резонансная томография (МРТ)Видеоуродинамическое и Уродинамическое исследование.Почечное сканированиеРадиоизотопное сканирование почекБактериологическое исследование мочиМикроскопический анализ мочи Посев мочиАнализ суточной мочиУровень креатинина
Лечение Гидронефроза у детей
В чем заключается лечение гидронефроза? Фетальная хирургияХирургическое лечение мочеточниково-лоханочномХирургическое лечение с помощью робототехники
- Меньший послеоперационный дискомфорт.
- Меньшее количество шрамов и их маленький размер.
- Более короткий послеоперационный период пребывания в больнице (обычно от 24 до 48 часов)
- Более быстрое восстановление и возможность раньше вернуться к полной деятельности