Хориоретинальная дистрофия
Содержание:
- Лазерная коагуляция сетчатки – операция ППЛК
- Лечение недуга
- Кратко о патологии
- Степени и причины патологии у детей
- Народные средства в лечении дистрофии сетчатой оболочки
- Общая симптоматика патологии
- Народные средства
- Как ставится диагноз?
- Профилактика
- Причины возникновения
- Причины возникновения, группа риска
- Дистрофия по типу «след улитки» на сетчатке глаза
- Диагностика
Лазерная коагуляция сетчатки – операция ППЛК
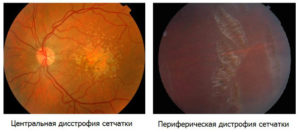
Лазерная коагуляция сетчатки применяется при периферических и центральных дистрофиях сетчатки, сосудистых поражениях, при некоторых видах опухолей. Также лазерная коагуляция сетчатки предотвращает развитие дистрофий и препятствует отслоению сетчатки, эффективна как профилактика прогрессирования изменений на глазном дне.
Данный вид лечения является единственным и безальтернативным при изменениях на сетчатке глаза, «решетчатой» дегенерации сетчатки, дистрофии («след улитки»), при сосудистых заболеваниях глаз, например, диабетические изменения на сетчатке, связанные с сахарным диабетом, тромбозе центральной вены сетчатки, ангиоматозе, возрастной макулодистрофии, сосудистой патологии вен (ДРП, тромбоз).
Лазерная коагуляция сетчатки — амбулаторная процедура. В ходе лечения применяется местная капельная анестезия. Она легко переносится пациентами разного возраста и не оказывает нагрузку на сердце, сосуды и другие органы. Лазерная коагуляция сетчатки занимает около 15-20 минут. После небольшого отдыха и осмотра врача пациент возвращается домой, продолжая вести свой обычный образ жизни.
Принцип лечения при помощи лазерной коагуляции основан на том, что лазерное воздействие ведет к резкому повышению температуры, что вызывает коагуляцию (свертывание) ткани. Благодаря этому операция проходит бескровно.
Лазер обладает очень высокой точностью и используется для создания сращений между сетчаткой и сосудистой оболочкой глаза. В ходе проведения лазерной коагуляции на глаз пациента ставится специальная линза. Она позволяет излучению полностью проникнуть внутрь глаза.
Хирург имеет возможность контролировать ход операции через микроскоп.
- Укрепление сетчатки при помощи лазера позволяет избежать вскрытия глазного яблока и происходит бесконтактно, что исключает возможность инфицирования.
- Благодаря особенностям лазерного лечения вмешательство проходит бескровно.
- Такое лечение не требует общей анестезии, а значит, организм избегает лишнего стресса.
- Лазерное лечение проходит в режиме «одного дня», восстановительного периода как такового нет.
Периферическая профилактическая лазерная коагуляция сетчатки
Периферическая профилактическая лазерная коагуляция сетчатки – это процедура укрепления периферической зоны сетчатки, направленная на профилактику возникновения отслоения сетчатки.
Дистрофия сетчатки часто приводит к микроразрывам в этих зонах и появлению отслоения сетчатки, которая плохо поддается лечению и может привести к необратимой потере зрения.
ППЛК позволяет предупредить отслоение сетчатки, таким образом сохранить зрение.
https://www.youtube.com/watch?v=aIPQTq0j35U
В основе метода периферической профилактической лазерной коагуляции лежит обработка лазером истонченных участков сетчатки. При помощи излучения лазера выполняется так называемое «припаривание» сетчатки в слабых местах, и вокруг разрывов образуются спайки сетчатки с подлежащими тканями.
Основной целью ППЛК является именно профилактика – снижение риска возникновения осложнений, а не улучшение зрения. Каким именно будет зрение после операции, во многом зависит от того, имеются ли сопутствующие заболевания глаз, влияющие на возможность хорошо видеть.
Данная процедура выполняется за 1 сеанс, без госпитализации и в режиме «одного дня», под местной капельной анестезией. В этот же день пациент возвращается домой, продолжая вести привычный для себя образ жизни.
Показания для проведения ППЛК
Как показывает статистика офтальмохирургов, перед проведением лазерной коррекции зрения около 60% пациентов нуждаются в укреплении сетчатки. Метод ППЛК применяется в медицине уже более 40 лет и в настоящее время офтальмологи не представляют, как можно обойтись без этого уникального способа.
Периферическая дистрофия сетчатки – одна из основных причин отказа беременным женщинам в естественных родах и рекомендации кесарева сечения. При средней и высокой степенях близорукости сетчатка истончается и растягивается. В связи с этим увеличивается риск разрыва и отслоения сетчатки во время родов.
Однако, сейчас эта проблема решается с помощью укрепления сетчатки до родов методом ППЛК. После проведения такой процедуры сетчатка укрепляется, предохраняется ее растяжение и отслоение.
Вовремя выполненная процедура ППЛК дает женщинам с проблемной сетчаткой возможность самостоятельного радоразрешения.
Врачи рекомендуют проведение периферической профилактической лазерной коагуляции до 35-й недели беременности.
Оценка статьи: 4.6/5 (150 оценок)
Лечение недуга
Мы рассказали о гиперметропии 2 степени: что это такое, какие причины существуют для развития недуга и как проводится диагностика заболевания. Теперь остановимся на разработанных методах лечения:
Коррекция

Консервативная терапия хорошо помогает на первой и второй стадии развития недуга. В этом случае пациенту рекомендуется ношение корректирующих моделей очков и линз, которые подбираются офтальмологом с учетом всех особенностей проявления болезни у конкретного пациента.
Коррекция зрения выполняется в возрасте от трех лет, до этого момента процесс самостоятельной нормализации зрения еще продолжается. Пациентам в возрасте 40 лет могут назначаться очки или линзы для чтения.
Высокая степень гиперметропии у пациента требует применения другой терапевтической методики (лазерной коррекции или проведения операции).
Физиотерапевтическое лечение
При соблюдении советов специалиста хороший результат дает физиотерапия, при которой осложнения сводятся к минимуму. Могут применяться такие методики:
- Цветостимуляция (влияние на радужку глаза, сетчатку и хрусталик с помощью цветных световых импульсов);
- Лазерное воздействие, позволяющее устранить воспаление и улучшить микроциркуляцию крови и глазной жидкости;
- Методика электронейростимуляции, помогающая улучшить питание зрительных органов;
- Специальный вакуумный массаж, стимулирующий обменные процессы и кровоснабжение глаз;
- Ультразвуковая терапия, с помощью которой обеспечивается усиленное кровообращение и регенерация тканей, заметно улучшаются процессы гидродинамики зрительных органов.
Лазерное лечение
Такая коррекция выбирается после достижения пациентом 18 лет. Это безболезненный метод терапии, позволяющий вернуть зрение даже при высокой степени развития заболевания. Процедура может выполняться только после обследования пациента, если не существует противопоказаний к проведению вмешательства. Во время процедуры корректируется форма роговицы глаза и обеспечивается нормальная рефракция с фокусировкой изображения на сетчатке.
Оперативное лечение
Если терапия с помощью лазера противопоказана или применение этой методики не обещает положительного результата, прибегают к разным способам оперативного лечения:
- Удаление биологической линзы человека и ее замена на ИОЛ (лансэктомия);
- Установка мягкой положительной линзы пациенту – своеобразных «внутриглазных очков» (гиперфакия);
- Восстановление функциональности и коррекция формы роговицы (метод кератопластики).
Кратко о патологии
Среди взрослых людей распространенность этого явления составляет 35-45%. Часто оно наблюдается у подростков. Дальнозоркость требует напряжения аккомодации, поэтому человек видит изображение в слегка размытом виде. При дальнозоркости сила преломляющего аппарата не соответствует переднезаднему размеру глаза. Это происходит потому, что такой аппарат слабый либо укорочена переднезадняя ось глазного яблока. Обе причины заставляют преломленные лучи фокусироваться позади сетчатки. Физиологическая дальнозоркость, а это +2+4 дптр, характерна детям, только что появившимся на свет. Явление объясняется маленьким продольным размером глаза. Далее, по мере роста, глазное яблоко увеличивается, доходит до нормальных параметров, и это приводит к исчезновению гиперметропии к 12 годам. Рефракция становится соразмерной. До завершения роста организма дальнозоркость констатируют у 50% людей.
Большинству людей с такой патологией до 35 лет слабость рефракции удается компенсировать регулярным напряжением цилиарной мышцы. Именно она дает возможность удерживать хрусталик в выпуклом состоянии и таким образом увеличивать его преломляющие свойства. Но с возрастом, ближе к 60 годам, происходит снижение способности к аккомодации. Компенсаторные возможности полностью исчерпываются. Это приводит к снижению четкости зрения вблизи и вдаль. И тогда уже развивается так называемая пресбиопоя — старческая дальнозоркость. Зрение таких людей можно корректировать с помощью очков с собирающими линзами.
Офтальмологи разделяют патологию на три степени: слабую (до +2 дптр), среднюю (до +5 дптр), высокую (свыше +5 дптр).
О признаках гиперметропии
Если речь идет о слабой степени дальнозоркости, то в юности она может никак не давать о себе знать. Хорошее зрение вдаль и вблизи сохраняется за счет напряжения аккомодации. При гиперметропии средней степени почти не нарушено дальнее зрение. Однако человек при работе на близком расстоянии быстро утомляется. Он жалуется на боль в глазных яблоках, зоне надбровья, переносицы и лба. Также зрительный дискомфорт проявляется тем, что человек видит перед собой расплывчатые изображения, у него при чтении сливаются буквы и строчки, что заставляет отодвигать газету или журнал подальше от глаз. При высокой степени дальнозоркости снижение зрения вблизи и вдаль выражено очень сильно. Пациент жалуется на чувство распирания в глазах, ощущение присутствия в них «песка». Возможны головные боли, быстрая зрительная утомляемость. Дальнозоркость средней и высокой степеней характеризуется также изменениями глазного дна.
Стоит отметить, что зрительная патология характеризуется тем, что часто сопровождается блефаритами, конъюнктивитами, халязионом. А причина в том, что люди невольно трут глаза и заносят инфекцию. У пожилых пациентов дальнозоркость является фактором, способствующим развитию глаукомы.
Степени и причины патологии у детей
Глазные врачи используют специальную классификацию детской гиперметропии. Существует три ее степени. Слабая гиперметропия диагностируется с показателем до 2 диоптрий; средняя — 2-5 диоптрий, высокая — свыше 5 диоптрий.
У маленького ребенка дальнозоркость слабой степени считается физиологической нормой. В большинстве случаев она с возрастом проходит сама, ведь по мере роста ребенка его глазное яблоко тоже увеличивается в размере. Оптический фокус при этом переходит на область сетчатки. Кроме природных особенностей формирования зрительного аппарата, развитие гиперметропии у ребятишек может быть обусловлено такими причинами: наследственностью, нарушением формы глазного яблока и работы системы рефракции, то есть способности глаз к преломлению света.
Если к десятилетнему возрасту гиперметропия слабой степени не пройдет, возникает необходимость лечения — подбора метода коррекции зрения. Именно этот возраст офтальмологи называют граничным в развитии зрительного аппарата. После него, если все пустить на самотек, терапия уже будет несвоевременной. Возникает риск развития амблиопии, так называемого „ленивого глаза” или косоглазия. Внимательность папы и мамы относительно зрения ребенка позволяет вовремя обнаружить патологию, сигналы неблагополучия и сходить на прием к детскому окулисту.
О признаках гиперметропии
Итак, какие тревожные знаки должны насторожить родителей? Каковы признаки патологии у малышей? Как правило, при слабой степени дальнозоркости дети длительное время не замечают проблем со зрением. Они ощущают определенный дискомфорт в глазах, что может делать их иногда раздражительными и даже агрессивными. Порой жалуются на головную боль, утомляемость, что должно послужить сигналом для проверки их зрения. Правильная терапия на этой стадии помогает избежать перерастания слабой степени патологии в среднюю и высокую.
Дети, страдающие дальнозоркостью, сильно напрягают свои глазки, чтобы хорошо видеть. Они могут прищуриваться, морщить лоб. Сначала глаза с проблемами справляются собственными силами, однако функция зрительных клеток со временем снижается, развивается спазм аккомодации — перенапряжение глазных мышц.
Народные средства в лечении дистрофии сетчатой оболочки
В качестве средства народной медицины применяют настой плодов софоры японской. Настаивается лечебная жидкость не менее трех месяцев. Для приготовления настоя требуется 0,5 л водки, которую смешивают с 5о г японской софоры. Применять одну чайную ложку настоя на рюмку воды, три раза в день.
Обнаружив патологию в сетчатке глаза, необходимо провести процедуры, целью которых станет ее укрепление. Иначе в момент напряжения появляется риск отслойки. В свою очередь отслойка требует срочного хирургического вмешательства
Важно, что отслоение сетчатки может произойти в неподходящий момент, когда квалифицированная помощь окажется недоступна. Поэтому гораздо лучше избегать подобного развития событий
Отслоение сетчатки занимает одно из первых мест среди причин для получения инвалидности. Примерно 70% пациентов, пострадавших от данной патологии, — это люди, имеющие работоспособный возраст.
Чтобы замедлить развитие болезни и улучшить обменные процессы в сетчатой оболочке офтальмологи советуют осуществлять прием поливитаминов в сочетании с сосудорасширяющими средствами.
Известно, что чтобы сетчатая оболочка глаза функционировала как положено, нужен лютеин. Человеческий организм самостоятельно его не вырабатывает, что свидетельствует о необходимости восполнять его недостаток из продуктов питания. Лютеином богаты продукты, имеющие зеленый цвет: перец, шпинат и т. д.
Лютеин является отличным природным антиоксидантом, оказывающим препятствующее действие для процесса разрушения сетчатки. Кроме того, он противодействует созданию свободных радикалов.
Общая симптоматика патологии
Вне зависимости от причин возникновения и классификации выделяют общие признаки и симптомы заболевания. Среди наиболее выраженных и распространенных из них следующие:
- Сужение зрительного поля. Пациент способен различать предметы, расположенные только в центральной области его поля зрения. При этом для определения периферии ему приходится поворачивать голову. На поздних стадиях данный симптом дистрофии сетчатки трансформируется в так называемое тоннельное зрение.
- Никталопия. При периферической дистрофии наиболее вероятно повреждение так называемых палочек, в связи с которым прогрессирует ночная слепота или существенное ухудшение качества зрения в темноте или в темное время суток.
- Возникновение скотом (цветных и черных пятен). Данные дефекты на ранних этапах могут быть незаметны, поэтому определить их наличие удается лишь с помощью специализированного профессионального инструментария. В тяжелых случаях обычно наблюдается выраженное искажение изображения.
- Метаморфопсия. Данный признак характеризуется изменением восприятия размеров окружающих предметов и их контуров.
Другие выраженные признаки:
- Уменьшение остроты и качества зрения (может возникнуть симметрично и асимметрично);
- Появление и прогрессирование пелены, тумана перед глазами;
- Оптические эффекты, “мушки”, мерцания, “молнии”;
- Повышенная утомляемость, быстрая усталость (нередко усталость глаз наблюдается постоянно);
- Искажение зрительного восприятия предметов и окружения;
- Искажение восприятия цветового спектра.
На ранних стадиях выявить заболевание удается редко. Как правило, такая практика наблюдается при плановых осмотрах и случайном обнаружении повреждений сетчатки. По мере прогрессирования симптоматика дистрофии становится более выраженной и болезненной, качество зрения и зрительного восприятия стремительно падает без возможности полного восстановления. Шансы на купирование патологии без тяжелых последствий становятся меньше при ее обнаружении на более поздних этапах развития.
Народные средства

Травяные отвары — известные помощники в борьбе с гипермертропией
Народные методы и разные средства бывают весьма эффективны. Не зря ими пользовались наши дедушки и бабушки, ведь в прошлые времена о лечении глаз официальной медициной они и не слыхивали, да и само понятие офтальмология им было неизвестно. Есть здесь только одно «но». Прежде, чем начать какое-либо самолечение с использованием народных методов, рекомендовано обсудить такое самолечение с лечащим врачом. По крайней мере, хуже от этого явно не будет. Ведь что главное? Не нанести вреда самому себе. Основное правило народного лечения гиперметропии заключено в умении одновременно расслаблять оба глаза и применении травяных отваров, которые иногда действуют так же эффективно, как и таблетки.
Достаточно полезны для лечения гиперметропии отвары, вот несколько достаточно простых народных методов:
На 2 стакана кипятка заварить 2-е столовые ложки очанки. Остужайте отвар 3 часа, потом процедите и пейте по половине стакана 4 р/день.
Засыпать столовую ложку листов черники на стакан кипятка. Остынет – процедите и пейте под утро и к вечеру по полстакана.
Заварить чайную ложку листочков черешни на 1 стакан кипяченой воды. Оставляем остывать, затем пьем по половине стакана в день.
Очень полезен сок из цитрусовых плодов
Его можно приобрести в любом магазине (важно, чтобы это был именно сок) или выжать его самостоятельно, разбавить кипяченой остывшей водой пропорционально 1 стакану сока на 2 стакана кипяченой остывшей воды. Употреблять по полстакана до еды
Важно не переусердствовать, норма — 3-4 раза в день
Также на глаза можно делать и примочки, используя плоды спелой черешни. Вечером нужно держать по 5 минут ломтики сырого картофеля.
Как ставится диагноз?
При появлении вышеперечисленных симптомов необходимо обратиться к врачу-офтальмологу. В дальнейшем диагностику и лечение могут проводить и другие специалисты, включая ретинолога, офтальмохирурга, лазерного-хирурга офтальмолога.
Поставить диагноз можно только после проведения нескольких диагностических процедур.
- Визиометрия — метод исследования, позволяющий обнаружить близорукость, дальнозоркость и другие виды нарушения зрения. Снижение остроты зрения указывает на дегенеративные изменения сетчатки. Это классический и всем известный способ проверки зрения, при котором человек садится на определённом расстоянии от таблицы Сивцева и воспроизводит буквенные, числовые или ряды с изображениями. Потом требуется сделать то же самое, прикрывая поочерёдно каждый глаз.
- Периметрия — определение сужения полей зрения и появления слепых пятен. Когда «слабые места» выявляются, можно сделать вывод о локализации очагов поражения. Аналогичные проблемы можно обнаружить с помощью методов кампиметрии и сетки Амслера.
- Офтальмоскопия — изучение патологических изменений сетчатки. При данном методе диагностики специалист изучает глазное дно с помощью офтальмоскопа, предварительно расширив зрачок. Для исследования дальних участков сетчатки применяется трехзеркальная линза Гольдмана.
- Склерокомпрессия — просмотр самых отдалённых участков глазного дна. Этот метод является частью офтальмоскопии: во время процедуры врач аккуратно сдавливает склеру, чтобы сетчатка сместилась к центру.
- Инструментальные методы исследования: оптическая когерентная томография, электрофизиологические исследования.
Данные всех методов диагностики вносятся в карту пациента, после чего специалист может поставить окончательный диагноз, включая разновидность и степень дистрофии.
Профилактика
Профилактика заключается в простых рекомендациях, которые способен и должен выполнять каждый человек для предупреждения развития или прогрессирования заболевания:
Необходимо правильно организовать место для работы, обеспечив хорошее освещение и эргономичную мебель;
Трудовой процесс следует разделять на периоды интенсивной работы и отдыха, использовать специальные очки для компьютера;
Не следует забывать о важности правильного питания и роли, которую играют витамины для хорошего зрения человека (включать в свой рацион чернику и смородину, цитрусовые и свежую зелень, морковь и орехи, морепродукты, рыбу и оливковое масло хорошего качества);
Следует ограничивать время на просмотр телепередач, используя при этом перфорационные очки и делая упражнения для глаз время от времени;
Нужно помнить о пользе умеренных физических нагрузок и прогулок на свежем воздухе, обеспечивающих нормальное кровообращение, питание зрительных органов и насыщение необходимым кислородом.
Причины возникновения
Точные причины происхождения периферической хориоретинальной дистрофии сетчатки не известен, заболевание способно развиться в любом возрасте и может быть как наследственным, так и приобретенным. Спровоцировать возникновение ПХРД могут следующие факторы:
- генетическая предрасположенность;
- нарушение рефракции;
- воспалительные процессы;
- травмы органов зрения;
- сахарный диабет;
- атеросклероз;
- повышенное АД;
- инфекционные заболевания;
- интоксикация организма.
Вышеперечисленные факторы приводят к нарушению кровообращения периферических участков зрительного аппарата, провоцируя нарушение вещественного обмена. В результате этого ткани не получают достаточного питания, истончаются и при воздействии вибраций, физических нагрузок или при погружении под воду могут разрываться.
Причины возникновения, группа риска
До 40% видов различной дистрофии сетчатки диагностируется у людей с той или иной степенью близорукости (миопии). На фоне дальнозоркости возникает не более 8% случае, а у людей с нормальным зрением этот показатель не превышает 2-5%.
Причины заболевания специалисты условно делят на 2 группы: местные и общие.
К местным причинам принято относить:
- близорукость;
- глазные травмы;
- воспалительные процессы, инфекции.
Среди общих причин, как правило, называют:
- генетическую предрасположенность;
- гипертонию, атеросклероз и иные патологии сосудов;
- сахарный диабет;
- интоксикации, отравления;
- ряд системных заболеваний.
«След улитки» — периферическая дистрофия, возникающая в любом возрасте. Ее опасность — отсутствие ярких проявлений на начальных этапах патологического процесса и высокий риск отслойки сетчатки при прогрессировании патологии.
Часто пациенты приходят к офтальмологу и описывают так называемую «занавеску» — пелену в поле зрения глаза. Это означает прогрессирование процесса с вовлечением центральных отделов сетчатки. Сохранить зрение на этой стадии поможет лишь операция, однако даже она не гарантирует полного его восстановления.
Поэтому люди, входящие в группу риска, должны особо тщательно следить за здоровьем глаз. Дважды в год необходимо в плановом порядке проходить офтальмологические обследования и при любых необычных проявлениях зрения срочно идти к врачу.
Дистрофия по типу «след улитки» на сетчатке глаза
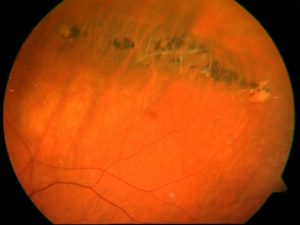
Дистрофия по типу «след улитки» относится к периферическим витреохориоретинальным дистрофиям сетчатки (ПВХРД).
Чаще всего патологическое состояние возникает по причине прогрессирующей близорукости при изменении сосудистого русла ретины.
Заболевание редкое, не распространено широко. Имеет 5 стадий развития и характеризуется дырчатыми дефектами на сетчатке. Чаще диагностируется в возрасте 15–25 лет.
Причины
Развитию болезни подвержены больные, в анамнезе которых имеется миопия. Это обусловлено увеличением длины глазного яблока, что приводит к натяжению сетчатой оболочки и ее истончению.
Решетчатая дегенерации возникает при наличии следующих причин:
- проблемы с кровообращением внутренней оболочки;
- инфекционные заболевания;
- интоксикация;
- накопление с возрастом продуктов распада обмена веществ;
- патологические состояния желез внутренней секреции.
Также решетчатая дегенерация формируется во время вынашивания плода и при сердечно-сосудистых патологиях.
Чаще диагностируется при миопии, сахарном диабете, травмах зрительного анализатора и воспалительных состояниях.
Симптомы
Для патологического состояния характерно возникновение дегенеративных очагов в виде лентовидных зон. Внешне они напоминают след улитки. Из-за истончения тканей ретины возможно образование больших круглых разрывов.
Дистрофический процесс четко очерченный в экваториальной зоне параллельно зубчатой линии. Он представляет собой скопление блестящих точек в виде лодочек.
Заболевание протекает практически бессимптомно. Обнаружить след улитки можно при очередном случайном осмотре пациента. Сами пострадавшие обращаются в больницу, когда уже произошел разрыв, поскольку в этом случае клиника заметна и ухудшается.
Клиническая картина:
- ухудшается зрительное восприятие;
- появляются мушки перед глазами;
- выпадают части поля зрения;
- возникают яркие вспышки;
- появляется завеса.
Дальнейшее прогрессирование болезни приводит к размытости и волнистости изображения, появлении теней в боковом отделе зрительного восприятия.
Диагностика
Диагностируется «след улитки» при полном осмотре сетчатки. Проводят оценку остроты зрения и цветовосприятия, обследование глазного дна и оптическую когерентную томографию.
Для изучения жизнеспособности клеток ретины и нервных окончаний проводят электрофизиологическое исследование. Иногда назначают ультразвуковое исследование.
Осложнения
Дистрофия по типу «след улитки» может привести к отслоению сетчатки. Это самое серьезное осложнение, происходящее при отсутствии лечения при возникновении ее разрыва.
https://youtube.com/watch?v=-20Z36G9ERM
В данном случае лазерное лечение малоэффективно. Врачам приходится прибегать к витреоретинальной хирургии.
Прогноз
Прогноз при экскавации сетчатки благоприятный, если удалось обнаружить заболевание, когда разрыва не произошло.
При разрыве прогноз хороший, если не произошла отслойка. В противном случае дефект может остаться, выражаясь в ухудшении зрительного восприятия.
Профилактика
Основной способ профилактики — следить за своим здоровьем. При наличии заболеваний, способных привести к дистрофии по типу «след улитки» проводить своевременное лечение и профилактику.
Также важно своевременно диагностировать патологическое состояние. Необходимо минимум 2 раза в год посещать офтальмолога и проверять зрительную систему
В особенности это касается пациентов с плохим кровообращением, заболеваниями сердечно-сосудистой системы, близорукостью и тех, кому более 45 лет.
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть. Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря…
Читать полностью Была ли статья полезной? Оцените материал по пятибальной шкале! (1 5,00
Диагностика
Диагноз устанавливается на основе сведений, полученных в ходе сбора анамнеза и проведения офтальмоскопии. Также большинство офтальмологов назначают проведение кампиметрии и исследование центрального зрительного поля. При сомнениях в постановке диагноза назначаются следующие инструментальные исследования:
- компьютерная периметрия;
- лазерная томография сетчатки;
- электроретинография;
- контрастное исследование глазного дна.
На ранних этапах заболевания медик может назначить специальные тесты, которые помогут выявить, насколько сильно у пациента искажено восприятие цвета и контрастность изображения.