Лимфаденит
Содержание:
- Профилактика
- Как распознать воспаление в домашних условиях?
- Лимфаденит симптомы
- Что такое регионарный лимфаденит?
- Шейный лимфаденит. Лечение
- Лимфаденит
- Основные клинические проявления
- Шейный лимфаденит
- Возможные симптомы лимфаденита
- Паховый лимфаденит
- Лимфаденит у детей
- Причины лимфаденита
- Причины лимфаденита у взрослых:
- Симптомы
Профилактика
Для того, чтобы избежать возможности образования лимфаденита, необходимо: своевременное лечение любых ранений кожи и хронической инфекции, соблюдение мер предосторожности для исключения получения травм. Поддерживать иммунитет на должном уровне и своевременно обращаться к врачу
Что касается питания, то следует не употреблять некоторые продукты, которые могут усилить воспалительную реакцию. Это мясо жирное и грубоволокнистое (особенно баранина и свинина) острое, соленое и копченое; молочные продукты. Способствует выздоровлению продукты, богатые витамином С
Поддерживать иммунитет на должном уровне и своевременно обращаться к врачу. Что касается питания, то следует не употреблять некоторые продукты, которые могут усилить воспалительную реакцию. Это мясо жирное и грубоволокнистое (особенно баранина и свинина) острое, соленое и копченое; молочные продукты. Способствует выздоровлению продукты, богатые витамином С.
Как распознать воспаление в домашних условиях?
Лимфаденит легко поддаётся распознаванию в домашних условиях. Он представляет собой выпуклости в области воспалённых лимфатических узлов. Их легко заметить визуально и при пальпации, прощупывании места расположения лимфоузлов (исключение – брюшной узел)
Важно прислушаться к телу и ощущениям, возможны другие симптомы:
- Боли при пальпации, при прощупывании и надавливании на место нахождения узла, к примеру, за ухом.
- Боли при повороте головы, конечностей и от других обыденных действий, которые ранее не вызывали дискомфорта.
- Повышенная температура тела, бывает общая и местная (горячий участок кожи).
- Покраснение воспаления и гипертрофированная сосудистая сетка.
- Частые головные боли.
- Симптомы простудной инфекции (насморк, болит горло, общая слабость).
- Отёки.
- Повышенный уровень выделения пота.
- Для женского пола характерны необычные выделения из влагалища.
- Потеря аппетита.
- Проблемы со сном.
- Обнаружение уплотнений при пальпации.
Воспаление лимфоузлов бывает единичным, когда задет единственный узел; групповым и глобальным, затронуты все либо большая часть узлов на теле.
При обнаружении лимфаденита пациент отвечает мысленно на вопросы:
- Сколько узлов воспалено?
- Какова плотность лимфоузлов: твёрдые или эластичные?
- Какова боль: хроническая, при пальпации либо отсутствует?
- Узлы подвижны или зафиксированы в определённом положении?
- С какой скоростью и насколько увеличились лимфатические узлы?
Медицинское исследование лимфаденита
Лимфаденит редко является основной болезнью пациента, это лишь симптоматика воспалений, протекающих в организме человека. До начала лечения врач задаёт пациенту вопросы, указанные выше, и на основании ответов назначает дополнительные исследования. Доктор проводит пальпацию и выписывает направления на:
- общий анализ мочи и крови;
- рентген;
- УЗИ;
- компьютерную томографию (направляют только в крайних случаях, процедура дорогостоящая, но результативная).
При невозможности определить причину воспаления узлов врач направляет больного на биопсию (чаще страдает шея). Процедура: специализированной полой иголкой с зубчиками берут анализ ткани лимфоузла и исследуют структуру клеток.
Проведение сложных процедур и исследований важно, так повышается качество и точность лечения, следовательно, результативность терапии и скорость выздоровления пациента
Лимфаденит симптомы
Клиника зависит от вида лимфаденита. Он бывает: хронический и острый, неспецифический и специфический.
Неспецифический лимфаденит вызывают стрептококки или стафилококки, их ядовитые вещества и продукты разложения тканей первичного очага. К первичному очагу относят гнойные раны, панариции, фурункулы, карбункулы, некроз костной системы, трофические язвы и другие процессы. Токсические вещества микроорганизмов попадают в организм через лимфу или кровь, а так же при контакте микроба с лимфатическим узлом как итог его повреждения. В таком случае данная патология – это первичное заболевание.
Если учитывать характер экссудата, то лимфаденит бывает серозным, геморрагическим, фибринозным и гнойным. Прогресс воспалительного процесса ведет к образованию деструктивных форм лимфаденита, таких как абсцесс и некроз, а когда причиной, приводящей к увеличению лимфатических узлов, является гнилостная инфекция, то они подвергаются гнилостному распаду. Начальная стадия лимфаденита характеризуется минимальным повреждением и слущиванием эпителия. Затем ткань лимфоузлов пропитывается серозной жидкостью и образуется инфильтрат. В заключительную стадию лимфаденита, клетки лимфы разрастаются в результате лейкоцитарной миграции.
При простом лимфадените очаг воспаления не распространяется дальше границ лимфокапсулы. А деструкция окружающих тканей приводит к паралимфадениту, что в свою очередь может вызвать гнойное воспаление, отличающееся от других форм более тяжелым течением заболевания.
Острый лимфаденит имеет следующие клинические признаки: увеличение лимфоузлов, головная боль, слабость, повышенная температуру тела, воспаление сосудов лимфатической системы. Степень выраженности симптоматики лимфаденита зависит от формы болезни и характера воспалительных процессов.
Серозный лимфаденит практически не влияет на общую картину заболевания, отмечается только клиника в месте увеличенного лимфоузла, которая, прежде всего, заключается в болезненности уплотнения при пальпации. Прогрессирование процессов лимфаденита ведет к деструктивным изменениям. Боль усиливается, кожные покровы в районе лимфатических узлов гиперемированы, при прощупывании узлов отмечается резкая болезненность. Четких границ уплотнений нет, они склонны к сливанию и образованию одного большого неподвижного элемента. Температура становится субфебрильной, больного беспокоят учащенное сердцебиение, сильная головная боль.
Хронический лимфаденит делится на первично-возникший, как результат проникновения в организм слабозаразной микрофлоры и на острый лимфаденит, который принял затяжную форму. Клиника этих форм лимфаденитов включает в себя следующие признаки: лимфоузлы плотные и безболезненные при пальпации, спаек не имеют. Часто их собственные клетки замещаются на соединительную ткань, это ведет к нарушениям лимфатического кровообращения, лимфостазам и обширным отекам.
Группу специфического лимфаденита составляют лимфадениты, возбудителями которых являются микобактерия туберкулеза, бледная трепонема и другие. Так лимфаденит при туберкулезе повторяет клинику основного заболевания. Поражаются, как правило, лимфатические узлы по периферии, у пациента отмечают их воспалительно-некротические изменения. Прогрессирует туберкулезная интоксикация организма, а именно: больной раздражён, быстро утомляется, аппетит снижен, показатели температуры тела колеблются от нормы до субфебрильных цифр.
Что такое регионарный лимфаденит?

Увеличение лимфоузлов происходит из-за укуса, царапины или попадания слюны животного в кровоток человека
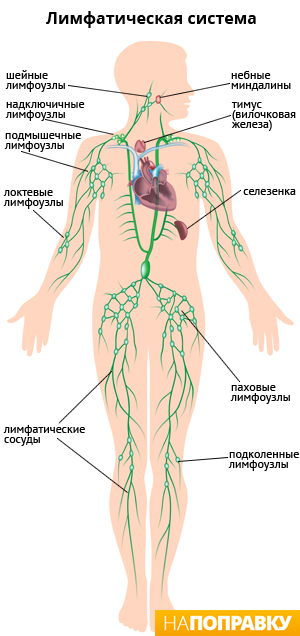
Регионарный лимфаденит – это патология, сопровождающаяся воспалением и увеличением в размерах регионарных лимфатических узлов, собирающих лимфу из различных участков тела. Она может затрагивать такие лимфоузлы:
- нижних конечностей: паховые и подколенные;
- тазовые: прямокишечные, маточные, вагинальные;
- живота: поджелудочные, желудочные, нижние диафрагмальные, печеночные, брыжеечные;
- грудной клетки: верхние диафрагмальные, грудные, межреберные, легочные, пищеводные, трахейные;
- верхних конечностей: подмышечные, локтевые, глубокие, поверхностные;
- шеи и головы.
Причины
В подавляющем большинстве случаев регионарный лимфаденит является следствием первичного септического воспаления. Патогенные микроорганизмы и вырабатываемые ими токсины попадают в лимфатические узлы вместе с кровью или лимфой или же через травмированные кожные покровы и слизистые оболочки. Спровоцировать болезнь в данном случае могут:
- стрептококки;
- стафилококки;
- синегнойная палочка;
- палочка Коха;
- кишечная палочка;
- пневмококки;
- ВИЧ;
- грибковые и паразитарные инфекции;
- вирусный мононуклеоз.
Помимо инфекций, привести к развитию лимфаденита могут:
- лимфома;
- метастазы в лимфатических узлах;
- инородные тела.
Симптомы
Симптомы регионарного лимфаденита могут включать в себя:
- отек и покраснение кожных покровов, являющиеся следствием борьбы иммунной системы с патогенной микрофлорой;
- ухудшение аппетита, упадок сил и головную боль, сопровождающие интоксикацию организма продуктами жизнедеятельности грибков, вирусов или бактерий;
- нагноение лимфоузлов, их расплавление;
- тахикардию, являющуюся следствием вовлечения в патологический процесс сердечно-сосудистой системы;
- газовую крепитцию, сопровождающуюся легким похрустыванием при надавливании на лимфатический узел;
- ограниченность движений
Шейный лимфаденит. Лечение
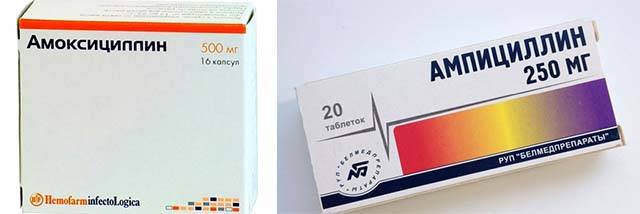
В зависимости от стадии заболевания, подбирается эффективное лечение лимфоденита шейных лимфоузлов. После врачебного осмотра пациент сдает кровь на анализ. Если в крови отмечается повышенное содержание лейкоцитов, судят об инфицировании организма. Вовремя диагностированный шейный лимфаденит хорошо поддается лечению. На начальных стадиях пациента, как правило, не госпитализируют. Лечение проводится амбулаторно.
Установив возбудителей воспаления, назначают антибактериальную терапию. Лекарственные препараты при шейном лимфадените инфекционной природы назначают в том случае, когда защитные силы ослаблены, и организм не противостоит чужеродным агентам. Если шейный лимфаденит спровоцирован ангиной и гриппом, то после лечения данных заболеваний лимфатические узлы возвращаются к норме.
Лечение гнойного лимфаденита заключается в хирургическом вмешательстве, в ходе которого врач вскрывает лимфоузел с гнойным содержимым, ликвидирует гной и дренирует рану.
Для восстановления иммунитета используют витаминные комплексы, минералы и препараты, повышающие защитные силы организма.
Лимфаденит
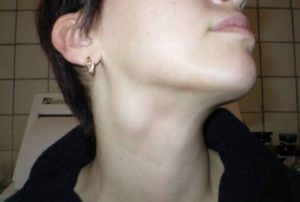
Чаще всего поражаются лимфатические узлы, расположенные под кожей в паху, в подмышечной впадине, на шее, под нижней челюстью, под затылком. Нередко встречается гнойный лимфаденит, при котором лимфатический узел постепенно расплавляется, превращается в скопление гноя.
Причины развития лимфаденита
причина развития лимфаденита – попадание в лимфатический узел болезнетворных микроорганизмов— стрептококков и стафилококков.
Чаще всего патология развивается в качестве осложнения другого гнойно-воспалительного заболевания, например, флегмоны (гнойное воспаление жировой ткани), панариция (гнойное воспаление пальца), кариеса и пульпита, ангины, остеомиелита (гнойное воспаление кости) и др.
Когда в организме появляется очаг гнойного воспаления, болезнетворные микроорганизмы проникают из него в лимфатические сосуды и достигают лимфатических узлов. Так как лимфатические узлы служат естественным иммунным барьером, здесь микробы задерживаются и могут вызывать воспаление. Так развивается лимфаденит. Может быть поражен один или несколько рядом расположенных узлов.
Признаки лимфаденита
При остром лимфадените возникает припухлость и покраснение на коже, боль. Если пораженный лимфатический узел находится на руке и на ноге, его воспаление приводит к нарушению движений.
Сам лимфоузел прощупывается под кожей в виде плотной шишки, он увеличен в размерах. При нагноении на месте узла возникает полость, заполненная гноем. Повышается температура тела.
Отмечается ухудшение общего состояния: озноб, недомогание.
Если организм не может справиться с инфекцией, а лечение отсутствует, острая форма лимфаденита переходит в хроническую. На некоторое время симптомы утихают. Боли проходят, температура тела снижается до 36,6-37⁰C.
Зачастую симптомы лимфаденита выражены настолько сильно, что основное заболевание, в результате которого развилось воспаление лимфатического узла, отходит на второй план.
Осложнения лимфаденита
Если лимфаденит сопровождается нагноением, то со временем несколько соседних лимфатических узлов расплавляются, на их месте образуется большая полость с гноем. При этом состояние больного ухудшается. При распространении болезнетворных организмов в жировую ткань, окружающую лимфатический узел, развивается ее гнойное воспаление — флегмона.
Осложнением лимфаденита может стать тромбофлебит — воспаление стенки вены и образование на ней тромбов.
При хроническом гнойном лимфадените может образоваться свищ — отверстие, соединяющее лимфоузел с поверхностью кожи. Во время обострений он каждый раз открывается, и из него выделяется гной.
Что можете сделать вы?
Хронический лимфаденит, особенно если он не сопровождается нагноением, может существовать в течение длительного времени. Во время обострений пораженный лимфатический узел увеличивается и становится болезненным, может повышаться температура тела. В остальное время симптомы отсутствуют.
Даже если воспаленный лимфатический узел не причиняет особых проблем, хронический очаг воспаления способствует снижению иммунитета и повышению риска аутоиммунных заболеваний. Поэтому лимфаденит в любом случае нуждается в лечении.
При возникновении симптомов заболевания нужно срочно обратиться к хирургу.
Что может сделать врач?
Обследование при лимфадените включает общий анализ крови, может включать ультразвуковое исследование и биопсию лимфатического узла (берут фрагмент ткани лимфатического узла при помощи специальной иглы и отправляют на исследование в лабораторию).
Если острый лимфаденит не сопровождается нагноением, то его можно лечить без операции. Врач назначает антибиотики, физиопроцедуры (УВЧ-терапия)
Очень важно устранить основной очаг воспаления, из которого инфекция проникла в лимфатический узел
https://youtube.com/watch?v=L91Xg2LENWc
При гнойном лимфадените всегда проводят хирургическое лечение. Во время операции вскрывают гнойник, удаляют из него весь гной, промывают его антисептиками и ставят дренаж на несколько дней.
При хроническом лимфадените также проводят хирургическое лечение: необходимо ликвидировать воспаленный лимфатический узел и другие очаги инфекции. Если имеется свищ, то его полностью иссекают. После операции назначают антибиотики.
Операции при лимфадените обычно проводят в стационаре.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Основные клинические проявления
Лимфаденит — это заболевание, для которого характерно сразу несколько симптоматических признаков. Чаще всего к ним относят следующие изменения лимфатических узлов:
- увеличение в размерах;
- болезненность при надавливании;
- зуд и жжение;
- нарушение функции конечности или органа;
- повышение местной температуры;
- покраснение, отёчность и изъязвление мягких тканей;
- формирование свищей с гнойным, кровянистым или прозрачным содержимым.
За время своей практики мне доводилось сталкиваться с бессимптомным течением недуга. Женщина 50 лет вернулась из длительного путешествия по странам Африки. В течение нескольких недель у неё наблюдалось увеличение подчелюстного лимфатического узла, который был безболезненный и деформированный. При этом поражённая ткань имела каменистую плотность, пришлось удалять образование хирургическим путём. После извлечения доктора были крайне удивлены: в узле находился клубок крепко сцепленных между собой паразитов, которые и стали источником бессимптомного течения недуга.
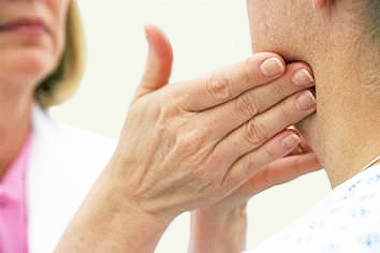
Шейный лимфаденит
Шейный лимфаденит – это воспалительное поражение лимфоузлов в области шеи. К его провоцирующим факторам относят возбудителей гриппа, ангины, тонзиллита, ринита и отита. Микробы, попадая в организм, пытаются поразить иммунитет человека, но защитная система лимфатических узлов блокирует и локализует их. В ответ на это, шейные лимфоузлы увеличиваются и уплотняются. А при прогрессировании шейного лимфаденита на первый план выходят другие клинические признаки. Больной отмечает головную боль, температуру тела выше 39°С, потерю аппетита и повышенную утомляемость. При своевременно начатом лечении шейного лимфаденита, припухлость полностью исчезает на 4-е сутки. Но если лимфаденит имеет острую или хроническую форму, симптоматическое лечение может несколько отличаться.
При острой разновидности болезни проявляются признаки сильного нагноения лимфоузлов, сопровождающегося высокой температурой и местными изменениями. Сначала уплотнение имеет вид большого фурункула, затем его границы становятся менее четкими и лимфатический узел теряет подвижность. Такая опухоль может перерасти в аденому или вызвать сепсис. Хроническая форма шейного лимфаденита склонна к рецидивам. Достаточным является перенеси на ногах незначительную простудную инфекцию и воспалительный процесс опять даст о себе знать. Кроме того, хронические уплотнения – это частый симптом туберкулеза легких.
Дети страдают воспаление шейных лимфоузлов при лимфадените достаточно часто, но серьезных последствий это, как правило, не несет. В анамнезе такого ребенка могут быть аллергия различной этиологии, заболевания щитовидной железы, патологические проявления соединительной ткани. Клинически лимфаденит проявляется симптомами интоксикации, бессонницей, отсутствием аппетита и сильным отек в области шеи, который не приносит малышу каких-либо болевых ощущений. При адекватном лечении шейного лимфаденита риск осложнений для ребенка минимален, в запущенных случаях это может вызвать миокардит, который проявляется вялостью и одышкой.
Возможные симптомы лимфаденита
Острый лимфаденит начинается достаточно ярко, с резкой болезненности и увеличения лимфатического узла, что не редко приводит к ограничению подвижности той части тела, рядом с которой образовался лимфаденит. Человека начинает беспокоить постоянная, тупая или ноющая головная боль, возникает общая слабость, возможно недомогание, повышение температуры тела.

Начальная стадия лимфаденита, шейных лимфатических узлов.
Серозный характер лимфаденита дает незначительное нарушение общего состояния больного. Появляется тупая боль в области регионарных лимфатических узлов; последние могут быть увеличены, достаточно плотные по сравнению со здоровыми и слегка болезненны при ощупывании, кожа над пораженными лимфатическими узлами не изменена. При дальнейшем прогрессирование воспалительной реакции в лимфатическом узле происходит деструкция лимфатической ткани с развитием гнойного расплавления и образованием некротизированной ткани.
При гнойном лимфадените боль бывает резкой, иногда дергающего характера. Кожа над воспаленным лимфатическим узлом гиперемирована (имеет ярко красную окраску, свидетельствующую о воспалении), при ощупывание выявляется болезненность. Если на начальных стадиях еще при серозном лимфадените лимфатические узлы не сливались между собой, то далее они сливаются между собой и окружающей тканями, становятся неподвижными.
Хронический неспецифический лимфаденит является результатом длительной хронической нелеченой инфекции. Хронический лимфаденит может протекать без выраженной симптоматики или вообще никак себя не проявлять. Обычно бывает небольшая субфебрильная температура около 37 градусов С, к которой человек со временем привыкает и не замечает, небольшая припухлость в районе пораженных лимфоузлов.
При аденофлегмоне, которая образуется за счет нелеченого гнойного лимфаденита, определяется разлитая гиперемия кожи, плотный, без четких границ отек с очагами размягчения. Температура тела поднимается до высоких цифр, появляется озноб, выраженное учащение сердцебиения, головная боль, выраженная слабость. До такого состояния данное заболевание доводить не стоит, потому что это может повлечь тяжелые осложнения.
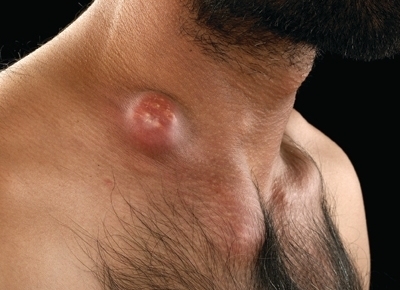
Гнойное расплавление надключичного лимфатического узла.
При появлении первых симптомов лимфаденита, таких как болезненность лимфатического узла, отеке, повышении температуры следует незамедлительно обратиться к врачу терапевту или хирургу. Данные специалисты помогут непосредственно определить причину лимфаденита и назначить правильное лечение либо дальнейшую диагностику. Под маской лимфаденита могут скрываться различные заболевания, такие как чума, туберкулез, различные опухолевые процессы. При опухолевых процессах, как правило, увеличивается группа лимфатических узлов, они бывают очень плотные на ощупь, не подвижны и зачастую безболезненны. При чуме, туберкулезе и туляремии, кроме воспалительного процесса как при лимфадените, будут и другие специфические проявления данных заболеваний. Отличить воспалительный лимфаденит от специфического бывает достаточно трудно, поэтому самодиагностика может привести к печальным последствиям.
Паховый лимфаденит
Причиной пахового лимфаденита служат различные инфекции, грибковой, бактериальной и вирусной этиологии, злокачественные процессы малого таза и брюшной полости, фурункулы, трофические язвы и абсцессы ног. Прием определенных лекарств тоже может вызвать паховый лимфаденит.
Анатомически паховые лимфоузлы участвуют в механизме поступления лимфы в область ягодичных мышц, брюшной стенки, анального канала, половых органов и нижних конечностей. Согласно этому, лимфатические узлы паховой зоны подразделяют на три вида: верхние лимфоузлы (ягодицы и брюшная полость), средние лимфоузлы (задний проход, половые органы и промежность) и нижние лимфоузлы (нижние конечности). Воспалительный процесс может захватывать как один лимфоузел, так и их группу. Бывает серозный лимфаденит, протекающий без образования некроза определенных участков уплотнений, и гнойный лимфаденит, приводящий к абсцедированию лимфатического узла и прилежащих к нему тканей.
Клиника пахового лимфаденита разнообразна. Лимфоузлы увеличиваются в размерах, отмечается боль, как в покое, так и при их пальпации. При ходьбе больные ощущают чувство дискомфорта внизу живота и резкую болезненность. К сопутствующим симптомам относят высокую температуру, слабость и озноб. Осложняется паховый лимфаденит локализированным отеком и гиперемией кожи. Это говорит о том, что в уплотнении образуется гной, который является главным фактором разрыва лимфоузла и выхода содержимого в межтканевое пространство.
Для острой формы пахового лимфаденита характерно внезапное начало воспалительного процесса, что проявляется в увеличении лимфатических узлов и сопутствующей этому симптоматики. Быстрое развитие воспаления переходит в образование флегмоны, которая приводит к некротическому распаду. Это чревато развитием сепсиса, поэтому требует немедленного медицинского вмешательства.
Женщины страдают паховым лимфаденитом так же часто, как и мужчины. Только у них лимфаденит возникает по причинам, связанным с анатомическими особенностями женского организма. Это могут быть кисты яичников, инфекции, вызванные грибами рода Кандида, рак органов малого таза. Патологический процесс при этом может спровоцировать образование лимфогранулем – язвочек небольшого размера, приводящих к развитию спаек и свищей, с гнойным отделяемым.
Мужчины же страдают воспалением лимфатических узлов по причинам, связанным с метастазами во внутренние и внешние половые органы, с венерическими и инфекционными заболеваниями. Так при образовании злокачественной опухоли, есть необходимость в оперативном лечении, потому что запускается механизм метастазирования новообразований в лимфоузлы. Скорость такого явления достаточно велика и может привести к усугублению состояния больного. В результате прогноз пахового лимфаденита неблагоприятный.
Дети подвержены увеличению данной группы уплотнений реже, чем взрослые. Это объясняется тем, что процент случаев заражения венерическими заболеваниями невелик и развитие онкологии паховой области у детей встречается не часто. К причинам, приводящим к детскому паховому лимфадениту, относят: внутриутробные инфекции, ослабление иммунной системы, нарушение тока лимфатической жидкости и микротравмы прилегающих тканей новорожденных. Эти факторы могут быть фатальными для малышей, так как приводят к ранней смертности и развивают сопутствующую патологию.
Клинические признаки пахового лимфаденита всех трех возрастных групп не имеют существенных различий и соответствуют перечисленным выше.
Лимфаденит у детей
Острый лимфаденит у детей протекает бурно, с ярко выраженной общей реакцией и местными симптомами. Нарушения общего характера, являющиеся симптомами интоксикации, часто выступают на первый план:
- озноб,
- повышение температуры тела,
- недомогание,
- снижение аппетита,
- головная боль.
Чем младше ребенок, тем более выражены клинические симптомы, в связи с чем родители чаще всего обращаются к педиатру. Хронический лимфаденит у детей является спутником длительно существующей хронической инфекции — одонтогенной (хронический периодонтит) или неодонтогенной (хронический тонзиллит, ринит, гайморит, отит и др.). По клиническому течению различают хронический гиперпластический лимфаденит и хронический в стадии обострения.
Причины лимфаденита
Возбудителями заболевания являются гноеродные микроорганизмы, проникающие в лимфатические узлы по лимфатическим сосудам из очагов острого или хронического гнойного воспаления (флегмоны, панариции и т.д), с током лимфы, крови или путём непосредственного контакта.
Лимфаденит явление вторичное. Первопричина лежит в той болезни, которая его спровоцировала. Распознать такую болезнь – дело довольно сложное, оно требует тщательного сбора анамнеза, изучения истории болезни и проведения необходимых диагностических мероприятий. В некоторых случаях установить причину довольно просто. Например, если лимфоузлы воспалены в одной области, то по ходу лимфотока следует искать и причину заболевания.
При наличии нагноения на руке вполне очевидно, что воспалятся подмышечные лимфоузлы, которые собирают лимфу с проникшими микробами с этой части тела. В свою очередь лимфатические узлы играют роль природного барьера, который задерживает микробы. При небольших нагноениях микробы полностью нейтрализуются самими лимфоузлами и они не воспаляются. Если же масштаб инфекции превосходит возможности лимфатических узлов, то они не справляются с ситуацией и воспаляются сами. В данном случае возникает лимфаденит, который приносит значительные неприятности пациенту, осложняя первичное заболевание.
Лимфаденит зачастую является спутником:
- фурункулов,
- карбункулов,
- рожистого воспаления,
- остеомиелита,
- тромбофлебита,
- трофических язв.
Увеличиваются лимфатические узлы при:
- ангине,
- тонзиллите,
- заболеваниях зубов,
- заболеваниях ротовой полости.
Подобная группа лимфаденитов называется неспецифической, поскольку вызвана болезнь обычной микрофлорой (стафилококками, стрептококками), которая все время существует около человека, активизируясь лишь во время неблагоприятных обстоятельств. Диагностика и лечение таких лимфаденитов наиболее просты, заболевание проходит при воздействии на первопричину.
Труднее определить причину специфических лимфаденитов, которая тщательно скрыта в организме. Например, лимфаденит может возникнуть как вторичное заболевание при:
- туберкулезе,
- актиномикозе,
- иерсиниозе,
- сифилисе,
- СПИДе.
Эти заболевания не очевидны, для их диагностики необходимо проведение ряда лабораторных анализов и т.п. Человеку, обнаружившему у себя увеличенные, как ему кажется без причины, лимфоузлы, необходимо срочно обратиться к врачу за уточнением диагноза.
Причины лимфаденита у взрослых:

Причины шейного лимфаденита:
Является по статистике самым распространенным лимфаденитом. Причина — грипп, тонзиллит, ангина, ОРЗ и другие инфекции.
Болезни ротовой полости также причастны к развитию воспаления узлов: кариес, гингивит, пародонтоз.
Подчелюстной лимфаденит:
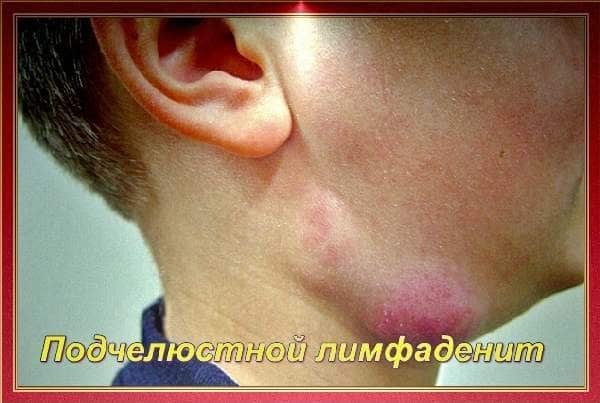
Как вы догадываетесь, причина — болезни рта (зубы, десны). Виновна и ангина, тонзиллит.
Паховый лимфаденит:
Причины лимфаденита в паху:
Венерические заболевания, вызванные различными микроорганизмами, инфекцией.
Лимфаденит подмышечный:
На приеме у врача всегда проверяют состояние узлов под мышками. Обычно у всех страшилки, если есть увеличение, значит рак. К сожалению иногда это правда (рак молочных желез).
Но они могут быть увеличены и при ангине, тонзиллите, кариесе. С током крови инфекция разносится по всему нашему организму и находит себе слабые места.
Околоушный лимфаденит:
Связан с болезнями уха, иногда после небрежного прокола уха, любой ранки.
Если вы заметили у себя воспаленный узел за ухом, не тяните, есть шанс заработать менингит в виде осложнения.
Мезентериальный лимфаденит:
Образуется брыжеечных узлах, расположенных в верхних путях дыхания, а также воспаление миндалин.
Лимфа — прозрачная жидкость, содержит лейкоциты (белые кровяные тельца). Основная их функция заключается в укрытии клеток, борющихся с болезнями организма.
Симптомы

При воспалении лимфоузлов на шее в первую очередь меняется размер самих желез. Неприметные защитные зоны начинают выделяться на теле и проступать в виде горошины. Серьезные или запущенные воспаления могут напоминать в размерах куриное яйцо (см. фото выше). Сам лимфоузел начинает менять свою структуру – он может становиться очень твердым и болезненным.
Если припухлость мягкая – скорее всего внутри начинается нагноение. Симптомы воспаления могут проявляться при употреблении пищи во время глотания. Болезненные проявления подтверждаются с помощью пальпации и возникновении покраснений в этих местах.
Общее состояние человека может значительно ухудшаться. Он начинает чувствовать слабость, повышенную температуру тела, апатию, головные боли.
Лимфаденит на шее у детей

Проблемы с железами могут возникать у детей любого возраста. Их организм быстрее растет и меняется, чем у взрослых.
Дети до 3 лет могут чаще всего беспокоят родителей увеличенными лимфоузлами, если речь идет о плановых прививках.
В таких случаях воспаление лимфоузлов на шее у ребенка является ответом иммунной системы на новые инородные тела в организме.
Частое воспаление узлов могут вызывать стандартные простудные и вирусные заболевания, которым легко поддаются дети в этом возрасте.
Воспаление лимфоузлов на шее у детей чаще всего проявляется в возрасте 5-7 лет. В этом возрасте их лимфатическая система еще не сформировалась окончательно, поэтому сигнализирует при любых отклонениях от нормы.

Чаще всего речь идет о простых микробах, вирусах или инфекциях, с которыми малыш борется каждый день. Это поможет ему укрепить иммунную систему, позволяя иметь крепкое здоровье в будущем.
Воспаление лимфоузлов на шее у ребенка может протекать медленно и безболезненно. В этом случае не нужно паниковать и прибегать к опасным манипуляциям: часто трогать и щупать его, греть или мазать народными средствами.
Лечение лимфоузлов на шее у детей должно проходить только под контролем врача. Только опытный специалист может поставить правильный диагноз и назначить комплексное лечение, если ребенок в нем нуждается.
Главная задача врача – выявить очаг воспалительного процесса и локализовать его. Именно локализовав очаги воспаления, состояние лимфоузлов на шее у детей придут в норму.
Самолечение и переживания в этом случае должны отодвигаться на последнее место, трезво и грамотно оценивая ситуацию вместе со специализированными докторами.