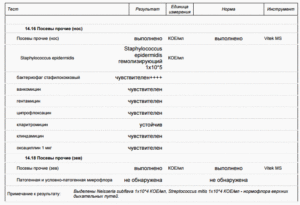
Как сдать и расшифровать мазок из уретры на флору и половые инфекции у мужчин?
Содержание:
- Что делать при появлении слизи?
- Какими методами выполняется анализ урогенитального соскоба
- Правила взятия мазка на флору
- Анализы на лептотрикс
- Что делать при появлении слизи?
- Микроскопия мазка из члена
- На какие инфекции берется ПЦР мазок
- Специфические уретриты
- Смешанная флора в мазке у женщин
- Бактерии и слизь в мазке
- Показания к взятию общего мазка
- Гонококки в урогенитальном мазке
- Трихомонады в мазке
- Расшифровка исследований
Что делать при появлении слизи?
Что делать, если в мазке увеличено содержание слизи, решает врач. Если вы сдали мазок, это означает, что вы уже посещали медицинское учреждение. А раз так, то результаты исследования будет интерпретировать доктор. Он оценит другие показатели, помимо слизи. Исходя из них, врач составит план диагностического обследования. Это могут быть:
- ПЦР на инфекционные заболевания, которые передаются половым путем
- бактериологический посев на флору с определением чувствительности к антибиотикам
- УЗИ почек и мочевого пузыря для выявления возможных конкрементов или другой органической патологии
Обязательно оцениваются клинические симптомы. Врач уточняет, имеются ли у пациента жалобы. Он проводит осмотр мочеполовых органов для выявления объективной симптоматики возможного заболевания. Только после установления причины патологии может быть назначено лечение. При наличии половых инфекций или неспецифических бактериальных процессов применяются препараты:
- антибиотики
- противогрибковые средства
- противовирусные препараты
- антипротозойные лекарства
Выбор зависит от того, какая инфекция обнаружена.
В случае, если гиперпродукция слизи вызвана физиологическими причинами или медицинскими манипуляциями, лечение не требуется.
Со временем показатели мазка нормализуются сами по себе. Если обнаружены конкременты в почках или мочеточниках, проводится их растворение препаратами, дробление ультразвуком или хирургическое удаление.
Способ лечения зависит от вида и размера камней. При наличии большого количества слизи в мазке, обращайтесь в нашу клинику. Наши доктора установят причину патологических изменений и подберут оптимальное лечение.
При появлении бактерий и слизи в мазке обращайтесь к грамотным венерологам.
Слизь в мазке – один из показателей, которые помогают оценить состояние урогенитального тракта пациента или пациентки.
Всем известно, что этот показатель присутствует как в норме, так и при отклонениях. Весомое значение имеют особенности выделений, их обильность и другие показатели, в которых необходимо разбираться.
Какие анализы рекомендуется сдавать при обнаружении отклонений, часто интересуются пациенты, и какой доктор может оказать помощь при выявлении отклонения.
Что значит появление выделений у мужчин, и всегда ли виновен инфекционный процесс?
Какими методами выполняется анализ урогенитального соскоба
После взятия биоматериала он направляется в лабораторию, где проводятся различные исследования.
Какие виды анализов можно выполнить при взятии урогенитального соскоба?
Могут проводиться исследования: бактериоскопия, определение чувствительности патогенной флоры к препаратам, ПЦР диагностика.
Бактериоскопия мазка
Микроскопия соскоба из урогенитального канала подразумевает предварительное окрашивание биоматериала с последующим исследованием в световой микроскоп.
Данный способ диагностики позволяет определить состав микрофлоры, ее кислотность и выявить наличие патогенных микроорганизмов – возбудителей заболевания.
По наличию эпителия, лейкоцитов и слизи в мазке доктор сможет высказать предположение о развитии воспалительного процесса.
Если в мазке обнаруживаются грибки рода кандида, трихомонады или гонорея, то диагноз молочница, трихомониаз и гонорея могут быть поставлены на основании микроскопического исследования.
Помимо весомых достоинств данный метод диагностики имеет ряд недостатков:
наличие опыта и соответствующей квалификации врача лаборанта
Важное значение имеет правильная подготовка мазка к изучению, а также соблюдение технологии проведения исследования;
ограничение возможностей диагностики, что является препятствием к обнаружению различных видов микроорганизмов;
бактериоскопия не может являться единственным методом исследования, на основании которого ставится окончательный диагноз.. Культуральный метод исследования урогенитального соскоба на инфекции
Культуральный метод исследования урогенитального соскоба на инфекции.
Данная технология предоставляет лаборанту больше возможностей для исследования биоматериала.
Например, с помощью культурального посева можно идентифицировать микроорганизмы по принадлежности к определенному штамму.
Урогенитальный соскоб, взятый для бак посева, позволяет проверить чувствительность инфекции на воздействие антибиотиков.
И выбрать тот препарат, который будет воздействовать на данную группу микробов.
Посев микроорганизмов производят на специальные для каждого вида возбудителей питательные среды.
Для посева используют пробирки или чашки Петри.
Помещают их с исследуемым биоматериалом в термостат и при оптимальных для роста и развития микроорганизмов условиях выдерживают в течение определенного времени.
По истечении необходимого промежутка времени выросшие культуры идентифицируют.
Данной методике свойственны некоторые недостатки:
- приходится долго ждать результаты;
- трудоемкость исследования;
- высокая стоимость анализа.
Несмотря на наличие недостатков, методика является самой достоверной и дает 100%-ные результаты.
ПЦР-диагностика урогенитального соскоба – это один из самых быстрых, достоверных методов исследования.
Среди достоинств методики следует назвать:
- Анализ позволяет обнаружить в биоматериале фрагменты генетического материала возбудителя.
- Благодаря высокой чувствительности методики удается обнаружить геном возбудителя даже при очень незначительных его количествах в организме. Поэтому технология ПЦР применяется с целью верификации диагноза на ИППП.
- Другим преимуществом исследования является высокая скорость диагностики.
- Исследование позволяет обнаружить даже таких возбудителей заболеваний, которые не могут быть обнаружены при использовании других методик.
- Исследование урогенитального соскоба, крайне редко дает ложноположительный результат.
- Универсальность методики позволяет проводить диагностику любых инфекций.
- Сроки изготовления результатов существенно сокращены и составляют от одного до двух дней.
ПЦР диагностика предполагает проведение качественного и количественного анализа.
Качественный анализ направлен на определение возбудителя в исследуемом материале.
Количественный метод проведения ПЦР дает сведения о концентрации микроорганизмов и составе микрофлоры.
Определение концентрации возбудителя при выполнении анализа важно:
- для оценки патогенной нагрузки;
- для выяснения пороговой концентрации патогена, который сможет спровоцировать развитие воспаления;
- для понимания врача в правильном ли направлении проводится терапия.
Правила взятия мазка на флору
Для того чтобы результаты были более информативными и достоверными, за 1-2 дня до сдачи анализа женщине следует соблюдать несколько условий. Во-первых, не вступать в половой контакт, не пользоваться лубрикантами, свечами и другими средствами для влагалища, не делать спринцеваний и не принимать ванную, во-вторых, выбрать такое время, когда не будет менструального кровотечения.
В-третьих, в день посещения гинеколога не желательно мыть наружные половые органы с использованием моющих средств, за исключением мыла. За два-три часа до взятия мазка не рекомендуется мочиться. Мазок на флору у женщины забирается стерильным ватным тампоном или специальным шпателем из трех мест – со слизистой оболочки влагалища, цервикального канала шейки матки и отверстия мочеиспускательного канала.
В норме у здоровой женщины в мазке должно определяться 95% лактобактерий. Эти микроорганизмы синтезируют молочную кислоту, с помощью которой поддерживается нужная кислотность и обеспечивается защита половых органов от проникновения инфекционных возбудителей.
У беременных женщин очень часто число лактобактерий снижается, что приводит к ослаблению естественной защиты организма и большей подверженности половым инфекциям
Именно поэтому мазок на флору важно делать при беременности
Помимо лактобактерий, нормальная микрофлора может содержать такие микроорганизмы, как гарднереллы и кандида, однако их количество должно быть небольшим. При снижении иммунной защиты из-за усталости, эмоциональных перенапряжений, беременности или различных заболеваний гарднереллы и кандиды начинают активно размножаться, что приводит к дисбиозу влагалища, развитию гарденреллеза и кандидоза.
Буквы V, C и U – это места, из которых производится забор мазка. V – от лат. «vagina» или влагалище, C – от «cervix» – цервикальный канал шейки матки, U – «uretra» – мочеиспускательный канал.
L – это «лейкоциты». Они встречаются как в норме, так и при патологии. При патологии их количество значительно увеличивается.Эп – это «эпителий». В некоторых случаях можно встретить «Пл.Эп.», что означает «плоский эпителий».Gn – это возбудитель гонореи (микроорганизм гонококк).Trich – возбудитель трихомониаза (микроорганизм трихомонада).
Также в мазке может присутствовать слизь, что свидетельствует о нормальном рН влагалища.Во многих лабораториях количество той или иной флоры отмечают знаком « ».
« » – незначительное количество;« » – умеренное количество;« » – увеличенное количество;« » – обильное количество.
Анализы на лептотрикс
Обнаружить лептотрикс совершенно не сложно.
Эту бактерию видно при микроскопии.
В большинстве случаев целенаправленное обследование на лептотрихоз не проводится.
Возбудителя выявляют в процессе проведения бактериоскопического исследования.
Мазок берут изо рта или влагалища у женщин.
В клиническом материале обнаруживаются грамотрицательные палочковидные бактерии.
Они образуют цепочки в виде чередующихся точек и тире.
В свою очередь обнаружение лептотрикса является поводом для более глубокого обследования пациента.
Потому что наличие этого микроорганизма является индикатором других заболеваний.
На фоне лептотрихоза очень часто выявляются:
1. Половые инфекции.
Приблизительно в 60% случаев вместе с лептотриксом при тщательном обследовании пациента обнаруживаются кандиды, уреаплазмы, трихомонады, хламидии или другие патогены.
Поэтому всем женщинам с выявленным лептотрихозом назначают мазок из уретры, влагалища и цервикса на венерические заболевания.
Для диагностики в основном используется ПЦР.
2. Бактериальный вагиноз.
Может быть диагностирован за счет одной только микроскопии, который дополняется аминотестом.
О бактериальном вагинозе говорят, когда лептотрикс и другая анаэробная флора значительно превосходит по количеству лактобактерий.
Дисбиозом влагалища считается состояние, когда число лактобацилл меньше 90%.
Для уточнения состояния биоценоза может назначаться посев или ПЦР.
3. Иммунодефицитные состояния.
Лептотрикс считается индикатором сниженного иммунитета.
Это связано с тем, что у большинства пациентов лептотрикс не вызывает симптомов и не размножается до такой степени, чтобы быть обнаруженным в ходе микроскопии.
Если же это происходит, вполне вероятно, что иммунная система дала сбой.
Она не может сдерживать размножение микроорганизма.
Поэтому у пациентов с выявленным лептотриксом часто берут анализы на ВИЧ.
Всем больным рекомендована консультация иммунолога.
Врач может назначить иммунограмму.
На её основании констатируется наличие или отсутствие иммунодефицита.
При необходимости в дальнейшем проводится иммунокоррекция.
Изредка для выявления лептотрикса используют ПЦР или бак посев.
Что делать при появлении слизи?
Что делать, если в мазке увеличено содержание слизи, решает врач. Если вы сдали мазок, это означает, что вы уже посещали медицинское учреждение. А раз так, то результаты исследования будет интерпретировать доктор. Он оценит другие показатели, помимо слизи. Исходя из них, врач составит план диагностического обследования. Это могут быть:
- ПЦР на инфекционные заболевания, которые передаются половым путем;
- бактериологический посев на флору с определением чувствительности к антибиотикам;
- УЗИ почек и мочевого пузыря для выявления возможных конкрементов или другой органической патологии.
Обязательно оцениваются клинические симптомы. Врач уточняет, имеются ли у пациента жалобы. Он проводит осмотр мочеполовых органов для выявления объективной симптоматики возможного заболевания. Только после установления причины патологии может быть назначено лечение. При наличии половых инфекций или неспецифических бактериальных процессов применяются препараты:
- антибиотики;
- противогрибковые средства;
- противовирусные препараты;
- антипротозойные лекарства.
Выбор зависит от того, какая инфекция обнаружена.
В случае, если гиперпродукция слизи вызвана физиологическими причинами или медицинскими манипуляциями, лечение не требуется.
Со временем показатели мазка нормализуются сами по себе. Если обнаружены конкременты в почках или мочеточниках, проводится их растворение препаратами, дробление ультразвуком или хирургическое удаление.
Способ лечения зависит от вида и размера камней. При наличии большого количества слизи в мазке, обращайтесь в нашу клинику. Наши доктора установят причину патологических изменений и подберут оптимальное лечение.
При появлении бактерий и слизи в мазке обращайтесь к грамотным венерологам.
Ссылки по теме:
Изменения в молочной железе при менопаузе ;Заместительная гормональная терапия при климаксе – все «за» и «против» ;Во сколько лет начинается климакс ;Кулинария — вечная муза человека ;
 Только у нас: Введите до 31.03.2020 промокод бонус2020 в поле купон при оформлении заказа и получите скидку 25% на всё!
Только у нас: Введите до 31.03.2020 промокод бонус2020 в поле купон при оформлении заказа и получите скидку 25% на всё!
Микроскопия мазка из члена
Основное исследование, которое назначают всем мужчинам с жалобами на воспалительные процессы пениса, это бактериоскопия.
Мазок окрашивают и изучают под микроскопом.
Иногда это делают без окрашивания (нативный препарат).
В ходе исследования врач может обнаружить:
- признаки воспалительного процесса;
- неспецифическую палочковую и кокковую микрофлору;
- грибки;
- возбудителей венерических инфекций.
Как правило, мазки окрашиваются по Грамму.
Реже проводят окрашивание калия гидроксидом.
Это необходимо для выявления грибковой инфекции.
Ещё реже мазок не окрашивают вообще.
Таким способом диагностируют трихомониаз.
Но у мужчин он при микроскопии выявляется очень редко.
О наличии воспалительного процесса говорит большое количество лейкоцитов.
По числу они преобладают над эпителиальными клетками.
Иногда в образце можно увидеть множественные бактериальные клетки.
Такая микроскопическая картина характерна для неспецифических уретритов или баланопоститов бактериальной этиологии.
Выявляются грамположительные или отрицательные бактерии.
Первые окрашиваются по Грамму в фиолетовый цвет.
Вторые становятся розовыми.
При окрашивании различными способами могут выявляться грибковые инфекции.
Если мазок берется именно с члена, а не с кожи паховой области, то наиболее частым «непрошеным гостем» среди грибковой флоры является кандида.
Лучше всего кандидоз диагностируется при окрашивании 10% раствором гидроксида калия.
Хотя грибковые клетки могут быть также обнаружены при окрашивании по Грамму, анилиновыми красителями, и даже в нативном мазке.
Кандиды присутствуют на члене в норме.
Но в мазках они не обнаруживаются до тех пор, пока не возникнет воспалительный процесс.
Его возникновение говорит о том, что популяция грибков достигла значительных размеров.
Только в этом случае грибковые клетки начинают попадать в поле зрения микроскопа.
При бактериоскопическом исследовании обнаруживаются два возбудителя венерических заболеваний:
- гонококк;
- трихомонада.
У мужчин значительно чаще микроскопическим методом диагностируется гонококковая инфекция.
Гонорея у них протекает бурно, с выраженными симптомами и значительными выделениями.
В этом случае в уретральном мазке врач легко может выявить возбудителя инфекции.
Он выглядит как расположенные парами кокки, окрашивающиеся по Граму отрицательно.
Диагноз может быть установлен только в том случае, если выявляются бактерии вне клеток и внутри них.
Если же выявляются только внеклеточные формы, то диагноз должен быть верифицирован с помощью других методов, например ПЦР.
Потому что в урогенитальном тракте иногда обнаруживаются непатогенные нейссерии, имеющие визуальное сходство с возбудителями гонококков.
Они обнаруживаются только вне клеток.
Тем не менее, в сочетании с клиническими симптомами чувствительность и специфичность микроскопии достаточно высокая.
Эти показатели могут достигать 100% при остром гонококковом уретрите у мужчин.
Значительно сложнее обнаружить в микроскоп трихомонаду.
Потому что эти бактерии вызывают острые воспаления в основном у женщин.
Тогда как у мужчин клиническое течение торпидное или бессимптомное.
И всё же трихомонада иногда обнаруживается в нативном мазке.
Это подвижные крупные клетки, имеющие жгутики.
Диагноз может быть установлен только в случае выявления подвижности трихомонады.
Она совершает толчкообразные движения, расталкивая расположенные рядом клетки эпителия и лейкоциты.
На какие инфекции берется ПЦР мазок
На сегодняшний день практически любой известный микроорганизм можно выявить с помощью ПЦР-диагностики.
Если вы не знаете, где сдать мазок в Москве, наш кожно-венерологический диспансер предлагает ПЦР-обследование более чем на 50 видов микроорганизмов.
Если вам трудно самостоятельно понять, на какое количество бактерий необходимо обследоваться в вашем конкретном случае, можно получить консультацию у наших специалистов – врача акушера-гинеколога или дерматовенеролога.
Вам могут быть предложены комплексные анализы на 12, 15, 6, 8, 10 инфекций, где берут мазок на бактерии определенной группы.
Например, комплекс 12 включает обследование на: хламидию, микоплазму (2 подвида), уреаплазму, гарднереллу, трихомонады, гонококк, кандиды, цитомегаловирус, папилломавирус (типы 16 и 18) и вирус простого герпеса.
Существует также комплекс из 6 инфекций кишечной группы: сальмонелла, 2 подвида кишечной палочки, шигелла, иерсиния псевдотуберкулеза, ОКИ-тест.
Если же вам необходимо сдать мазок в Москве недорого, вы можете выбрать конкретные инфекции, на которые будет проведено обследование.
В том случае, если вы проходили лечение по поводу определенного заболевания, также можно сделать анализ только на этот микроорганизм.
Специфические уретриты
В структуре венерических заболеваний воспаления мочеиспускательного канала занимают почетное первое место.
У мужчин – это наиболее частый дебют ИППП.
У женщин он, как правило, сопряжен с кольпитом или цервицитом.
Отдельной группой стоят гонококковые поражения.
Диплококк в течение недели (у женщин через 5-7, у мужчин через 2-3 дня) дает гнойные сначала скудные, затем обильные выделения, боли при мочеиспускании и жжение по ходу канала.
Без специфической терапии к гною примешивается кровь, мочиться становится практически невозможно из-за болевого синдрома.
В дальнейшем после преодоления острой фазы воспалительный процесс несколько стихает.
Начинает течь более вяло и медленно перетекает либо в хроническую форму воспалительного процесса, либо осложняется поражениями других органов мочеполового тракта.
- Хламидиями ежегодно заражается примерно 180 человек на 100 000 населения. Воспалительные изменения сопровождаются типичной клиникой (дизурия, выделения), которая часто осложняется орхоэпидидимитом и дает боль в мошонке, ее отечность и покраснение. Типично сочетание поражений уретры с асимметричным артритом (покраснением, отечностью, болями, нарушением подвижности) крупных суставов (голеностопного, коленного, локтевого) и конъюнктивитом (чувством песка в глазах, слезотечением), которые входят в синдром Рейтера. Для заражения актуальны все виды сексуальных контактов.
- У женщин хламидийный процесс сопровождают слизисто-гнойные выделения из уретры и влагалища, боли при мочеиспускании. Довольно рано присоединяется поражение канала шейки матки (эндоцервицит). При этом отечность и легкая ранимость шеечного канала определяет кровоточивость.
- Если за воспаление ответственна микоплазма, то расстройства мочеиспускания и выделения будут сочетаться у мужчин с баланопоститом, а осложняться артритом или эпидидимитом (воспалением придатков яичек).
- Трихомонада сохраняет за собой лидирующие позиции среди возбудителей уретритов, конкурируя (а нередко и сочетаясь в смешанной инфекции) с гонококками и хламидиями. Это единственная инфекция, которую нельзя подхватить при оральном сексе. Уретрит отличается выраженным зудом, скудными гнойными выделениями, которые налипают на наружном отверстии уретры.
- Уреаплазм довольно долго считали условными патогенами и предпочитали не лечить от них ни мужчин, ни женщин. Сегодня доказано, что из двух разновидностей этих микробов parvum не дает клиники, и лечиться от нее не нужно. Уреаплазма уреалитикум же, напротив, почти всегда вызывает воспаление уретры и требует специфической антимикробной терапии.
- Вирусные уретриты из разряда ИППП – это прежде всего результат работы вируса простого герпеса. У трети мужчин при таком происхождении поражений мочеиспускательного канала отмечаются расстройства и дискомфорт при мочеиспускании. А также имеются слизистые выделения.
- Кандиды – грибки с дрожжеподобным ростом, которые ответственны за микотические поражения. типичные белые с нитями мицелия или крошковидные выделения – характерная черта данного вида патологии. Нередко это сочетается с грибковым баланопоститом.
- У мужчин интерес представляют и уретриты, связанные с бактериями, которые у женщин вызывают бактериальный вагиноз. Это фактически инфекция уретры при дисбактериозе влагалища партнерши. Чаще всего возбудители – это гарднереллы. Но также могут быть лептотрихии, клостридии и мегасферы. У прекрасного пола они разрастаются при нарушении бактериального равновесия влагалища. Не вызывают собственно воспаления, но являются маркерами дисбиоза и облегчают заражение другими инфекциями. У мужчин же данные микробы по отдельности или в ассоциации способны вызывать воспалительные изменения мочеиспускательного канала. Инфекция в уретре у мужчин чаще всего вызывается гарднереллами 4 типа или клостридиями.
- Таким образом, инфекция уретры половая встречается не реже, чем при неполовом пути заражения неспецифическими возбудителями.
Смешанная флора в мазке у женщин
Если мазок показал наличие смешанной флоры, то это указывает на дисбаланс между неболезнетворными и патогенными микроорганизмами. Это значит, что во взятом материале содержатся лактобациллы, плоский эпителий, лейкоциты и другие микроорганизмы. Когда лактобактерий 95%, а условно-патогенных палочек 5% – это считается нормой, поскольку малое количество стафилококков не сможет навредить. Что показывает смешанный мазок на флору у женщин с другими показателями:
- Первая степень. Лейкоциты в норме, эпителиальных клеток и лактобактерий умеренное количество, но присутствует слизь. Это означает, что воспалений нет, иммунитет здоровый, микрофлора в норме, отсутствие патогенной флоры.
- Вторая степень. Урогенитальный мазок показал, что лактобактерии присутствуют наравне с дрожжевыми грибками и кокками. Лейкоциты в норме, но есть умеренная слизь. Такой показатель тоже считается нормой, но присутствует риск воспалительных заболеваний.
- Третья степень. Флора смешанная с преимуществом патогенных микроорганизмов. Наличие лейкоцитов, слизи и эпителия превышает нормальные показатели – у женщины в половых органах происходят воспалительные процессы.
- Четвертая степень. Мазок на микрофлору показал большое количество эпителия и слизи. В несколько раз превышена норма лейкоцитов, лактобактерий не обнаружено, а микрофлора представлена болезнетворными бактериями. Это показывает, что болезнь сильно запущена. Назначается лечение воспаления, после чего делается повторный мазок на флору.
Грибок Candida
Дрожжеподобные грибы Кандида – это микроорганизмы одноклеточные круглой или овальной формы, которые образуют бластоспоры (клетки почки), нити из удлиненных клеток (псевдомицелий) и некоторые споры с двойной оболочкой (хламидоспоры). Они нередко обнаруживаются во влагалище. Споры грибков Candida встречаются и у абсолютно здоровых женщин. Проявление мицелия показывает активный инфекционный процесс, вызванный молочницей или кандидозом. К первым симптомам заболевания относится зуд в интимной зоне, сухость влагалища, творожистые выделения, имеющие неприятный запах.
Кокковая флора у женщин
Во влагалищном содержимом кокковая флора присутствует постоянно. В некоторых случаях она требует внимания, когда на фоне воспаления микроорганизмов ее обнаруживается большое количество. Кокки по форме напоминают зернышки риса, поэтому в переводе с древнегреческого название соответствует слову «зерно». Количество этих бактерий возрастает во влагалищном секрете, когда прекращается или снижается выработка гормонов яичников – эстрогенов. Кокки являются антагонистами лактобактериям. При обнаружении коккобациллярной флоры следует задуматься о здоровье влагалища.
Слизь в мазке у женщин
Если все показатели в норме, то слизь в мазке не имеет особого значения. Картина меняется, если бактериоскопия показывает, что присутствуют другие бактерии. Слизь – результат выработки желез влагалища и цервикального канала, имеющая щелочную реакцию. Она выполняет важные функции, среди которых главное место занимает способность подавлять развитие болезнетворных бактерий. В зависимости от менструального цикла, густота и состав слизи меняется. Если выделяемое содержимое имеет ярко-розовый цвет, то это показывает на эндоцервицит (воспаление цервикального канала).
Бактерии и слизь в мазке
У женщин нередко обнаруживается повышенное содержание слизи в мазке без лейкоцитоза. Это может указывать на дисбактериоз влагалища.
В норме в половых путях обитает множество микроорганизмов. Но это должны быть преимущественно лактобактерии. Они выглядят как палочки.
По определенным причинам (перенесенные воспалительные заболевания, антибиотикотерапия, нарушение иммунитета) число лактобацилл может уменьшиться. Их место занимают другие микроорганизмы. Часто этот процесс не сопровождается воспалительной реакцией. Но он приводит к гиперпродукции слизи, неприятному запаху из влагалища, сухости и другим неприятным симптомам. Данное состояние называют не вагинитом, а вагинозом – по причине отсутствия воспалительного компонента заболевания.
В норме в мазке из влагалища обнаруживается большое количество грамположительных палочек. В мазке из цервикального канала бактерии отсутствуют. Отклонения от этих показателей на фоне увеличенного количества слизи свидетельствует о нарушении «чистоты влагалища». Степеней чистоты выделяют четыре:
1 – большое количество палочек;
2 – палочек много, но присутствуют и другие бактерии (кокки – шарообразные микроорганизмы);
3 – кокковой флоры много (больше, чем палочковой), может присутствовать лейкоцитоз;
4 – палочки отсутствуют.
Есть и другая классификация, в зависимости от изменений в мазке – наличия лейкоцитов и бактерий. По Jirovec выделяют 6 степеней чистоты влагалища.
- 1 – норма (грамположительные палочки и небольшое количество эпителия);
- 2 – много негноеродных бактерий без лейкоцитов;
- 3 – много гноеродных бактерий и лейкоциты;
- 4 – наличие гонококков;
- 5 – наличие трихомонад;
- 6 – наличие кандид.
Сегодня часто используется оценка биоценоза влагалища по такой классификации:
- нормоценоз – доминирование грамположительных палочек (лактобактерий);
- промежуточный мазок – присутствие грамотрицательных палочек и кокков, но лактобациллы доминируют;
- дисбиоз – лактобактерий мало или нет вовсе, есть ключевые клетки, может присутствовать много слизи;
- вагинит – много лейкоцитов, эпителия и слизи, разные бактерии, фагоцитоз (микроорганизмы внутри лейкоцитов).
При дисбиозе влагалища требуется 2 этапа лечения. Вначале проводится уничтожение антибактериальными препаратами «плохих» бактерий. Затем назначаются пробиотики для заселения влагалища «хорошими» бактериями.
Показания к взятию общего мазка
Взятие мазка может осуществляться по нескольким причинам. Среди которых:
- Плановый осмотр. Взятие у женщин общих мазков из вагины и уретры является обязательным при проведении плановых медицинских осмотров. Взятие проводится в гинекологическом кресле.
- При профилактических осмотрах в смотровом кабинете поликлиники или при обращении к гинекологу в женскую консультацию.
- При планировании беременности.
- Если необходим контроль после лечения половых инфекций, мазок берут после окончания приема последнего антибиотика;
- При наличии жалоб со стороны гинекологии.
Анализ общего мазка позволяет своевременно выявить проблемы, спровоцированные инфекцией у женщин.
Исследование мазков проводится, когда имеются подозрения на:
- гонорею;
- трихомониаз;
- молочницу (кандидоз);
- вагинит или вагиноз.
Взятие мазка проводится при наличии у пациентки:
- жалоб женщины на наличие выделений необычного характера: изменение цвета и структуры, присутствие специфического запаха;
- появления боли во время полового контакта;
- присутствие болезненных ощущений внизу живота;
- дискомфорта во влагалище.
Мазок берут вовремя и после курса антибиотиков с целью контроля эффективности лечения.
Обязательно на этапе планирования беременности.
Когда можно после приема антибиотиков брать контрольный мазок?
Врачи рекомендуют сделать контрольный мазок не ранее, чем через две недели после приема последнего антибиотика.
Если пройти обследование раньше, то можно результаты могут быть ложноположительные или ложноотрицательные.
Зачем берут общий мазок?
- Взятие мазка с профилактической целью необходимо, чтобы вовремя обнаружить патологический процесс.
- Перед походом в бассейн забор материала и исследование его на флору проводятся с целью предупреждения распространения инфекции среди населения.
- При гинекологических операциях наличие патогенной флоры может стать причиной распространения инфекции по организму и привести к печальным последствиям.
- Во время беременности и на стадии планирования проводят обследование женщин с целью предупреждения инфицирования плода и развития негативных последствий, как у новорожденного, так и у женщины.
В чем преимущества данного метода обследования?
- Взятие мазка у женщин происходит совсем не больно.
- Подготовка к анализу очень простая и не требует затрат времени.
- С помощью контрольных мазков можно следить за эффективностью терапии.
- Имеется возможность диагностировать урогенитальную патологию.
Единственным минусом забора материала может быть появление крови после взятия мазка из цервикального канала.
Гонококки в урогенитальном мазке
Гонорея выявляется преимущественно у мужчин.
Её обнаружение возможно практически со 100% вероятностью в случае взятия уретрального мазка при наличии выраженных клинических симптомов заболевания.
В то же время инфекция далеко не всегда диагностируется при взятии мазков у женщин.
Особенно, если это не уретральный, а вагинальный или цервикальный мазок.
Микроскопическая диагностика гонореи вообще не проводится у детей, женщин в менопаузе, а также в случае взятия орофарингеальных и анальных мазков.
Во всех этих случаях присутствует высокая вероятность попадания в образцы непатогенных нейссерий.
Эти бактерии выглядят в микроскоп точно так же, как гонококки, но при этом не являются возбудителями гонореи.
Наличие гонококков в урогенитальном отделяемом подтверждается при обнаружении бактерий, соответствующих одновременно трем критериям:
- отрицательное окрашивание по Граму (в розовый цвет);
- парное расположение бактерий бобовидной формы;
- наличие хотя бы некоторых бактерий внутри клеток.
При несовпадении хотя бы одного микроскопического признака диагноз не ставится.
Для его подтверждения требуется другой метод: ПЦР или культуральное исследование.
Трихомонады в мазке
Если гонорея является в большей мере мужской инфекцией, то трихомониаз следует считать женской.
Само название микроорганизма говорит о месте его обитания – влагалищная трихомонада.
У женщин эта патология встречается гораздо чаще, чем у мужчин (приблизительно в 2 раза).
У них она протекает тяжелее.
Симптомы более выражены.
Микроскопическим методом у мужчин этот микроорганизм не обнаруживается почти никогда.
А вот у женщин выявляется достаточно часто.
Для выявления трихомонад берутся мазки, которые не окрашиваются.
Потому что целью исследование является обнаружение живых микроорганизмов.
Трихомонады не являются бактериями.
Это простейшие жгутиковые микроорганизмы.
Они имеют крупные клетки с эксцентрично расположенным ядром.
При микроскопии выявляются живые подвижные трихомонады.
Они имеют жгутики и осуществляют толчкообразные движения, расталкивая соседствующие с ними лейкоциты и эпителиоциты.
Только выявление живых трихомонад может быть основание для установления диагноза.
Расшифровка исследований
Наличие в мазке болезнетворных клеток свидетельствует о развитии патологических отклонений в мочеполовой системе.
В зависимости от того, какие микроорганизмы присутствуют в биологическом материале, определяется заболевание:
- Бластоспоры. Незрелые клетки псевдомицелия показывают активное размножение возбудителей кандидоза (молочница).
- Увеличение ключевых (атипичных) клеток. Начинает разрастаться плоский эпителий, что свидетельствует об аномальных нарушениях в микрофлоре, появлении бактериального вагиноза.
- Лептотрикс или лептотрихии. Клетки вызывают дегенеративные изменения в эпителии и провоцировать кольпит (воспаление влагалища). Патогенные организмы могут сопровождать развитие хламидиоза, кандидоза, лептотрихиоза.
- Кокковая флора. В мазке могут находится гонококки, что свидетельствует о гонореи.
- Трихомонады. Патогенные клетки свидетельствуют о развитии половой инфекции – трихомониаза.
- Нити фибрина – свидетельство воспаления.
При исследовании мазка много внимания уделяется и детриту – отмершим клеткам. Вещество является неотъемлемой частью здоровой микрофлору, как у женщин, так и у мужчин. Оно состоит в основном из небольшого количества устаревших клеток эпителия. В случае увеличения подобного показателя речь может идти о воспалении в шейке матки или инфекционных патологиях, которые спровоцировали массовую гибель эпителиальной ткани.
Расшифровка результатов мазка на флору
Свидетельством патологии могут быть не только появление болезнетворных бактерий, но и изменения в количестве и качестве постоянного состава флоры.
- Уменьшение палочек Дедерлейна и повышение лейкоцитов говорит о снижении местного иммунитета, развитии воспаления в детородных органах.
- Изменения в клетках эпителия. Если плоский эпителий отсутствует, речь идёт об атрофии матке или цервикального канала. Увеличение подобных клеток свидетельствует о воспалительных процессах.
- Избыточное появление цилиндрического эпителия – инфекционные очаги в трубах матки, злокачественные опухоли в полости детородного органа или цервикального канала.
- Слизь в шейке матки. В норме заметных выделений из цервикального канала быть не должно. Если слизь имеется в большом количестве, речь идёт о сильном воспалении.