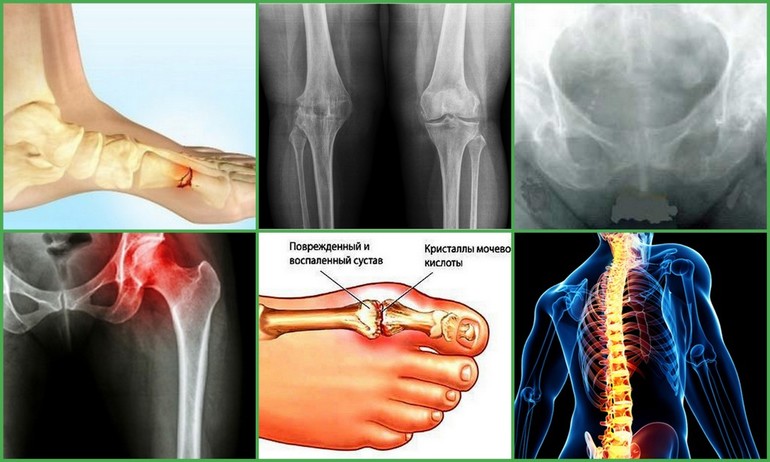
Аксиальный спондилоартрит
Содержание:
- Клинические проявления
- Методы диагностики ↑
- Симптомы спондилоартрита
- Классификация
- Лечение
- Что может спровоцировать развитие болезни? ↑
- Дифференциальная диагностика Болезни Бехтерева.
- Симптомы и особенности течения заболевания ↑
- Формы и степени
- Диагностика
- Рентгенографический и не-рентгенографический спондилоартрит
Клинические проявления
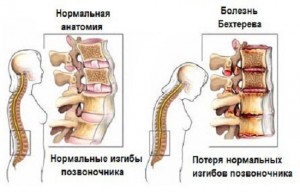
Заболевание развивается очень медленно, постепенно вовлекая в патологический процесс весь позвоночник, начинаясь снизу и распространяясь вверх. Первыми страдают суставы позвонков, соединяющие крестец с костями таза, после вовлекается поясничный отдел, далее грудной и также снизу вверх, а суставы шейных позвонков страдают в последнюю очередь. Если болезнь распространяется бессистемно, «против шерсти», и первыми страдают сочленения между шейными позвонками — это нехороший прогностический признак.
В большинстве случаев процесс разыгрывается «по нотам», с самого нижнего яруса. Крестец представляет монолитную кость, состоящую из физиологически сращенных позвонков, поэтому нарушение подвижности в крестцово-подвздошных суставах проходит практически незаметно. А вот поясничный отдел составлен из пяти позвонков, каждый из которых подвижен, и нарушение в суставах отвечает появлением боли, сначала незначительной и эпизодической, проходящей после приёма обычного диклофенака или вольтарена.
Боли появляются не во время движения, как при радикулите или артрите, а в покое, по ночам, ближе к утру. Но небольшая утренняя разминка может полностью избавить от боли. Пациент далеко не сразу замечает ограничения в движениях, но утренняя скованность ощущается, держится недолго и уходит до следующего утра.
Постепенно боль становится почти постоянной, уходя только после приёма препарата из группы нестероидных противовоспалительных.
Проблема с подвижностью ощущается уже в грудном отделе позвоночника, что влияет не только на гибкость, но и мешает глубоко дышать из-за сращений в позвоночно-рёберных суставах. Ограничение дыхательных движений приводит к застойным процессам в нижних отделах лёгких, особенно у курильщиков и сердечников. Но параллельно могут страдать бедренные, плечевые и суставы нижней челюсти, что отмечается примерно у каждого четвёртого пациента. А вот мелкие суставы кистей и стоп почти не участвуют в патологическом процессе.

Суставы отекают, припухают, у кого-то процесс воспаления краток, у кого-то продолжителен. Не происходит внутри сустава обычного для всех артритов процесса — нет разрушения хряща и кости, но это мало облегчает жизнь больному, потому что сустав также ограничен в подвижности. Могут локально болеть места прикрепления сухожилий крупных мышц к костям, но это всё-таки нечастое проявление ББ. Тугоподвижность суставов, что ощущается как утренняя скованность, включена в диагностические критерии заболеваний суставов ревматологической природы: ревматоидный артрит, артроз и болезнь Бехтерева.
Методы диагностики ↑
Осмотр и функциональные пробы
Пациент затрудняется наклониться вперед с вытянутыми руками и сомкнутыми вместе ногами.
Измеряют экскурсию грудной клетки во время дыхания на уровне 4 межреберья (по линии сосков), отмечают окружность грудной клетки при спокойном дыхании, на глубине вдоха и при максимальном выдохе.
Лабораторная диагностика
Общий анализ крови:
- ускорение СОЭ до 20 мм в час и более, на поздних стадиях болезни нормализуется;
- редкий признак — анемия и увеличение содержания лейкоцитов.
Биохимический анализ крови:
- умеренное повышение альфа-2- и гамма-глобулинов, гаптоглобина, серомукоида, сиаловых кислот, СРБ;
- при исследовании крови на ревмофактор – результат отрицательный.
Антиген гистосовместимости НLА В27 обнаруживается у 81-97% больных.
Рентгенологические признаки
На рентгенограммах позвоночного столба можно увидеть ряд характерных признаков:
- бочкообразный 1 позвонок;
- квадратные позвонки;
- повреждение суставов между позвонком и ребром.
Первый и самый важный признак болезни Бехтерева – нечеткость контуров костей, образующих подвздошно-крестцовое сочленение, расширение суставной щели.
Позже присоединяются эрозии и изъеденность контуров суставных поверхностей, сужение суставной щели. Параллельно указанным процессам развивается склероз околосуставных тканей, а в дальнейшем — анкилоз и заращение сустава.
Фото: рентгенограмма позвоночника при болезни Бехтерева
Вторым характерным признаком является образование мостиков из костной ткани между соседними позвонками, которые являются следствием оссификации межпозвоночных дисков.
Раньше этот признак проявляется на границе грудного и поясничного отделов позвоночника.
Квадратная форма позвонков образуется в результате деструктивных изменений в передней поверхности позвонков.
К менее значимым рентгенологическим признакам относятся:
- множественные эрозии, склероз и анкилоз лобкового симфиза, грудинно-ключичных и грудинно-ребеных суставов;
- костные наросты на седалищной кости;
- эрозии пяточной кости.
У детей из-за наличия зон роста, рентгенологическое исследование малоинформативно.
Симптомы спондилоартрита
Заболевание имеет много общих признаков с другими патологиями, отличающимися дегенеративно-воспалительным течением. Для спондилоартрита характерно медленное развитие процессов от пояснично-крестцовой области до шейного отдела позвоночника. Отличительные симптомы болезни Бехтерева:
- воспаление подвздошно-крестцового сочленения – сакроилеит;
- проблемы сгибания, разгибания позвоночника;
- заболевание радужной оболочки глаз – ирит.
Воспалительный процесс характеризуется:
- развитием болезни у мужчин молодого возраста;
- сильными болями в спокойном состоянии, уменьшающимися при движении;
- увеличением напряжения мышц с последующей их атрофией;
- ограничением подвижности позвоночника, заканчивающимся необратимой стадией, инвалидностью;
- изменением походки;
- сложностью поворота головы;
- нарушением функций дыхания;
- повышением температуры;
- ознобом;
- потливостью;
- слабостью.
По-своему проявляются симптомы болезни Бехтерева у женщин и детей. Характерные особенности воспалительного процесса:
- у мальчиков, чаще в возрасте от 9 до 16 лет, в начале недуга наблюдается периферический спондилоартрит с поражением тазобедренных, коленных суставов, в острой форме развивается воспаление связок, увеит – болезнь глаз;
- у женщин обострения чередуются с длительной ремиссией, чаще встречается недостаточность аортных клапанов, одностороннее поражение крестцово-подвздошного сочленения, гипохромная анемия.
Первые признаки
Опасность заболевания в том, что пациенты легкомысленно относятся к появлению проблем в поясничном отделе позвоночника. Они начинают беспокоиться, когда возникают симптомы скованности. Первыми признаком патологии становятся:
- появление болей в нижней части спины;
- поражение периферийных суставов, сопровождающееся повышением температуры;
- боли в области грудной клетки;
- снижение аппетита;
- потеря веса;
- общая слабость;
- припухлость суставов на верхних, нижних конечностях;
- ощущение твердости в области бедер, поясничного отдела позвоночника в утренние часы.
Воспалительный процесс продолжается длительное время, что усложняет его диагностику. Пациент обращается к специалистам поздно, при активном развитии заболевания, когда наблюдаются:
- усиление болей;
- неприятные ощущения в других отделах позвоночника;
- воспалительные процессы в оболочке глаз;
- сутулость;
- уменьшение подвижности позвоночника;
- напряженность мышц спины.
Болевой синдром
Болезнь Бехтерева характеризуется широтой и разнообразием проявления болей. Отличительный признак недуга – усиление ощущений во сне, утром, в состоянии покоя. Болезненный синдром появляется:
- сначала в пояснично-крестцовом отделе позвоночника;
- распространяется на грудные, тазовые сочленения;
- в ягодичных мышцах, отдается в бедро;
- в шейном отделе, сопровождается головокружением, нарушением координации как результата сдавливания сосудов при поражении позвонков;
- при жевании, когда воспаление достигло челюстно-лицевых суставов.
При развитии недуга болезненный синдром:
- усиливается при наклонах, поворотах, кашле;
- носит эпизодический характер или бывает постоянным, ноющим;
- из области поясницы иррадиирует в ноги;
- уменьшается от действия анальгезирующих, противовоспалительных лекарственных препаратов;
- затихает при активном движении, от применения горячей воды в ванной, душе;
- проявляется при спазмированных мышцах спины, грудной клетки;
- охватывает сердце – при появлении недостаточности клапана аорты;
- наблюдается в области почек при их поражении во время недуга.
Внепозвоночные симптомы
При болезни Бехтерева нередко наблюдаются внесуставные проявления. Среди первых признаков выделяются напряжения, спазмы в мышцах спины, шеи, груди. Отмечаются внепозвоночные симптомы заболевания:
- воспаление почек;
- патологии мочеполовой системы – развивается уретрит, цервицит;
- изменения на кожных покровах, ногтях, когда диагностирован псориатический спондилоартрит;
- поражения глаз, сопровождающиеся светобоязнью, слезотечением, покраснением, болью, нарушением четкости зрения.
К внесуставной симптоматике относятся результаты повреждения других систем организма, вызванные заболеванием:
- воспалительные процессы в тканях сердца – миокардит, клапанные пороки;
- повышение температуры как реакция на заболевание суставов;
- атрофия мышц ягодиц;
- общее недомогание;
- резкое похудение;
- одышка как результат ухудшения дыхания, вызванного скованностью грудной клетки;
- нарушение функции миокарда;
- фиброз верхних отделов легких;
- проблемы мочеиспускания;
- неврологические проявления.
Классификация
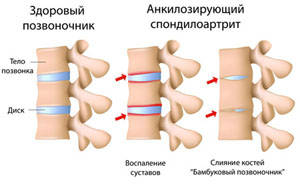 В современной медицине различают два вида данного заболевания: анкилозирующий спондилоартрит, именуемый также болезнь Бехтерева и серонегативный спондилоартрит.
В современной медицине различают два вида данного заболевания: анкилозирующий спондилоартрит, именуемый также болезнь Бехтерева и серонегативный спондилоартрит.
Рассмотрим, что же это такое более подробно. Анкилозирующий и серонегативный спондилит — разновидности одного заболевания, отличаются характером развития воспаления.
Для анкилозирующего характерно хроническое течение с медленным прогрессированием неподвижности суставов и срастания позвонков.
Распространяется данный тип заболевания на суставы позвоночника, полностью сокращая пространства между ними, обездвиживая тело человека, провоцируя затяжные приступы боли.
При том, воспаление происходит не в суставе, а в месте его скрепления с другими костями — в связках и сухожилиях, мышцах.
Название анкилозирующий происходит от явления анкилоз — срастания позвонков в неподвижные структуры.
Характер болезни похож по клиническим проявлениям на ревматический артрит, который распространяется не только на костную ткань, но и соединительную.
Серонегативные спондилоартриты (спондилиты) представляют собой группу заболеваний, схожих по клиническим проявлениям и патогенному свойству.
Оказывают поражающее воспалительное свойство на суставы и кости в области позвоночного столба и сами позвонки.
При серонегативном спондилите наблюдаются продолжительные или постоянные боли в спине, изменение осанки, нарушение опорной и двигательной функции позвоночника, затрудненное передвижение и дыхание.
https://youtube.com/watch?v=AsmUwQRN-jQ
Лечение
В лечении спондилоартроза используются три направления:
- физиотерапевтическое и санаторное лечение;
- медикаментозная терапия;
- хирургическое лечение.
Физиотерапевтическое лечение
Используются следующие физиотерапевтические методы:
- массаж;
- мануальная терапия;
- акупунктура;
- электроаналгезия;
-
электрофорез и фонофорез с НПВС, ГКС;
- скелетное вытяжение;
- бальнеотерапия.
Отдельно хотелось бы остановиться на массаже. Массаж, от которого хочется кричать и остаются синяки, не подходит для лечения данной патологии. Да и вообще, это не называется массажем!!! Это лишь способ зашибания денег дилетантами! Данная процедура должна быть в меру нежная, но достаточно глубокая, только в этом случае она принесёт положительный эффект.
Рекомендуется применять массаж только после осмотра врачом, так как при запущенных формах остеоатроза он может нанести вред, это же относится и к скелетному вытяжению.
Медикаментозная терапия
Для устранения болевого синдрома применяются:
- селективные и неселективные НПВС;
- наркотические аналгетики;
- внутрисуставное введение аналгетиков.
Препаратами выбора, для лечения болевого синдрома при спондилоартрозе, являются селективные нестероидные противовоспалительные препараты (мелоксикам, целекоксиб, немесулид), благодаря низкой гастротоксичности, что позволяет использовать их относительно продолжительным курсом.
Наркотические аналгетики используются крайне редко, при выраженном болевом синдроме. Наиболее часто применяется трамадол.
Введение препаратов в зону фасеток практикуется некоторыми школами вертебрологов, но ввиду инвазивности и технической сложности манипуляции, преимущество данного метода дискутируемо.
Снятие рефлекторного спазма с мышц, также является неотъемлемым компонентом медикаментозной терапии спондилоартроза, так как он усугубляет течение заболевания. Для этого применяются миорелаксанты центрального действия: баклофен, мидокалм, сирдалуд.
Использование препаратов, улучшающих питание хряща, позволяет восстановить его структуру и снять воспаление. Для этого используются хондропротекторы: стопартроз, терафлекс, дона.
Хирургическое лечение
В тяжёлых случаях для лечения спондилоартроза применяются хирургические методы лечения. Но это рассматривается как крайняя мера, когда консервативно помочь пациенту уже невозможно.
Показания:
- нарушение функции тазовых органов (недержание либо задержка мочи, кала);
- сужение позвоночного канала;
- потеря чувствительности в ноге;
- нестабильность позвоночника.
Виды операций:
- Фасектомия – удаление фасеточного сустава, при сдавлении им нервного корешка.
- Фораминотомия – расширение отверстия из которого выходит корешок.
- Ламинэктомия – удаление пластинки позвонка с целью декомпрессии нервного корешка и спинного мозга.
- Ламинотомия – тоже что и ламинэтомия, только пластинка не удаляется, а рассекается.
- Спондилодез – ряд операций в различных модификациях, направленные на стабилизацию позвонков.
Несмотря на то, что операция, в ряде случаев, является последней надеждой на восстановление качества жизни, она также сопряжена с серьёзными рисками, которые обязательно стоит обсудить с лечащим хирургом.
https://youtube.com/watch?v=44OUm98q4Lc
Что может спровоцировать развитие болезни? ↑
Существует две теории развития заболевания, которые объясняют важную роль антигена НLА в патогенезе:
Рецепторная
Антиген является рецептором причинного повреждающего фактора (бактерии, вирусы и др.). В ответ на образование комплекса, состоящего из антигена и причинного фактора, продуцируются Т-лимфоциты.
Эти иммунные клетки могут повреждать различные клетки или ткани, к которым присоединился антиген.
Молекулярной мимикрии
Согласно данному мнению, какой-либо повреждающий причинный фактор (бактериальный антиген) имеет сходные с антигеном НLА свойства и распознается Т-лимфоцитами.
В результате развивается иммунное воспаление, которое чаще начинается с поражения сочленений крестца и подвздошных костей, затем межпозвонковых, реберно-позвоночных суставов. В редких случаях повреждаются периферические дистальные суставы.
Спровоцировать возникновение заболевания могут:
- различные кишечные и мочеполовые инфекции;
- стресс;
- переохлаждение;
- гормональные нарушения;
- травма позвоночника.
Дифференциальная диагностика Болезни Бехтерева.
В первую очередь необходимо отличить от дегенеративных заболеваний позвоночника (ДЗП)—ОСТЕОХОНДРОЗ, СПОНДИЛЁЗ.
НЕОБХОДИМО ОБРАТИТЬ ВНИМАНИЕ НА СЛЕДУЮЩЕЕ:1. Болезнь Бехтерева в основном развивается у молодых мужчин, а ДЗП, несмотря на тенденцию к «омоложению» их в последнее время всё же преимущественно возникают после 35-40 лет.
2
При болезни Бехтерева боли усиливаются в состоянии покоя или при длительном пребывании в одной позе, особенно во второй половине ночи. При ДЗП, наоборот, боли возникают или усиливаются после физической нагрузки в конце рабочего дня.
3. Один из ранних признаков болезни Бехтерева — напряжение мышц спины, постепенная их атрофия и тугоподвижность позвоночника. При ДЗП ограничение движения наступает на высоте боли и развития радикулита, при снятии боли подвижность позвоночника восстанавливается.
4. Ранние характерные для болезни Бехтерева рентгенологические изменения в крестцово-подвздошных суставах позвоночника не встречаются при ДЗП.
5. При болезни Бехтерева часто наблюдается повышение СОЭ в анализе крови, другие положительные биохимические признаки активности процесса, чего не бывает при ДЗП.
Необходимо отличать начальную суставную форму болезни Бехтереватакже отРевматоидного артрита(РА).
НУЖНО ПОМНИТЬ:1. РА чаще страдают женщины (75% случаев).
2. При РА чаще происходит симметричное поражение суставов (преимущественно суставов кисти), а при болезни Бехтерева наблюдается очень редко.
3. Сакроилеит (воспаление крестцово-подвздошных суставов), поражение грудиноключичных и грудинорёберных сочленений исключительно редко встречаются при РА, а для болезни Бехтерева весьма характерны.
4. Ревматоидный фактор в сыворотке крови встречается у 80% больных РА и лишь у 3-15% больных болезнью Бехтерева.
5. Подкожных ревматоидных узелков, встречающихся при РА в 25% случаев, не бывает при болезни Бехтерева.
6. HLA-27 (специфический антиген, обнаруживающийся при исследовании крови) характерен только для болезни Бехтерева.
Симптомы и особенности течения заболевания ↑
Впервые симптомы заболевания были описаны Владимиром Бехтеревым в 1892 году.
Основными проявлениями болезни являются:
- воспаление мест прикрепления сухожилий и связок к костям;
- воспаление костей;
- синовиит (воспаление оболочки сустава).
Основные этапы течения анкилозирующего спондилоартрита :
- На первых этапах формируется лимфо- и макроцитарная инфильтрация, после чего развивается фибропластический процесс и образуется фиброзная рубцовая ткань.
- Образовавшиеся рубцы, в свою очередь, кальцифицируются и превращаются в костную ткань.
- Завершением патологического процесса является формирование анкилоза суставов скелета и окостенение связочного компонента позвоночника.
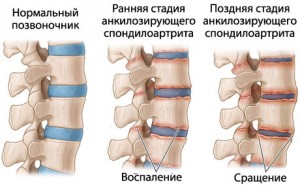
Симптомы у женщин и у мужчин
Начало заболевания обычно отмечается до 40 лет и чаще у мужчин.
На ранней стадии появляются характерные симптомы:
- боль в пояснице и в крестце, которая усиливается под утро и уменьшается во второй половине дня при движениях;
- боли в ягодице, иррадиирующие в заднюю поверхность бедра;
- ощущение скованности в пояснице, которое более заметно в утреннее время и уменьшается после горячего душа или после выполнения физических упражнений;
- боли в груди, возникают при вовлечении реберно-позвоночных суставов, усиливаются при глубоком вдохе, кашле чихании;
- напряжение мышц спины;
- уплощение поясничного изгиба.
Положительные клинические тесты: болезненность при поколачивании по крестцу, надавливании на подвздошные кости.
Указанные симптомы у 30% больных сопровождаются клиникой острого переднего двустороннего увеита (воспаление сосудистой оболочки глаза), который длится 1-2 месяца.
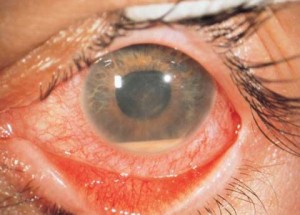
Фото: поражение глаз при болезни Бехтерева
На поздних стадиях для заболевания характерны:
- боль в различных отделах позвоночного столба;
- нарушение осанки;
- атрофия мышц спины;
- уменьшение подвижности грудной клетки во время дыхания;
- ограничение подвижности позвоночника;
- анкилоз больных суставов;
- поражение плечевых и тазобедренных суставов, чаще у больных, заболевших в детском или подростковом возрасте;
- воспаление аорты, недостаточность аортального клапана, миокардит, перикардит, нарушение сердечного ритма;
- замещение легочной ткани фиброзной тканью;
- амилоидоз почек в 5% случаев, IgА-нефропатия, IgА-нефрит, гематурия.
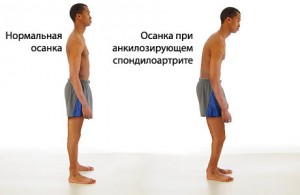
Фото: осанка больного
Клинические формы течения:
- центральная – поражаются только суставы позвоночного столба;
- ризомелическая – сочетание поражения суставов позвоночного столба и плечевых и тазобедренных суставов;
- периферическая – преимущественное поражение суставов конечностей (чаще коленные суставы);
- скандинавская (сходная с ревматоидным артритом) – поражаются суставы кистей и стоп, выражена утренняя скованность, позвоночник не поражен;
- висцеральная – сочетание одной из вышеперечисленных форм с поражением внутренних органов (аорты, сердца, почек);
- септическая – острая лихорадка (до 39 градусов) в начале заболевания, потливость, боли в суставах и мышцах, похудание.
Клинические признаки у детей
У детей болезнь Бехтерева обычно возникает в возрасте 9-16 лет. Девочки болеют в 5-6 раз реже, чем мальчики.
Особенности клиники:
- чаще заболевание начинается с повреждения 3-4 суставов (преимущественно ног);
- симптомы поражения позвоночного столба присоединяются спустя несколько лет;
- выражено окостенение в области прикрепления к костях сухожилий и связок;
- выражена болезненность в поясничной области;
- сопровождается острым иридоциклитом (воспаление сосудистой оболочки глазного яблока);
Формы и степени
Классификация спондилоартроза включает ряд форм:
- Псориатический спондилоартрит. Это синтез псориаза и ревматоидного артрита. Заболевание предполагает прогрессирующее хроническое воспаление суставов в коленях и плечах, которое сопровождается поражением внешнего кожного покрова. В большинстве такая форма характерна для мужчин и женщин в возрасте 35-50 лет.
- Реактивный. Причина артрита реактивной формы в последствиях кишечной инфекции. В том числе к этому приводят заболевания мочеполовых органов.
- Аксиальный. Это скорее не форма, а степень. Характеризуется степень аксиального спондилоартрита тем, что не дает возможностей для диагностики: трудно выявить симптомы болезни при рентгеновском обследовании. Это первая стадия развития недуга.
- Ювенильный спондилоартрит. Форма возникает в основном у детей старше 10 лет. Среди симптомов у ребенка: энтезопатия, ассиметричная патология суставов в ногах, изменения осевого скелета, нарушения подвижности поясничного, тазобедренного отдела, проблемы с сердечной мышцей, кожей, глазами и слизистой.
- Недифференцированный. Воспалительный процесс, при котором невозможно диагностировать и предугадать, какой сустав подвергнется деформации следующим. Стадии недифференцированного спондилоартрита сопровождаются хаотичными фазами и непредсказуемыми формами разрушения.
- Периферический. Спондилит, формирующийся на фоне заболеваний кишечника.
Диагностика
Конечно, ранняя диагностика необходима для оптимального лечения. Только до сих прогрессивных времён так и не найдено совершенно специфичного и характерного исключительно для болезни Бехтерева признака. Нет лабораторного анализа, который бы однозначно и без сомнений позволил поставить диагноз. Специальные опросники помогают поставить диагноз и определить выраженность заболевания.
Выработаны клинические критерии, которые позволяют предполагать наличие болезни Бехтерева, это, в первую очередь, боли воспалительного характера в позвоночнике и ограничение подвижности. Но методы визуальной диагностики с использованием рентгена на раннем этапе не работают, а до первых рентгенологических проявлений ББ может пройти несколько лет. В начальной стадии диагностика основана на анализе жалоб, истории появления клинических симптомов и объективных проявлениях заболевания, если бы не индексы, рассчитываемые по результату опроса больного, можно было думать, что медицина недалеко ушла со времени доктора Бехтерева.
Рентгенологическое обследование состояния сочленения позвоночника с костями таза — главный метод диагностики, с него она и начинается. Если находят сакроилеит — воспаление крестцово-подвздошных суставов, диагноз уже «в кармане». Не находят изменений, при возможности, конечно, направляют пациента на МРТ. Если и на МРТ — чисто, то делают КТ. Если ничего, кроме клинических признаков не подкрепляет диагноз ББ, то повторяют рентгенографию через несколько месяцев.
Рентгенографический и не-рентгенографический спондилоартрит
Врачи часто делят заболевание на 2 формы , рентгенографический аксиальный спондилоартрит с отчетливыми изменениями на рентгенограмме и не-рентгенографический без видимых изменений.
По исследованиям 2015 года RMD Open, мужчины рискуют заболеть первым типом спондилоартрита. Отмечены различия в степени воспаления, ограничении мобильности, предрасположенности женского и мужского пола.
Второй тип выявляют с помощью МРТ, который все чаще используют вместо рентгена. И хотя МРТ не дает полноценную информацию о аксиальном спондилоартрите, он позволяет определить ранние очаги воспаления.