Инфаркт миокарда
Содержание:
- Объем пораженной области
- Лечение и реабилитация при инфаркте миокарда
- Болевые ощущения и сопутствующая симптоматика инфаркта
- Прогноз
- Симптомы
- Народные методы лечения инфаркта
- Дифференциальная диагностика
- Атипичные типы болезни
- Деление по анатомии поражения
- Ведущие ЭКГ-критерии инфаркта миокарда
- Как узнать, могут ли у вас возникнуть проблемы
- Какова диагностическая ценность теста
- Классификация инфаркта миокарда по стадиям развития
- Причины
- Инфаркт миокарда стадии
- Как диагностируют инфаркт
Объем пораженной области
 Это еще один вид классификации. Оценивается по размеру очага отмирающей ткани. Известно два вида инфарктов по объему очагов.
Это еще один вид классификации. Оценивается по размеру очага отмирающей ткани. Известно два вида инфарктов по объему очагов.
Крупноочаговый
Крупноочаговый инфаркт миокарда чаще всего проще распознать, поскольку при нем более яркая клиническая картина и выражено больше симптомов. Этот классический инфаркт с крупным очагом некроза в сердечной мышце, который проходит все 5 стадий развития.
Мелкоочаговый
В таком случае объем поражения миокарда значительно меньше. Отличается от крупноочагового отсутствием ярких и многочисленных симптомов в остром и подостром периодах. Болезнь имеет нечеткую периодичность течения и все клинические признаки выражены не так ярко. Не у всех больных развивается тахикардия, ангинозная боль также выражена гораздо меньше. Во многих случаях мелкоочаговый инфаркт является предшественником более серьезного – крупноочагового.
Лечение и реабилитация при инфаркте миокарда
Для того чтобы не рисковать, при малейшем подозрении на инфаркт врачи отправляют человека в реанимационное отделение больницы. И чем быстрее, тем лучше. Ведь только в течение первых нескольких часов, вводя специальные препараты, можно растворить свежий тромб и восстановить кровоток в коронарной артерии. Затем следует позаботиться о предотвращении образования новых тромбов. Для этого используют лекарства, замедляющие свертывание крови. Одно из самых надежных средств – ацетилсалициловая кислота, т. е. обычный аспирин. Он уменьшает частоту осложнений и продлевает жизнь людям, перенесшим инфаркт. Часто для лечения применяют бета-адреноблокаторы. Эти препараты сокращают потребность миокарда в кислороде, а значит, спасают клетки сердечной мышцы от гибели, уменьшают размеры некроза
Одновременно они делают работу сердца более экономной, что при инфаркте очень важно. При неэффективности лекарственной терапии используют так называемые инвазивные методы, в частности коронарную баллонную ангиопластику
В первые дни заболевания обязателен строгий постельный режим. В это время поврежденное сердце может не выдержать даже минимальной нагрузки. Раньше человек, перенесший инфаркт, не поднимался с кровати несколько недель. Сегодня срок постельного режима значительно сокращен. Но все равно, хотя бы трое суток после инфаркта надо лежать в постели под присмотром врачей. Затем разрешается сидеть, позже вставать, ходить. Начинается выздоровление, адаптация к новой постинфарктной жизни.
Лечение инфаркта стволовыми клетками проходит этап активных исследований. Клинические испытания еще не проводились, однако в опытах на животных стволовые клетки оказывают положительный эффект. Специалисты считают, что терапия стволовыми клетками позволит существенно улучшить прогноз при остром инфаркте миокарда.
Болевые ощущения и сопутствующая симптоматика инфаркта
Сложность диагностики инфаркта миокарда состоит в том, что заболевание не всегда вызывает типичные боли. В некоторых ситуациях недуг и вовсе не имеет никаких симптомов, из-за чего поставить диагноз в первые часы приступа довольно трудно. У некоторых пациентов наблюдается настолько слабовыраженная симптоматика, что люди и не подозревают об инфаркте.
В современной медицине принято выделять следующие признаки, несвойственные сердечному заболеванию:
Гастритическе. Этот комплекс симптомов вуалирует инфаркт под гастрит или язву. Возникает вследствие поражения задней стенки сердца. Неприятные ощущения возникают из-за того, что некротическая область находится рядом с диафрагмой.
Астматический вариант инфаркта. Симптоматика напоминает астму и наблюдается вследствие поражения левого желудочка. Когда левое предсердие переполняется кровью, происходит застой в малом круге и отек легких. Для этой формы инфаркта характерно отсутствие боли. Связано оно с дистрофическими изменениями нервных окончаний и миокарда, что происходит при продолжительной ишемии. Преимущественно астматический инфаркт поражает пациентов преклонного возраста. Прогноз при этом неблагоприятный.
Безболевой инфаркт. Зачастую диагностируют заболевание у больных старческого возраста, диабетиков и алкоголиков. Для этой формы заболевания характерно нарушение сна, упадок настроения и дискомфортные ощущения в сердечной области. Однако большинство больных пренебрегают этими проявлениями
Обратить внимание следует на такие дополнительные симптомы, как чрезмерное выделение пота, спонтанные головокружения, одышку, субфебрильную лихорадку и предотечное состояние голеней. Для безболевого сердечного недуга медики делают наиболее неблагоприятные прогнозы, поскольку отсутствие болевого синдрома свидетельствует о хроническом поражении сердца.
Отечный инфаркт
Во время повторного инфаркта или у пациентов, которые страдают артериальной гипертензией, приступ может не сопровождаться болью и проявляться внезапно наступившей недостаточностью правого желудочка. Для такого типа инфаркта миокарда свойственна отечность нижних конечностей и вздутие вен на шее. Эта симптоматика у больных преклонного возраста свидетельствует о безболевом инфаркте.
Аритмический инфаркт
Если у человека резко возник сбой сердечного ритма непонятного происхождения, важно провести обследование, чтобы исключить сердечное заболевание.
Мозговой инфаркт. Первым признаком заболевания является острая головная боль
Вследствие нее у пациента может ухудшиться зрение, случиться обморок, не исключена рвота. В некоторых ситуациях наблюдается плегия (паралич) . Во время некроза миокарда происходит аноксия (недостаточное поступление кислорода) , вследствие которой возникает спазм сосудов мозга. После того как пациент приходит в сознание, он отмечает типичные для инфаркта миокарда болевые ощущения в области грудины.
Во время приступа у человека резко понижаются показатели артериального давления. Это обусловлено тем, что снижается объем выбрасываемой крови вследствие уменьшения активно сокращающейся мышечной ткани.
Сильное понижение показателей давления провоцирует кардиогенный шок. Если нарушается ритм сердца, речь идет о масштабном очаге некроза. Не исключено возникновение дрожи в мышцах и рвоты, которые являются реакцией организма, обусловленной мощным болевым синдромом и падением кровяного давления.
Не менее значимым симптомом, возникающим на 2-й день после приступа, выступает увеличение температуры тела. В норму она приходит спустя около 10 дней. Повышение выступает ответной реакцией на некрозную ткань
Медики в обязательном порядке берут во внимание этот признак при постановке окончательного диагноза
Типичный болевой синдром является первым признаком, который позволяет заподозрить начало приступа инфаркта миокарда и дает повод к прохождению целенаправленного обследования. Как правило, больному потребуется посетить электрокардиографию, ультразвуковое исследование сердца, коронарную агиографию, а также сдать общий анализ крови.
Прогноз
От того, как быстро будет сделана операция после обнаружения проблемы напрямую зависит её эффективность. Когда инфаркт уже наступил из-за вмешательства могут возникнуть следующие проблемы:
- появляется вероятность повторения приступа;
- повышается риск развития аневризма;
- есть вероятность повторного инсульта;
- повреждение соседствующих с сердцем органов.
У пациента, поздно доставленного в больницу, начинают отмирать клетки сердца и в большинстве случаев для него всё заканчивается летальным исходом.
Зная все возможные последствия инфаркта миокарда часть людей, находящаяся в зоне риска, призадумается о пересмотре своих жизненных приоритетов и образе жизни, что, возможно, в будущем спасёт их от инвалидности или преждевременного летального исхода.
Соблюдение вышеуказанных правил рассматриваются не только как для профилактики инфаркта миокарда, но и возможность избежать других серьёзных заболеваний.
Симптомы
Для сохранения своего здоровья, а порой и жизни, очень важно доподлинно изучить симптомы инфаркта миокарда. Именно они часто помогают вовремя распознать болезнь и предотвратить необратимые последствия приступа

Треть случаев – это переход из предынфарктного состояния, при котором можно отметить следующие признаки инфаркта:
- приступ стенокардии;
- холодный пот;
- боль в животе;
- тошнота;
- панические атаки;
- побледнение;
- затруднение дыхания;
- головная боль;
- обморок.
Остальные симптомы, проявляющиеся внезапно, имеют несколько вариантов развития:
Ангинозный вариант. Это наиболее часто встречающийся острый инфаркт миокарда. Характеризуется сильнейшей стенокардией, длящейся более 20 минут, и приравнивается к тяжёлому состоянию, из которого пациента очень сложно вывести. Своё название патология получила в связи с болями в области горла схожими с проявлениями ангины.
Астматический вариант. Это атипичная форма инфаркта миокарда, которая встречается у 5-10% больных, в основном женщин в возрасте от 50 лет и пожилых мужчин. Половина случаев сопровождается болями за грудиной и удушьем, а при начинает стремительно развиваться сердечная астма
Основным симптомом, на которые стоит обращать внимание в первую очередь, считается одышка, связанная с отёком лёгких и недостаточность левого желудочка, вследствие которых может случиться обширный инфаркт миокарда. Не стоит игнорировать первые признаки астматической формы инфаркта
Она проявляется следующими образов:беспокойство, попытка «найти себе место»;
повышенная частота дыхания;
смена короткого вдоха длинным выдохом;
побледнение;
посинение губ;
холодный пот;
появление сильных хрипов;
сильный кашель с возможными кровянистыми или розоватыми отделениями.
Гастралгический вариант. Наблюдается не более чем у 3% больных и напоминает резкий удар острым колющим предметом, ощущаемым во всём животе, и напоминающим приступ язвенной болезни желудка либо острого панкреатита. Основные признаки:боли в брюшной полости;
вздутие живота;
тошнота, рвота;
диарея;
икота;
отрыжка воздухом;
боль в эпигастрии.
При лечении проявлении признаков гастралгического варианта инфаркта миокарда стоит учитывать что боль может появиться вследствие физического и эмоционального истощения и двигаться по нарастающей
Также болевые ощущения сопровождаются страхом смерти, поэтому заострять внимание больного на этом не следует
-
Церебральный вариант. Характеризуется отсутствием болезненных ощущений в сердце. Основные признаки предынсультного состояния больного:
- мучительные головные боли;
- головокружение;
- невнятная, замедленная речь;
- тошнота;
- паралич ног и рук.
- Безболевой вариант инфаркта. Чаще всего в этом случае симптомы инфаркта миокарда в виде болевых ощущений отсутствуют. Может сопровождаться едва ощутимыми нетипичными болями в области груди, ухудшением сна, повышенным потоотделением и выявляется только при профилактическом осмотре посредством электрокардиографа.
- Малосимптомный вариант. Это наиболее опасная разновидность острого инфаркта миокарда (ОИМ), которую практически невозможно определить без полного обследования. Можно отметить упадок сил, но такой симптом может говорить и об элементарной усталости.
- Аритмический вариант. Первые признаки инфаркта миокарда этой формы – нарушение ритма сердцебиения и понижение артериального давления. Этот вид ОИМ зачастую заканчивается смертью, так как в большинстве случаев сопровождается кардиогенным шоком. Причём выявить эту форма действительно сложно, так как даже после проведения ЭКГ острый инфаркт обнаруживается не всегда.
- Отёчный вариант. От этой формы ОИМ чаще всего страдают пациенты с сердечной недостаточностью. Возникает резкая повсеместная отёчность, появляется одышка, увеличивается размер печени.
Народные методы лечения инфаркта
Для лечения инфаркта можно использовать и народные средства.
- На мясорубке смелите 200 г чеснока и 1 кг клюквы, все это смешайте со 100 г меда. Оставьте на 3 дня, затем пейте по 1 десертной ложке дважды в день до еды.
- Измельчите 2-3 луковицы, бросьте в теплую кипяченую воду (нужно воды чуть более 1 стакана), оставьте на 7 часов, процедите. Настой пьется по полстакана перед едой.
- Возьмите в равном количестве мед и сок из лука, все соедините. Принимайте 2-3 раза в день по 1 ст. ложке. С 2 кг меда смешайте 1 кг рябины черноплодной. Есть 1 ст. ложку в день.
- Употребляйте яблоки (они укрепляют сосуды и выводят шлаки) или 100 г кураги. Лимонная цедра улучшает работу сердца за счет содержания в ней эфирных масел. Ее нужно жевать.
- Смешайте 100 г толченых грецких орехов с 2 ст. ложками меда (желательно гречневого). Разделить на три приема. Орехи содержат много полезных веществ, необходимых для кроветворения: магний (имеет сосудорасширяющие действие), железо, цинк, витамины группы В и др.
- Поскольку почти все орехи помогают сосудам и сердцу, то очень полезным из них является горький миндаль. Съедать 1 орех в день, этого вполне достаточно.
- Возьмите 4-5 головок чеснока, 10 лимонов, 1 кг меда. Из лимонов выдавите сок, добавьте мед и молотый чеснок. Оставьте на 1 неделю. Берите по 1 ч. ложке в день. Рекомендуется при одышке, а также при стенокардии.
Любые методы лечения следует обсудить со своим лечащим врачом. Но для выздоровления главное – это сохранять спокойствие, ведь на любое волнение в первую очередь реагирует сердце, и оно получает от негатива свой так называемый «стресс». Сохраняя покой и позитивный настрой, гораздо легче вылечить свое поврежденное сердце, поэтому не волнуйтесь, а лечитесь различными предложенными способами, в частности, и хорошим настроением, веря в свои силы и в успех победы над болезнью.
Дифференциальная диагностика
В ряде случаев, острый инфаркт миокарда необходимо дифференцировать с другими заболеваниями, так как интенсивная боль в грудной клетке может быть обусловлена различными патологическими процессами в органах грудной, брюшной полостях и других системах человеческого организма.
- ИБС;
- Гипертрофическая кардиомиопатия;
- Острый перикардит;
- Острый миокардит;
- Тромбоэмболия легочной артерии;
- Расслаивающая аневризма аорты.
2. Заболевания легких и плевры:
- Острая плевро-пневмония;
- Спонтанный пневмоторакс.
3. Заболевания пищевода и ЖКТ:
- Эзофагиты;
- Дивертикулез пищевода:
- Грыжа пищеводного отверстия диафрагмы;
- Язвенная болезнь желудка;
- Острый холецисто-панкреатит.
4. Заболевания опорно-двигательного аппарата:
- Остеохондроз шейно-грудного отдела позвоночника;
- Плечевой плексит;
- Миозит;
- Межреберная невралгия (опоясывающий лишай).
Таким образом, основными критериями дифференциальной диагностики инфаркта миокарда являются:
А — наличие типичного стенокардитического болевого приступа или наличие дискомфорта в грудной клетке;
Б — характерные изменения на ЭКГ;
В — увеличение кардиоспецифических маркеров некроза сердечной мышцы. Необходимо динамическое мониторирование выше указанных детерминант для оценки эффективности проводимого лечения и профилактики возможных осложнений, для регламентирования тактики реабилитационного периода и прогноза жизни пациентов перенесших ИМ.
Инфаркт миокарда. А.М. Шилов
Опубликовал
Атипичные типы болезни
Атипичные формы болезни чаще всего встречаются у пожилых пациентов с разными хроническими заболеваниями. Особенно часто на фоне сердечной недостаточности или при наличии инфаркта в анамнезе. Существуют следующие атипичные формы поражения миокарда:
Периферический инфаркт с атипичным расположением болевых ощущений. В таких ситуациях боль может быть в горле, под лопаткой, в шейно-грудном отделе позвоночника
Чтобы диагностировать обращают внимание на прочие симптомы: головокружение, слабость, потливость, страх смерти, проблемы с сердцебиением.
Абдоминальная форма. Является признаком заднего инфаркта и проявляется болями в в эпигастрии, в правом подреберье или во всей право половине живота
Симптомами патологии являются: холодный пот, падение артериального давления, возможно кишечное или желудочное кровотечение.
Астматическая форма. Основной симптом в таких случаях – резкий и сильный приступ удушья. Может выделяться пенистая розовая мокрота, холодный пот. Развивается при обширных трансмуральных инфарктах, а также при недостаточности митрального клапана.
Коллаптоидная форма. Боли отсутствуют, внезапно случается обморок, потемнение в глазах, падение артериального давления.
Отечная. Резкое появление одышки, слабость. Ощущение нестабильной работы сердца.
Аритмическая форма. В таком случае отсутствует болевой синдром и остальные признаки инфаркта могут быть слабо выражены. Основной симптом – аритмия разного типа и внезапности.
 Диагностика проводится в клинических условиях и под наблюдением специалиста. Атипичные формы опасны тем, что большинство пациентов, не подозревая у себя инфаркта, не обращаются за квалифицированной помощью.
Диагностика проводится в клинических условиях и под наблюдением специалиста. Атипичные формы опасны тем, что большинство пациентов, не подозревая у себя инфаркта, не обращаются за квалифицированной помощью.
Деление по анатомии поражения
По анатомии поражения различают заболевание:
- трансмуральное;
- интрамуральное;
- субэндокардиальное;
- субэпикардиальное.
Трансмуральный
При трансмуральном инфаркте происходит ишемическое поражение всего мышечного слоя органа. Заболевание имеет множество симптомов, которые свойственны и для других болезней. Это существенно затрудняет лечение.
По симптоматике недуг напоминает стенокардию с той разницей, что в последнем случае ишемия — временное явление, а при инфаркте она приобретает необратимый характер.
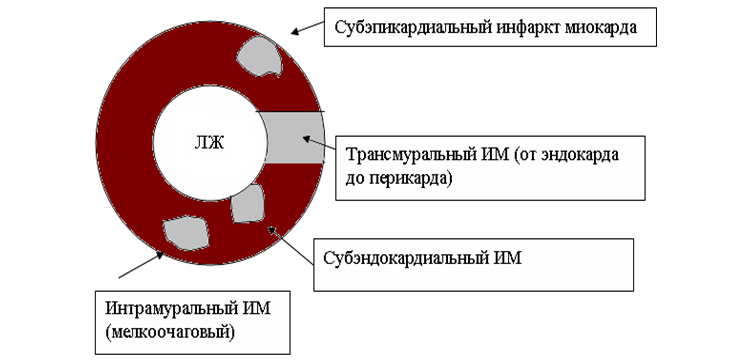
Интрамуральный
Поражение сосредоточено в толще стенки левого желудочка, не затрагивает эндокард или эпикард. Размер поражения может быть разным.
При интрамуральной форме патологического зубца Q нет. Вокруг поврежденного участка возникает трансмуральная ишемия, из-за которой волна реполяризации меняет направление, при этом регистрируется отрицательный симметричный зубец Т, зачастую сопровождающийся увеличением сегмента QT.
Субэндокардиальный
Так называют инфаркт в виде узкой полоски у эндокарда левого желудочка. Тогда зону поражения окружает субэндокардиальное повреждение, вследствие чего сегмент ST опускается под изолинию.
При нормальном течении болезни возбуждение стремительно проходит субэндокардиальные отделы миокарда. Поэтому над зоной инфаркта не успевает появиться патологический зубец Q. Основным признаком субэндокардиальной формы является то, что над областью поражения горизонтально смещается сегмент ST ниже электрической линии больше чем на 0,2 mV.
Субэпикардиальный
Поражение возникает вблизи эпикарда. На кардиограмме субэпикардиальная форма выражается в уменьшенной амплитуде зубца R, в отведениях над областью инфаркта просматривается патологический зубец Q, а также над изолинией поднимается сегмент ST. Отрицательный зубец T появляется в начальной стадии.
Больше подробностей об определении заболевания на ЭКГ смотрите на видео:
Ведущие ЭКГ-критерии инфаркта миокарда
1) инверсия зубца Т, указывающая на ишемию миокарда Часто эти острейшие изменения врач пропускает,
2) в острейший период формируется высокий остроконечный зубец Т (ишемия) и повышение сегмента ST (повреждение), которое имеет выпуклую (или косовосходящую) форму, может сливаться с зубцом Т, образуя монофазную кривую (свидетельствуя о повреждении миокарда) Изменение конечной части желудочкового комплекса (подъем или депрессия интервала ST и последующая инверсия зубца Т) может быть проявлениями мелкоочагового инфаркта миокарда (инфаркта миокарда без Q).
Для утверждения диагноза инфаркта миокарда без Q нужно повышение ферментов (желательно кардиоспецифичных) не менее чем в 1,5—2 раза Без этого диагноз ИМ остается предположительным,
3) подъем интервала ST на 2 мм и более как минимум в двух соседних отведениях (часто сочетается с «зеркальным» снижением интервала ST в отведениях от противоположной стенки сердца),
4) эволюция патологического зубца Q (более 1/4 от амплитуды R в отведениях V1-6 и avL, более 1/2 от амплитуды R во II, III отведениях и avF, интервала QS в V2-3 на фоне отрицательного Т, Q более 4 мм в V4-5). указывающая на гибель клеток миокарда Появление патологического зубца Q (возникает через 8—12 ч после появления симптоматики, но может быть и позднее) типично для крупноочагового ИМ (с зубцами Q и R) и трансмурального (QS) Нередко у больных с Q и подъемом интервала ST в одной зоне определяется снижение интервала ST в других (неинфарктных) зонах (ишемия на расстоянии, или реципропный электрический феномен).
ЭКГ-критерии диагностики инфаркта миокарда с повышением интервала ST — наличие на фоне боли в грудной клетке и любого из перечисленных ниже признаков:
• новый или предположительно новый патологический зубец Q по крайней мере в 2 отведениях из следующих: II, III, V1—V6 или I и avL;
• новая или предположительно новая элевация или депрессии интервала ST-T;
• новая полная блокада левой ножки пучка Гиса.
Инфаркт миокарда (нередко возникает на фоне нижнего инфаркта миокарда) плохо диагностируется на обычной ЭКГ, поэтому нужно ЭКГ-картирование или снятие ЭКГ в правых грудных отведениях (V3r-V4r), дополнительно учитывается повышение сегмента ST более 1 мм в V1 (иногда в V2-3). В первые дни ИМ необходимо проводить Хм ЭКГ. В последующие дни острого периода ЭКГ записывается ежедневно.
При мелкоочаговом инфаркте миокарда его периоды по ЭКГ трудно определить практически.
— Также рекомендуем «ЭКГ признаки инфаркта миокарда. Свежая блокада левой ножки пучка Гиса.»
1. Астматический статус при инфаркте миокарда. Абдоминальная форма инфаркта миокарда.2. Диагностика инфаркта миокарда. Критерии инфаркта миокарда.3. ЭКГ признаки инфаркта миокарда. Свежая блокада левой ножки пучка Гиса.4. Лабораторные методы диагностики инфаркта миокарда. Ферменты инфаркта миокарда.5. Трансаминазы при инфаркте миокарда. Лактатдегидрогеназы при инфаркте миокарда.6. Дифференциальный диагноз инфаркта миокарда. Острый перикардит. Гипертрофическая кардиомиопатия.7. Принципы лечения неосложненного инфаркта миокарда. Направления фармакологического лечения инфаркта миокарда.8. Обезболивание при инфаркте миокарда. Купирование боли при инфаркте миокарда.9. Тактика при интенсивных болях инфаркта миокарда. Восстановление перфузии ишемизированной зоны миокарда.10. Тромболизис. Показания к проведению тромболизиса. Противопоказания к проведению тромболизиса.
Как узнать, могут ли у вас возникнуть проблемы
Конечно, это нормально для сердечного ритма, чтобы варьировать в течение дня, в зависимости от того, активны ли вы или отдыхаете. Например, вы можете ожидать, что ваш ритм увеличится, когда вы выполняете упражнения, но не тогда, когда вы сидите неподвижно. То, что не является нормальным, — это частота сердечных сокращений, которая является быстрой или медленной из-за проблемы с проводящей системой. Если у вас есть определенные симптомы, ваш врач может проверить вашу проводящую систему.
Проблемы с проводимостью сердечного импульса и аритмии, иногда могут остаться незамеченными.
В других случаях они могут вызвать следующие симптомы:
- Снижение работоспособности
- Одышка
- Сердцебиение (чувствуя, что ваше сердце пропускает удар или стучит быстро)
- Боль в груди
- Головокружение
Хорошая новость заключается в том, что с помощью ЭКГ можно узнать, если у вас есть проблемы с проводимостью. Вот почему вы должны проверить с врачом, есть ли у вас какие-либо из этих симптомов. Вы достаточно хорошо знаете свой организм, чтобы понять, когда что-то не так.
Чтобы проверить наличие проблем, врач может порекомендовать один или несколько тестов. Но имейте в виду, что если вас направляют на тестирование, это автоматически не означает, что у вас есть проблемы с проводимостью. Эти исследования могут помочь определить, нет ли у вас проблем с проводимостью.
Инфаркт миокарда — это серьезное и опасное для жизни состояние, требующее срочной медицинской помощи. Он характеризуется омертвением сердечной мышцы, которая вызвана потерей нормального кровоснабжения.
Обычно сердечная мышца не получает необходимого количества кислорода из-за сгустка крови или стеноза в месте атеросклеротической бляшки, который блокирует снабжение артерии.
Боль в груди и дискомфорт — это очень распространенные симптомы инфаркта миокарда, сопровождающиеся головокружением, одышкой, беспокойством, чрезмерным потоотделением, кашлем, тошнотой и рвотой. Вот 10 наиболее распространенных причин возникновения инфаркта миокарда.
Какова диагностическая ценность теста
Тропонин — это особый белок, который содержится в клетках кардиомиоцитов сердца и почти не определяется в крови в нормальном состоянии. Основная причина повышения его концентрации — некроз миокарда. В современной медицине определение тропонина в диагностике инфаркта миокарда занимает ведущую позицию.
Маркеры повышаются в крови через 3—6 часов после сердечного приступа и содержатся в кровотоке до двух недель. Для тропонина I характерна пиковая концентрация через 12—24 часа с нормализацией значений в течение 1—2 недель, когда тест становится отрицательным. Поэтому экспресс-анализы подходят не только для домашнего использования, но и для выявления динамики в условиях стационарного лечения. Также данный тест показан для определения случаев повторного инфаркта.
Ценность самого экспресс-метода заключается в следующем.
- На поверхности тест-кассеты располагаются меченые антитела.
- При добавлении на их поверхность капли крови с высоким содержанием тропонинов антитела образуют комплекс и сразу вступают в реакцию.
- Сигнальные полоски, по которым определяют результат реакции, окрашены специальными белками.
- Показатель тропонин при инфаркте миокарда повышается в десятки и тысячи раз, тест-полоска реагирует на высокую концентрацию маркеров сердечного приступа и окрашивается в красный цвет.
За счет этого экспресс-тест достоверен и эффективен. Исключение составляют случаи слабой окраски сигнальных полосок или отрицательного результата на фоне болевого синдрома, что требует обязательной госпитализации больного для дальнейшего наблюдения.
Пусковым механизмом инфаркта является острое нарушение кровообращения в коронарных сосудах, что приводит к гибели участка миокарда в течение нескольких минут и представляет угрозу для жизни. От своевременности оказания медицинской помощи зависит дальнейший прогноз.
Тест-набор для определения маркеров инфаркта — тропонинов — позволяет в кратчайшие сроки выявить коронарную патологию. При получении положительного результата дома необходимо вызвать скорую помощь. При выявлении тропонинов в условиях больницы или поликлиники пациент доставляется в специализированный кардиологический стационар для дальнейшего обследования и лечения.
Для подготовки материала использовались следующие источники информации.
Классификация инфаркта миокарда по стадиям развития
Большая часть всех органических изменений в сердечной мышце при инфаркте происходит в первые несколько часов после начала приступа. В протекании инфаркта сердечной мышцы выделяют несколько периодов.
- Острейший период – первые шесть часов от начала приступа. В это время отмечается максимальная ишемия, начинается гибель клеток, активируются компенсаторные механизмы. Важным моментом в лечении инфаркта является помощь именно в этом периоде – расширив сосуды и дав миокарду больше кислорода, можно предотвратить массированную гибель клеток.
- Острый период – начинается через шесть часов после приступа и длится до двух недель. В этот период необходимо пристальное наблюдение за жизненными показателями больного, так как высок риск повторного инфаркта. Кроме того, на фоне терапии фибринолитиками может развиться опасное осложнение – реперфузионный синдром. Он характеризуется еще большим повреждением сердечной мышцы и ее некрозом после резкого возобновления кровообращения в поврежденной области. Из этого следует, что возобновлять кровоток следует медленно, чтобы избежать повреждения тканей свободными радикалами свежей крови.
- Подострый период – от двух недель до двух месяцев. В это время формируется сердечная недостаточность, так как насосная функция резко снижена из-за выпадения из работы области некроза. У 35% пациентов в этом периоде развивается синдром Дресслера – аутоиммунная реакция организма по отношению к некротизированным тканям, ведущая к резкому ухудшению состояния пациента. Купируется такое состояние препаратами, подавляющими выработку специфичных к миокарду антител.
- Период рубцевания – начинается с окончания подострого периода и длится до формирования рубца на месте очага некроза. Свойства рубцовой ткани совсем не похожи на свойства сердечной мышцы, выполнять свою функцию в полном объеме сердце уже не сможет – последствием будет формирование стойкой сердечной недостаточности, которая сохранится пожизненно. Есть вероятность утончения стенки сердца в области рубца, разрыва сердца при значительных физических нагрузках.
Причины
Как любая мышца, сердце нуждается в постоянном снабжении кровью и кислородом. Без крови клетки сердца немедленно повреждаются, и это вызывает боль и чувство давления.
Если кровоток не восстановится, клетки сердца могут погибнуть, и вместо функционирующей ткани сердца может образоваться рубец (с медицинской точки зрения «рубцовая ткань»).
Отсутствие притока крови к сердцу также может привести к нерегулярному сердечному ритму, который может привести к летальному исходу.
Сердечный приступ возникает, когда одна или несколько артерий, которые несут богатую кислородом кровь к сердцу, блокируются: эти артерии называются коронарными и окружают сердце как корону.
Послужить причиной этого могут следующие факторы:
- Атеросклероз;
- Возраст старше 45 лет;
- Половая принадлежность. По статистике у женщин инфаркт встречается почти в два раза чаще, особенно на последней стадии климакса;
- Гипертония. Повышенное давление усиливает нагрузку на работу сердца, в результате чего происходит нехватка кислорода и развивается некроз;
- Ранее перенесённый инфаркт;
- Избыточный вес, ожирение повышает риск возникновения атеросклероза;
- Сахарный диабет. Болезнь вызывает загустение крови, отложение на стенках сосудов холестерина, что приближает вероятность возникновения инфаркта;
- Курение. Интоксикация организма приводит к закрытию доступа кислорода к миокарду, причём частота курения не играет большой роли;
- Малоподвижный образ жизни.
- Нервное перенапряжение. Стресс и повышенная эмоциональность также негативно воздействуют на работу сердца и сосудов;
- Злоупотребление спиртными напитками. Постоянное отравление организма алкоголем приводит к дистрофии мышцы сердца;
- Наследственная предрасположенность. Предрасположенность к инфаркту тоже имеет место быть, так как врождённая склонность передаётся через ДНК.
Инфаркт миокарда стадии
Рассмотрим поподробнее какие имеет инфаркт виды и стадии клинического течения.
- Предынфарктная стадия. Учащаются и усиливаются приступы болевого синдрома в области грудины (стенокардия). Боль может не покидать пациента на протяжении долгого времени, это может быть несколько часов, а может затянуться на на несколько недель.
- Острейшая стадия. Переход от кислородного голодания до отмирания клеток, длится получаса до двух часов.
- Острая стадия. После омертвения клеток начинается ферментативное расплавление отмершей ткани мышцы. Такой период длится от двух дней до двух недель.
- Подострая стадия. начинается процесс формирования рубца, некротическая ткань замещается грануляционной. Замещение длиться несколько месяцев.
- Постинфарктная стадия. Полностью созревает рубец, миокард начинает адаптироваться к новым условиям для функционирования.
Предынфарктная стадия характеризуется болевым синдромом в области грудины на протяжении нескольких дней. Из-за нарушенного кровообращения волокна трансмурально повреждаются. Чем дольше эта стадия не будет подавать никаких признаков, тем тяжелее будет протекать патология. Распознать инфаркт миокарда можно при проведении электрокардиограммы.
За пределами отмерших клеток начинается образовываться ток повреждения, в этом помогают ионы калия. Таким образом на графическом изображении, при проведении экг, появляется патологический зубец Q. Когда в организме начинается некротический процесс, то сегмент S-T, начинает расти вверх, за пределы изолинии. Изображение имеет вид монофазной кривой. Сегмент S-T сливается с положительным зубцом T.
При развитии острой стадии, из поврежденной зоны начинают вымываться калиевые ионы, из-за этого ослабляется сила тока. Но зона повреждения, при этом, становится меньше. Это происходит, вследствие отмирания некоторых волокон.
Уцелевшие волокна пытаются восстановиться, при этом локально снижается кровообращение. Сегмент S-T стремится к отрицательному зубцу Т, приобретая, при этом, четкий контур. Если у пациента инфаркт левого желудочка, то подъем сегмента S-T остается неизменным некоторое время. В результате обширного трансмурального инфаркта, сегмент S-T растет дольше всех, именно по этим показателям можно определить тяжелое течение, что в дальнейшем может привести к смертельному исходу.
Длительность подострой стадии составляет несколько месяцев, в редких случаях это может длиться год. Волокна с глубокими повреждениями начинают отмирать, но в дальнейшем стабилизируются. Оставшиеся волокна восстанавливаются и образуют ишемическую зону. на этом этапе специалист может определить размеры пораженной области. Со временем ишемическая зона уменьшается, а волокна в ней восстанавливаются.
Постинфарктная стадия длиться на протяжении всей жизни пациента. Начинают соединяться здоровые ткани вокруг некротической. Происходит компенсаторная гипертрофия волокон, пораженные зоны значительно меньше, а трансмуральная фаза переходит в не трансмуральную. При образовании рубца, графическое изображение не всегда фиксирует патологический зубец Q, поэтому электрокардиограмма не показывает последствия перенесенного инфаркта миокарда.
Все стадии развития инфаркта миокарда имеют разные симптомы и графическое изображение на электрокардиограмме, что позволяет специалистам с легкостью поставить диагноз.
Как диагностируют инфаркт
Первичный осмотр и беседа с пациентом важны, но на основании только их диагноз поставить невозможно. Для этого используются специальные методы обследования:
- электрокардиограмма уже в течение первых минут помогает определить наличие инфаркта и стадию процесса, локализацию некроза и величину поражения;
- эхокардиография, или УЗИ сердца, позволяет получить данные о крупных сосудах и миокарде, оценить кровоток, определить наличие тромбов;
- общий и биохимический анализы крови демонстрируют при инфаркте заметные изменения – увеличивается количество креатинфосфокиназы, миоглобина и тролонина, снижаются СОЭ и показатель альбумина.
Если диагноз инфаркта подтверждается, больной госпитализируется и проходит полный курс лечения. Усилия врачей направлены не только на его излечение, но и на стабилизацию состояния, предотвращение повторных инфарктов. Курс реабилитации может занимать достаточно длительный период. Однако не всегда, к сожалению, инфаркт проходит без неприятных последствий.