Каковы симптомы уретрита у женщин?
Содержание:
Причины развития болезни
В большинстве клинических случаев, наступления хронического или острого уретрита у женщин можно избежать. Все факторы, предрасполагающие к развитию заболевания, делятся на инфекционные и неинфекционные воздействия. Практика урологов предполагает лечение уретритов – как первого, так и второго типа, но воспаление, вызванное болезнетворными микроорганизмами, встречаются чаще.
Патогенная микрофлора – это проникновение в мочеиспускательный тракт бактерий, грибков или вирусов. Но наиболее распространенным является именно бактериальный уретрит. Если у пациентки есть дисбактериоз, тогда вероятнее развитие грибкового уретрита. Взаимосвязь воспаления и болезнетворного микроорганизма можно установить только лабораторным путем.
Основные причины уретрита у женщин предполагают следующие факторы:
- Наличие заболеваний венерического происхождения. К воспалению уретры способны привести как половые инфекции скрытого течения, так и своевременно не пролеченные заболевания этого же типа.
- Периодическое раздражение мочеиспускательного канала. В данную категорию относится ношение излишне прилегающего к телу, неудобного нижнего белья; применение средств интимной гигиены, в составе которых присутствуют агрессивные химические компоненты.
- Расчесы и вследствие этого повреждение слизистого эпителия гениталий. Чаще подобная неприятность происходит из-за интенсивного зуда, сопровождающего вагинальный кандидоз у женщин.
- Повреждение слизистого покрова в результате выполнения медицинских манипуляций (эвакуации мочи, установки уретрального катетера).
- Несоблюдение правил личной гигиены (несвоевременная смена нижнего белья, длительное отсутствие водных процедур).
- Несоблюдение режима стерильности работниками медицинских учреждений (если проводилось бужирование уретры, катетеризация или любая другая манипуляция, предполагающая применение инструментов, при этом, оснащение было обработано недостаточно).
- Соприкосновение мочеиспускательного канала с загрязненными поверхностями. Эта причина чаще вызывает уретрит в детском возрасте. Например, если девочка сидит оголенным телом на песке, лавочке, земле.
- Интимная близость с партнером, который не соблюдает личной гигиены.
- Переохлаждение (не только общее, но и местное).
- Нарушение процесса кровообращения в малом тазу.
- Наличие хронических воспалений почек или мочевого пузыря.
Также воспаление уретры у женщин происходит из-за неправильного питания – преобладания в рационе соленой, кислой пищи, которая раздражает стенки мочеиспускательного тракта. В определенных случаях, уретрит развивается вследствие повышенного выделения пота на поверхности гениталий (если его своевременно не устранить благодаря водным процедурам, испарина станет раздражать уретру). То, к какому врачу обращаться, напрямую зависит от спектра поражения – если заболевание ограничилось лишь органами мочеиспускательного тракта, лечение проводит уролог, когда вовлечены половые органы – гинеколог ли венеролог.
Лечение уретрита у женщин
При неосложненном уретрите у женщин лечение проводится амбулаторно. Назначают антибиотики, противовирусные или противогрибковые средства с учетом чувствительности возбудителя. Основными группами препаратов для лечения уретрита у женщин являются фторхинолоны, макролиды, цефалоспорины, сульфаниламиды. При грибковом уретрите применяют Клотримазол, Амфоглюкамин, Нистатин, Леворин, при уретрите вирусной природы – Пенцикловир, Ацикловир, Ганцикловир или Фамцикловир.
Женщинам, страдающим уретритом, рекомендуют ограничить употребление острой, соленой и пряной пищи. В течение дня следует выпивать не менее 1,5 л жидкости. Помимо этого в период лечения необходимо воздерживаться от половой близости, избегать переохлаждений и строго соблюдать личную гигиену.
Лечение хронического уретрита у женщин должно быть комплексным и длительным. Оно включает:
- назначение антибиотиков с учетом данных антибиотикограммы;
- общеукрепляющие, стимулирующие иммунитет процедуры;
- промывание уретры растворами антисептиков.
При значительном развитии грануляций, препятствующих нормальному оттоку мочи из мочевого пузыря, проводят их прижигание раствором 20% нитрата серебра, а также выполняют бужирование мочеиспускательного канала.
 При уретрите рекомендуется выпивать не менее 1,5 литров жидкости в сутки
При уретрите рекомендуется выпивать не менее 1,5 литров жидкости в сутки
Особенности лечения разных видов уретрита
Антибиотикотерапия является основой лечения инфекционного воспаления мочеиспускательного канала. В некоторых случаях используют антивирусные или противогрибковые средства, что зависит от диагноза. Препарат подбирают, отталкиваясь от конкретного вида возбудителя. Курс лечения проходит в домашних условиях и занимает около недели. Применяется в основном таблетированная форма лекарств, реже — противомикробные мази, кремы для местного нанесения, антисептические растворы. Госпитализация может понадобиться в редких осложнённых случаях.
Лекарственная терапия
Неспецифическое воспаление лечат антибиотиками широкого диапазона действия, к ним относятся препараты следующих групп:
- цефалоспорины (Цефтриаксон, Цефазолин, Цефотаксим);
- сульфаниламиды (Уросульфан, Сульфазол);
- макролиды (Азитромицин, Кларитромицин);
- фторхинолоны (Левофлоксацин, Клинафлоксацин, Офлосацин).
Гонококковую разновидность воспаления обрабатывают антибактериальными препаратами, активными в отношении возбудителя гонореи — Neisseria gonorrhoea. К ним относятся:
- антибиотики цефалоспориновой группы (Цефтриаксон, Цефуроксим, Цефакор);
- комбинированные противомикробные препараты (Олететрин);
- аминоциклитольные антибиотики (Спектиномицин);
- противотуберкулёзный антибиотик, активный против грамположительных и грамотрицательных кокков (Рифампицин);
- макролиды (Эритромицин).
Если установлено, что патогеном-возбудителем являются хламидии или микоплазмы, то препаратами выбора являются:
- тетрациклины (Тетрациклин, Доксициклин);
- макролиды (Азитромицин, Кларитромицин, Эритромицин);
- фторхинолоны (Офлосацин, Клинафлоксацин).
Трихомониаз, как одну из причин уретрита, лечат антимикробными средствами Трихопол (Метронидазол) или Орнидазол, а также нитроимидазольным антибиотиком под названием Ниморазол. В комплексе терапии могут применяться местные антисептики и противовоспалительные препараты:
- Бензидамин;
- Хлоргексидин;
- Йодовидон (свечи).
Противомикозные препараты, такие как Клотримазол, Нистатин, Леворин, применяют при воспалительном процессе, причиной которого является грибок кандида. Клотримазол применяют местно в виде мази, а также в форме таблеток для приёма внутрь.
Уретрит вирусной природы лечится при помощи антивирусных средств, которые могут включать:
- Ацикловир;
- Рибавирин;
- Пенцикловир.
Если лекарственное средство подобрано правильно, то первые улучшения можно наблюдать спустя 1–2 дня после начала терапии. Если исчезновение симптомов произошло раньше, чем завершился прописанный врачом курс лечения, необходимо принимать лекарство столько дней, сколько было рекомендовано специалистом, в противном случае инфекция может возобновиться с новой силой.
Если уретрит связан с венерическим заболеванием, то половой партнёр пациентки в обязательном порядке должен пройти диагностику, а при необходимости — лечение. Половую жизнь можно возобновлять не раньше, чем через 1 неделю после полного выздоровления обоих партнёров.
Лечение хронической формы
Затяжное или рецидивирующее течение заболевания требует комплексного подхода в лечении с разносторонним воздействием на очаг воспаления. Такой подход включает не только системную антибактериальную терапию, но и местную антисептическую обработку растворами (например, Хлоргексидином) или противовоспалительными мазями (Циклоферон, Виферон), оказывающими дополнительное иммуномодулирующее и противовирусное действие. Терапия включает приём мультивитаминных комплексов и препаратов для повышения иммунных сил организма (например, на основе Эхинацеи пурпурной), приём пробиотиков и гепатопротекторов (при лечении хламидиоза).
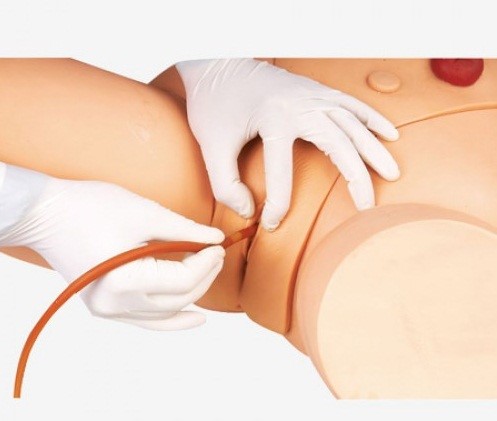 Инстилляция в уретру — процедура капельного введения лечебного раствора в мочеиспускательный канал
Инстилляция в уретру — процедура капельного введения лечебного раствора в мочеиспускательный канал
При хроническом уретрите гонококкового происхождения выполняются капельные вливания жидких лекарственных средств (растворов антибиотиков) в отверстие мочеиспускательного канала. При наличии стриктур (сужения просвета канала) применяют инстилляции коллоидного серебра в уретру, а также процедуру бужирования — введение жёсткого или мягкого металлического стержня (бужа) в полость канала с целью его расширения. При этом диаметр стержня постепенно увеличивают до заданного размера.
Если хронический уретрит вызван механическим воздействием катетера или другой травмой, то решение о назначении антибиотикотерапии для предупреждения заражения принимается врачом. Иногда показан курс антигистаминных (противоаллергических) препаратов, действие которых снимает отёк и раздражение.
Диагностика уретрита у женщин
Постановка диагноза предполагает дифференциацию уретрита от иных патологических состояний.
Например, полипов, камней, остроконечных кондилом, опухолевых образований.
Цель – установление причины заболевания.
Диагностика начинается с подробного опроса (на предмет жалоб, хронических заболеваний и пр.) и общего и гинекологического осмотра пациентки.
Далее проводится лабораторное исследование:
Микроскопическое исследование уретрального мазка – основной лабораторный тест в диагностике уретрита.

Микроскопическое, иначе бактериоскопическое, исследование представляет собой изучение соскоба или отделяемого из уретры под микроскопом.
Биоматериал может при необходимости окрашиваться специальными красителями.
Например, при окраске по Грамму используется краситель кристаллический фиолетовый.
Грамположительные микробы при действии такого красителя приобретают сине-фиолетовый цвет, а грамотрицательные – красный или розовый.
Перед забором мазка следует воздержаться от мочеиспускания в течение 2-х часов.
Метод позволяет установить заболевание, дифференцировать гонококковую и негонококковую формы.
Исследование мочи проводится для обнаружения в ней лейкоцитов и бактерий.
Собирается около 10-15 мл мочи после предварительного двухчасового воздержания.
Для диагностики уретрита показательна первая порция.
Так, при двухстаканной пробе, варианте многостаканного теста, при уретрите лейкоциты, а иногда и эритроциты, обнаруживаются в первой порции мочи и отсутствуют во второй, в отличие от цистита.
Культуральное исследование (посев) и ПЦР (метод полимеразной цепной реакции, устанавливающий ДНК возбудителя).
Не являются обязательными в диагностике заболевания, однако бывают эффективны при подборе препаратов для целенаправленной терапии.
Посев также позволяет установить чувствительность возбудителя к лекарственным веществам.
Эти методы показаны при персистирующей и рецидивирующей формах заболевания.
Тест эстеразы лейкоцитов – при проведении общего анализа мочи определяется такой параметр, как лейкоцитарная эстераза (ЛЭ).
ЛЭ представляет собой фермент, который вырабатывается лейкоцитами.
Если образец мочи неправильно хранится (не добавлен консервант в первые 2-3 часа от забора материала), то такие маркеры воспалительного процесса, как лейкоциты, разрушаются и обычное исследование оказывается малоинформативным.
ЛЭ же обнаруживается в моче даже после разрушения лейкоцитов.
Положительный результат при определении данного показателя свидетельствует о воспалительном поражении мочевыводящих путей.
Нитритный тест основан на обнаружении микроорганизмов, которые способны превращать нитраты в нитриты.
Положительный результат, розовое окрашивание тест-полосок, свидетельствует об инфекции, вызванной бактериями определенной группы (кишечной палочкой, энтерококками, протеями и пр.).
Но не устанавливает конкретный возбудитель.
ИФА в диагностике уретритов применяется редко.
В основном к такому методу прибегают, если предполагается, что причиной поражения уретры стала половая инфекция.
В частности, сифилис (хотя собственно сифилитический уретрит – крайне редкое заболевание);
Тест с гидроксидом калия позволяет выявлять грибковую инфекцию.
Методы инструментальной диагностики (уретроскопия, рентгенологические) назначаются исключительно по показаниям.
Например, в ситуации, когда требуется подтвердить или исключить наличие уретральных дивертикулов.
При остром состоянии уретроскопия противопоказана.
Причины и факторы развития заболевания
Чаще всего причиной развития уретрита является инфекция, но в редких случаях заболевание имеет неинфекционный патогенез. Основные условия, при которых может возникнуть уретрит, переходящий в хроническую форму:
- повреждение слизистой оболочки мочеиспускательного канала в ходе установки катетера или выведения из уретры конкрементов (камней);
- аллергическая реакция, развивающаяся на средства личной гигиены, мыло или нижнее бельё;
- патологическое разрастание рубцовой ткани, что приводит к сужению уретры. Такие явления возможны в случае введения в канал инородных предметов, ожогов и травм;
-
развитие опухолевых образований, оказывающих давление на канал и нарушающих нормальный отток мочи;
- нарушение обменных процессов в организме, в результате чего в моче могут присутствовать вещества, способствующие развитию воспаления;
- плохое питание органов малого таза кровью или развитие застойных явлений.
На фоне локального воспаления снижается местный иммунитет, и в процесс включаются патогенные микроорганизмы. Переход в инфекционную форму является первым признаком развития хронического уретрита. В виде условно-патогенной флоры могут выступать такие бактерии:
- кишечная палочка;
- золотистый стафилококк;
- клебсиелла;
- протей и пр.
Увеличивают риск возникновения хронического уретрита такие условия:
- малоподвижный образ жизни — источник застойных явлений в малом тазу, ухудшающих кровообращение и снижающих местный иммунитет;
- употребление алкоголя и курение — из-за вредных привычек нарушается нормальная циркуляция крови и снижается эффективность иммунной защиты, что создаёт благоприятные условия для развития инфекции и воспалительного процесса;
- анальный секс без использования барьерных методов контрацепции, что грозит проникновением бактерий в уретру мужчины;
- неправильная интимная гигиена — отсутствие регулярных водных процедур в должном объёме способствует активному развитию бактерий и повышает риски их проникновения в мочеиспускательный канал.
В 75% всех случаев причиной хронического застарелого уретрита являются венерические заболевания, вызванные следующими возбудителями:
- хламидиями и гонококками. Это самые частые спутники уретрита, имеющие повышенную устойчивость к антибиотикам. Классическое лечение инфекционного недуга приводит к подавлению активности хламидий, но со временем бактерия снова провоцирует развитие воспалительного процесса, делая его хроническим;
-
трихомонадой — вторым по распространённости микроорганизмом, провоцирующим развитие хронического уретрита. Особенностью является то, что в 30% от всех случаев заражения заболевание протекает бессимптомно. Чаще всего трихомонадный уретрит сопровождается воспалением влагалища у женщин и простатитом у мужчин;
- грибками. Микотический уретрит считается одним из самых опасных, так как возбудитель поражает не только слизистые уретры, но и мочевой пузырь, а в особо запущенных случаях и почки;
- вирусами. Вирусный уретрит может быть представлен герпетической или кондиломной инфекцией. После заражения возникает первая яркая вспышка заболевания, которая через время стихает и вирус переходит в латентную стадию. После человек является носителем вируса, который в четверти случаев больше никак не даёт о себе знать.
Лечение уретрита у женщин (препараты)

Лечение уретрита у женщин, препараты, которые при этом применяются — довольно актуальная тема на сегодняшний день.
Такая патология не является редкостью и возникает довольно часто у представительниц прекрасного пола.
Уретрит — это воспалительный процесс в мочеиспускательном канале, возникающий на фоне различных вирусов и бактерий. Заболевание встречается в двух формах: хронической и острой.
Виды уретрита и его симптомы
При таком заболевании, как уретрит, у женщин симптомы и лечение, препараты, используемые при этом, зависят от причины возникновения недуга. В настоящее время выделяют много видов данной патологии. Существует следующая классификация уретрита, в зависимости от патогенного возбудителя:
- Гонорейный. Причиной является гонококк. Источник — зараженный человек. Путем инфицирования является половой акт либо использование предметов личной гигиены больного.
- Трихомонадный. Такой вид уретрита коварен тем, что симптомы проявляют себя только через 5 или 15 дней. Возникают выделения пенистой консистенции белого цвета, присутствует слабый зуд. У представителей сильного пола проявления настолько слабы, что часто они их попросту не замечают, и это является потенциальной угрозой для остальных.
- Кандидамикотический. Возникает при попадании в мочеиспускательный канал грибов рода Кандида. Симптомы такие же, как и в предыдущем типе. Заражение также происходит половым путем либо при злоупотреблении или длительном приеме антибиотиков.
- Хламидийный. В данном случае симптомы могут отсутствовать либо проявлять себя в виде выделений с примесью гноя и слизи. Возбудителем являются хламидии.
- Вирусный. Начинает активную деятельность еще в половых органах, плавно переходя в уретру. Причиной становятся окологенитальные хламидии.
- Бактериальный. Он, в свою очередь, подразделяется на два вида. Первичный, быстро переходящий в хроническую форму, проявляет себя жжением, зудом, гнойными выделениями и болями при мочеиспускании. Вторичный появляется в результате перенесенной ангины или пневмонии.
Лечение уретрита у женщин подбирается в зависимости от возбудителя и должно проходить сразу же после обнаружения причины. Принимать необходимые меры следует обоим половым партнерам.
На это время следует отказаться от употребления алкоголя.
Препараты, применяемые в лечении уретрита
Лечение уретрита у женщин — довольно сложный процесс. Самые эффективные препараты можно подобрать только после ряда диагностических исследований. Прежде чем назначать конкретные лекарства, врач определяет чувствительность патогенной флоры к данному виду средств.
Неспецифический уретрит устраняется с помощью антибиотиков широкого спектра направленности, например цефалоспоринов.
Гонорейная патология лечится в основном таблетками Спектиномицином или Цефаклором. Трихомонадный уретрит устраняется с помощью антимикробных лекарств. К ним относятся: Метронидазол, Йодовидон (в форме свечей), Бензидамин.
Вирусную патологию лечат Ацикловиром, Лавомаксом.
Лекарства для терапии уретрита в каждом отдельном случае назначаются по-разному, поэтому заниматься самолечением ни в коем случае нельзя.
Для того чтобы ускорить выздоровление, рекомендуется употреблять различные морсы, например клюквенный и брусничный. Полезными в данном случае будут липовый чай и напиток из василька синего.
Лечение уретрита занимает около 2-3 недель и проводится дома по схеме, назначенной специалистом. Хронический вид заболевания, в отличие от острой формы, требует длительной терапии. Применяются не только антибактериальные таблетки, но и иммуностимуляторы, а также проводятся специальные процедуры, во время которых в мочеиспускательный канал вводятся лекарственные вещества.
Именно поэтому важно не запускать болезнь и лечить ее вовремя. Некоторые формы уретрита способны вызвать преждевременные роды
Некоторые формы уретрита способны вызвать преждевременные роды.
В заключение
Следует помнить о том, что если уретрит никак не проявляет себя, это еще не говорит о том, что его не нужно лечить. Если не принять необходимые меры, то такое заболевание способно перейти в хроническую форму, довольно опасную для здоровья женщины, а в особенности для ее половой системы.
Как проходит диагностика уретрита
Диагностику заболевания у женщин, как и у мужчин, проводит уролог. Первичный медицинский осмотр может выявить увеличение в размере и покраснение наружного отверстия мочеиспускательного канала и окружающей его зоны. Прикосновения к воспалённой области болезненны и неприятны.
Набор обязательных анализов включает:
- Клинический (общий) анализ мочи, крови.
- Анализ мочи по Нечипоренко — специальный тест, который определяет количество лейкоцитов и эритроцитов в 1 мл урины; применяется для выявления воспалительных процессов в мочевыводящей системе.
- Бакпосев мочи и тест на чувствительность патогена к антибиотикам — анализ на выявление возможного возбудителя инфекционного воспаления и определение его чувствительности к разным видам антибактериальных препаратов. Проводят методом посева мочи на специальные питательные среды. Результат необходимо ждать в течение 4 недель, иногда дольше. Может включать тест на микобактерии туберкулёза (палочку Коха) мочеполовой системы.
- Мазок из уретры — забор биоматериала из зоны воспаления для дальнейшего исследования методом ПЦР-диагностики. Этот современный метод является высокоточным, поскольку основан на исследовании молекул ДНК или РНК, которые содержит в себе любой вирус или патогенный микроорганизм.
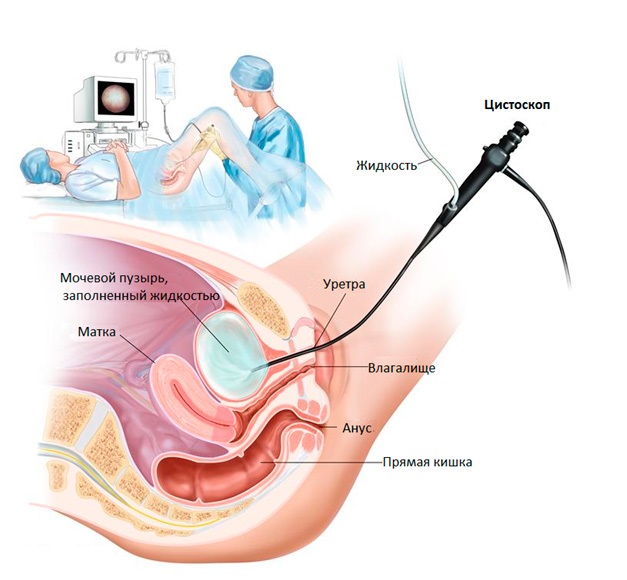 Уретроскопия — осмотр внутренней поверхности мочеиспускательного канала с помощью медицинского эндоскопа
Уретроскопия — осмотр внутренней поверхности мочеиспускательного канала с помощью медицинского эндоскопа
Инструментальные методы диагностики представлены прежде всего уретроскопией. Обследование проводят с помощью эндоскопического прибора в виде трубки с оптическим прибором, которая вводится внутрь мочеиспускательного канала для осуществления осмотра внутренней поверхности органа. Одновременно врач имеет возможность собрать биологический материал для анализа. Ультразвуковая диагностика даёт возможность оценить общую картину состояния органов малого таза.
Окончательную дифференциальную диагностику проводит специалист по результатам анализов, поскольку даже специфические симптомы не дают однозначного ответа на вопрос о типе возбудителя. Правильное назначение терапии напрямую зависит от точности диагноза.
Дифференциальная диагностика разновидностей инфекционного уретрита — таблица
| Вид инфекционного уретрита | Специфические симптомы |
| Гонорейный | Первые симптомы проявляются спустя несколько недель после заражения и включают: боль и рези при мочеиспускании, задержку выделения мочи, мутность мочи, зеленоватые выделения из мочеиспускательного канала. Без своевременного лечения заболевание переходит в хроническую форму, при которой симптоматика может отсутствовать. |
| Трихомонадный | Треть эпизодов трихомонадного уретрита протекает бессимптомно. В остальных случаях признаки проявляются через 2–3 недели после заражения. Характерны зуд и жжение в области наружных половых органов и мочеиспускательного канала, пенистые зеленовато-желтоватые выделения. |
| Кандидозный | Помимо болезненного мочеиспускания, для этого вида уретрита свойственно наличие умеренного количества белесых выделений густой консистенции. |
| Микоплазменный | Слизистые выделения из влагалища в неприятным запахом, дискомфорт и жжение при мочеиспускании, боль внизу живота. |
| Хламидиозный | Желтоватые выделения из влагалища, болезненное мочеиспускание, повышенная температура (не всегда). |
| Туберкулёзный | Обычно развивается в комплексе туберкулёза мочеполовой системы. Характерные признаки (помимо общих признаков уретрита): слабость, избыточная потливость, субфебрильная температура, кровь в моче, частое мочеиспускание. |
Народная медицина
Средства народной медицины могут стать хорошим дополнением к основному лечению. Их можно использовать и в период ремиссии для профилактики уретрита. Методы народной медицины безопасны, могут применяться длительное время, использоваться для лечения взрослых и детей.
Для снятия воспаления в мочевыводящих путях применяют такие растения: зеленчук, лопух, лавровый лист, петрушка, толокнянка, брусника, клюква, черная смородина, липа, туя, ромашка, василек, кукуруза, мята.
Перед применением любого настоя или отвара его нужно остудить и убрать крупные частицы (пропустить через марлю, ситечко). Растительные препараты можно употреблять внутрь, готовить ванночки, проводить спринцевания, смачивать тампоны. Курс лечения составляет от 10 дней до нескольких месяцев.

Для приготовления настоя из зеленчука берут 1 чайную ложку травы и заливают 200 мл кипятка. Раствор должен настояться в течение 12 часов. Далее его принимают по 1 стакану 2 раза в сутки. Каждый день рекомендовано готовить свежий раствор. Настой из синего василька готовят таким же способом. Применяют по 2 столовые ложки препарата 2 раза в день до принятия пищи. Из клюквы можно готовить морс, сок, смешать с медом, есть целые ягоды. Морс пить по 1 стакану 3 раза в стуки.
Чтобы сделать настой из черной смородины, нужно положить 3 чайных ложки ее листьев в эмалированную емкость, и добавить 500 мл кипяченой воды. Полученный раствор пить как чай, 3-4 раза в сутки. Для лечения уретрита часто используют листья петрушки. Нужно взять 1 чайную ложку травы и залить 500 мл холодной воды. Раствор делают вечером, а принимать его можно утром. Чтобы уменьшить симптомы заболевания, принимают 3 столовые ложки настоя петрушки каждые 2 часа.
Липу заваривают как чай и пьют по 4-5 стаканов в день. Она содержит природные эстрогены, поэтому пить в таких количествах ее можно только женщинам. Отвар из корней лопуха готовят на водяной бане. Берут 10 гр сухого вещества и добавляют к ним стакан горячей кипяченой воды. Постоянно помешивают на медленном огне. Внутрь можно пить по 100 мл отвара перед каждым приемом пищи. Длительность лечения – 14 дней. Отвар из лопуха можно использовать наружно для компрессов, орошений, промываний, подмываний.
Физиотерапия
Лечение с помощью физического воздействия можно применять в урологическом стационаре или в дневном стационаре поликлиники. Используют такие методы физиотерапии:
- Лекарственный электрофорез – способ введения лекарств, с помощью электрического тока. Для электрофореза используют хлористый кальций, нитрофураны и лидазу. Курс лечения составляет 7-10 дней.
- Гальванотерапия применяется на области мочеиспускательного канала. Процедура длится 25-30 минут и включает 10 сеансов.
- Лазеротерапия проводится в проекции уретры, на переднюю брюшную стенку, поясницу, крестцовый отдел. На каждую область воздействуют в течение 5 минут. За весь курс выполняют 10 процедур ежедневно. Лазеротерапию лучше проводить в утреннее время.
- Магнитотерапия – применяется на нижние отделы живота (над лонным сочленением) или промежность. Процедура длится 20 минут. Курс магнитотерапии составляет 10 дней.
- УВЧ.
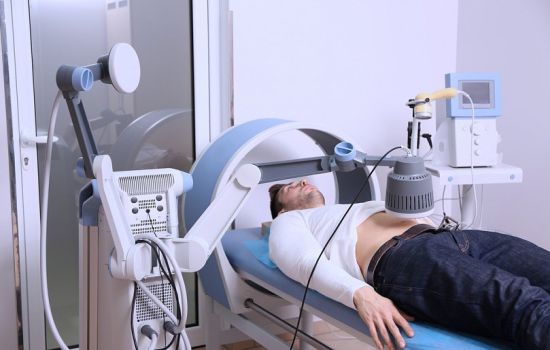
Процедура проводится на кушетке в положении на спине или на животе. Для воздействия на уретру часто используют позу с разведенными ногами, согнутыми в коленях. При хроническом цистите возможно сочетание различных методов. Например, лазеротерапию допустимо сочетать с магнитотерапией или электрофорезом.
Физиотерапия позволяет облегчить поступление препаратов к пораженному органу, повысить их эффективность. Метод выбирают индивидуально, с учетом стадии заболевания, формы уретрита и наличия осложнений.