Плоско-вальгусная деформация стопы. Клинические рекомендации
Содержание:
Можно ли выявить болезнь самостоятельно?
Заметить начинающиеся проблемы самостоятельно вполне возможно. Родители визуально отметят патологии в формировании костей ребенка. При первых подозрениях нужно обратиться за помощью в медицинское учреждение – в таком случае эффект лечебных мероприятий будет максимальным. Чтобы убедиться в наличии отклонений, родители могут «протестировать» ребенка.
Вариант №1. Нужно покрыть стопы ребенка сливочным маслом
Обратите внимание на края стоп – они тоже должны быть покрыты маслом. Затем нужно поставить ребенка на лист бумаги так, чтобы стопы располагались параллельно, а расстояние между ними было минимальным
 Родители могут проверить, есть ли у ребенка плоскостопие
Родители могут проверить, есть ли у ребенка плоскостопие
Бумага впитает масло в тех участках, где ребенок стоял целой стопой
Осмотрев полученный отпечаток, нужно обратить внимание на внутренний контур
Вариант №2 – тестирование с помощью монетки. Ребенка ставят на ровный и гладкий пол, просят выставить проверяемую ногу.
Взяв монетку, нужно ее поставить так, чтобы она находилась напротив внутреннего края исследуемой стопы.
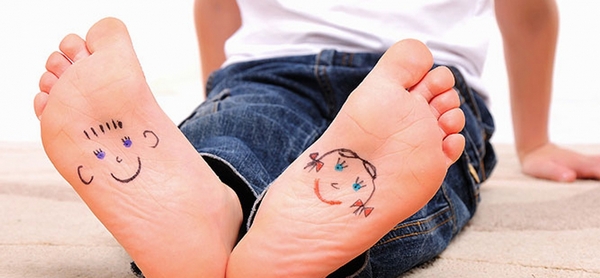 Наличие плоскостопия можно проверить и с помощью монеты
Наличие плоскостопия можно проверить и с помощью монеты
Направьте монетку к центру детской стопы. Внутренняя часть должна быть чуть поднята, образуя свод над полом, поэтому если вы пальцем направите монету в нужном направлении, она под этим сводом пропадет целиком или наполовину.
Как лечит остеопат?
Специалисты подходят к проблеме более глобально и проводят лечение не только деформированной стопы, но и всего сустава в целом. Ведь бывает, что патология у детей развивается на фоне родовой травмы либо дисфункции позвоночника, костей таза.
Врач связывает патологию со слабостью мышц, большой нагрузкой на ноги, нарушением иннервации у малыша, начинающего в 1 год делать первые шаги.
Задачи остеопата:
- устранить застарелые структурные нарушения;
- воздействовать на истинные причины развития патологии и восстановить правильное положение стопы;
- добиться эффекта за счет щадящих техник, направленных на нормализацию кровотока, лимфотока в тканях и малом тазу;
- снять напряжение в мышцах и откорректировать нарушения в позвоночнике у детей.
Лечебные мероприятия
Так как симптомы вальгусной деформации стопы могут напоминать множество прочих болезней, лучше всего проконсультироваться со специалистом. Определить патологические изменения стопы можно лишь по результатам различных исследований.
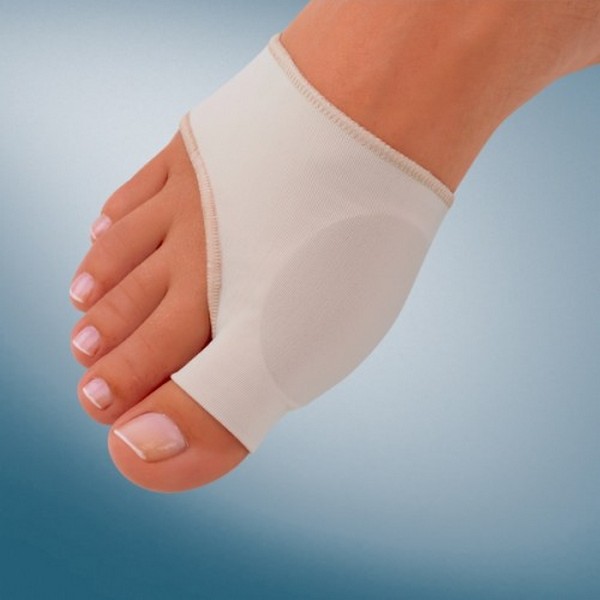 Консервативные методы не помогут полностью избавиться от «шишки»
Консервативные методы не помогут полностью избавиться от «шишки»
Лечат либо консервативными путями, либо хирургическим методом. Консервативные методы хороши при первых двух стадиях деформации, но избавиться от «шишки» полностью они не помогут. Правда, этот способ позволяет существенно замедлить болезнь, отдаляя необходимость обращения к хирургу.
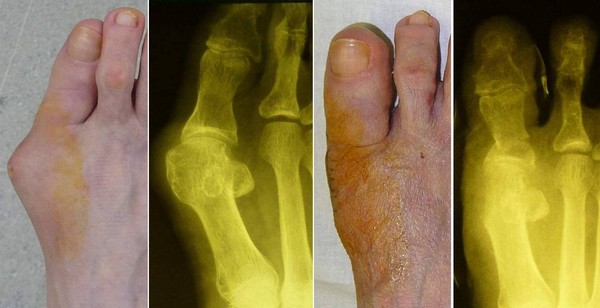 В тяжелых случаях показана операция
В тяжелых случаях показана операция
Методы консервативной терапии.
- Ношение ортопедической обуви, использование супинаторов, шин, специальных стелек, межпальцевых прокладок.
- Физиотерапия.
- В сустав могут вводить гормональные средства (например, «Дипроспан»), чтобы избавиться от воспалительных процессов.
 «Дипроспан»
«Дипроспан»
Специальную обувь следует выбирать с умом – она должна быть мягкой, без узких носков и высоких каблуков.
Искривление большого пальца ноги практически всегда диагностируется одновременно с плоскостопием. Ось стопы нарушается, своды становятся меньше. Если отмечается данная патология, нужно подобрать обувь с высоким и твердым задником, а супинатор должен быть достаточной плотности.
 Как подобрать обувь при плоскостопии?
Как подобрать обувь при плоскостопии?
При физиотерапии используют ударно-волновые процедуры. В результате кровообращение приходит в норму, болевые ощущения ослабляются, спадает отек.
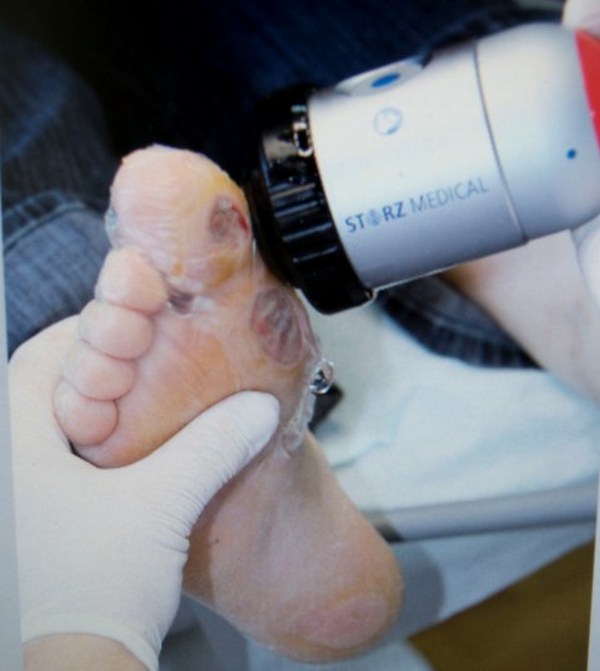 С помощью ударно-волновой терапии можно привести кровообращение в норму
С помощью ударно-волновой терапии можно привести кровообращение в норму
Если деформация уже не исправляется с помощью физиотерапии и прочих консервативных процедур, ситуацию можно исправить только с помощью хирургического вмешательства. Рано или поздно операцию придется сделать, так как в определенный момент лекарства и ударно-волновые процедуры перестают давать желаемый результат, а «шишка» может начать приносить излишние неудобства. Операция помогает практически всем людям, так как в ходе нее исправляется неправильная форма стопы, и они перестают постоянно испытывать боль. Сначала оперируют одну пораженную стопу, а через полгода – вторую, если в этом есть необходимость.
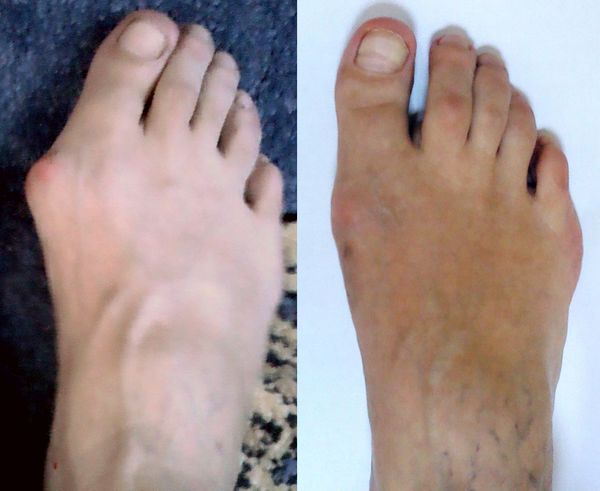 В ходе операции врач убирает наросты на костях, тем самым возвращая суставу возможность выполнять свою функцию
В ходе операции врач убирает наросты на костях, тем самым возвращая суставу возможность выполнять свою функцию
Цель вмешательства хирурга – приведение костевой оси в норму, избавление от нарастаний кости, возвращение суставу возможности выполнять свою функцию. Прежде чем делать операцию, нужно тщательно осмотреть стопу, сделать рентгеновский снимок, вычислить угол, сформированный костями стопы, а также понять, как далеко зашли деформационные процессы. Затем хирург определяется с тем, как именно будет проводить операцию.
Если деформация первой степени, можно сделать пластику сухожилий (операция МакБрайда) и удалить «шишку» с плюсневой кости. Если диагностирована вторая степень болезни, помимо предыдущих махинаций нужно будет вмешиваться еще и в структуру костей. Третья стадия деформации исправляется рассечением плюсневой кости, а потом ее фиксируют с помощью двух винтов.
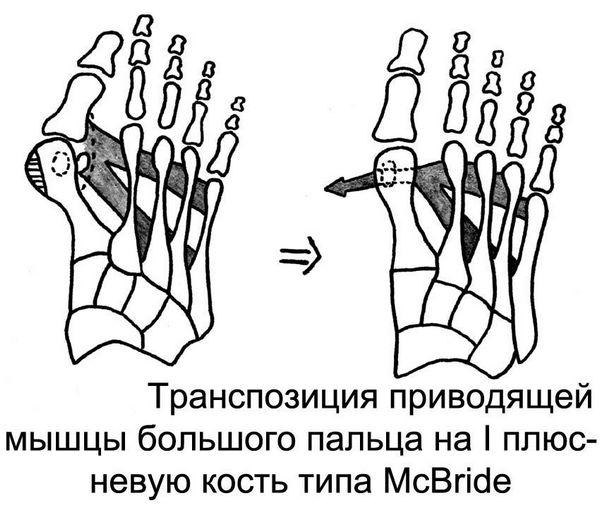 Операция МакБрайда
Операция МакБрайда
Вообще, видов лечения деформации с помощью операции огромное множество. Самые распространенные – это:
- экзостэктомия. Позволяет иссечь совсем маленький кусочек головки плюсневой кости;
-
остеотомия. Требует удаления куска пальцевой фаланги либо участка плюсневой кости. Если деформация совсем небольшая или умеренная, используют шевронную остеотомию или зигзагообразную остеотомию. В иных случаях нужна проксимальная или комбинированная остеотомия;
- артродез. Суставная часть первого пальца ноги удерживается неподвижно. Если деформации сильно выраженные, нужно сделать артродез первого клиновидно-плюсневого сустава;
-
резекционная артропластика. Удаляют маленькую часть плюснефалангового сустава со стороны плюсны;
- хирургическая операция для регенерации связок около плюснефалангового сустава первого пальца;
- замена травмированного сустава протезом.
 Пораженный сустав могут заменить протезом
Пораженный сустав могут заменить протезом
Первые десять дней нужно держать ногу в покое, потом можно начать осторожно ходить, стараясь не оказывать нагрузку на сустав, который оперировали. В целом, реабилитация занимает около трех месяцев, а в работоспособность сустав приходит не ранее, чем через год
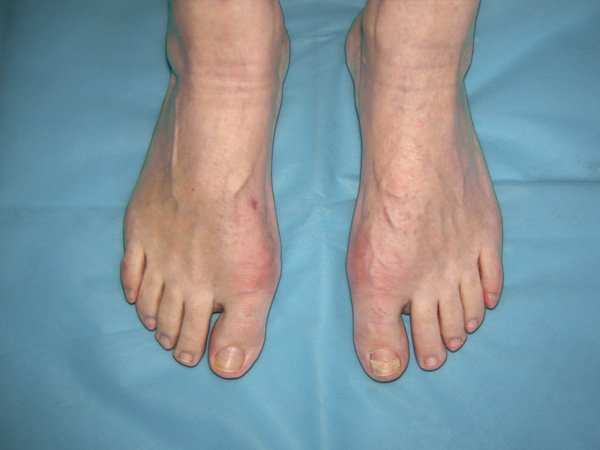 Рецидива можно не допустить, если следовать всем рекомендациям врача
Рецидива можно не допустить, если следовать всем рекомендациям врача
Причины заболевания
В медицине под вальгусной деформацией ступни понимается искривление плюснефалангового сустава 1-го (большого) пальца ноги, последующее изменение нормального положения других пальцев. Вальгус предполагает искривление оси стопы, средний ее отдел опускается, а пятка разворачивается наружу с опущением внутреннего края.
Если больной стоит прямо, его ноги выглядят особым образом — в зоне голеностопного сустава и выше видна Х-образная деформация. Лодыжки соприкасаются или между ними имеется слишком малое расстояние, а пятки, напротив, раздвинуты. По статистике, плоско-вальгусная стопа у ребенка обычно обнаруживается в раннем возрасте.
Врожденные причины
Деформация стопы по вальгусному типу нередко бывает врожденной, поэтому определяется у новорожденного буквально после появления на свет или в первый год жизни.
Считается, что причиной врожденной плосковальгусной установки становится нарушение роста и развития ноги во внутриутробный период. Под влиянием тератогенных факторов форма и взаимное расположение костей меняются. Такое может случиться из-за генных мутаций или патологий беременности.
Спровоцировать искривление ног могут:
- дефицит питательных веществ;
- перенесенные матерью инфекции;
- прием матерью токсичных препаратов;
- гипоксия плода.
Все формы вальгусной деформации истинного, врожденного типа проявляются до годовалого возраста, но обычно заметны врачу сразу после рождения.

Самые серьезные разновидности, которые лечат только хирургическим путем:
- вертикальный таран;
- стопа-качалка.
До ¾ случаев врожденной вальгусной деформации связаны с дисплазией соединительной ткани — системной патологией соединительных волокон, которая передается по наследству. Обычно у таких детей имеются и другие отклонения от нормы разной степени выраженности — плоскостопие, искривление спины, грудной клетки и т. д.
Приобретенные причины
Предпосылка для развития детской формы вальгусной деформации ноги приобретенного типа — недоразвитие связок и сухожилий, сниженный тонус мышц. Все это вызывает искривление стопы и пальцев в 2 года или позже, когда ребенок начинает длительно ходить, пребывать на ногах.
Ближе к 1,5 годам родители могут заметить отклонения в строении стопы, если подбору обуви не было уделено достаточно внимания. Ношение мягкой, плохо фиксирующей стопу обуви вызывает изменение формы ноги.
Перенесенный рахит плохо сказывается на состоянии опорно-двигательного аппарата. У подростков причиной проблемы часто становится усугубление уже имеющегося плоскостопия. У девушек ношение обуви с узким носиком или на слишком высоком каблуке может спровоцировать заболевание стоп.

Отдельно специалистами указывается юношеская вальгусная деформация, которая возникает из-за слишком быстрого роста стопы у подростков.
Прочие возможные причины приобретенной деформации:
- ожирение;
- гипотиреоз и другие эндокринные болезни;
- сахарный диабет;
- проблемы остеогенеза, в том числе остеопороз;
- мышечная дистрофия;
- сколиоз и иные нарушения осанки;
- псориатический и ювенильный артрит.
У детей с ДЦП, полинейропатиями, синдромами Марфана, Дауна, перенесенным полиомиелитом вероятность развития деформации очень высока. Возможно появление кривизны стопы после травмы (перелом, растяжение), длительного ношения гипсовой повязки на голени.
Не менее велик риск появления болезни у детей, которых слишком рано учили ходить, применяли ходунки. Тонус мышц в раннем возрасте низкий, и под весом ребенка свод стопы начинает уплощаться.
Классификация вальгусной деформации в зависимости от причины возникновения:
- статическая — появляется из-за нарушений осанки;
- компенсаторная — развивается по причине аномалий ахиллова сухожилия и голеностопного сустава, вертикального положения таранной кости;
- паралитическая — обусловлена проблемами ЦНС;
- рахитическая — появляется после рахита;
- травматическая — возникает после травмы ног.
Лечение вальгуса
На сегодняшний день в лечении вальгуса разработано несколько различных методик. Высокой эффективности лечения вальгуса можно добиться лишь сочетая сразу несколько методик, а не применяя лишь одну.
Питание
Вам следует правильно питаться. Исключите из вашего рациона питания жаренную, мясную и острую пищу. Так же забудьте о мучных и бобовых продуктах.
Витамины
Принимайте витамины А, Е и С.
Обувь
Носите удобную обувь
Носите лишь удобную, качественную обувь. Забудьте о высоких каблуках. Каблук обуви должен быть один-четыре сантиметра.
Гимнастика
Делайте лечебную гимнастику:
- Поднимите карандаш с пола пальцами ноги;
- Карандашом пишите в воздухе цифры. От одного до пяти;
- Теперь возьмите кусок ткани. Комкая его пальцами ног, затем распрямляйте;
- Кроме этого, по возможности ходите босиком.
Массаж
Делайте массаж стоп. Массаж снимет болевые ощущения и усилит доступ полезных элементов в стопы.
- Физотерапия
- Операция
На определенных стадиях вальгуса поможет лишь операция.
Ортопедические шины
Корректировка сустава с помощью ортопедических шин. Их часто применяют при противопоказаниях к операции.
Обычно прописывают двадцать процедур. Между процедурами должен быть перерыв один день. После двадцати процедур делается определенный перерыв, который устанавливается лечащим врачом.
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы.
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена. При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
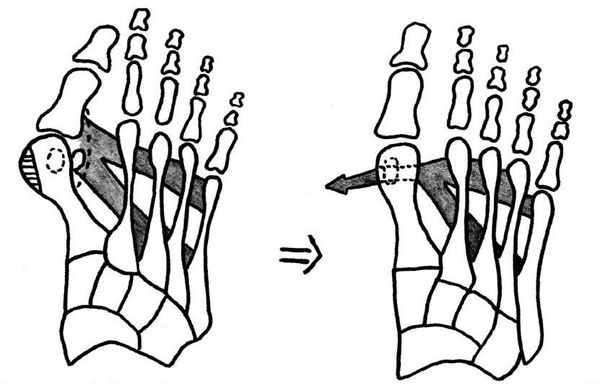
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами. Существует множество методик коррекции первого пальца:
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга).
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
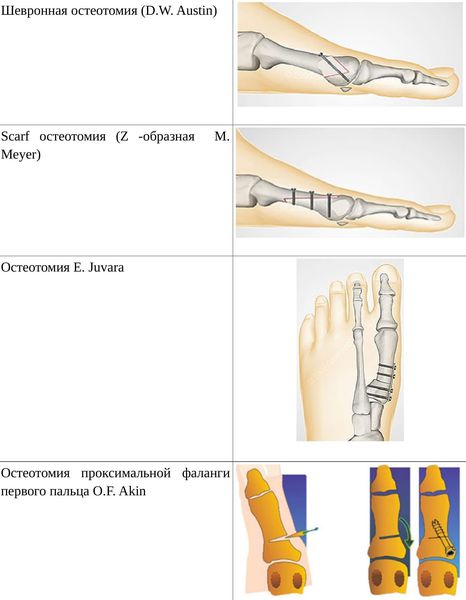
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование.
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO. Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез.
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению. Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы.
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. Кроме того, возможны инъекции кортикостероидов.
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию. При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп. В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы. Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Лечение вальгуса
Лечение вальгуса в «Тибете» устраняет причины, по которым возникла деформация. Мы не используем противовоспалительные нестероидные или иные фармацевтические препараты или хирургические вмешательства. На последней стадии заболевании, когда необходима операция, мы не беремся за лечение. В остальных случаях мы достигаем позитивных результатов.
1-й этап (диагностика)
Сначала врач проводит диагностику. Он опрашивает пациента по поводу симптомов болезни, образа жизни, питания, наличия других нарушений, заболеваний. Это нужно, чтобы составить полную картину дисбаланса системы Бад-кан и накопления в организме холода, выяснить его характер, причину.
После этого врач проводит подиатрическую диагностику – исследует биомеханику стопы, выясняет причины избыточных нагрузок. Ими могут быть жировые отложения в области живота или других областях тела, плоскостопие, неправильная осанка, искривление позвоночника, остеохондроз.
2-й этап (устранение причин вальгусной деформации стопы)
Задачи лечения – уменьшить нагрузку на стопу, большой и другие пальцы, суставы, улучшить обменные процессы, стимулировать восстановление соединительных тканей, устранить воспаление. Вврач воздействует комплексно на систему Бад-кан, чтобы восстановить ее баланс. Благодаря этому он лечит не только вальгус, но и сопутствующие болезни «холода».
Лечение проводится комплексными сеансами, которые включают несколько процедур и дополняются курсом фитотерапии. Такое совместное действие дает эффект синергии, которая в несколько раз повышает эффективность лечебного курса.
Иглоукалывание
Введение тонких игл в биоактивные точки стопы снимает воспаление, уменьшает отек, помогает оттоку жидкости из воспаленного сустава. Эта процедура уменьшает боль, улучшает приток крови, обменные и восстановительные процессы. Воздействие на биоактивные точки печени, почек улучшает работу этих органов, стимулирует синтез коллагена и кровообращение в ногах.
Точечный массаж
Точечные сильные нажатия стимулируют кровообращение, приток коллагена к суставам стопы, активизируют обмен веществ, снимают мышечное напряжение, спазмы. Эта процедура помогает уменьшить боль, воспаление, улучшить биомеханику стопы. Оказывает лечебное действие при сопутствующих заболеваниях – остеохондрозе, артрозах.
Ударно-волновая терапия
Ударный массаж акустическими волнами улучшает местное кровообращение, облегчает боль и воспаление, стимулирует восстановление первого плюснефалангового сустава и других суставов стопы, укрепляет суставы, оказывает противоотечное действие. Эти волны свободно проникают в область сустава и активно работают в очаге воспаления.
Ортопедические стельки
Для восстановления биомеханики стопы врач изготавливает индивидуальные стельки по технологии ФормТотикс. Они перераспределяют и уменьшают нагрузку на свод, пальцы стопы, помогают в лечении плоскостопия, вальгуса, пяточной шпоры.
Моксотерапия
Прогревание биоактивных точек на меридианах тела помогает восстановить баланс системы Бад-кан и устранить причину болезней холода, включая болезни и деформации суставов. Улучшает обмен веществ, способствует снижению веса при ожирении, активизирует восстановительные механизмы, улучшает работу иммунной, эндокринной систем.
Фитотерапия
При вальгусной деформации используются тибетские фитопрепараты, которые восстанавливают баланс системы Бад-кан. Они оказывают противовоспалительное, хондропротекторное, иммуномодулирующее действие, улучшают обмен веществ. Кроме того, эти фитопрепараты используются для устранения избыточного веса, чтобы уменьшить нагрузку на стопы.
Мануальная терапия
Помогает устранить мышечные блоки, зажатия, спазмы, защемления, разгрузить суставы, восстановить правильное анатомическое положение всех частей стопы, биомеханику, нормализовать нагрузку на суставы, пальцы и свод стопы.
Диагностика вальгусного искривления
Обнаружить вальгусную постановку стопы может ортопед уже на первом плановом осмотре ребенка — в 1 месяц. В этом случае заболевание носит врожденный характер. В дальнейшем следует пройти обследование в год, чтобы исключить серьезные патологии опорно-двигательного аппарата.
После диагностику выполняют хирург, ортопед, травматолог, которым следует показать ребенка при выявлении любых отклонений. Для поиска причины заболевания порой требуется консультация эндокринолога, терапевта, гастроэнтеролога, невролога и т. д.

На первичном приеме врач проведет осмотр, изучит анамнез болезни, выполнит опрос по поводу симптомов, типа обуви и т. д. Доктор осуществит ряд физикальных тестов, рассмотрит походку, степень отклонения первого пальца, выявит осложнения вальгусной деформации. Далее пациенту назначается ряд инструментальных исследований.
Компьютерная плантография
Под плантографией понимают способ диагностики плоскостопия и деформаций стопы по отпечатку ноги. У детей обычно используют плантографию Смирнова, получая отпечаток подошвы на бумаге, окрашенной чернилами.
Более эффективным методом исследования считается компьютерная плантография — точная, удобная в выполнении. Процедура включает прямое сканирование стоп в покое и при функциональной нагрузке. Это помогает рассчитать все морфологические параметры стопы, чтобы сделать выводы об имеющейся деформации.
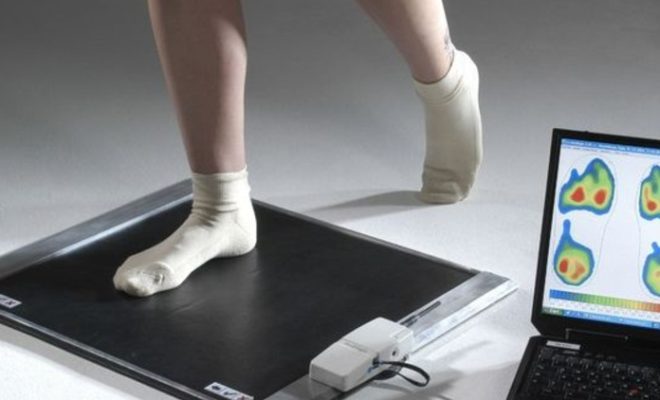
Компьютерная подометрия
Тестирование стопы на особой компьютерной платформе называется подометрией. Метод позволяет установить, равномерно ли распределяется нагрузка на отделы стопы, поэтому можно будет выявить наличие заболевания даже вне клинических признаков.
Ребенок встает на платформу, после чего сенсоры определяют давление на стопу, подают данные в компьютер. Далее врач расшифровывает информацию, создавая точную копию ноги малыша.
Рентгенография
Рентгеновский снимок в трех проекциях позволяет определить стадию заболевания, выявить сопутствующие патологии. В тяжелых случаях вместо рентгенографии рекомендуется делать КТ, которая дает более точные сведения. Благодаря полученным данным можно подобрать индивидуальный комплекс лечения или рекомендовать операцию.
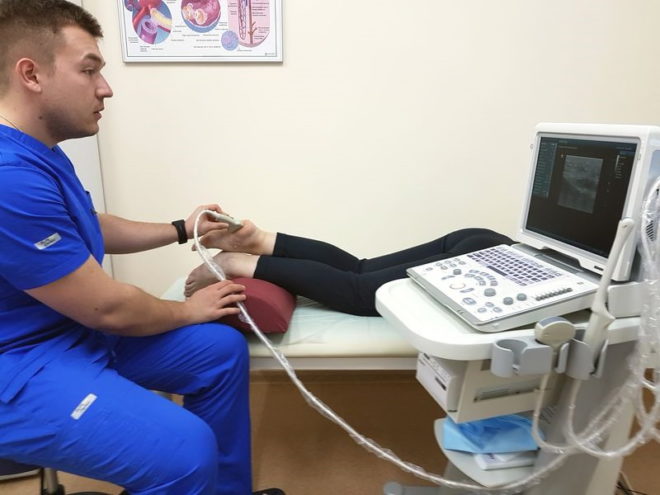
УЗИ суставов
Обычно УЗИ с допплерографией назначается для оценки состояния сосудов стопы, которые могут страдать при деформации нижних конечностей.
По данным УЗИ можно определить положение костей голени, стопы и мягких тканей, связок, сухожилий. По УЗИ и рентгенографии делают дифференциальную диагностику с артрозом, бурситом, деформирующим артритом.
Причины вальгусной деформации
Вальгусные стопы могут быть истинными (врожденными деформациями). Примерно в 12% случаев дефект развивается внутриутробно. Досконально изучить все обстоятельства прогресса патологии сложно. К ее развитию могут привести как болезни или травмы при беременности, так и генетические факторы.
Приобретенный дефект могут спровоцировать родители, перенесенные болезни, генетические особенности, иные обстоятельства. Причиной патологии часто становятся:
- ранняя постановка ребенка на ножки;
- неправильно подобранная первая обувь;
- ослабленные мышцы стопы (гипотония) или общая слабость мышечного тонуса;
- отклонения в развитии опорно-двигательного аппарата (отставание у недоношенных малышей);
- болезни нейромышечной системы, включая ДЦП, вирусный полиомиелит;
- болезни, связанные с плохой экологией и неправильным питанием (в том числе, рахит);
- диабет;
- в некоторых случаях вальгусная деформация стопы развивается на фоне дисфункции эндокринной системы (заболевания щитовидки, гипофиза);
- ожирение.
Вальгусные стопы могут стать последствием серьезной травмы, растяжения, повреждения костей подошвы. По некоторым данным, более чем в 70% случаев деформация сопровождает нарушения в развитии соединительных тканей (дисплазия). Такой диагноз выставляет ортопед некоторым детям первых дней жизни.
Вальгусная деформация стопы у взрослых
У взрослых вальгусная деформация стоп может «рецидивировать» – развиться после лечения в детстве – либо прогрессировать на фоне негативных жизненных обстоятельств. Специалисты отмечают, что более чем в 60% случаев диагностики у взрослых нарушения являются последствиями детской патологии, к которой в свое время не были применены меры для лечения.
Среди характерных сопроводительных признаков дефекта стопы у взрослых присутствуют плоскостопие и остеохондроз, а также артроз голеностопного сустава и нарушенная походка.
Причины, которые могут спровоцировать деформацию у взрослого:
- гиподинамия (малоподвижность);
- длительное нахождение в гипсе (сложный перелом ноги);
- работа, связанная с постоянным длительным хождением или стоянием;
- ожирение;
- неврологические заболевания;
- заболевания опорно-двигательного аппарата – деформирующий артроз (ДОА) тазобедренного, коленного сустава;
- регулярная носка неудобной тесной обуви на жесткой подошве;
- патологии сосудистой системы (различные нарушения системы кровоснабжения ног – артериального и венозного).
Важную роль в развитии вальгусного отклонения у взрослых играет наследственность, физическая форма (мышечный тонус), возраст. Прогнозы лечения не столь благоприятны, в запущенных случаях применяют хирургические методы
Важно параллельно с коррекцией проводить терапию смежных развившихся патологий
Симптомы вальгусной деформации стопы
Вальгусные стопы могут не проявлять себя клинически на начальных стадиях деформации, и наличие изменений обнаруживается только у ортопеда при осмотре и с помощью инструментальных методов диагностики. Постепенно искривление стопы и голеней становится все более заметным — стопа заваливается внутрь, происходит ротация пятки с ее опорой на внутренний край. При сведенных вместе ногах и соприкасающихся щиколотках между пяточными костями определяется расстояние. Наружная лодыжка сглаживается, внутренняя, напротив, становится более выпуклой, и под ней формируется один или два костных выступа — контурируют смещенные головка таранной и рог ладьевидной костей. На фоне ротации стопы голень Х-образно искривляется, меняется походка. Формируется халюс вальгус — деформация первого пястно-фалангового сустава с искривлением большого пальца кнаружи.
Помимо внешних изменений, деформация проявляет себя болями. Сначала неприятные ощущения, повышенная утомляемость и тянущие боли появляются после длительной ходьбы или статической нагрузки, затем — присутствуют постоянно. Болевой синдром затрагивает не только стопу и голеностопный сустав — постепенно присоединяются боли в коленях, тазобедренных суставах и спине. Это связано с тем, что отсутствие амортизации от стопы приводит к перенапряжению и хронической травматизации суставов всей кинетической цепи. Пациенты с запущенной вальгусной деформацией стоп страдают от артрозов коленного и тазобедренного суставов, из-за повышенной компрессионной нагрузки на позвоночник у них возникают межпозвонковые грыжи.
Диагностика вальгусной деформации стопы
Диагноз устанавливается на основании следующих данных:
- жалобы пациента на деформацию нижних конечностей, боли, повышенную утомляемость, изменение походки;
- анамнез болезни — в каком возрасте появились первые признаки, как развивалось заболевание;
- анамнез жизни пациента — наличие в прошлом заболеваний или травм, предрасполагающих к развитию вальгусных стоп;
- объективный осмотр травматолога-ортопеда — выявляет изменение конфигурации стопы, появление точек болезненности вдоль свода, в области опорных точек, а также в проекции перенапряженных мышц голени;
- рентгенография стопы — позволяет выявить уменьшение высоты сводов стопы и нарушения пространственного взаимоотношения костей стопы, а также признаки артроза суставов стопы;
- подометрия — оценивает распределение нагрузки на стопу;
- компьютерная плантография — применяется для расчета углов свода, наклона пятки и индексов, дающих представление о пространственной организации стопы.
В сложных случаях может понадобиться компьютерная или магнитно-резонансная томографии стоп. Первая позволяет детально оценить состояние костей и суставов, вторая — в том числе и связочного аппарата стопы. При выраженной деформации и наличии жалоб необходимо обследование всех суставных структур кинетической цепи — коленных, тазобедренных суставов и позвоночника. В зависимости от причины приобретенной вальгусной деформации показана консультация эндокринолога, гинеколога, невролога.
Стельки
Об ортопедических стельках стоит упомянуть отдельно, ведь многим пациентам с диагнозом вальгусная или варусная деформация приходится прибегать к ношению стелек в течение длительного времени, а кому-то – и всю жизнь. Стельки можно применять для лечения деформации стопы в легкой степени. Это отличный способ не только повысить комфорт передвижения, а еще и избавиться от боли в области стопы и остановить прогрессирование патологии.
Стельки бывают нескольких видов:
- лечебные, основная цель которых исправить деформированный свод стопы и придать нужную высоту. Изделия имеют жесткие формы, они отлично охватывают стопу и плотно удерживают ее, чтобы положение хрящей было в норме. Лучше всего пользоваться лечебными стельками в комплексе с ортопедической обувью;
- профилактические – такие стельки применяются при начальной стадии деформации, когда угол еще невелик и существенная деформация суставов не произошла, а патологический процесс протекает очень медленно. Применять такие стельки можно наряду с обычной обувью, если ортопедическая не рекомендована;
- лечебно-профилактические – изготавливаются из кожи или эластичного полотна. Такие стельки пружинят, они не сжимают стопу, могут иметь разную конструкцию и применяются с любой обувью. Выбор стелек разнообразен по величине, разнообразию конструкций и т.д.
В зависимости от функции, которую выполняют стельки, выделяют следующие виды:
- сводоформирующие;
- сводоподдерживающие;
- разгружающие;
- лечебные.
Стельки могут быть полными или не полными, у которых отсутствует передняя часть. Применение стелек дает отличный эффект, только пользоваться ими необходимо в течение длительного времени, поскольку вальгусная постановка стоп исправляется крайне медленно. Укороченный вариант стелек имеет несомненное преимущество – их не нужно подбирать по размеру. А также можно использовать с открытой обувью.
В ряде случаев пациенту врач порекомендует носить подпяточники и запяточники – это еще один вид изделий для коррекции постановки стопы. Они позволяют решить локальные ортопедические проблемы, например, при появлении у пациента наряду с вальгусной деформацией пяточной шпоры.

Корригирующие стельки помогут на раннем этапе развития вальгуса избежать операции
Правильно подобрать стельки поможет несколько правил:
- размер стельки должен по сантиметрам совпадать с размером стопы;
- при сомнении в размере лучше брать стельки, где указано несколько размеров, т.н. универсалы;
- при необходимости стельку можно подрезать, но об этом нужно заранее спрашивать при покупке, поскольку не все виды стелек обеспечивают такую возможность;
- людям с большим весом лучше выбирать для устранения плосковальгусного дефекта жесткие пластиковые или графитные стельки;
- женщинам, которые носят обувь на каблуке и не собираются от нее отказываться, необходимо приобретать пробковые варианты стелек;
- диабетикам рекомендовано использовать специальные двухслойные стельки;
- тем, кто по работе вынужден долго стоять, необходимы жесткие стельки, а вот спортсменам лучше приобретать бескаркасные стельки.
В любом случае советы являются лишь рекомендательными, окончательный выбор изделия пациент должен согласовать с ортопедом
Особенное внимание нужно уделить детским стелькам, ведь нога у детей растет, поэтому размер стельки придется менять, пока плоско вальгусная стопа не исправится