«клинические рекомендации «хронический лимфолейкоз, лимфома из малых лимфоцитов» (утв. минздравом россии)
Содержание:
- Симптомы хронического лимфолейкоза
- Причины развития
- Причины и стадии лимфолейкоза
- Прогноз и продолжительность жизни
- Причины хронического лимфолейкоза, распространенность заболевания
- Лечение
- Хронический лимфолейкоз
- Опасность болезни и прогноз
- Хронический лимфолейкоз: симптомы
- Диагностика острого лимфобластного лейкоза
Симптомы хронического лимфолейкоза
На начальной стадии патология протекает бессимптомно и может выявляться только по анализам крови. В течение нескольких месяцев или лет у больного хроническим лимфолейкозом выявляется лимфоцитоз 40-50%. Количество лейкоцитов приближено к верхней границе нормы. В обычном состоянии периферические и висцеральные лимфоузлы не увеличены. В период инфекционных заболеваний лимфатические узлы могут временно увеличиваться, а после выздоровления снова уменьшаться. Первым признаком прогрессирования хронического лимфолейкоза становится стабильное увеличение лимфоузлов, нередко – в сочетании с гепатомегалией и спленомегалией.
Вначале поражаются шейные и подмышечные лимфоузлы, затем – узлы в области средостения и брюшной полости, потом – в паховой области. При пальпации выявляются подвижные безболезненные плотноэластические образования, не спаянные с кожей и близлежащими тканями. Диаметр узлов при хроническом лимфолейкозе может колебаться от 0,5 до 5 и более сантиметров. Крупные периферические лимфоузлы могут выбухать с образованием видимого косметического дефекта. При значительном увеличении печени, селезенки и висцеральных лимфоузлов может наблюдаться сдавление внутренних органов, сопровождающееся различными функциональными нарушениями.
Пациенты с хроническим лимфолейкозом жалуются на слабость, беспричинную утомляемость и снижение трудоспособности. По анализам крови отмечается увеличение лимфоцитоза до 80-90%. Количество эритроцитов и тромбоцитов обычно остается в пределах нормы, у некоторых больных выявляется незначительная тромбоцитопения. На поздних стадиях хронического лимфолейкоза отмечаются снижение веса, ночные поты и повышение температуры до субфебрильных цифр. Характерны расстройства иммунитета. Больные часто страдают простудными заболеваниями, циститом и уретритом. Наблюдается склонность к нагноению ран и частое образование гнойников в подкожной жировой клетчатке.
Причиной летального исхода при хроническом лимфолейкозе часто становятся тяжелые инфекционные заболевания. Возможны воспаления легких, сопровождающиеся спаданием легочной ткани и грубыми нарушениями вентиляции. У некоторых больных развивается экссудативный плеврит, который может осложняться разрывом или сдавлением грудного лимфатического протока. Еще одним частым проявлением развернутого хронического лимфолейкоза является опоясывающий лишай, который в тяжелых случаях становится генерализованным, захватывая всю поверхность кожи, а иногда и слизистые оболочки. Аналогичные поражения могут наблюдаться при герпесе и ветряной оспе.
В числе других возможных осложнений хронического лимфолейкоза – инфильтрация преддверно-улиткового нерва, сопровождающаяся расстройствами слуха и шумом в ушах. В терминальной стадии хронического лимфолейкоза может наблюдаться инфильтрация мозговых оболочек, мозгового вещества и нервных корешков. По анализам крови выявляются тромбоцитопения, гемолитическая анемия и гранулоцитопения. Возможна трансформация хронического лимфолейкоза в синдром Рихтера – диффузную лимфому, проявляющуюся быстрым ростом лимфоузлов и формированием очагов за пределами лимфатической системы. До развития лимфомы доживает около 5% пациентов. В остальных случаях смерть наступает от инфекционных осложнений, кровотечений, анемии и кахексии. У некоторых больных хроническим лимфолейкозом развивается тяжелая почечная недостаточность, обусловленная инфильтрацией почечной паренхимы.
Причины развития
Основным фактором, который способствует появлению патологии, считается мутация стволовых клеток. На фоне этого отсутствует возможность полноценного созревания остальных клеток.
Факторами развития острой формы считаются:
- нарушения на генетическом уровне;
- аутоиммунные заболевания;
- радиоактивное воздействие;
- химические и ядовитые вещества.
Среди предрасполагающих факторов хронического лимфолейкоза выделяют:
- наследственную предрасположенность;
- снижение иммунной системы;
- инфекционные заболевания;
- чрезмерное употребление некоторых медикаментозных средств;
- частые стрессовые перенапряжения.

Истинная причина развития данного заболевания не установлена. Наиболее достоверной теорией развития хронического лимфолейкоза является вирусно-генетическая теория, согласно которой, причиной болезни становится инфицирование больного определенными типами вирусов
Причины острого лимфобластного лейкоза до конца не определены. Большинство ученых склоняется к тому, что данное заболевание имеет генетическую природу. Многочисленные исследования показали наличие семейной предрасположенности. Так, риск появления болезни у детей носителя недуга повышается в среднем в 8 раз. При этом учеными не было выявлено того гена, который приводит к возникновению недуга.
Болезнь особо распространена на территории стран Западной Европы, Канады и Северной Америки. Практически не выявлены случаи заболевания лимфолейкозом в Японии и странах Азии.
Возможно вторичное развитие лимфолейкоза. Как правило, толчком к этому выступает лучевая терапия. Кроме того, вызвать заболевание способны врожденные патологии, такие, как:
- синдром Вискотта-Олдрича;
- синдром Дауна.
Причины и стадии лимфолейкоза
Острый лимфобластный лейкоз возникает из-за того что хромосомы начинают менять свою структуру.
Хронический лимфолейкоз заболевание, при котором характерным является накапливание патологических лимфоцитов у крови, которая находится на периферии. По названию можно определить, что хроническая форма, протекает медленнее, чем острая. Успех на выздоровления зависит от того, насколько поражен костный мозг и насколько далеко распространилось злокачественное заболевание.
По течению болезни, онкологи разделяют хронический лимфолейкоз на три стадии:
- Начальная стадия (А), увеличиваются лишь некоторые группы лимфатических узлов, изменений в крови нет. Пациент под присмотром врача. Анемии и тромбоцитопении нет.
- Развернутая (В) – начинаются изменения в крови в виде лейкоцитоза, увеличение лимфатических узлов усиливается, образуются рецидивы инфекции. В этой стадии надо активное и эффективное лечение. Анемии и тромбоцитопении нет.
- Терминальная (С) стадия. Происходит превращение злокачественно образования в хроническую форму. Тромбоцитопения и анемия присутствуют.
Прогноз и продолжительность жизни
Онкологические заболевания по смертности занимают в мире второе место. Доля лимфолейкоза в этой статистике не превышает 2,8%.
Важно!
Острая форма в основном развивается у детей и подростков. Прогноз на благоприятный исход в условиях инновационных технологий лечения очень высокий и составляет более 90%. В возрасте 2-6 лет наступает почти 100% выздоровление. Но должно соблюдаться одно условие ─ своевременное обращение за специализированной медицинской помощью!
Хроническая форма ─ это заболевание взрослых. Наблюдается четкая закономерность развития болезни, связанной с возрастом пациентов. Чем старше человек, тем большая вероятность возникновения рака крови. Например, в 50 лет фиксируется 4 случая на 100 000 человек, а в 80 лет это уже 30 случаев на такое же количество людей. Пик заболевания приходится на 60 лет. Лимфолейкоз чаще встречается у мужчин, это 2/3 всех случаев. Причина такой половой дифференциации не ясна. Хроническая форма неизлечима, но прогноз десятилетней выживаемости составляет 70% (за эти годы болезнь ни разу не дает рецидивов).
Причины хронического лимфолейкоза, распространенность заболевания
Причины ХЛЛ на данный момент не ясны. Установлено, что риск возникновения этого заболевания не повышается в связи с предыдущими облучениями, как не связан и с контактом с известными канцерогенами (бензол, бензин и пр.). В генетический анализ материала от большого количества больных, также не обнаружил патологии.
Более того, не совсем ясно какие именно клетки служат предшественниками опухолевых клеток. Маркеры, которые экспрессируются на поверхности патологических лимфоцитов (CD5, CD19, CD23) не соответствуют ни одной из популяций здоровых клеток. Однако анализ генного материала опухолевых лимфоцитов показал, что вероятнее всего их предшественники – B-клетки памяти или краевые клетки лимфоидных фолликулов.
Заболеваемость хроническим лимфолейкозом (то есть количество новых случаев в год) составляет 3-3,5 на 100 тысяч населения. Примечательным является тот факт, что это наиболее распространенный лейкоз среди представителей европеоидной расы и он практически не встречается среди представителей других рас. Наиболее распространен ХЛЛ в странах Западной Европы и в Северной Америке. Мужчины болеют в 1,5-2 раза чаще, чем женщины.
Большая часть случаев заболевания приходится на возраст старше 60 лет, и практически не встречается среди людей младше 40 лет, в то время как острый лимфолейкоз поражает практически исключительно детей младше 16 лет. Это дало ХЛЛ второе название – «болезнь пожилых».
Лечение
Хронический лимфолейкоз является практически неизлечимым медленнопрогрессирующим (индолентным) заболеванием.
Лечение не начинается сразу после подтверждения диагноза. Заболевание может сохранять стабильность годами, иногда в течение всей жизни больного. Часто наблюдается волнообразное течение с периодами увеличения и уменьшения опухолевого объема. Решение о необходимости начала терапии принимается обычно после периода более или менее длительного наблюдения.
Показания для начала лечения сформулированы в современных рекомендациях. Они отражают картину активной прогрессии заболевания, приводящей к ухудшению медицинского состояния больного и/или качества его жизни.
Из-за системного характера заболевания радиотерапия при хроническом лимфоцитарном лейкозе не применяется.
Стандартом терапии являются химиотерапевтические режимы с включением нуклеотидных аналогов, алкилирующих препаратов и моноклональных антител.
Один из наиболее эффективных режимов — «FCR» (англ. fludarabine, cyclophosphamide, rituximab). Он позволяет получить полную ремиссию примерно у 85 % больных низкой группы риска. Однако этот режим имеет побочные эффекты, которые не позволяют использовать его для пациентов пожилого возраста. Кроме того, режим малоэффективен для больных группы высокого риска (например, имеющих делецию 17p).
| Режим FCR | |
|---|---|
| Флударабин | 25 мг/м2 в/в или 40 мг/м2 р.о. 1—3 дни |
| Циклофосфамид | 250 мг/м2 в/в 1—3 дни |
| Ритуксимаб | 375 мг/м2 (1 курс) или 500 мг/м2 (2—6 курсы) 1 или 0 день |
Активно исследуется возможность применения в терапии алкилирующего препарата бендамустин.
Резистентость к цитостатикам, как правило, обусловлена нарушением механизмов инициации апоптоза в ответ на повреждения ДНК в клетках опухоли.
Наиболее типичны мутации гена TP53, приводящие к его инактивации.
Клетки с инактивированным p53 не погибают при накоплении повреждений генома. Более того, мутации, индуцированные цитостатиками, могут давать таким клеткам дополнительное преимущество за счет активации онкогенов или инактивации антионкогенов.
Таким образом, мутагенез, индуцированный цитостатиками, может являться двигателем клональной эволюции.
У пациентов с резистентным течением в настоящее время используются высокие дозы глюкокортикостероидов, алемтузумаб (моноклональное антитело к CD52), режимы, его содержащие, а также аллогенная трансплантация костного мозга.
Проведение интенсивной химиотерапии и трансплантации костного мозга у пожилых может быть затруднено плохим соматическим статусом и наличием серьезных сопутствующих заболеваний. В этой группе больных часто используется хлорамбуцил или комбинации на его основе.
Новые препараты (леналидомид, BGB-3111, акалабрутиниб, дувелисиб, умбралисиб) и комбинированные режимы на их основе в настоящее время проходят заключительные этапы клинических испытаний.
Существует также значительное количество новых экспериментальных подходов к терапии хронического лимфоцитарного лейкоза, эффективность и безопасность которых окончательно не установлена.
Хронический лимфолейкоз
Хронический лимфатический лейкоз – это процесс, при котором нарушается b-клеточный круговорот лимфоцитов. Изменённые лимфоциты воспроизводятся, не погибают и накапливаются в органах. Создаваемые антитела не выполняют защитную функцию.
Распространённость ХЛЛ составляет третью часть заболеваний. В 90% случаев болезнь развивается после 50 лет, при этом мужчины болеют чаще в 2 раза. Причины возникновения заболевания: наследственность, иммунитет, нарушения на генетическом уровне. Для хронического лимфолейкоза характерно развитие иммунодефицита, который повышает чувствительность к вирусам и порождает опухолевые клетки.
Виды и стадии заболевания
Классификация форм хронического типа:
- Доброкачественный лимфолейкоз характеризуется удовлетворительным состоянием пациента. Показатели лейкоцитов в крови растут медленно. Продолжительность жизни с момента констатирования болезни составляет 15-30 лет.
- Прогрессирующий лимфоидный лейкоз начинается так же, как и доброкачественный. Однако повышение лейкоцитов в крови наблюдается из месяца в месяц. Отмечается характерный симптом: увеличение лимфоузлов с мягкой консистенцией.
- Спленомегалическая форма характеризуется увеличением селезёнки и выраженными признаками анемии.
- Опухолевый вид ХХЛ характеризуется такой клинической картиной: лимфоузлы увеличены, с плотной консистенцией. Из-за поражения медиастинальных лимфоузлов происходит сдавливание органов. Показатель лейкоцитов в крови около 100 тыс.
- Т-клеточный лимфолейкоз может характеризоваться увеличением лимфоузлов, поражением кожи в виде бляшек, язв и опухоли.
Выделяют стадии протекания болезни: начальную, развернутую и терминальную. При начальной стадии жалобы отсутствуют. Но с течением времени человек ощущает постоянную утомляемость, слабость, повышенную потливость. В крови количество лейкоцитов превышают 50 тыс., констатируется наличие клеток Боткина-Гумпрехта. Костный мозг характеризуется большим количеством лимфоцитов. Развёрнутая стадия представляет генерализованное увеличение лимфоузлов, увеличение размеров печени и селезенки. Из характерных признаков: отек лица, анемия, шум в ушных раковинах. При хроническом лимфолейкозе терминальной стадии выражен интоксикационный синдром. Увеличенные лимфоузлы сдавливают ткани, на фоне этого возникает болевой синдром. Развивается бластный криз.
Инфекционные осложнения при ХЛЛ возникают на любой стадии, наиболее часто проявляются в виде лёгочных инфекций.
Помимо доброкачественного течения болезни, хронический лимфоцитарный лейкоз становится причиной развития таких патологий, как волосатоклеточный лейкоз (ВЛЛ) и болезнь Рихтера. ВВЛ – редкая опухоль, поражающая лимфоидные клетки костного мозга, селезенки и крови. Синдром Рихтера – заболевание, при котором происходит развитие крупноклеточного образования – лимфомы.
Хронический лимфолейкоз обычно имеет доброкачественный характер. Начальные стадии отличаются отсутствием симптоматики. При большой скорости прогрессирования назначается химиотерапия. Показаниями к терапии являются такие симптомы: увеличение лимфоузлов, провоцирующих сдавливание внутренних органов, потеря веса и анемические признаки. Выбор терапии основан на 3 факторах: характер болезни, возраст и состояние пациента, наличие сопутствующих осложнений. В зависимости от возрастной категории, в развитии патологии выделяют пациентов молодого, преклонного и старческого возраста.
Используется также метод лучевой терапии. Он эффективен при лечении лимфоузлов, находящихся в локальной зоне.
Опасность болезни и прогноз
 Прогноз на выздоровление напрямую зависит от стадии, на которой болезнь была диагностирована. Это зависит также от скорости развития заболевания и способов лечения.
Прогноз на выздоровление напрямую зависит от стадии, на которой болезнь была диагностирована. Это зависит также от скорости развития заболевания и способов лечения.
Народные средства в данном случае не помогут. Болезнь серьезная и требует эффективных медикаментов, а также лечения в стационаре.
В определенных случаях болезнь может проявляться лишь слабым увеличением лимфоцитов в крови, многие годы оставаясь в «замороженном» состоянии. Развитие заболевания в этом случае не происходит. Такое течение болезни бывает у 1/3 пациентов. Летальный исход бывает спустя долгое время. Причины при этом никак не связаны с заболеванием.
Около 15% больных сталкиваются с быстрым развитием болезни. Увеличение лимфоцитов в крови происходит с огромной скоростью. Нередки явления анемии и тромбопении. В этом случае летальный исход может наступить спустя два-три года от начала болезни.
Спровоцировать столь быстрый летальный исход могут осложнения, которые возникают нередко вместе с самой болезнью. Это значительно осложняет лечение, приводит к состоянию, которое опасно для жизни пациента.
Остальные случаи заболевания относятся к умерено-агрессивному характеру. Продолжительность жизни больного составляет пятнадцать лет.
Болезнь является очень опасной, поэтому с диагностированием тянуть нельзя. Чем раньше будет проведена диагностика, тем больше шансов на остановку ее развития.
Для эффективного лечения используются медикаменты, инъекции различных препаратов, лечебные процедуры в больнице. Самостоятельное лечение с таким диагнозом исключено. Только контроль врача поможет снизить уровень опасности и улучшить состояние больного.
Хронический лимфолейкоз: симптомы
В данном случае речь идет об онкологическом заболевании лимфатической ткани, для которого характерным проявлением является накапливание в периферической крови опухолевых лимфоцитов. При сравнении с острой формой лимфолейкоза можно выделить, что хроническая форма характеризуется более медленным своим течением. Что касается нарушений кроветворения, то они возникают лишь при поздней стадии течения болезни.
Современными онкологами используется несколько видов подходов, которые позволяют определить точность соответствия конкретной стадии хронической формы лимфолейкоза. Продолжительность жизни среди больных, страдающих этим заболеванием, зависит при этом напрямую от двух факторов. В частности к ним относится степень нарушения в костном мозге процесса кроветворения и степень распространенности, которая характерна для злокачественного новообразования. Хронический лимфолейкоз в соответствии с общей симптоматикой делится на следующие стадии:
- Начальная стадия (А). Характеризуется незначительным увеличением в области лимфоузлов одной либо двух групп. В течение длительного времени тенденция в показателях лейкоцитоза в крови не подвергается увеличению. Больные остаются под наблюдением врача, без необходимости проведения цитостатической терапии. Тромбоцитопения и анемия отсутствуют.
- Развернутая стадия (В). В этом случае лейкоцитоз принимает нарастающую форму, лимфоузлы увеличиваются в прогрессирующем или в генерализированном масштабе. Образуются рецидивирующие инфекции. Для развернутой стадии заболевания требуется соответствующая активная терапия. Тромбоцитопения и анемия также отсутствуют.
- Терминальная стадия (С). Сюда относятся случаи, при которых происходит злокачественная трансформация хронической формы лейкоцитоза. Возникает тромбоцитопения и анемия, вне зависимости от подверженности поражению той или иной конкретной группы лимфоузлов.
Буквенное обозначение зачастую отображается с использованием римских цифр, за счет которых также определяется специфика заболевания и наличие определенных его признаков у больного в конкретном случае:
- I – в данном случае цифра указывает на наличие лимфаденопатии (то есть, на увеличение лимфоузлов);
- II – указание на увеличение в размерах селезенки;
- III – указание на наличие анемии;
- IV – указание на наличие тромбоцитопении.
Остановимся подробнее на основных симптомах, которыми характеризуется хронический лимфолейкоз. Здесь актуальность приобретают следующие проявления, развитие которых носит постепенный и замедленный характер:
- Общая слабость и недомогание (астения);
- Чувство тяжести, возникающее в животе (в особенности со стороны левого подреберья);
- Резкое снижение веса;
- Увеличение лимфоузлов;
- Повышение восприимчивости в отношении различного типа инфекций;
- Чрезмерная потливость;
- Снижение аппетита;
- Увеличение печени (гепатомегалия);
- Увеличение селезенки (спленомегалия);
- Анемия;
- Одышка, вызываемая тяжелыми нагрузками;
- Тромбоцитопения (симптом, который характеризуется снижением в крови концентрации тромбоцитов ниже определенной нормы);
- Нейтропения. В данном случае имеется ввиду симптом, характеризующийся снижением в крови нейтрофильных гранулоцитов. Нейтропения, выступающая в данном случае как симптом основного заболевания (собственно лимфолейкоза) — это заболевание, сопровождающееся изменением (снижением) количества нейтрофилов (нейтрофильных гранулоцитов) в составе крови. Нейтрофилы в частности — это клетки крови, созревающие в костном мозге в рамках периода двух недель. За счет этих клеток происходит последующее уничтожение инородных агентов, которые могут находиться в системе кровообращения. Таким образом, на фоне снижения количества нейтрофилов в крови наш организм в большей становится в особенности подверженным развитию тех или иных инфекционных заболеваний. Аналогичным образом этот симптом приобщается к лимфолейкозу;
- Возникновение часто проявляющихся аллергических реакций.
Диагностика острого лимфобластного лейкоза
Исследования, которые назначаются при подозрении на острый лимфолейкоз
| Название исследования | Описание | Как проводится? |
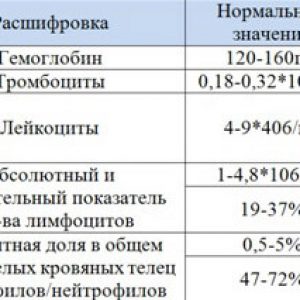
| Общий анализ крови | Общий анализ крови – самый быстрый и доступный способ, который позволяет заподозрить заболевание и направить больного на дальнейшее обследование. У 10% больных с острым лимфолейкозом картина крови нормальна – у них часто не удается заподозрить заболевание сразу. У 90% больных выявляются патологические изменения:
|
Кровь из пальца берут обычным способом, делая прокол при помощи специального скарификатора. |
| Определение уровня фермента лактатдегидрогеназы (ЛДГ) в крови. | Чем выше содержание ЛДГ, тем более тяжело протекает заболевание. | Кровь для исследования собирают в пробирку из вены. |
| Пункция красного костного мозга | При остром лимфолейкозе основные патологические изменения происходят в красном костном мозге. Поэтому изучение его образца помогает получить много ценной информации.Исследования красного костного мозга:
|
Пункцию красного костного мозга можно делать в разных местах:
Пункцию костного мозга осуществляют при помощи специальной иглы и шприца. Погружая иглу в кость и потягивая поршень шприца, врач получает необходимое количество красного костного мозга. Процедура достаточно болезненна. Её выполняют под местной анестезией или под общим наркозом. |
| Обследование внутренних органов | Проводят УЗИ, компьютерную, магнитно-резонансную томографию для того, чтобы оценить состояние селезенки и других внутренних органов, выявить их увеличение. | Исследования проводятся по назначению врача. |
| Рентгенография, компьютерная томография, магнитно-резонансная томография грудной клетки | У многих больных выявляется увеличение тимуса и внутригрудных лимфатических узлов. | |
| Люмбальная пункция | Во время люмбальной пункции врач получает небольшое количество спинномозговой жидкости. У некоторых больных (в среднем у 3-5 из 100) в ней обнаруживаются лейкемические клетки. Это свидетельствует о поражении нервной системы. | Врач укладывает пациента на кушетку на бок. В области поясницы обрабатывают кожу раствором антисептика и проводят местную анестезию. Вводят между позвонками специальную иглу и получают необходимое количество спинномозговой жидкости, которую отправляют в лабораторию для анализа. |