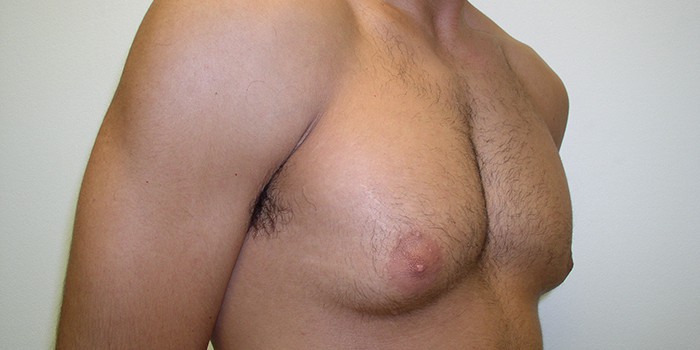
Гинекомастия
Содержание:
Классификация гинекомастии
Существует истинная и ложная (псевдо-) гинекомастия. Для истинной гинекомастии характерна гипертрофия стромы и железистой ткани. В отличии от истинной гинекомастии, псевдогинекомастия характеризуется массивными чрезмерными отложениями в железе жировой ткани, что визуально увеличивает ее объем. Псевдогинекомастия обычно встречается у мужчин, страдающих лишним весом.
Также встречается истинная гинекомастия, которая является физиологической нормой, но лишь в конкретный возрастной период. Существует и патологическая гинекомастия, которая является симптомом серьезных патологических процессов в организме мужчины.
Встречаются 3 вида истинной идиопатической (физиологической) гинекомастии:
- Гинекомастия периода новорожденности — в этом периоде набухание грудных желез встречается у большого количества новорожденных детей. Это состояние обусловлено тем, что на организм ребенка еще влияют половые гормоны его матери, которые попали в его организм еще внутриутробно. В этом случае лечения не требуется, так как грудные железы уменьшаются сами по себе через небольшой промежуток времени;
- Гинекомастия пубертатного периода — в этом периоде набухание молочных желез протекает у половины подростков в возрасте около 13 лет. В данном случае болензнь носит двустороннюю форму увеличения в размере. В это время заболевание вызвано несформированностью мужской половой системы. Для этого периода характерно преобладание женских гормонов у подростков над мужскими. Гинекомастия этого периода обычно самостоятельно регрессирует в течение нескольких лет;
- Гинекомастия пожилого возраста — в этом периоде патология наблюдается в связи со значительным уменьшением выработки мужского гормона тестостерона и чрезмерным влиянием женского гормона эстрогена.
Реабилитационный период после операции
В период восстановления после хирургического вмешательства необходимо соблюдать все врачебные предписания и рекомендации. Пластический хирург должен заблаговременно предупредить пациентку о всех возможных признаках послеоперационных осложнений и отрицательных последствий. Итоговую длительность реабилитации заранее определить невозможно, так как многое зависит от индивидуальных особенностей организма женщины.
Дренаж после маммопластики
В период реабилитации стоит подготовиться к ряду обстоятельств и необходимых действий:
Уход за дренажом. Трубки для оттока крови и других жидкостей пациент носит вплоть до снятия, которое обычно происходит на первом визите у врача (во время первой недели).
Уход за швами. Доктор сообщает пациентке о правилах ухода за местами разрезов. Швы должны оставаться сухими. Попадание жидкостей или косметических/моющих средств может привести к осложненному заживлению ран и их инфицированию. Снятие швов, если реабилитация протекает нормально, происходит через 1,5 недели после операции.
Регулярное измерение температуры тела. Это необходимо для контроля над состоянием организма и своевременного выявления/устранения инфицирования ран.
Болезненность. В первые дни после операции пациентка может чувствовать сильную боль, которая постепенно будет становиться менее выраженной. Необходимо принимать все назначенные медицинские препараты и выполнять все врачебные рекомендации. Доктор может провести установку катетера для поступления болеутоляющих медикаментов в область раны (этот момент стоит заранее уточнить у хирурга в индивидуальном порядке).
Отечность. Хирургические манипуляции подразумевают вмешательство в целостность тканей живого организма, поэтому он отвечает на них появлением отеков. В норме отечность сохраняется в течение 3-4 месяцев, причем в конце этого периода она становится малозаметной. После хирургической коррекции молочные железы уменьшатся в размере и приобретут новую форму, поэтому отеки заметны не в каждом случае. Если проблема сохраняется надолго, рекомендована умеренная активность и обильное питье.
Гематомы. Их появление зависит от методики выполнения вмешательства и индивидуальных особенностей организма пациентки. К другим ожидаемым побочным эффектам относится зуд в области нанесения разрезов, онемение/утрата чувствительности сосков, отвердение/отек одной из молочных желез. Эти симптомы постепенно проходят в течение нескольких недель, но остаточные явления могут сохраняться на пару месяцев.
Гематома после маммопластики
Отдых и сон. Во время сна или отдыха необходимо сохранять наклонное положение. Для этого можно подкладывать под голову и спину мягкие подушки, использовать раскладные кресла. Это помогает быстрее справиться с отечностью и сократить выраженность болевого синдрома. Чтобы сохранять положение лежа на спине и избежать травмы груди, можно использовать подушки, размещаемые по бокам от тела и под коленями.
Водные процедуры. До снятия швов пациентка должна будет заменить гигиенические процедуры обтиранием мокрой губкой. В это время запрещается также поднимать руки выше головы, поэтому для мытья головы потребуется помощь близких.
Физическая активность. В период восстановления после редукционной маммопластики врачи рекомендуют пациенткам регулярные прогулки на свежем воздухе с целью профилактики тромбозов и минимизации отечности. Но следует избегать интенсивных физических нагрузок и активности в первые 20-30 дней после оперативной коррекции груди. Необходим отказ от подъема тяжестей и поднятия рук выше головы, пока врач не снимет данные ограничения. Период реабилитации должен проходить с комфортом для пациентки. В сумме он займет от 1,5 до 2,5 месяцев в зависимости от состояния здоровья и индивидуальных особенностей женщины. Возвращение к усиленным спортивным нагрузкам и привычной физической активности произойдет примерно через 6 месяцев.
Рубцы. Вид и заметность рубцов зависит от типа выполненных хирургом разрезов. Некоторые послеоперационные швы будут скрыты в естественных контурах молочных желез. Конечно, рубцы после разрезов нельзя устранить в короткие сроки, но со временем они становятся малозаметными и сливаются с кожей. Современная пластическая хирургия создает все условия и прикладывает усилия для минимизации данной проблемы.
Механизм развития и причины
Анатомически молочные железы у мужского пола являются рудиментарным недоразвитым органом, который состоит из маленького слоя жировой и железистой ткани, коротких млечных протоков и соска. Развитие и функционирование грудных желез, прежде всего, зависит от влияния эстрогена и пролактина. В норме, у мужчины количество гормона эстрогена обычно не превышает 0,001% в сравнении с содержанием андрогена, быстро подвергается распаду в печени. По ряду определенных причин, соотношение андрогенов/эстрогенов может изменяться в сторону повышения последних, что ведет к снижению чувствительности ткани к воздействию тестостерона. При повышении уровня эстрогена начинается рост и развитие мужских молочных желез. При этом идет интенсивное развитие самой железистой ткани. В случае аденомы гипофиза, (который продуцирует пролактин) в молочных железах мужчин проходит активное развитие соединительной и отложение жировой ткани. При гинекомастии молочные железы уплотняются и увеличиваются в размерах.
Патологическая истинная гинекомастия у мужского пола вызвана несколькими причинами:
- нарушением соотношения гормонов эстрогена и тестостерона. Данное состояние обычно диагностируется при гормонально-активных опухолях яичек, надпочечников, желудка, легких, гипофиза, аденоме предстательной железы, первичном и возрастном гипогонадизме, воспалениях органов мошонки;
- гиперпролактинемий — повышение выработки гипофизом гормона пролактина. Встречается при опухолях гипофиза или гипотериозе;
- заболевания, которые сопровождаются общим нарушением обменных процессов — диффузный токсический зоб, ожирение, сахарный диабет, туберкулез и т.д;
- заболевания неэндокринной этиологии: при циррозе печени, интоксикациях организма, герпетическом поражении грудной клетки, травмах грудной клетки, сердечно-сосудистой и почечной недостаточности, ВИЧ-инфекции и т.д;
- приемом препаратов, которые воздействуют на рецепторы тканей грудной железы. При этом они повышают производство эстрогенов или пролактина, которые блокируют рецепторы гонадотропинов. Эта блокировка оказывает весьма токсическое воздействие на органы мошонки (анаболические стероиды, кортикостероиды, спиронолактон, циметидин, изониазид, метронидазол, каптоприл, ранитидин, эналаприл, резерпин, нифедипин, амиодаронметилдофа, верапамил, дигитоксин, антидепрессанты, диазепамтеофиллин, методон, а также кремы, которые содержат эстроген и т.д.);
- чрезмерное употребление наркотиков и алкоголя.
Причины возникновения мужской гинекомастии
Толчком в развитии гинекомастии являются гормональные нарушения в соотношении концентрации эстрогена, пролактина и тестостерона. Поэтому данная патология развивается в следующих ситуациях:
- Пубертатный период. Вызывает подростковую гинекомастию, несмотря на повышенный синтез тестостерона. Так как особый фермент (ароматаза) может преобразовывать мужской половой гормон в эстроген. По мере стабилизации гормонального фона патологические проявления в подавляющем большинстве случаев исчезают сами собой.
- Заболевание генетического характера. Развитие синдрома Морриса вызывает отсутствие чувствительности организма к андрогенам. В этом случае тело приобретает очертания несвойственные мужскому организму (развивается по женскому типу). Увеличенная грудь является частью клинической картины данной патологии.
- Наличие доброкачественных и злокачественных образований. Появление опухоли в гипофизе и в яичках провоцирует выработку эстрогенов, что становится причиной избыточного роста грудных желез.
- Запущенные формы сахарного диабета 1 типа. При таком диагнозе развивается диабетическая мастопатия, которая может появляться с одной или двух сторон. Ее отличительной чертой является наличие процесса воспаления протоков и долек молочных желез.
- Дисфункция печени. Цирроз, это одна из основных причин, из-за которой снижается уровень тестостерона. В этом случае в надпочечниках происходят изменения, связанные с усиленным производством андростендиона (A). Он увеличивает трансформацию эстрона в эстрадиол.
- Гипертиреоз. Нарушение функциональности щитовидной железы вызывает стимулирующий эффект к выработке тиреоидных гормонов. Это приводит к повышенному продуцированию эстрадиола.

Кроме заболеваний выделяют ряд провоцирующих факторов, которыми являются:
- Несоблюдение норм рационального питания;
- Сидячий образ жизни, и как следствие накопление лишних килограммов;
- Вредные условия труда (контакт с токсическими продуктами, работа в местах радиационного загрязнения);
- Частые механические повреждения грудной клетки;
- Применение некоторых видов лекарственных средств (анаболические стероиды, антибиотики группы макролидов, фитоэстрогены).
Гинекомастия у мужчин на УЗИ
При подозрении на гинекомастию у подростков, взрослых пациентов направляют к терапевту для дальнейшей диагностики у эндокринолога, маммолога. Обычно диагностика гинекомастии не представляет сложностей.
Основные методы:
- опрос больного, выявление факторов риска;
- внешний осмотр, обследование беспокоящей зоны тела и других органов;
- анализ крови на гормоны;
- КТ, МРТ;
- маммография;
- биопсия;
- УЗИ.
На УЗИ гинекомастия опознается точно, практически безошибочно. Метод считается золотым стандартом диагностики. Самостоятельно расшифровать получившееся по итогам УЗИ описание гинекомастии у мужчины сложно; интерпретацией результата займется врач. По снимку понятна стадия гинекомастии (развивающаяся, промежуточная, фиброз). Сразу видно, насколько разрослась ткань, есть ли очаг воспаления, нагноения. Понятная стадия гинекомастии.
Механизм развития
У мужчин грудные железы являются рудиментарным органом, утратившим в процессе эволюционного развития свое первоначальное назначение. Они состоят из жировой ткани, незначительного количества железистой ткани с протоками, соска и ареолы.
Развитие железистой ткани и протоков, а также их функционирование зависят преимущественно от эстрогенов (женских половых гормонов) и прогестерона, а также от пролактина (гормона гипофиза), который стимулирует образование в молочных железах рецепторов, восприимчивых к эстрогенам.
Андрогены (мужские половые гормоны) синтезируются в яичках и надпочечниках. В периферической ткани, преимущественно жировой, под влиянием фермента ароматазы они частично трансформируются в женские половые гормоны. В клетках печени эстрогены подвергаются быстрому разрушению за счет соединения с серой и глюкуроновой кислотой и выводятся почками. В организме мужского пола эстрогены в норме составляют ничтожную долю (0,001%) от содержания андрогенов — тестостерона и более активной его формы дигидротестостерона.
Под влиянием определенных факторов соотношение половых гормонов изменяется в пользу эстрогенов, в результате чего и возникают соответствующие синдрому изменения в грудных железах. Основные причины гинекомастии следующие:
- абсолютное повышение содержания эстрогенов в крови, связанное с увеличением их продукции железами или гормонпродуцирующей опухолью;
- относительное увеличение эстрогенов (при их нормальном уровне в крови), которое является результатом снижения содержания андрогенов;
- снижение чувствительности клеток-мишеней тканей к воздействию андрогенов при нормальном содержании в организме женских и мужских половых гормонов, в результате чего преобладает эффект эстрогенов.
Причиной развивающегося роста мужских молочных желез могут быть и патологические процессы:
- дефицит мужских гормонов;
- перепроизводство эстрогена;
- гиперпролактинемия (увеличение производства пролактина);
- неконтролируемый прием лекарств, стероидов (тамоксифен, креатин, метан и др.), наркотиков (марихуана, амфетамины);
- рак молочной железы;
- другие заболевания (цирроз печени, гиперактивность или недостаточность щитовидной железы, почечная недостаточность).
Гинекомастия может появляться также из-за генетических и наследственных факторов. Очень часто она бывает идиопатической, связанной с неизвестными причинами, или является следствием ожирения, гормональных проблем.
Если, кроме увеличения груди, вас мучают другие симптомы, например, потеря либидо, импотенция, хроническая усталость или беспокойство, вы должны проконсультироваться с врачом, поскольку все это может указывать на более серьезные заболевания. Медицинская диагностика, проводимая в таких случаях, обычно включает в себя анализ определенных гормонов в крови, УЗИ или компьютерную томографию.
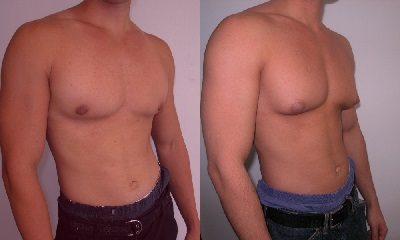
Гинекомастия у мужчин
При истинной гинекомастии внутри грудных желез развивается настоящая железистая ткань. Она даже может вырабатывать жидкость, похожую на грудное молоко. Ложная гинекомастия — результат разрастания жировой ткани. Грудные железы кажутся увеличенными из-за того, что под ними много подкожного жира.
Гинекомастия у мужчин может быть физиологической (нормальной). Например, у многих новорожденных мальчиков в организме содержится много женских половых гормонов, доставшихся от матери. Из-за этого развивается гинекомастия.
Также она бывает примерно у трети подростков: в организме пока еще мало мужских гормонов, поэтому грудные железы временно увеличиваются в размерах.
Причины патологической гинекомастии:
- Гормональные нарушения. Они могут происходить из-за опухолей, воспалительных процессов, инфекционных заболеваний. Все эти патологии характеризуются одним общим признаком: снижением содержания в организме мужских половых гормонов и преобладанием женских.
- Отравления различными веществами. Например, это могут быть профессиональные вредности, алкоголь.
- Цирроз печени.
- Нарушение функции сердца и почек.
- Герпесвирусная инфекция.
- Вирус иммунодефицита человека.
- Прием некоторых лекарственных препаратов.
- Употребление наркотиков. Особенно негативно влияют на состояние половых желез марихуана, героин и этиловый спирт.
Гинекомастия у мужчин может развиваться с одной или с обеих сторон. Грудные железы увеличиваются в размерах. Они могут достигать от 2 до 15 сантиметров в диаметре, чаще всего — 4 см.
Изменяется и сосок: он становится широким, похожим на женский. Из него выделяется прозрачная или белая жидкость, напоминающая женское грудное молоко.
Боли не возникают, но во время ношения одежды отмечается некоторый дискомфорт.
Одновременно с ростом грудных желез происходит нарушение мужских половых функций: возникает эректильная дисфункция, в сперме содержится меньше сперматозоидов, в результате чего развивается бесплодие.
Наиболее серьезное осложнение гинекомастии у мужчин — злокачественная опухоль молочных желез. Особенно высока вероятность возникновения опухоли при односторонней гинекомастии.
Ее первыми признаками являются боли, появление язв, выделение крови из соска. Также может развиваться мастит — гнойное воспаление грудной железы.
Возникает сильная боль, припухлость, покраснение кожи, повышается температура тела.
Заметив первые признаки гинекомастии у мужчины, необходимо как можно раньше посетить врача-эндокринолога. Чем быстрее лечением займется врач, тем быстрее произойдет выздоровление и с большей вероятностью удастся избежать осложнений.
При гинекомастии у мужчин назначают препараты мужских половых гормонов (тестостерон), антиэстрогенные препараты для подавления эффектов женских половых гормонов. Их прием продолжается до тех пор, пока не произойдет полная нормализация.
Если медикаментозная терапия не приносит эффекта, либо если гинекомастия осложнилась опухолью, прибегают к хирургическому лечению. При небольших увеличениях железы может быть выполнена эндоскопическая операция.
Обычно пациент находится после вмешательства в стационаре 2 суток, после чего его выписывают. Дома в течение 2-3 недель нужно носить специальное утягивающее белье.
Через 7 дней разрешается выход на работу, а через месяц — занятия спортом и физические нагрузки.
Прогноз при гинекомастии у мужчин зависит от того, насколько может быть устранена ее причина. Если увеличение грудной железы обусловлено приемом некоторых лекарств, то выздоровление наступает само по себе после их отмены. Если же причиной является хроническая патология, то лечение может быть длительным и сложным.
Причины гинекомастии у мужчин и подростков
Гинекомастия возникает на фоне гормональных нарушений, когда уровень женских половых гормонов (эстрогенов) значительно увеличен по сравнению с уровнем мужских половых гормонов (андрогенов). В большинстве случаев гинекомастия встречается у новорожденных – в 80% случаев. Набухание молочных желез в данном случае связано с действием эстрогенов матери, которые поступили в организм грудничка еще в его внутриутробном развитии. Как правило, гинекомастия у новорожденных мальчиков исчезает самостоятельно к месячному возрасту.
если рассматривать гинекомастию, как симптом серьезной патологии, то она может появиться у мужчин при развитии следующих заболеваний:
- хориоканцерома;
- бронхогенный рак легких;
- истинный гермафродитизм;
- опухоль надпочечников феминизирующего характера (аденома или карцинома);
- хроническая почечная недостаточность;
- гипертиреоз – повышение функции щитовидной железы;
- гиперпролактинемия – следствие патологии гипофиза;
- недоедание и голод;
- цирроз печени;
- ожирение;
- патологии яичек, которые сопровождаются снижением выработки тестостерона – например, анорхия (отсутствие одного или двух яичек), синдром Клайнфельтера, дефекты синтеза тестостерона, снижение кровотока в яичках, доброкачественные/злокачественные новообразования, орхит, паротит и травмы.
Кроме этого, рассматриваемое патологическое состояние может быть побочным эффектом ряда лекарственных препаратов:
- Ранитидин, Омепразол – противоязвенные препараты;
- Допегит – антигипертензивный препарат;
- Низорал, Метрид – противогрибковые средства;
- Верошпирон – мочегонное и антиандрогенное средство;
- транквилизаторы – например, Реалниум или Седуксен;
- масло чайного дерева;
- Амлодипин, Верапамил – блокаторы кальциевых каналов, которые используются для лечения гипертонии;
Капотен, Диротон – ингибиторы ангиотензинпревращающего фермента, которые используются для лечения гипотонии и сердечной недостаточности;
гормональные лекарственные препараты для лечения злокачественного образования в предстательной железе;
препараты для антиретровирусной терапии при вирусе иммунодефиците человека.
Пубертатная гинекомастия (подростковая) может появиться у мальчиков в возрасте 12-14 лет, что объясняется временными изменениями в уровне гормонов. Как правило, в таком случае увеличиваться будут обе молочные железы, иногда наблюдаются выделения из сосков. Обычно в течении максимум 2 лет состояние гормонального фона у подростка стабилизируется, и гинекомастия самостоятельно исчезает. Имеются случаи, когда пубертатная гинекомастия сохраняется на протяжении более 2 лет – врачи будут ее классифицировать как стойкую.
В пожилом возрасте (50-80 лет) гинекомастия также носит физиологический характер, а ее появление связано с тем, что по причине возрастных изменений у мужчины повышается уровень эстрогенов (женских половых гормонов).
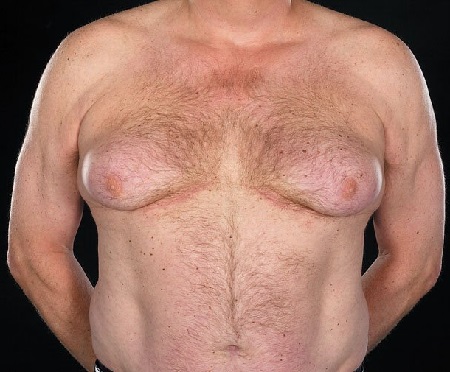
Факторы, влияющие на развитие грудных желез
Фаза активного роста молочных желез приходится на возраст от 13 до 15 лет, а очертания сформировавшейся груди начинают появляться не ранее чем в 16-17 лет. Окончательные параметры бюста у женщин фиксируются полностью только после лактационного периода.
Этапы формирования груди
Есть несколько различных факторов, влияющих на процесс формирования груди.
Наследственность
Генетическая предрасположенность играет важную роль в процессе развития молочных желез. Например, пациентка может унаследовать большой бюст от ближайших родственниц.
Гормоны
В настоящее время врачи не располагают конкретными сведениями о том, что именно провоцирует в женском организме процесс аномального развития грудных тканей, но гормоны всегда фигурируют в числе важнейших причин.
Макромастия у девочек и женщин может быть вызвана следующими патологиями и состояниями:
- гиперэстрогения (повышенный уровень эстрогенов);
- гиперпролактинемия (повышенный уровень пролактинов);
- изменение чувствительности рецепторов в клетках груди к уровню эстрогенов (в норме);
- повышенное выделение тиреотропного гормона (ТТГ).
Как гормоны влияют на формирование груди?
Гормон эстроген (сильнее прочих влияет на рост бюста) участвует в формировании соединительных волокон и протоков.
Ксеноэстрогены (имеют схожее строение с эстрогенами, но содержатся в окружающей среде по причине промышленных работ) при проникновении в организм пациентки оказывают негативное влияние на функционирование эндокринной системы и нормальное состояние груди.
Побочные гормоны, которые попадают в организм через желудочно-кишечный тракт при потреблении мясной пищи, не менее негативно отражаются на размерах бюста. Это объясняется тем, что в любом животном организме содержатся гормоны эстроген и тестостерон, которые при чрезмерном потреблении склонны замедлять процесс развития груди пациенток.
Положительное влияние на формирование молочных желез оказывает пролактин (вырабатываемый гипофизом). Он способен увеличивать число рецепторов, чувствительных к эстрогену, и ускорять рост бюста. Уровень пролактина максимален в период подросткового созревания (пубертатный период) и во время беременности.
К торможению грудного роста приводит тестостерон. При частом и обильном потреблении пищи с повышенным содержанием сахара запускается выработка инсулина для снижения уровня глюкозы. Это повышает уровень в крови тестостерона. При больших объемах инсулина происходит образование активной формы данного гормона (ДГТ), что может не только приостановить рост, но и полностью прекратить его и спровоцировать атрофию молочных желез.
Основная роль в нормальном развитии молочных желез отводится половому женскому гормону эстрогену. Далее идут пролактин и соматотропин. В появлении и дальнейшем протекании гипертрофических изменений груди может напрямую участвовать более десятка гормонов. Прочие биологически активные вещества оказывают воздействие на организм и грудь женщины косвенно. Это связано с тем, что нарушение функционирования хотя бы одной из желез внутренней секреции вызывает проблемы с эндокринной системой и гормональный дисбаланс.
Менструальный цикл
Рост и развитие груди во многом зависит от месячного цикла. Формирование бюста в большинстве случаев завершается через 1-2 года после полной стабилизации цикла.
Объем жировой ткани в организме
Размер молочных желез зависит от количества подкожно-жировой клетчатки. К примеру, набор даже килограмма жира организмом приводит к увеличению желез на 20 граммов.
Помимо уже указанных причин спровоцировать резкое увеличение объема бюста могут стрессовые состояния, недавно перенесенные недуги в стадии обострения, ожирение или значительное изменение массы тела, прием сильнодействующих медикаментов.