Кардиосклероз сердца: что это такое, диффузный, постинфарктный, постмиокардический, атерсклеротический, лечение, народные средства
Содержание:
Симптомы и признаки
При легких формах миокардита организм сам может справиться с болезнью, не вызывая каких-либо клинических проявлений. Своеобразная симптоматика, сходная со многими сердечными заболеваниями, появляется у пациента уже на стадии развития склеротических поражений миокарда.
В начальной стадии может отмечаться аритмия, низкое артериальное давление, шумы в сердце и плохая проводимость. С развитием заболевания, когда увеличивается степень распространения рубцовой ткани по отношению к здоровой, симптоматика начинает нарастать.
 Больного могут беспокоить:
Больного могут беспокоить:
- одышка и ощущение нехватки воздуха при физических нагрузках,
- быстрая утомляемость и систематическая слабость,
- повышенное потоотделение,
- боли в области сердца,
- различные аритмии (мерцательная аритмия и экстрасистолия),
- тахи- или брадикардии,
- пониженное давление,
- систолический шум (при прослушивании врачом),
- кашель после одышки (чаще проявляется в ночное время),
- отеки конечностей и брюшной полости,
- бледность кожных покровов,
- холодные конечности,
- предобморочные состояния.
Так как многие симптомы часто встречаются при других сердечных недугах, очень важно своевременно выявить это заболевание. Только опытный врач, проведя ряд специальных анализов и обследований, может диагностировать постмиокардический кардиосклероз
Поэтому важно при систематическом появлении перечисленных симптомов обратиться к врачу-кардиологу.
После перенесенных тяжелых инфекционных и вирусных заболеваний для исключения осложнений на сердце рекомендовано проведение электрокардиографии.
Симптомы постинфарктного кардиосклероза
Длительное время болезнь может протекать без проявления каких-либо своих признаков. И лишь при прогрессировании заболевания симптомы начинают проявляться. Механизм развития кардиосклероза – это патология, которая приводит к сильным отклонениям работы сердца. Сердечная мышца или миокард понемногу адаптируется к «инородной» соединительной ткани, а затем начинают увеличивать свои размеры.
Через некоторое время гипертрофия приводит к расширению полости в сердце, нарушается сократительная деятельность мышцы и циркуляция крови. Так развивается сердечная недостаточности. Симптомы кардиосклероза:
- отдышка,
- сердце работает неравномерно,
- боль в груди,
- ноги отекают,
- человек не в состоянии выполнять физическую нагрузку.
При прохождении медицинского обследования выявляют следующие симптомы этой болезни: обследование на ЭКГ отображает нарушенный ритм сердца, а также ритм и проводимость; сердечный тон прослушивается глухо, присутствуют шумы; показатель фракций сердечного выброса уменьшается, а артериальное давление превышает норму.
Симптомами кардиосклероза так же являются аритмия и сердечная недостаточность. Данные симптомы свидетельствуют о том, что болезнь прогрессирует. При кардиосклерозе наблюдается нарушенная работа сердечной мышцы, заменой клеток мышечной ткани на клетки соединительной ткани.
Если рассматривать причины возникновения кардиосклероза, то он возникает как продолжение сердечных болезней, которыми человек страдал в прошлом. В медицине выделяют два вида кардиосклероза: очаговый и диффузный, определяют их по степени поражения организма. Очаговый кардиосклероз возникает на сердечной мышце местами и воздействует на нее местами.
Определяют его по меньшей степени повреждения сердечной мышцы. Диффузный кардиосклероз равномерно распространяется по всей сердечной мышце. Очаговый и диффузный кардиосклероз возникают по разным причинам. Очаговый кардиосклероз – перенесенный инфаркт миокарда или миокардит, диффузный кардиосклероз – ишемическая болезнь сердца.
При приближении слабого импульса, следующего через соединительную ткань, к границе со здоровыми тканями, формируются очаги повышенной, спонтанной активности, которые ведут к проявлению симптомов.
Даже незначительные очаги поражения сердца ведут к стойкой аритмии и нарушению проводимости. Увеличенная из-за появившихся рубцов сердечная масса не может функционировать как прежде, что провоцирует появление негативных последствий.
Если пострадали в большей степени правые отделы органа, регистрируются:
- признаки акроцианоза, недостаток кровоснабжения в конечностях;
- скопление жидкости в плевре, брюшной области, перикардиале;
- отеки конечностей;
- болевые ощущения в области печени, увеличение ее объема;
- сердечные шумы;
- сильная пульсация вен шеи, до этого отсутствующая.
При левожелудочковой недостаточности фиксируются:
- одышка, особенно в горизонтальном положении и во сне (ортопноэ);
- «сердечный» кашель, вызванный отеком бронхов и легких;
- тахикардия;
- наличие прожилок крови в мокроте и её пенистый характер;
- снижение физической выносливости;
- боль в груди;
При обоих случаях крупноочагового кардиосклероза имеет место электрическая нестабильность миокарда, сопровождаемая опасными аритмиями. Также общим характерным симптомом является приступ сердечной астмы ночью, быстро проходящий при подъеме тела.
Симптомы кардиосклероза
Непосредственно склерозирование сердечной мышцы может привести к появлению следующих симптомов:
- одышка;
- кашель;
- аритмии;
- усиленное сердцебиение;
- быстрая утомляемость;
- отеки;
- головокружение.
Одышка
Одышка чаще всего появляется в следующих случаях:
- Физическая нагрузка. Во время физической нагрузки кровоток ускоряется и сердцебиение учащается. Склерозированный миокард не справляется с такой нагрузкой, что ускоряет накопление жидкости в легких.
- Положение лежа. В положении лежа (без подушки) венозная кровь от нижних конечностей приливает к сердцу в большом количестве. Это увеличивает нагрузку на миокард и ведет к появлению одышки.
- Стресс. В состоянии стресса интенсивность кровотока из-за выделения особых гормонов. Это может увеличить нагрузку на сердечную мышцу и спровоцировать появление одышки.
Аритмии
тромбовНарушения ритма могут быть нескольких видов:
- Тахикардия. Тахикардия представляет собой учащение сердечного ритма. Оно появляется, когда организм чувствует недостаточность кровообращения и пытается это компенсировать. Кроме того, тахикардия может возникнуть из-за механического раздражения узлов (синусового и атриовентрикулярного), если участок склероза мышцы расположен поблизости.
- Брадикардия. Брадикардия – это замедление сердечного ритма. Обычно пациент не чувствует этого до определенного момента. Обнаружить данный симптом он может, только самостоятельно измерив частоту пульса. Брадикардией называют снижение частоты сердечных сокращений менее 50 ударов в минуту. Симптом появляется из-за блокирования импульсов, вырабатываемых синусовым узлом.
- Экстрасистолия. Экстрасистолия – это появление дополнительных сердечных сокращений, как бы выбивающихся из общего ритма. Без специального исследования (электрокардиографии) обнаружить это нарушение ритма невозможно.
- «Рваный ритм». В данном случае четкий ритм определить невозможно из-за того, что разные отделы сердца работают вразнобой. Частота сердечных сокращений в минуту может быть в пределах нормы, но нормального перекачивания крови все рано не происходит.
Виды недуга
Кардиосклероз проявляется активно как среди пожилых людей, так и среди молодежи и даже встречается в детском возрасте. Кардиосклероз классифицируется по распространенности патологического процесса и имеет две соответствующие формы:
- Очаговый кардиосклероз;
- Диффузный кардиосклероз.
Очаговая форма недуга проявляется в виде формирования в миокарде рубцов, занимающих различные площади. Очаговое проявление заболевания провоцируется зачастую вследствие успешно пережитых инфарктов миокарда или миокардита. Так, различают мелкоочаговый и крупноочаговый виды проявления этой формы.
Крупноочаговый обуславливается формированием на основании перенесенных инфарктов миокарда обширного значения. Характеризуется эта форма преимущественно с последующим нарастанием массивных полей соединительных тканей. В результате полного зарастания стенок образуется рубец, способствующий проявлению аневризмы сердца.
Мелкоочаговый вид характеризуется незначительными поражениями соединительных тканей и проявляется в виде белых прослоек, которые располагаются в толще миокарда. Мелкоочаговая форма возникает в случае недостаточности кислорода в камерах сердечной мышцы. Таким образом, это приводит к уменьшению и последующему отмиранию клеток сердечной мышцы.
Диффузный кардиосклероз формируется на основании равномерного распределения соединительной ткани по всему миокарду. Нередко диффузная форма возникает при наличии у человека хронического вида ишемической болезни.
Все сердечные заболевания относятся к опасным проявлениям, так как человеческий «моторчик» довольно хрупкое творение, которое требует ухода и внимания. Практически все проявления кардиосклероза имеют смертельные последствия, особенно если не проводятся соответствующие лечебные мероприятия.
Классификация по этиологии
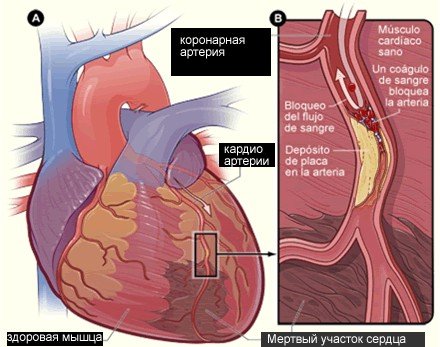 Постинфарктный кардиосклероз
Постинфарктный кардиосклероз
На основании причин, которые вызвали те или иные факторы недомогания сердечно-сосудистой системы, в медицине выделяют следующую классификацию по этиологическим признакам:
- Постинфарктный кардиосклероз, формирующийся вследствие пережитого приступа инфаркта миокарда. Его еще называют миокардическим.
- Атеросклеротический кардиосклероз формируется на основании атеросклероза коронарных сосудов.
- Постмиокардитический кардиосклероз образуется вследствие развития воспалительных процессов в миокарде.
Это три основных класса заболевания, которым присущи характерные признаки развития этиологии. Итак, рассмотрим каждый вид подробнее.
Постинфарктный кардиосклероз напрямую связан с осложнением в виде инфаркта миокарда. Очень часто после инфаркта врачи через некоторое время диагностируют кардиосклероз постинфарктной формы.
Развитие аневризмы также обуславливается вследствие преобладания постинфарктного вида недуга. Аневризма является заболеванием, которое проявляется в форме выпячивания стенок левого сердечного желудочка, где собственно и происходит нарастание соединительных тканей. Аневризма зачастую способствует снижению и нарушению функции кровотока в организме и приводит к развитию сердечного недомогания.
Атеросклеротический кардиосклероз основывается исключительно на наличии у человека ишемических заболеваний сердца. Характеризуется продолжительностью формирования отклонений в сердце и возникновением первых признаков. Основной причиной длительного формирования признаков недуга является плохое кровоснабжение миокарда, возникшее вследствие поражения коронарных сосудов.
Длительное формирование кардиосклероза этой формы приводит к атрофии клеток мышечных тканей сердца, что, в свою очередь, обуславливает развитие приобретенных пороков сердца. Атеросклеротический кардиосклероз преимущественно носит диффузный характер, то есть, обусловлен разрастанием соединительной ткани по всей поверхности сердечной мышцы.
Постмиокардитический кардиосклероз встречается преимущественно у населения в возрасте от 20 до 40 лет. Причиной его развития является преобладание инфекционных заболеваний, аллергических реакций и прочих воспалительных или хронических процессов в организме. Постмиокардический кардиосклероз, как и атеросклеротический, носит преимущественно диффузный характер.
Стоит также выделить еще один немаловажный вид заболевания, который называются врожденным кардиосклерозом. Он проявляется в очень редких случаях, а причиной его формирования являются врожденные отклонения в сердечно-сосудистой системе.
Лечение кардиосклероза
Терапия кардиосклероза заключается в лечении основного заболевания и предупреждении прогрессирования процесса. Непосредственно процесс склерозирования необратим, то есть если уже есть рубцы, никуда от них не деться, а вот предотвратить появление новых рубцов можно и нужно.
В лечении ишемической болезни сердца и профилактике повторных инфарктов миокарда используются такие препараты, как бетта – адреноблокаторы (беталок, карведилол, бисопролол и др), нитроглицерин (нитроминт, нитроспрей) под язык, нитраты продолжительного действия (нитросорбид, моночинкве), ингибиторы АПФ (эналаприл, престариум, нолипрел), мочегонные (гипотиазид, индапамид), антиагреганты (препараты аспирина, препятствующие образованию тромбов – аспирин Кардио, кардиомагнил).
Медикаментозное лечение миокардитов сводится к назначению противовирусных и антибактериальных препаратов (рибавирин, антибиотики пенициллинового ряда и др), антиагрегантов и антикоагулянтов при необходимости (аспирин, гепарин), нестероидных противовоспалительных препаратов (нимесулид, диклофенак), иммуностимулирующих, общеукрепляющих препаратов и витаминов (интерферон, витамины группы В, карнитин и др).
Терапия кардиомиопатии и миокардиодистрофии направлена на лечение первоначальных заболеваний – тиреотоксикоз, сахарный диабет, алкоголизм, анемия. Также назначаются беттаблокаторы, ингибиторы АПФ и блокаторы рецепторов к ангиотензиногену (лориста). Эти препараты обладают кардиопротекторными свойствами, то есть предотвращают дальнейшее ремоделирование миокарда. Выписываются антиоксиданты (убихинон, карнитин, цитохром С), витамины (фолиевая и липоевая кислоты, витамины группы В), препараты, улучшающие питание сердечной мышцы (рибоксин, мексидол) и препараты магния и калия (магнерот, панангин).
Гипертоническая болезнь лечится теми же антигипертензивными препаратами, седативными (успокоительными средствами).
Лечение атеросклероза заключается главным образом в соблюдении диеты и приеме липидснижающих препаратов (аторвастатин, ловастатин, симвастатин).При возникновении нарушений ритма и проводимости назначаются антиаритмические препараты (аллапинин, пропанорм, кордарон), беттаблокаторы, антиагреганты и антикоагулянты (варфарин).
Терапия хронической сердечной недостаточности направлена на ликвидацию застоя в малом и большом кругах кровообращения и на нормализацию сократительной способности миокарда. Назначаются комбинации из всех вышеперечисленных препаратов, в схемы лечения добавляются сердечные гликозиды (строфантин, дигоксин).
Хирургическое лечение назначается в случае отсутствия эффекта от медикаментозной терапии и заключается в установке электрокардиостимулятора при нарушениях ритма, иссечении стенок аневризмы левого желудочка, аорто – коронарном шунтировании и стентировании коронарных артерий при ИБС.
Индивидуальная схема лечения устанавливается лечащим врачом на очном приеме. Заниматься самодиагностикой и самолечением недопустимо.
Диагностика и лечение миокардитического кардиосклероза
Диагноз устанавливают на основе жалоб пациента, данных осмотра, получения информации о факторах, которые могли спровоцировать миокардит. Инструментальные методы диагностики позволяют оценить степень нарушений в работе сердца, площадь поражения. Используют:
- ЭКГ. Изменения на электрокардиограмме неспецифичны. Они могут косвенно свидетельствовать только о наличии рубцовых изменений без уточнения причины. Например, идентичные признаки на ЭКГ обнаруживают при постинфарктном кардиосклерозе. Большой информативностью обладает суточное мониторирование ЭКГ. Оно позволяет зафиксировать эпизодические нарушения ритма.
- ЭХО-КГ. Возможна оценка объема камер сердца, фракции выброса левого желудочка, определение локализации склерозированных участков.
- Рентген органов грудной клетки. Возможно обнаружение увеличения камер сердца, венозного застоя в легочных сосудах.
- Сцинтиграфия. Исследование основано на способности тканей захватывать определенные радионуклиды с разной степенью интенсивности в зависимости от функционального состояния. В участках кардиосклероза они практически не накапливаются.
Лабораторные анализы не обладают специфичностью, но позволяют обнаружить последствия миокардиосклероза. Назначают клинический анализ крови и мочи, биохимический анализ крови. Перечень исследований определяется индивидуально.
Препаратов, которые могли бы превратить соединительную ткань обратно в мышечную, не существует. Если миокардиосклероз не привел к выраженным нарушениям работы сердца, показано динамическое наблюдение.
Лечение при постмиокардитическом кардиосклерозе основано на устранении его последствий. Например, при ХСН могут быть назначены диуретики (чтобы разгрузить кровоток), бета-блокаторы (препараты, урежающие ЧСС), сердечные гликозиды (для повышения сократимости миокарда), бета-блокаторы. Если консервативная терапия не помогает остановить прогрессирование ХСН, выполняют пересадку сердца.
При нарушениях ритма возможна лекарственная терапия. Например, при фибрилляции предсердий, назначают амиодарон. При наличии показаний устанавливают ЭКС (электрокардиостимулятор).
Причины развития
Чтобы здоровая ткань начала рубцеваться, она должна попасть под влияние различных факторов. Обычно это происходит:
- после атеросклеротических изменений в сосудах;
- при нарушениях ритма сокращений сердца;
- в результате постоянно повышенного артериального давления;
- после оперативных вмешательств на сердце и головном мозге;
- если в организме откладываются соли;
- под влиянием вредных привычек;
- после сильных эмоциональных потрясений;
- в результате переедания и злоупотребления вредной пищей;
- при поражении сердечной мышцы ревматизмом;
- у людей пожилого возраста;
- при избыточном весе.
Развитию нарушения больше подвержены те, у кого в анамнезе имеются патологии сердца, кто мало двигается, употребляют много алкоголя и в пожилом возрасте.
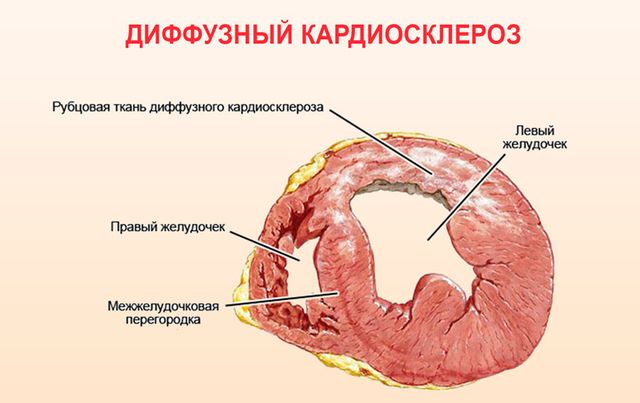
Диффузный кардиосклероз – это заболевание, которое может протекать в разных вариантах. При этом равномерно разрастается рубцовая ткань по всей поверхности сердечной мышцы.
В зависимости от причины развития, кардиосклероз может быть:
- Атеросклеротическим. Он возникает, когда сосуды поражены атеросклерозом, из-за чего нарушается кровообращение. Эта форма болезни медленно развивается и не сопровождается выраженными симптомами. Поэтому поставить диагноз на начальных этапах довольно сложно. При этом появляются диффузные изменения, то есть нарушения наблюдаются в отдельных участках сердечной мышцы. Состояние характеризуется дистрофией миокардиальных волокон. На запущенных стадиях наблюдаются проявления недостаточности сердца. Больные жалуются на одышку, отеки, учащения сердцебиения. В брюшной полости начинает накапливаться жидкость. С развитием этой формы кардиосклероза возникают проблемы вроде аортального стеноза или брадикардии.
- Постинфарктным. В этом случае рубцевание ткани наблюдается после приступа инфаркта. При этом в сердечной мышце появляются участки с отмершей тканью.
- Постмиокардическим. Для этого состояния характерно появление в местах воспалений соединительной ткани. Это связано с деструкцией кардиомиоцитов. Данную форму болезни можно встретить и у молодых людей. В результате поражения миокарда нарушается нормальный ток крови в правом желудочке.
Причины и факторы риска
Заболевание развивается при нарушении кровообращения в сердце вследствие закупорки сосудов. Факторы, которые ухудшают их проходимость, могут быть разные. Главная причина атеросклеротического кардиосклероза – холестериновые бляшки, чаще возникающие у людей после 50 лет, и у тех, кто не придерживается здорового образа жизни. У них сосудистая система ослаблена и очень уязвима.
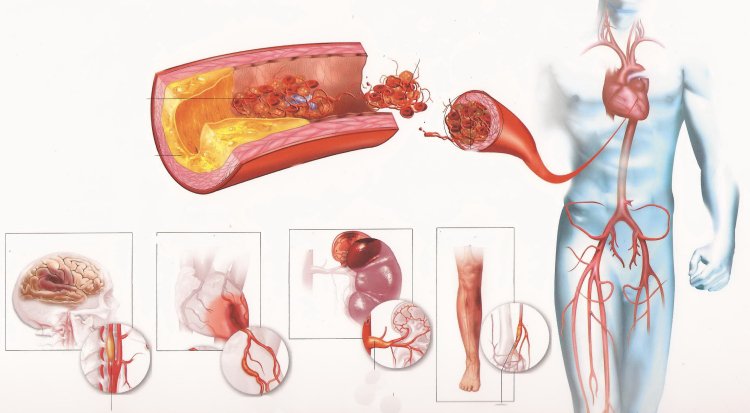
Факторы, способствующие развитию атеросклероза:
- Повышение уровня холестерина в сосудах. Это происходит вследствие употребления холестеринсодержащей пищи.
- Ожирение и наличие лишнего веса.
- Плохие привычки (курение, алкоголизм), которые вызывают сосудистые спазмы, увеличивают уровень холестерина. Тромбоциты склеиваются, и кровоток по сосудам нарушается.
- Недостаточная активность мышц (гиподинамия).
- Сахарный диабет вызывает нарушение баланса углеводов, способствуя образованию сосудистых бляшек.
При наличии у человека ИБС и диабета риск заболеть атеросклеротическим кардиосклерозом увеличивается на 80%. Диагноз атеросклеротический кардиосклероз ставят практически всем пациентам после 55 лет.
Такое состояние требует регулярного контроля холестерина в крови и профилактики.
Группы риска:
- пожилой возраст;
- мужчины от 45 лет;
- генетическая предрасположенность к болезни.
Причины диффузного кардиосклероза
Главной причиной развития диффузного кардиосклероза — это атеросклеротическое изменение в венечных артериях, снабжающих миокард кровью и полезными веществами.
Патологии, которые повышают риск развития атеросклеротических новообразований в венечных и внутрисердечных артериях, вызывая формирование очагов диффузного кардиосклероза:
- Ишемия сердечного органа и его аритмия;
- Ревматизм клеток сердца;
- Патология миокардиты;
- Гипертоническая болезнь. Данная патология проводит к нагрузке сердечный орган, что также может стать причиной диффузного кардиосклероза;
- Гипертрофия стенок миокарда;
- Миокардовая дистрофия;
- Интоксикация тяжелыми металлами;
- Травмирование сердечного миокарда и травмы грудной клетки.
Факторы, которые повышают риск формирования диффузного кардиосклероза:
- Никотиновая зависимость и хронический алкоголизм. Это важный фактор-провокатор развития диффузного кардиосклероза;
- Недостаточная активность (гиподинамия). Малоподвижный образ жизни приводит к тому, что в организме человека повышается индекс холестерина;
- Ожирение. Данная патология есть следствием нарушенного метаболизма, и становится причиной развития диффузного кардиосклероза, а также системного атеросклероза, диабета и многих патологий сердечного органа, которые могут спровоцировать очаговое отмирание кардиомиоцитов;
- Сахарный диабет — увеличивает риск развития диффузного кардиосклероза в 5 — 8 раз;
- Неправильное питание. Причиной накопления бляшек в коронарных артериях, есть питание продуктами, в которых высокое содержание животного жира. Это приводит к атеросклерозу венечных артерий, который становится причиной диффузного кардиосклероза;
- Наследственная генетическая предрасположенность к развитию патологии системный атеросклероз, сердечных патологий и инфаркту миокарда;
- Преклонный возраст;
- Неправильный прием медикаментозных препаратов.
Первоначальную стадию развития диффузного кардиосклероза, практически не удается диагностировать, потому что она протекает бессимптомно, и многие пациенты даже и не догадываются о развитии патологии.

Сахарный диабет увеличивает риск развития диффузного кардиосклероза
Методы и схемы лечения патологии
Кардиосклероз – это такое заболевание, для которого не существует препаратов способных восстановить рубцованную ткань. Поэтому кардиосклерозный процесс необратим.
Лечение длится постоянно и направлено на:
- нивелиризацию сердечной недостаточности;
- предупреждение развития осложнений;
- борьбу с причиной болезни;
- устранение провоцирующих факторов;
- минимизацию осложнений.
Схемы лечения в каждом конкретном случае сугубо индивидуальны и могут включать в себя:
- Применение медикаментов.
- Корректировку питания (диетотерапия).
- Изменение образа жизни.
- Хирургическое вмешательство.
Диетотерапия
Для восстановления работы сердца следует внести корректировки в ежедневный рацион.
У больных кардиосклерозом не должны быть на столе:
- жирные сорта мяса;
- шоколад;
- газировка, энергетики, алкоголь;
- легкоусвояемые углеводы (мучное, макароны);
- черный чай, крепкий кофе;
- копчености, овощная консервация;
- соль.
Больным следует обратить внимание на составляющие правильного питания и максимально включать в свой рацион:
- свежие овощи и фрукты;
- нежирное мясо (индюшатина, крольчатина);
- продукты богатые калием (бананы, изюм).
Образ жизни
Очевидно, что если пациент злоупотреблял алкоголем и курил, эти опасные привычки придется оставить для сохранения его жизни.
Также следует:
- избегать физических нагрузок;
- раз в три месяца проходить обследование;
- остерегаться ОРВИ, гриппа;
- сохранять спокойствие, минимизировать стрессовые ситуации.
Лекарственная терапия
Назначение конкретных препаратов проводит врач, учитывая степень сердечной недостаточности, осложненность процесса и общую симптоматику. Медикаменты, применяемые при кардиосклерозе, имеют ряд ограничений и побочных эффектов. Поэтому самолечение без обследования и консультации специалиста недопустимо.
Для лечения кардиосклероза используют:
- мочегонные средства (фуросемид, гидрохлортиазид) – снимают отечность, помогают работе почек в выведении лишней жидкости, тем самым снижая нагрузку на сердце;
- бета-блокаторы (бисопролол, карведилол) – стабилизируют ритм сердца, снижают потребность миокарда в кислороде;
- сердечные гликозиды – назначаются для усиления сердечных сокращении;
- антагонисты альдостерона – регулируют давление и облегают работу сердца;
- ингибиторы АПФ (каптоприл, лизиноприл) – лекарство влияет на выработку фермента, ответственного за образование ангиотензина. За счет этого понижается давление и снижается нагрузка на сердце.
Лечение народными средствами
Применение трав и сборов помогает облегчить проявления сердечной недостаточности, гипертонии, препятствовать развитию склеротических изменений.
Для лечения применяют:
- плоды рябины черноплодной и красной;
- боярышник (цветки и плоды);
- клевер;
- сушеницу;
- омелу белую.
Весьма эффективны многокомпонентные составы:
- 1 ч.л. зверобоя, 1 ч.л, бессмертника,1 ч.л. боярышника;
- 1 ч.л. семян тмина, 1 ч.л. плодов боярышника, 1 ч.л, корня валерианы.
Кардинальное хирургическое лечение
Кардинальное хирургическое лечение — это трансплантация нового донорского органа. Так как болезнь неизлечима, других вариантов в определенных ситуациях нет. При поражении обширных участков и выраженной сердечной недостаточности спасти больного можно только посредством операции по замещению органа.
Жизненная необходимость в пересадке сердца возникает при отсутствии реакции на медикаментозную терапию и снижении сердечного выброса. Операция может быть проведена лицам моложе 65 лет, у которых нет иных тяжелых сопутствующих патологий.
Паллиативное хирургическое лечение
Такое лечение направлено на устранение и смягчение симптомов болезни, без излечения пораженной склеротической ткани:
- внедрение стимуляторов ритма – кардиостимуляторов, помогающих сгенерировать сильный пульс, что снижает риски внезапной остановки сердца;
- шунтирование – проведение операции на суженых коронарных сосудах с целью расширения их просвета и нормализации кровотока;
- удаление аневризмы сердца – устранения выпячивания слабого участка с целью недопущения разрыва мышцы.