Корь у детей: симптомы и лечение патологии
Содержание:
Диагностика
Определить коревую инфекцию на ранних стадиях или во время инкубационного периода — задача очень трудная. Иногда даже опытный врач без проведения дополнительных методов обследования не может поставить точный диагноз именно в этот период развития болезни.

Распознать заболевание помогут не только характерные специфичные симптомы болезни и особенность сыпи, но и вспомогательные методы обследования. Обычно проведение анализов требуется в сложных диагностических случаях или при наличии осложнений.
Самым простым лабораторным тестом, который позволит заподозрить наличие вирусной инфекции в организме, является общий анализ крови. Обычно при кори повышается уровень лимфоцитов и ускоряется СОЭ. В лейкоцитарной формуле может наблюдаться умеренное повышение количества лейкоцитов. Эти защитные клеточки иммунной системы призваны бороться с любыми инфекционными заболеваниями. Попадание вируса в организм приводит к появлению умеренного лейкоцитоза.
Также в качестве диагностического теста можно провести иммуноферментный анализ. Чаще всего материалом для исследования являются выделения из носа, слюна, а также венозная кровь. С помощью этого метода можно выявить уже возбудителя вируса кори. Это исследование достаточно специфично и информативно.

Достаточно редко врачи прибегают к выполнению серологических тестов. Такие исследования помогают обнаружить специфические антитела. Эти белковые молекулы образуются в ответ на попадание любых чужеродного для организма возбудителей инфекционных заболеваний. Повышение уровня иммуноглобулинов типа M к вирусу кори свидетельствует о наличии в организме острой инфекции.
Такая лабораторная диагностика проводится в сложных диагностических случаях и позволяет достаточно точно провести дифференциальный диагноз. С помощью вспомогательных тестов можно исключить герпесную инфекцию, ветрянку, скарлатину, а также некоторые другие детские болезни, протекающие со сходной симптоматикой.
Лечение кори
Как лечить корь? Лечение кори на данный момент направлено на подавление симптомов и укрепление иммунной системы. Специфического лекарства против вируса кори пока что нет (по состоянию на 05.2017 г). На этапе тестирования, против вируса кори показал свою эффективность рибавирин, однако его на данный момент в лечении против этого заболевания не используют. Также, некоторые специалисты для лечения кори применяют препараты на основе интерферона.
Лечение кори включает в себя следующие пункты:
- Постельный режим;
- Симптоматическое лечение;
- Дезинтоксикационная терапия, обильное питье;
- Укрепление иммунной системы;
Не осложненная форма кори лечится в домашних условиях, осложненная – в стационаре.
1. Постельный режим
Постельный режим при тяжелых инфекционных заболеваниях направлен на аккумулирование организмом сил, необходимых для борьбы с инфекцией. Кроме того, больного необходимо изолировать от других людей, которые не болели ранее корью, поэтому при первых признаках кори, ребенка нужно удержать от похода в детский сад или школу, взрослому нужно воздержаться от похода на работу.
В помещении, где находится больной нужно немного притушить свет.
2. Симптоматическое лечение (лекарства при кори)
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом. Помните, лекарственные препараты имеют ряд побочных эффектов, поэтом заниматься самолечением крайней не рекомендуется!
Лекарственные средства при кори
При боли и повышенной температуре назначаются жаропонижающие препараты — «Диклофенак», «Ибупрофен», «Парацетамол».
Детям, вместо лекарственных препаратов лучше применять холодные компрессы на лоб, шею, запястья и подмышки.
Не рекомендуется также давать детям «Аспирин», т.к. он может спровоцировать ряд осложнений, включая синдром Рея.
При сильном кашле назначают отхаркивающие препараты и муколитики — «Амброксол», «АЦЦ», «Бромгексин», «Лазолван», «Мукалтин», «Корень алтея».
Важно! Муколитические средства давать детям, возрастом до 2х лет запрещено!
При аллергических реакциях, высыпаниях на коже и зуде назначается прием антигистаминных препаратов — «Диазолин», «Кларитин», «Супрастин».
При сильном зуде кожи рекомендуется ежедневно омывать кожу водой с порошком «Деласкин».
Против тошноты и рвоты назначают — «Мотилиум», «Пипольфен», «Церукал».
Для полоскания ротоглотки применяют отвар из ромашки аптечной, или же раствор хлоргексидина.
При покраснении глаз, назначается их промывание крепким чаем.
При развитии конъюнктивита, в зависимости от его типа, глаза обрабатываются антибиотиками (при бактериальном конъюнктивите) – «Левомицитин» (0,25 %), «Альбуцид» (20 %), «Ципрофлоксацин», противовирусными средствами (при вирусном конъюнктивите) — «Интерферон», «Керецид», «Лаферон».
Для профилактики осложнений, глаза закапывают противовоспалительными каплями – «Сульфацил».
Антибиотики. При сопутствующем инфицировании организма бактериальной инфекцией, назначается курс антибактериальных препаратов (антибиотиков). Антибиотики назначаются на основе диагностики и зависят от конкретного вида бактерий.
3. Дезинтоксикационная терапия
Вирусная и бактериальная инфекция, а также продукты их жизнедеятельности, накапливаясь в организме вызывает симптомы интоксикации (отравления) организма, которая проявляется в виде тошноты, приступов рвоты, отсутствия аппетита, повышенной температуры тела и других проявлений.
Для выведения токсинов из организма применяется дезинтоксикационная терапия, которая включает в себя:
- обильное питье — до 2-3 л жидкости в сутки, желательно добавляя в питье витамин С;
- прием детоксикационных препаратов: «Атоксил», «Альбумин».
4. Укрепление иммунной системы
Для укрепления иммунитета назначается дополнительные дозы витаминов, особенно при кори показана большая доза витамина А (ретинол), которая минимизирует риск смертности, а также повышенную дозу витамина С (аскорбиновая кислота).
Для укрепления иммунной системы и стимулирования ее деятельности назначают иммуностимуляторы — «Иммунал», «Имудон», «Лизобакт».
Что такое корь?
Заболевание корь имеет вирусный характер, который передаётся от инфицированного человека к здоровому воздушно-капельным путем. Корь имеет свойство поражать людей в любом возрасте, однако наиболее часто болеют дети в возрасте с 2 до 10 лет.
При инфицировании вирус может не проявлять себя в течение 5- 6 дней, при этом человек может заражать здоровых людей. Для предотвращения возникновения эпидемий проводятся специальные виды вакцинации, которые вырабатывают иммунитет у ребенка к борьбе с вирусом.
Отметим! Такие прививки являются обязательными, производятся по графику. Для случаев инфицирования корью после прививания, наблюдаются наличие симптомов легкой формы, очень редко отмечаются случаи осложнений.
Пути заражения
Корь относится к сезонным видам инфицирования и чаще всего возникает с ноября по апрель. Заражение ребенка чаще всего происходит при посещении общественных мест, ккоторым необходимо отнести:
- дошкольные заведения (садики, центры развития детей);
- школа;
- общественный транспорт;
- магазины;
- при близком контакте с инфицированным человеком.
Отметим! Через предметы заболевание практически не передаётся, так как вирус очень быстро гибнет под воздействием внешних факторов. Может переноситься на большие расстояния по воздуху и оседать на слизистых оболочках. Специалисты рекомендуют в период обострения эпидемии заболевания снизить посещения улицы и общественных мест.
Как развивается корь?
При инфицировании человека вирус кори проникает в организм через слизистые оболочки, через несколько дней вирус кори начинает проникать кровеносный поток и распространяться по всему телу.
Инфекция имеет свойство поражать все внутренние органы человека, нарушать их нормальное функционирование.
Инкубационный период длиться до 10 дней, после чего начинается проявление первых симптомов. Заболевание чаще всего длиться до 8 дней, после чего симптомы начинают постепенно снижаться.
После окончания периода заболевания корью организм человека вырабатывает естественный иммунитет, который снижает риск возникновения повторного заражения.
Симптомы и признаки
Чаще всего проявляться первые признаки заболевания у детей начинают на 5 день после заражения.
Первые признаки заражения проявляются следующим образом:
- слабость;
- появление образований во рту белого цвета;
- появление красных образований на небе;
- увеличение лимфатических узлов;
- расстройство желудка;
- покраснение горла.
Во время активной фазы развития заболевания наблюдаются следующие симптомы:
- высокая температура;
- кашель;
- насморок;
- отсутствие аппетита;
- головная боль;
- общая слабость;
- образование сыпи на лице и шеи, которая постепенно поражает все тело;
- отечность слизистых оболочек.
Наиболее яркие симптомы можно наблюдать на четвертый день активного развития инфекции, после чего симптомы начинают снижаться. Сыпь на теле чаще всего сохраняется в течение 6 дней, после чего еще в течение 7 дней на коже могут сохраняться светлые пятна, которые исчезают самостоятельно.
Формы заболевания
Вирусное заболевание имеет несколько форм развития.
Нетипичная форма проявляется большим количеством острых симптомов, подразделяется на следующие типы:
- Абортивный вид – проявляется чаще всего высокой температурой и кожной сыпью, которая через несколько дней бледнеет и не распространяется по всему телу;
- Митигированный тип – данный вид заболевания имеет незначительные симптомы в виде мелкой сыпи по телу. Наибольшее место локализации сыпи размещается в ротовой полости в области роста зубов. Заболевание длиться до 6 дней, проявляется резким повышением температуры тела;
- Стертый тип – проявляется в виде одного симптома сыпи по телу без осложнений;
- Бессимптомный вид – очень часто путается с простудными поражениями организма, проходит через несколько дней не вызывает осложнений.
Атипичная форма – чаще всего возникает у детей, которые получили вакцинацию, и протекает с низким уровнем симптомов.
Правильно определить форму и вид заболевания сможет только медицинский специалист, после проведения соответствующей диагностики.
Распространение
Путь передачи инфекции — воздушно-капельный, вирус выделяется во внешнюю среду в большом количестве больным человеком со слизью во время кашля, чихания и т. д.
Источник инфекции — больной корью в любой форме, который заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным.
Корью болеют преимущественно дети в возрасте 2—5 лет и значительно реже взрослые, не переболевшие этим заболеванием в детском возрасте. Новорожденные дети имеют колостральный иммунитет, переданный им от матерей, если те переболели корью ранее. Этот иммунитет сохраняется первые 3 месяца жизни. Встречаются случаи врожденной кори при трансплацентарном заражении вирусом плода от больной матери.
После перенесенного заболевания развивается стойкий иммунитет, повторное заболевание корью человека, без сопутствующей патологии иммунной системы, сомнительно, хотя и такие случаи описаны. Большинство случаев кори наблюдаются в зимне-весенний (декабрь-май) период с подъёмом заболеваемости каждые 2—4 года.
В настоящее время в странах, проводящих тотальную вакцинацию против кори, заболевание встречается в виде единичных случаев или мини-эпидемий (например, в 2013 году в Нидерландах).
В 2017 году Роспотребнадзор сообщил о наблюдающемся эпидемическом подъёме заболеваемости корью в Европе. Случаи заболевания выявлены в 14 европейских странах, а общее число пострадавших составляет более 4000 человек.
20 августа 2018 года ВОЗ сообщила о рекордном уровне заболеваемости в Европейском регионе: количество инфицированных за первые шесть месяцев 2018 года составило более 41 тысячи человек, 37 случаев с летальным исходом. Отмечается, что это самый высокий показатель заболеваемости с 2010 года. В Грузии, Греции, Италии, Российской Федерации, Сербии, Украине и Франции зафиксировано более 1000 случаев инфекции.
Симптомы кори у детей
Как ни странно, но как начинается корь, не увидит даже самый проницательный родитель. Эта коварная болезнь развивается по этапам, причём начальный период может длиться недели и совершенно не проявлять себя. Ребёнок будет продолжать веселиться и играть, а зловредный вирус тем самым временем будет подтачивать его организм изнутри.
Первые признаки кори очень схожи с симптомами ОРВИ. У ребенка появляется:
-
- кашель,
- насморк,
- повышается температура.
Этот период считается первым и называется инкубационным.
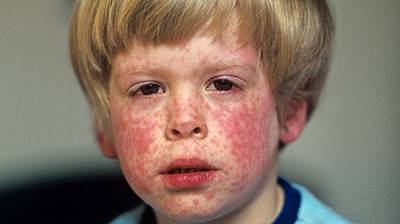
Наиболее характерным признаком заболевания корью являются пятна у основания коренных зубов. Они возникают из-за того, что вирус разрушает слизистую оболочку. Она становится тоньше. Белые пятна окружены красной припухшей каймой. По этому признаку корь можно отличить от других заболеваний, имеющих схожие проявления.
Протекание кори у ребенка – это последовательная смена 3-х стадий:
-
- катаральный период;
- стадия высыпаний;
- период реконвалесценции.
Для каждой из них характерен свой временной диапазон и соответствующие симптомы.
В таблице рассмотрим, как проявляется корь на разных стадиях
| Описание симптомов | |
| Катаральный период | Длится у детей от 3 до 5 дней. В это время появляется ряд симптомов, похожих на обычную простуду, которые обусловлены циркуляцией вируса в крови (вирусемией):
В этот период активность у детей снижается. Они становятся вялыми, капризными и малоподвижными из-за слабости. Нарушается сон и ухудшается аппетит. |
| Высыпания | Сыпь при кори появляется на 3-4 день после начала болезни. Период высыпаний продолжается 4-5 дней.
|
| Пигментация | Приблизительно с четвертого дня периода высыпаний состояние крохи начинает улучшаться. Малыш уже перестает быть заразным. Стадия пигментации может длиться 7-10 дней. Пятна постепенно светлеют, исчезают:
После сыпи не остаются следы и шрамы на коже. |
Любой из этих симптомов должен стать поводом для обращения к доктору. В случае необходимости детский терапевт направит маленького пациента к узкопрофильным специалистам для дополнительного обследования.
Возбудитель кори у детей и как передается заболевание
Корь — это острое инфекционное вирусное заболевание, характеризующееся высокой контагиозностью, повышением температуры тела, проявлениями общей интоксикации, катаром верхних дыхательных путей, пятнисто-папулезной сыпью на кожных покровах и воспалением слизистой оболочки глаз. В ряду острых детских инфекций корь по уровню заболеваемости занимает одно из первых мест. Наиболее тяжело она протекает у детей первых 2 лет жизни.
Ниже вы узнаете, как передается корь и что является причиной заболевания.
Возбудителем кори у детей является фильтрующийся вирус, относящийся к группе миксовирусов. Вирус кори очень нестоек, он быстро погибает, оказавшись вне организма человека.
Причиной кори у детей является контакт с больным человеком. Наиболее заразен источник инфекции в начальном периоде заболевания — катаральном — ив первые несколько дней периода высыпания. Примерно с четвертого дня периода высыпания больной корью человек уже не представляет опасности для окружающих.
Инфекция передается воздушно-капельным путем. В окружающую среду вирус попадает при кашле, чихании, разговоре, крике вместе с мельчайшими капельками слюны и слизи. С потоками воздуха вирус может распространяться по помещениям довольно далеко — в соседние комнаты и через коридоры даже в соседние квартиры. Через какие-либо предметы, как и через третьих лиц, передача инфекции обычно не происходит — слишком нестоек вирус перед воздействием факторов внешней среды.
Характерна высокая восприимчивость человека к кори. После заболевания на всю жизнь остается стойкий иммунитет (повторные заболевания бывают очень редко — в 1-3 % случаев). Корью чаще всего болеют дети дошкольного возраста. Если человек не болел корью и не был против нее привит, он может заболеть этой болезнью в любом возрасте. Дети первого полугодия жизни заболевают корью крайне редко (они под защитой иммунитета матери, передавшегося им еще через плаценту).
Входными воротами для вируса кори становятся слизистые оболочки, выстилающие дыхательные пути, а в более редких случаях — конъюнктивальная оболочка глаз. После того как микроскопические капельки слизи и слюны, вдохнутые здоровым человеком, осядут у него в дыхательных путях, вирусы внедряются в эпителий, где довольно интенсивно размножаются. Эпителиальные клетки вскоре гибнут, разрушаются, вирус оказывается в крови и с током крови распространяется по всему организму (в это время имеет место общая интоксикация организма); однако задерживается вирус там, где находит для себя наиболее комфортные условия, — в органах так называемой ретикулоэндотелиальной системы. Он поражает слизистые оболочки дыхательных путей и полости рта, кожные покровы, конъюнктиву, пищеварительный тракт; в некоторых случаях вирус фиксируется в тканях головного мозга, и тогда у ребенка может развиться специфический коревой энцефалит.
Посмотрите на фото, как выглядит корь у детей раннего возраста:
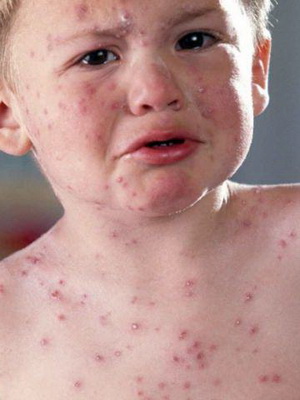
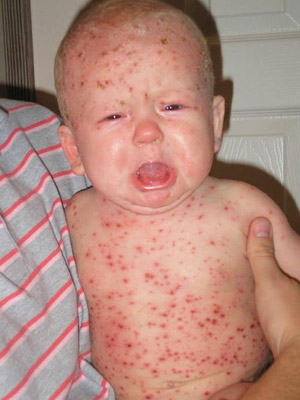
Что происходит во время кори?
Со слизью больного человека, которая выделяется во время кашля и чихания, возбудитель попадает во внешнюю среду. Заметим при этом, что корь, симптомы которой чаще всего проявляются в детском возрасте, имеет разную степень опасности в зависимости от времени, прошедшего после заражения. Принято считать, что наиболее заразны люди с последних 2-х суток инкубационного периода до 4-го дня болезни, когда появляются высыпания. На 5 день высыпаний человек уже неопасен для окружающих. У врожденных детей имеется колостральный иммунитет, который передается от матери, если, конечно, она успела переболеть корью ранее. Иммунитет этот действует в течение первых трех месяцев жизни ребенка, после чего ему все равно потребуется вакцинация. Прививка от кори эффективна в течение 10 лет, затем концентрация антител в крови начинает постепенно снижаться.
Воротами для кори служат слизистые оболочки верхних дыхательных путей, где возбудитель оседает и начинает усиленно размножаться. После первичной репликации в клетках эпителия вирус кори проникает в кровь и накапливается в различных органах, вызывая небольшие воспалительные инфильтраты. На начальных стадиях корь у детей и взрослых может быть нейтрализована с помощью введения иммуноглобулина, что должно быть сделано не позднее, чем через 5 дней с момента контакта с зараженным человеком.
Если превентивные меры запоздали, то начинается вторая волна распространения возбудителей по телу. Данный процесс сопровождается закреплением имеющихся симптомов кори и сыпью по телу. К 5 дню после появления сыпи максимальная концентрация вируса в крови резко падает по причине начала выработки нейтрализующих антител. С этого момента корь у взрослых и детей не представляет практически никакой опасности для окружающих.
Краткое описание болезней
Корь
Корь у детей (лат. Morbilli) — это острая инфекция, которая передается от заболевшего другим людям воздушно-капельным путем. Инфекционным агентом является РНК-вирус (миксовирус). Восприимчивость к заболеванию практически стопроцентная. В холодное время вспышки кори у детей фиксируются в детских садах чаще.
Инкубационный период продолжается в среднем две недели. Болезнь развивается быстро. Вначале появляются признаки катарального воспаления совместно с интоксикацией. Температура тела поднимается до 38°C, реже — 39°C. Ребенка беспокоит общее недомогание, ринит, конъюнктивит, продолжительный сухой кашель.
Постепенно симптомы нарастают, и на 3–4-й день болезни проявляется специфическая сыпь на коже и слизистых. Вначале видны пятна различной формы, которые могут расти и сливаться, возвышаясь над эпидермисом, образуя узелки. Через пару суток яркие высыпания сменяются бледной пигментацией. Элементы сыпи на теле возникают поэтапно (сверху вниз).
Если течение болезни гладкое и нет осложнений, то выздоровление наступает к 7–9-му дню.
При атипичных вариантах патологии или вовлечении в процесс микробной флоры сроки изменяются. Так как коревой вирус приводит к угнетению местного и общего иммунитета, вторичные инфекции протекают тяжело и могут привести к трагичному финалу. В 2017 году ВОЗ зарегистрировала 92 тысячи смертельных случаев от кори у детей до 5 лет.
Лечение нацелено на подавление симптомов болезни. Профилактические меры включают вакцинацию, введение иммуноглобулинов и неспецифические мероприятия. Прививка от кори внесена в национальный прививочный календарь. Все дети, если они не имеют медотвода, подлежат обязательной вакцинации.
Краснуха
Краснуха (лат. Rubeolla) — это антропонозная инфекция, которую порождает РНК-вирус (род рубивирусов). Механизм передачи чаще аэрозольный, реже контактный или парентеральный. Если женщина заражается во время беременности, то возбудитель передается плоду (врожденная краснуха). Приобретенная форма болезни чаще возникает у детей от 2 до 9 лет.
Инкубационный период не превышает 2–3 недель. Продромальная стадия наблюдается не всегда, и ее продолжительность варьируется от пары часов до нескольких дней.
Ее проявления: субфебрильная температура, плохое самочувствие, умеренные катаральные явления (заложенность носа, дискомфорт в горле, покраснение глаз и ротоглотки), лимфаденит затылочных и шейных узлов.
Затем начинается этап высыпаний, длящийся 3–4 дня. Сыпь в большинстве случаев бледно-розовая, мелкая, с ровными контурами. Она появляется одномоментно на лице, туловище и конечностях.
Иногда визуально картинка может напоминать сыпь при кори. Экзантема проходит бесследно к 4-м суткам от начала высыпаний.
Полиаденит является типичным признаком болезни. Чаще увеличиваются задние шейные и затылочные лимфатические узлы, реже — подчелюстные, околоушные, подмышечные и подколенные. Внутренние органы, как правило, не поражаются. Возможны воспалительные процессы в суставах. Самым опасным последствием инфекции считается воспаление головного мозга. Летальные исходы практически не наблюдаются.
Для врожденной краснухи характерна патологическая триада: порок сердца, катаракта и потеря слуха. Однако при попадании вируса в кровоток плода он способен привести к развитию аномалий в любой системе организма. Поражаются сразу несколько органов.
В нашей стране от краснухи прививают всех детей, если нет противопоказаний. Первая инъекция делается в год, вторая в 6 лет. В ответ на вакцинацию вырабатывается стойкий иммунитет.
Атипичная корь
Есть несколько вариантов нестандартного или непривычного течения кори, что в большинстве случаев связано с иммунитетом человека.

- Митигированная корь. Развивается в результате введения вакцины или иммуноглобулина против вируса в инкубационном периоде развития заболевания. То есть человек привился, когда вирус уже попал в организм. Отличается такой вид инфекции более продолжительным инкубационным периодом; сокращённым, до двух дней при норме от 4 до 8, продромальным периодом. Температура и все начальные проявления заболевания отсутствуют либо слабо выражены. Сыпь при такой кори появляется сразу с пятнами на щеках или практически незаметна. Пигментация после сыпи заметна лишь в течение одной недели.
- Корь у людей с нарушением работы иммунитета. Болезнь протекает крайне тяжело. Практически сразу осложняется многочисленными инфекциями и нередко заканчивается смертью.
Профилактика
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. Глобальная смертность от кори снизилась на 73 % — с 548 000 случаев смерти в 2000 году до 145 700 случаев в 2013 году. Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются две дозы вакцины, так как примерно у 15 % вакцинированных детей после первой дозы иммунитет не вырабатывается.
В соответствии с российским национальным календарём прививок, который утверждён приказом Министерства здравоохранения РФ № 125н от 21 марта 2014 г., вакцинация против кори проводится комбинированной живой вакциной от кори, краснухи и паротита одновременно в возрасте 12 месяцев, ревакцинация — в 6 лет.
В соответствии с тем же приказом вакцинация против кори и ревакцинация против кори показана всем детям и взрослым в возрасте от 1 года до 35 лет в том случае, если они не болели, не привиты, привиты однократно против кори или не имеют сведении о прививках против кори. В возрастной категории 36-55 лет при тех же условиях вакцинация от кори показана представителям некоторых профессий.
Вакцина против кори очень эффективна. После введения одной дозы 85 % детей девятимесячного возраста и 95 % детей двенадцатимесячного возраста получают иммунитет. Почти все, у кого не развивается иммунитет после введения первой дозы, приобретают иммунитет после введения второй дозы.
При охвате вакцинации в какой-либо местности более 93 %, вспышек кори, как правило, больше не происходит, однако они могут вновь начаться при снижении охвата..
Защитное действие вакцины длится много лет. Остается неясным, становится ли она менее эффективной в течение длительного времени. Кроме того, вакцина может защитить от заболевания при введении в течение нескольких дней после заражения.
Безопасность
Вакцина, как правило, безопасна, в том числе для пациентов с ВИЧ-инфекцией. Побочные эффекты обычно слабо выражены и быстро проходят. К ним относятся боль в месте инъекции или небольшой жар. Зарегистрирован один случай анафилаксии на примерно сто тысяч вакцинаций. Увеличения случаев синдрома Гийена-Барре, аутизма и воспалительных заболеваний кишечника не выявлено.
Лекарственная форма
Вакцина применяется самостоятельно или в комбинации с другими вакцинами, включая вакцину против краснухи, вакцину против паротита и вакцину против ветряной оспы (в составе комбинированных вакцин MMR и MMRV). Вакцина работает одинаково хорошо во всех лекарственных формах. Всемирная организация здравоохранения рекомендует проведение вакцинации детям в возрасте девяти месяцев в тех регионах, где это заболевание является распространенным, и в возрасте двенадцати месяцев — в тех регионах, где заболевание встречается редко. Это живая вакцина. Вакцина производится в виде порошка, который необходимо смешивать непосредственно перед введением подкожно или внутримышечно. Проверка эффективности вакцины осуществляется по анализу крови.
При случае болезни, всем непривитым контактным лицам старше 1 года проводится экстренная вакцинопрофилактика, при наличии противопоказаний вводится иммуноглобулин.
С целью создания активного иммунитета проводится плановая вакцинопрофилактика живой коревой вакциной (ЖКВ) в соответствии с календарём прививок, а также детям и взрослым при отсутствии у них противокоревых антител. Комплекс противоэпидемических мероприятий в очаге инфекции включает выявление источника инфекции, контактных, имевших факт безусловного или вероятного общения с больным, для установления границ очага.
Источник инфекции изолируется на весь заразный период (до 4-го дня высыпаний). Бывшие с ним в контакте дети и взрослые, работающие с детьми (за исключением лиц, ранее болевших корью, привитых, серопозитивных с титром противокоревых антител 1:5 и выше), подвергаются разобщению с другими детьми на 17 дней (при введении иммуноглобулина — 21 день).
Экстренная профилактика нормальным иммуноглобулином человека проводится в первые 5 дней после контакта детям от 3 до 12 мес. и беременным.
Желательно дифференцированное серологическое обследование с целью выявления серонегативных лиц с последующей вакцинацией ЖКВ или другими противокоревыми вакцинами.
Новая вспышка
Даниил и его сестра — двое из 872 россиян, которые заразились корью в 2019 году. Согласно статистике Роспотребнадзора, за прошлый год уровень заболеваемости корью в России вырос в 3,5 раза по сравнению с предыдущим.
Всего с января по декабрь 2018 года ей переболели более 2,5 тысяч человек. Почти половина из них — взрослые.
Корь известна с глубокой древности, хотя ее возбудитель открыли только в XX веке, говорит Николай Брико, заведующий кафедрой эпидемиологии и доказательной медицины Первого МГМУ имени Сеченова, главный эпидемиолог министерства здравоохранения России:
«Говорят, что корь — как любовь, не минует никого, — шутит Брико. — Эта инфекция чрезвычайно контагиозная (заразная. — Прим. Би-би-си), передается воздушно-капельным путем при простом разговоре. Не нужен никакой длительный контакт. Достаточно просто быть в том помещении, где незадолго до этого был больной».
Теоретически заразиться корью возможно даже через вентиляцию в многоквартирном доме, рассуждает эксперт. Заразиться можно просто выйдя на лестничную клетку в подъезде и вдохнув возбудитель, попавший в воздух через вентиляцию от больного соседа. Методов лечения кори не существует, и в основном врачи пытаются облегчить симптомы.
Не всегда легко понять, что человек болеет именно корью, сетует Брико. Большинство заболевших идут сдавать анализы только после появления сыпи. До этого болезнь протекает, как обычный грипп. При этом наиболее заразен больной на ранней стадии, до возникновения высыпаний. В итоге многие узнают точный диагноз, уже успев заразить большое число других людей.
- Корь: 8 мифов о вакцинации, которые способствуют нарастанию заболеваемости
- Кому и как нужно вакцинироваться против кори в период вспышки инфекции
- Корь в Украине: в 43 раза больше больных и при чем тут цирк
Как отмечает Всемирная организация здравоохранения (ВОЗ), сама по себе корь не так опасна для организма. Смертельные случаи в основном связаны с осложнениями болезни: энцефалитом, пневмонией, обезвоживанием.
Кроме того, у кори могут быть серьезные долгосрочные последствия. Согласно исследованию иммунологов Принстонского университета, итоги которого опубликовал журнал Science в 2015 году, корь негативно влияет на иммунитет переболевшего ей еще два-три года.
Ученые выяснили, что вирус кори может привести к «иммунной амнезии», когда организм становится более восприимчивым к другим инфекциям. В развитых странах смертность от других инфекционных заболеваний тесно связана с заболеваемостью корью, говорится в исследовании.
 Media playback is unsupported on your device
Media playback is unsupported on your device
Корь ХХI века: чем страшен отказ от прививки?
В 2017 году во всем мире от болезни и ее последствий погибли 110 тысяч человек. Большинство из них — дети в возрасте до пяти лет. В России, по данным ВОЗ, за пять лет от кори умерли двое.
В последние годы глобальная смертность от кори снизилась на 80% — в первую очередь благодаря массовой вакцинации.
Прививку от кори человеку делают дважды: в годовалом, а затем в шестилетнем возрасте. В России прививают как одновалентной вакциной (только от кори), так и комплексными (от кори и паротита либо от кори, краснухи и паротита).
Но уже в 2019 году, по данным ВОЗ, заболеваемость корью в мире выросла в три раза. Среди стран, в которых число заболевших увеличилось, Россия находится далеко не на первом месте.
В Европе крупнейшая вспышка вот уже три года продолжается на Украине. Только за этот год там умерло от кори 15 человек.
Близость к странам с крупными вспышками влияет и на ситуацию в России. Как рассказывал Михаил Михайлов, профессор Института вакцин и сывороток имени Мечникова, в 2016-2017 годах случаи кори, зарегистрированные на территории страны, были исключительно «завозными». Но уже в 2018 году в России появились «собственные вирусы».
Основной причиной распространения кори в развитых странах врачи называют добровольный отказ от прививок. По данным департамента здравоохранения Москвы, где случаев кори больше всего в России, большая их часть регистрировалась среди «непривитых или лиц с неизвестным прививочным анамнезом».
«Основной причиной непривитости являются отказы родителей от профилактических прививок. Они составляют 78,6% в общей структуре причин непривитости», — сообщает ведомство.