Об операции по удалению желчного пузыря
Содержание:
- Зависимость стоимости
- Показания и противопоказания к операции
- Особенности приготовления пищи
- Сравнительный анализ услуги в клиниках
- Проблемы после удаления желчного пузыря
- Эндотрахеальный наркоз – предоперационная подготовка
- Ход операции лапароскопии желчного пузыря
- Подготовка к лапароскопии
- Мнение редакции
Зависимость стоимости
Стоимость на лапароскопическую операцию зависит многих факторов:
- стоимости оборудования, которое используют для проведения оперативного вмешательства;
- оплаты работы оперирующего врача;
- качества медикаментов, хирургических нитей, сетчатого эндопротеза;
- вида анестезии (наркоза);
- предоперационной диагностики;
- оснащения палат для пребывания перед и после лапароскопического вмешательства.
К перечисленным составляющим могут понадобиться дополнительные услуги, консультации узких специалистов.
От клиники
Репутация медицинского центра и степень доверия пациентов складываются по результатам многолетней работы. Именно уровень клиники напрямую влияет на стоимость лапароскопии. Чтобы показатель успешно проведенных операций был стопроцентным, лечебное учреждение должно быть оснащено современным оборудованием. Устаревшие модели снижают качество хирургических манипуляций.
Цена во многом зависит от опыта и квалификации оперирующих специалистов. Профессионалы, любящие свое дело, постоянно развиваются, посещают конференции. Они всегда в курсе инновационных методик, и в числе первых внедряют их в работу.
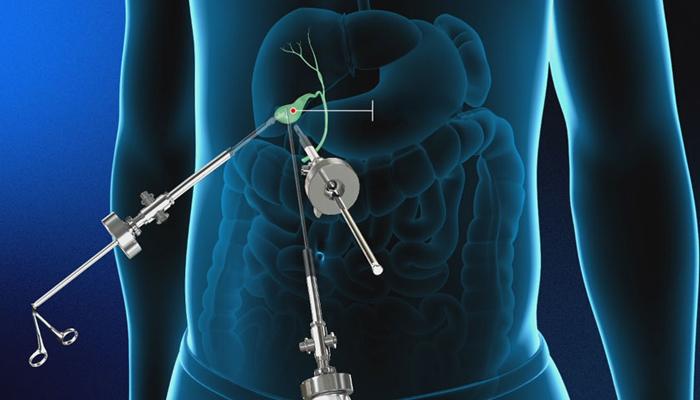
Лапароскопическая операция у ведущего хирурга с безукоризненной репутацией априори будет стоить дороже, чем манипуляция у неизвестного врача. Известность специалисты получают от других пациентов, которые «ощутили» мастерство хирурга на себе.
Во время проведения лапароскопии применяют несколько видов наркоза:
- эндотрахеальный;
- ингаляционный;
- спинально-эпидуральный;
- внутривенный.
Каждый из них имеет разную стоимость, что учитывается в общую цену лапароскопического вмешательства.
До и после оперативного вмешательства больной находится в стационаре. Это может быть привычная всем больничная палата, но в клиниках высокого уровня стараются создать все условия для выздоровления пациентов. Как известно, уют и комфорт помогают скорее идти на поправку. Пребывание в стационаре после лапароскопии обычно не превышает 1-2 дня.
Стоимость диагностики перед лапароскопической операцией включает все необходимые лабораторные и аппаратные исследования. Но если действующие результаты предыдущего обследования у больного на руках, повторное прохождение не требуется.
Типа операции
Благодаря непрерывному развитию и совершенствованию медицины, лапароскопические методики постоянно совершенствуются. Если еще вчера казалась чудом операция через 3-4 прокола, сегодня специалисты выполняют хирургические манипуляции через единственный двухсантиметровый прокол. Кроме того, в некоторых клиниках врачу во время лапароскопии «ассистирует» робот.
Каждый из способов эндоскопического лечения требует определенного уровня мастерства хирурга, разных затрат на оборудование, лекарства и другие составляющие. Средняя стоимость лапароскопии, проводимой через несколько проколов – около 60 000 рублей. Ее применяют для лечения органов пищеварительной, в гинекологической и урологической сфере.

Однопортовая лапароскопия (SILS) – новое веяние в лапароскопии. Уникальность метода в единственном разрезе, в который вставляют латексный монопорт. У специального устройства есть 4 отверстия, предназначенные для нагнетания углекислого газа, введения в брюшную полость хирургических инструментов и лапароскопа. В остальном метод ничем не отличается от многопортовой лапароскопии. Средняя стоимость SILS-методики без наркоза и пребывания – около 80 000 рублей.
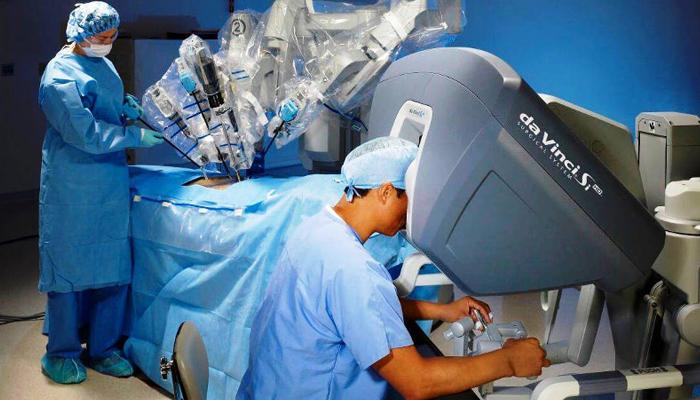
Робот-ассистированная лапароскопия – следующий этап в развитии лапароскопии. Эндоскопическое вмешательство внешне ничем не отличается от обычной. Для лечения требуется несколько проколов, но все манипуляции выполняются руками робота, которым дистанционно управляет хирург через специальный рабочий терминал. Средняя стоимость на лапароскопическую операцию на роботизированной платформе – около 350 000 рублей.
Диагностическая лапароскопия
Эндоскопическая методика активно используется для осмотра брюшной полости при помощи лапароскопа. Манипуляция выполняется по базовой схеме, визуализация органа изнутри дает 100 % гарантию постановки правильного диагноза.

Преимуществом лапароскопической диагностики является возможность немедленного устранения патологии. Врачу не нужно проводить дополнительную операцию, резекцию пораженных тканей он может провести в рамках диагностический процедуры. Стоимость диагностической лапароскопии – от 2 600 до 27 000 рублей.
Показания и противопоказания к операции
Статистика свидетельствует, что частота лапароскопии по поводу патологии желчевыводящих путей неуклонно растет. Некоторые исследователи объясняют этот факт чрезмерным увлечением лапароскопическим методом, когда часть операций проводится по «сомнительным» показаниям, то есть пациентам, которые не нуждаются на данный момент в оперативном лечении. С другой стороны, те же статистические данные говорят о том, что частота желчнокаменной болезни и холециститов во всем мире постоянно увеличивается, а это значит, что рост числа вмешательств вполне закономерен.
Показания к лапароскопической холецистэктомии почти такие же, как и при открытой операции иссечения желчного пузыря, хотя в начале освоения метода они были ограничены. Тот же острый холецистит не брались оперировать лапароскопически, предпочитая открытую операцию как менее рискованную. Сегодня до 80% больных острым воспалением пузыря проходят малоинвазивное лечение.
Отмечено, что исход вмешательства и вероятность осложнений зависят от опытности хирурга, поэтому чем грамотнее и квалифицированнее специалист, тем шире у него показания для лапароскопической холецистэктомии и тем меньше препятствий он видит для использования именно этой методики.
Накопленный опыт и анализ результатов лапароскопии позволяет рекомендовать ее широкому кругу больных с:
- Хроническим калькулезным холециститом, сопровождающимся воспалением стенки органа и камнеобразованием;
- Острым холециститом с конкрементами или без них;
- Холестерозом пузыря;
- Полипозом;
- Носительством камней (бессимптомная желчнокаменная болезнь).
Главная цель процедуры — удалить патологически измененный желчный пузырь, а калькулезный холецистит — самая частая причина таких вмешательств. Размеры камней, их количество, продолжительность заболевания не должны быть определяющими в выборе варианта операции, поэтому при прочих равных условиях предпочтительна именно лапароскопия.
Можно ли считать бессимптомное носительство камней в желчном пузыре поводом к лапароскопии? Этот вопрос продолжает обсуждаться. Часть хирургов рекомендуют наблюдение, пока симптоматики нет, а другие настаивают на удалении пузыря с камнями, мотивируя это тем, что рано или поздно может возникнуть приступ желчной колики, острый холецистит, пролежень в стенке пузыря от длительного нахождения в нем конкрементов, и тогда операция будет показана в срочном порядке. Плановая лапароскопия менее рискованна и дает меньше осложнений, поэтому есть смысл все же избавляться от уже пораженного органа, ведь камни сами собой не исчезнут.
Противопоказания к лапароскопии желчного пузыря бывают абсолютными и относительными, общими или местными. К абсолютным противопоказаниям относят:
- Декомпенсированные заболевания сердечно-сосудистой системы, легких, печени и почек, которые препятствуют оперативному лечению и наркозу в принципе;
- Тяжелые расстройства свертывания крови;
- Беременность большого срока;
- Доказанный рак пузыря или протоков;
- Плотный инфильтрат в зоне шейки пузыря;
- Некротические процессы в желчном пузыре и протоке, разлитой перитонит.
Лапароскопия не рекомендуется больным с имплантированным кардиостимулятором, она не производится при гангренозных формах холецистита, а также при формировании свищей между желчевыводящими путями и кишечником.
Местные противопоказания могут быть известны еще на этапе планирования вмешательства либо обнаруживаются непосредственно при осмотре зоны операции. Так, препятствовать лапароскопии могут обильные спайки и рубцовые изменения, внутрипеченочная локализация желчного пузыря, неопластический рост, который не доказан на предоперационном этапе.
В числе относительных противопоказаний:
- Носительство конкрементов в желчных протоках, воспаление ходов;
- Острое воспаление поджелудочной железы;
- «Фарфоровый» желчный пузырь (склерозированный с атрофией стенки);
- Цирроз печени;
- Острый холецистит, когда прошло больше 3 дней с момента его начала;
- Ожирение крайней степени;
- Перенесенные ранее вмешательства в зоне планируемой лапароскопии, которые могли вызвать сильный спаечный процесс.
Относительные противопоказания позволяют произвести операцию, но с определенными рисками, поэтому они учитываются индивидуально для каждого пациента. Наличие препятствий к лапароскопии не означает, что больному не будет проведено лечение. В таких случаях оно будет состоять в открытой операции, дающей возможность хорошего обзора оперируемой области и более радикального удаления тканей (при раке, например).
Особенности приготовления пищи
Легкость нагрузки на билиарный тракт обеспечивает не только выбор полезных продуктов, но и способ их приготовления. Все блюда готовят в процессе варки, запекания или обработки паром, тушение разрешается, но не часто. От жарки, консервирования, засолки, копчения нужно воздержаться.
В отношении разных категорий блюд существуют особые правила:
Первые блюда нельзя готовить на бульоне, причем неважно мясной, рыбный или грибной отвар. Супы, борщи должны быть вегетарианскими без обжаренных овощей.
Каши варят на воде или обезжиренном молоке до полной готовности.
Сырые овощи в большом количестве после операции вызывают запоры
Намного полезнее, если они будут термически обработанными.
Для хорошего переваривания мясо нужно измельчать, перекручивать, предварительно убрав фасции и жир.
В отношении фруктов действует аналогичное правило, их разрешено запекать и варить.
Специи и приправы включены в список запрещенных продуктов, поэтому с ними пищу не готовят.
Растительное масло в свежем виде добавляют в салаты. Если необходимо подсушить продукты на сковороде, делать это нужно без добавления растительного жира.
Пища всегда должна быть свежей и качественной, готовить ее нужно незадолго до употребления.
Сравнительный анализ услуги в клиниках
В каждом из медицинских центров выполняют лапароскопическую резекцию желчного пузыря, но в разных условиях. К тому же не все способы хирургического лечения могут выполняться в одном лечебном учреждении
Чтобы подобрать оптимальный вариант, важно оценить и предусмотреть все нюансы
Мы составили свою рейтинговую таблицу на основании возможностей клиник, оценок и отзывов пациентов на популярных сайтах, которые уже воспользовались медицинской услугой:
| Название медцентра | Предложения | Цена |
| Юсуповская больница | Медицинскому центру можно поставить высший балл по всем показателям. Здесь блестяще проводят лапароскопическую холецистэктомию при неосложненном и осложненном холецистите. При отсутствии противопоказаний желчный пузырь удаляют по новейшей однопортовой технологии – через двухсантиметровый разрез. При этом больные располагаются в палатах, больше напоминающие номера в европейском отеле, под чутким наблюдением квалифицированного медперсонала. | 60 000 руб.
90 000 руб. |
| ЦЛХ Пирогова | Узкоспециализированная направленность всегда большой плюс для лечебного учреждения. Когда нарабатывается огромный практический опыт холецистэктомии, в успехе лечения не приходится сомневаться. Именитые хирурги проводят тысячи лапароскопических операций, создавая идеальные условия для выздоровления. | 35 000 руб. |
| Многопрофильная клиника ЦЭЛТ на шоссе Энтузиастов | Клиника с хорошим уровнем доверия со стороны пациентов. В центре проводится холецистэктомия лапароскопическим способом. | 90 000 руб. |
| ОН Клиник | Медицинский центр с хорошим рейтингом. Специалисты предлагают лечение лапароскопической холецистэктомией. | 65 000 руб. |
| Медицинский центр GMS Clinic на метро Смоленская | Хорошая репутация сложилась у международного медицинского центра среди пациентов. Персональный подбор оптимального лечения в соответствии с зарубежными стандартами лежит в основе ведения больных. | 198 000 руб. |
| Европейский медицинский центр | Лечебное учреждение со средним рейтингом, проводит лапароскопическое лечение желчного пузыря. | 280 000 руб. |
| Клиника БИОСС | Хороший рейтинг по оценкам пациентов подтверждает качество предлагаемой медицинской услуги. | 80 800 руб. |
| Семейный Медицинский Центр в Солнцево | Лечебное учреждение с удовлетворительным рейтингом, по мнению посетителей клиники. | 70 000 руб. |
| Семейная клиника | Стоимость операции увеличивается в зависимости от сложности холецистэктомии: 1-ой, 2-ой и 3 категории. | 65 000 руб.
85 000 руб. 95 000 руб. |
Проблемы после удаления желчного пузыря
Боли в правом боку
Во многих случаях удаление желчного пузыря происходит без негативных последствий и человек быстро возвращается к обычной жизни. Но иногда возникают проблемы.
Чаще всего это боли в правом подреберье, которые связаны с адаптацией организма к тому, что у него теперь нет резервуара для желчи. В течение нескольких недель после хирургического вмешательства боли и дискомфорт в правом подреберье должны уйти. В некоторых случаях врач может назначить спазмолитики, противовоспалительные и желчегонные препараты, чтобы снять симптомы.
Очень редко возникает ситуация, при которой камень попал из желчного пузыря в протоки и остался незамеченным. При этом, наравне с болями в правом боку, будет отмечаться повышение температуры тела, озноб, тошнота, рвота. В подобных случаях нужно скорейшее обращение за медицинской помощью.
Нарушение стула и вздутие живота
Желчь вытекает из протоков в кишечник и участвует в пищеварении. При уменьшении её количества в кишечнике возникают запоры, при усилении оттока — диарея. После удаления желчного пузыря чаще наблюдается диарея, что связано с отсутствием резервуара для скопления избытков желчи.
Но иногда желчь также выделяется неравномерно, это приводит к размножению бактерий в тонкой кишке, где их должно быть совсем немного. Это состояние называется избыточным бактериальным ростом в тонкой кишке. В таком случае человек отмечает вздутие живота, повышенное образование газов, распирающие боли в животе от газов. Для устранения проблем со стулом и вздутием живота врач обычно назначает препараты для нормализации оттока желчи и кишечные антибиотики.
Эндотрахеальный наркоз – предоперационная подготовка
Подготовка к наркозу перед лапароскопической холецистэктомией – это целый комплекс инструментальных и лабораторных диагностических мероприятий, целью которых является определение текущего состояния дыхательной системы. Кроме того, обязательно проведение в полном объеме всех диагностических мероприятий, которые проводятся перед традиционной полостной операцией.
В комплекс таких мероприятий входят:
проведение общего анализа крови с целью определения:
- наличия в организме пациента инфекционного воспаления, при котором уровень лейкоцитов будет повышен (со сдвигом влево лейкоцитарной формулы);
- существования проблем, связанных со свертываемостью крови (если существует проблема возникновения внутреннего кровотечения в ходе операции – уровень тромбоцитов будет понижен; если есть риск тромбообразования в ходе оперативного вмешательства – то повышен);
- наличия анемии, о котором говорит пониженный уровень эритроцитов, цветового показателя и гемоглобина.
№
Полезная информация
1
общий лабораторный анализ мочи, с помощью которого определяется степень функционирования почек и уровень их выделительной способности (если в моче присутствуют лейкоциты – в мочевыделительно системе есть воспалительный процесс; если в моче присутствует осадок – это говорит о наличии мочекаменной болезни)
2
анализ крови на биохимию, при котором перед холецистэктомией особое внимание обращают на уровень билирубина, мочевины, креатинина и амилазы (если эти показатели выше нормы – это говорит о наличии нарушений в работе таких внутренних органов, как почки, печень и поджелудочная железа, а при существовании недостаточной функциональности перечисленных органов применение общего наркоза – противопоказано)
3
обзорный рентген внутренних органов грудной клетки (позволяет выявить проблемы с легкими)
4
электрокардиография (показывает текущее состояние работы сердца). В случае обнаружения атриовентрикулярной блокады или мерцательной аритмии общий наркоз применять нельзя
5
УЗИ брюшной полости
Необходимо для того, чтобы врач мог определить объем предстоящей операции. При наличии подозрений на новообразование злокачественной природы проводится традиционное полостное вмешательство
6
при возникновении сомнений в полноте полученных данных возможно назначение магнитно-резонансной холангиографии
Подготовка пациента к удалению желчного пузыря
При плановом характере проведения холецистэктомии порядок действий при такой подготовке следующий:
- последний раз в день перед операцией пациент должен поесть не позднее 18:00;
- воду следует перестать пить в 22:00 того же дня;
- за двое суток до лапароскопии желчного пузыря следует прекратить прием препаратов-антикоагулянтов, о чем обязательно нужно уведомить лечащего врача;
- вечером перед холецистэктомией пациенту необходимо сделать очищающую клизму, а утром – процедуру следует повторить;
- всем оперируемым женщинам старше 45-ти лет перед такой операцией обязательно туго бинтуют голени (возможно использование компрессионных чулков). Пациентам мужского пола эта процедура проводится при наличии варикозного расширения вен.
Какими препаратами пользуются при таком наркозе?
Эндотрахеальный наркоз в ходе лапароскопической холецистэктомии подразумевает применение следующих препаратов:
- закись азота;
- дроперидол;
- фторотан;
- фентанил.
Если же пациенту эндотрахеальный наркоз противопоказан, то для внутривенного применения используют:
- гексинал;
- пропофол;
- кетамин;
- калипсол.
Выбор конкретного средства производит врач-анестезиолог на основании данных о результатах анализов оперируемого пациента.
Возможные осложнения после эндотрахеального наркоза
К таким осложнениям относятся:
- тошнота;
- рвота;
- метеоризм;
- головная боль;
- головокружение;
- спутанность сознания;
- покраснение кожных покровов;
- кожный зуд;
- общая слабость;
- боль в мышцах;
- госпитальная пневмония.
Кроме того, в процессе интубирования возможны травмы зубов.
По команде оперирующего хирурга, на завершающем этапе операции анестезиолог начинает постепенно снижать концентрацию препарата, и пациент медленно начинает просыпаться.
Поскольку применение общего наркоза при такой операции является обязательным, следует правильно подготовиться к операции, соблюдая все врачебные предписания. Поскольку препарат для наркоза и его дозировка подбираются для каждого пациента индивидуально – это позволяет минимизировать негативные последствия и облегчает состояние прооперированного больного.
Ход операции лапароскопии желчного пузыря
Как было сказано выше, эта операция проводится под общим наркозом (как, впрочем, и лапаротомия). Это обусловлено тем, что применение такого наркоза позволяет надежно купировать чувствительность тканей (а, следовательно, и болевые ощущения), а также хорошо расслабляет брюшной пресс, чего нельзя получить при использовании местной анестезии. После того, как пациента впадает в наркотический сон, специалист-анестезиолог через вводимый в желудок зонд удаляет остатки газов и жидкостей, что позволяет предотвратить спонтанную рвоту и попадание в дыхательные пути содержимого желудка, что может вызвать удушье (асфиксию). Этот зонд находится в пищеводе в течение всего оп5ерационного процесса. После введения зонда на лицо пациента накладывается специальная маска, закрывающая и рот, и нос, которая подключается к аппаратуре ИВЛ.
Именно это оборудование обеспечивает дыхание оперируемого больного, поскольку в ходе операции для обеспечения свободного операционного пространства в брюшную полость закачивается газ, который оказывает давление на диафрагму, вследствие чего легкие сильно зажимаются и самостоятельно функционировать не могут. Только после совершения перечисленных манипуляций за дело берется хирург и его операционная бригада. В пупочной складке врач выполняет надрез полукруглой формы, закачивает в брюшную полость газ (чаще всего – углекислый), который расправляет органы и обеспечивает доступ к оперируемой области. Затем через надрез посредством троакара вводится лапароскоп (видеокамеру с фонариком). После этого вдоль линии правого подреберья врач выполняет еще два-три надреза и вводит через них троакары с хирургическим инструментом, с помощью которого и осуществляются необходимые хирургические манипуляции.
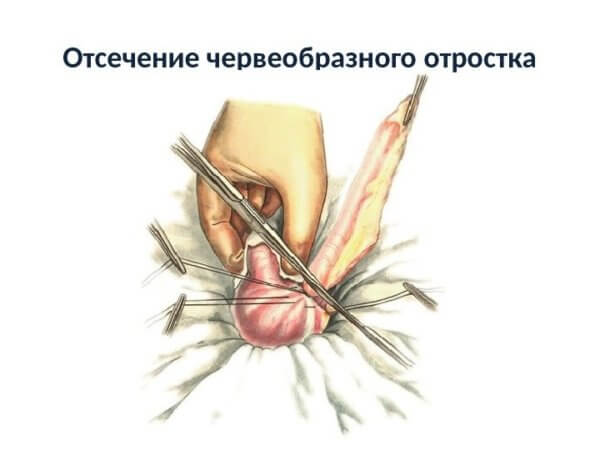
Первым делом хирург проводит осмотр оперируемого органа. Если доступ к желчному пузырю перекрыт спайками, образовавшимися в результате хронического воспаления, сначала рассекаются они, чтобы освободить доступ к удаляемому органу. После этого хирург оценивает напряженность и наполненность пузыря. Если удаляемый орган напряжен сильно, то сначала проводится разрез его стенки для того, чтобы отсосать из полости пузыря небольшое количество жидкости. Затем на желчный пузырь накладывается зажим, а после этого из окружающих тканей врач выделяет общий желчный проток (холедох), который идет из пузыря в двенадцатиперстную кишку.
Этот проток перерезается, после чего из тканей хирург выделяет пузырную артерию. На сосуд накладываются зажимы, между которыми проводится разрез. Затем выполняется тщательное зашивание просвета кровоснабжающей орган артерии. Лишь после того, как желчный пузырь будет освобожден от пузырного протока и артерии, начинается непосредственное выделение органа из его ложа, которое находится под печенью. Отделение органа от этого ложа выполняется постепенно и медленно, в процессе осуществляя прижигание электротоком всех сосудов, которые начинают кровоточить.
Когда желчный пузырь полностью отделяется от окружающих его тканей, орган извлекают наружу через косметический прокол небольшого диаметра в области пупка. После извлечения пузыря хирург посредством лапароскопа проводит тщательный осмотр брюшной полости с целью обнаружения кровоточащих сосудов, остатков желчи и прочих патологических изменений. Все кровоточащие сосуды прижигают, измененные ткани (если такие обнаруживаются) – удаляют, а затем в брюшную полость вводят антисептический раствор, после промывки которым его отсасывают.
В конце операции врач извлекает из тела пациента все введенные троакары, а оставшиеся после них проколы либо заклеивает, либо зашивает. В некоторых случаях один прокол оставляют открытым и вводят в него дренажную трубку (как правило, на один-два дня). Это делается для того, чтобы остатки промывочного антисептика могли свободно покинуть полость брюшины. Если же желчь из пузыря в процессе проведения вмешательства не выливалась, а сам орган не был воспален, то такой дренаж может и не использоваться.
Такое возможно в случаях, когда удаляемый орган чересчур сильно спаян с тканями, его окружающими, и его удаление при помощи лапароскопического инструмента не представляется возможным.
Вообще, при возникновении любых осложнений в ходе операции, которые нельзя устранить без прямого доступа к операционной зоне, лапароскопия перетекает в традиционное полостное вмешательство.
Подготовка к лапароскопии
Подготовка пациента к лапароскопии желчного пузыря включает стандартный перечень обследований, аналогичный таковому при других вмешательствах. Недопустимо игнорировать некоторые исследования, мотивируя это малоинвазивностью вмешательства. Перед процедурой проводятся:

- Анализы крови и мочи — за неделю-10 дней до запланированной даты операции;
- Флюорография;
- Исследование гемостаза;
- Определение групповой и резус-принадлежности;
- Анализы на сифилис, ВИЧ, вирусные гепатиты;
- ЭКГ (по показаниям и людям старшего поколения);
- Ультразвуковое исследование органов живота, обязательно тщательно осматривается зона предстоящего вмешательства — пузырь, протоки, печень;
- Рентгеноконтрастное исследование желчевыводящей системы — холангиография, цистография, холангиопанкреатография.
При поступлении в стационар большинство пациентов уже имеют на руках необходимые анализы, что ускоряет и облегчает дальнейшую подготовку. В больнице больной беседует с анестезиологом и хирургом, которые определяются с типом анестезиологического пособия, объясняют характер предстоящего вмешательства, еще раз уточняют наличие возможных препятствий к оперативному лечению.
Каждый пациент после беседы со специалистами подписывает личное согласие на лапароскопию, будучи оповещенным о возможных осложнениях и негативных последствиях. Если на подготовительном этапе возникают какие-либо вопросы к врачам, то не нужно стесняться их задавать, стоит заранее выяснить все волнующие моменты, чтобы операция и подготовка шли спокойно и по намеченному плану.
Больные, имеющие ряд сопутствующих заболеваний, проходят лечение до стабилизации состояния. Кроверазжижающие препараты и средства, меняющие свертываемость крови, отменяются. Перечень лекарств, которые можно продолжать принимать при планировании и проведении лапароскопии желчного пузыря, уточняет лечащий врач.
Для облегчения течения послеоперационного периода полезно соблюдать диету и делать специальные упражнения, о которых расскажет терапевт в поликлинике. Соблюдение режима питания — одно из главнейших условий успешности операций на органах брюшной полости.
После прибытия в больницу за один-два дня до выбранной даты лапароскопии пациенту рекомендуется принимать легкую пищу, исключающую запоры и газообразование. Последний прием пищи — не позднее 19 часов накануне операции. Вода исключается тоже, но допустимо выпить несколько глотков, если ими необходимо запить медикаменты.
В день вмешательства пациенту нельзя ни пить, ни есть. Накануне вечером и с утра до лапароскопии проводится очищение кишечника с помощью клизмы, поскольку наложение пневмоперитонеума и манипуляции в животе не совместимы с заполненным или раздутым кишечником.
Перед сном накануне лапароскопии больной принимает душ, сбривает волосы с живота, переодевается. При сильном волнении показаны легкие седативные препараты.
Операцию проводят под общим наркозом, заключающемся во введении внутривенно анестетиков с последующей интубацией трахеи для искусственной вентиляции легочной ткани.
Мнение редакции
В процессе сбора материала для статьи, мы проанализировали большое количество частных клиник, и остановились на Центре лапароскопической хирургии. Этот медицинский центр организован на базе 3-х лучших лечебных учреждений Москвы – ГКБ № 52, Первой Градской и Юсуповской больнице.
Несмотря на единое межклиническое объединение, стоимость эндоскопического вмешательства разнится. Это позволяет пациенту сделать операцию лапароскопия цена которой при высоком качестве исполнения доступна каждому.
В своем выборе медицинского центра для лапароскопического лечения мы руководствовались данными нескольких независимых медицинских порталов, а также оценкой по каждому из критериев, приведенных выше.
https://youtube.com/watch?v=debR0b76Z_A