Сделать пункция брюшной полости (абдоминальная пункция) в уфе: цены, адреса и запись онлайн
Содержание:
- Сколько живут люди с асцитом?
- При каких заболеваниях развивается?
- Как проводится манипуляция
- Техника проведения парацентеза при асците
- Пример меню на неделю для больных асцитом
- Диагностическая лапароскопия
- Пункция плевральной полости
- Пункция брюшной полости через влагалищный свод или брюшную стенку
- Пункция брюшной полости через задний свод влагалища (кульдоцентез)
- Как делают пирсинг
- Подготовка к пункции фолликулов
- Показания и противопоказания к лапароцентезу
Сколько живут люди с асцитом?
Срок жизни людей с диагностированным асцитом варьирует в широких пределах, что зависит от целого ряда факторов. Продолжительность жизни пациента с асцитом обусловлена:
- Временем начала лечения. Если асцит выявлен на ранних стадиях развития, когда функции жизненно-важных органов не нарушены (или нарушены незначительно), устранение основного заболевания может привести к полному излечению пациента. В то же время, при длительно прогрессирующем асците может произойти поражение многих органов и систем (дыхательной, сердечно-сосудистой, выделительной), что приведет к смерти пациента.
- Выраженностью асцита. Транзиторный (слабовыраженный) асцит не представляет непосредственной угрозы для жизни пациента, в то время как напряженный асцит, сопровождающийся скапливанием в брюшной полости десятков литров жидкости, может привести к развитию острой сердечной или дыхательной недостаточности и смерти пациента в течение часов или дней.
- Основным заболеванием. Это, пожалуй, основной фактор, определяющий выживаемость пациентов с асцитом. Дело в том, что даже при проведении самого современного лечения благоприятный исход маловероятен, если у пациента имеется недостаточность сразу нескольких органов. Так, например, при декомпенсированном циррозе печени (когда функция органа практически полностью нарушена) шансы пациента на выживание в течение 5 лет после установки диагноза составляют менее 20%, а при декомпенсированной сердечной недостаточности – менее 10%. Более благоприятен прогноз при хронической почечной недостаточности, так как пациенты, находящиеся на гемодиализе и соблюдающие все предписания врача, могут прожить десятки лет и более.
Наличие асцита существенно утяжеляет течение основного заболевания и ухудшает его прогноз. Осложнениями самого асцита могут стать спонтанный бактериальный перитонит, печеночная энцефалопатия, гепаторенальный синдром, кровотечения.
При каких заболеваниях развивается?
Асцит при онкологии встречается как следствие патологии любого органа вблизи внутренней полости живота. Происходит процесс выброса жидкого секрета в область живота, если опухоль прорастает сквозь наружную стенку органа.
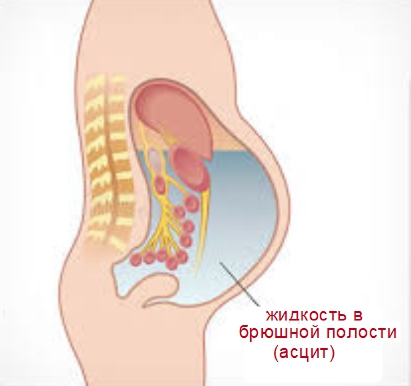
Осложнение сопровождает перечисленные заболевания:
- Злокачественные образования в матке и яичниках. При такой патологии скопление жидкости может появиться на ранней стадии, если опухоль уже проросла в сторону брюшины. Тогда жидкость производится воспалёнными тканями, расположенными вокруг опухоли. Объём жидкости небольшой и частично выводится из организма самостоятельно. Но в терминальной стадии раковой опухоли, при распространении метастазов асцит приобретает полноценный характер.
- Рак толстой и прямой кишки. Основной причиной застоя жидкости является метастазирование злокачественных клеток в лимфатическую систему. Метастазы задерживают жидкость в лимфоузлах, что приводит к их расширению и появлению воспалительного процесса. Лимфа попадает в полость живота. В кровеносной системе происходит уменьшение объёма крови, циркулирующей в сосудах. Чтобы привести кровоток в норму, почки выводят из организма меньше мочи. В результате лишняя вода снова попадает в лимфоузлы, а оттуда – в брюшную полость. Объём влаги в брюшине вырастает, цикл замыкается. Такая ситуация может развиваться до тех пор, пока не начнётся почечная недостаточность либо пока инфекция, попавшая в брюшной полость, не вызовет перитонит.
- Опухоли желудка.
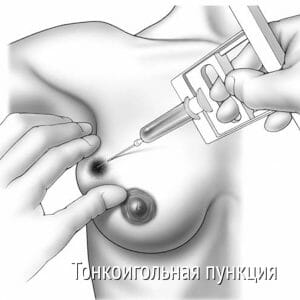
- Опухоли в молочной железе.
- Злокачественный процесс в печени. Заболевание развивается как при онкологической опухоли печени, так и при диагнозе цирроза. В 70% случаев рака печени люди страдают водянкой. Развивается осложнение примерно так же, как и при опухолях кишечника. Патология печени не позволяет органу нормально функционировать. В результате проблем с движением крови через печень появляется свободная жидкость вне стенок сосудов. Её избыток должен выводиться с помощью лимфатических узлов. Однако постепенно система даёт сбой, и застоявшаяся лимфа попадает в брюшину.
Асцит может встречаться и у новорождённых детей. Патология возникает, если диагностирована гемолитическая болезнь. Младенцы возрастом до года страдают от патологии при диагнозах гипотрофия, врождённый нефротический синдром.
Как проводится манипуляция
Перед процедурой больному необходимо опорожнить мочевой пузырь. Для диагностического забора содержимого больной принимает положение полусидя. Место прокола обеззараживают антисептиком. Прокол осуществляют на середине живота: чуть выше или ниже пупка, с одновременным обезболиванием тканей лидокаиновой или новокаиновой инъекцией.
Техника проведения:
- В месте прокола первоначально делается небольшой надрез скальпелем;
- Троакаром (инструментом для откачивания жидкости) прокалывают брюшную стенку;
- Через троакар вводят специальную гибкую трубку для осуществления процедуры;
- Постепенно, не более 1 литра за 5 минут, откачивается содержимое брюшной полости;
- После окончания процедуры место прокола туго перебинтовывают, а больной укладывается на правый бок.
После манипуляции незначительное количество жидкости отбирается на лабораторный анализ. За одну процедуру возможно откачать до 10 литров асцита. Если отток из брюшины (например, крови) затруднен, в нее вводят 0,5 литра физраствора для разжижения содержимого, после чего полученную субстанцию возвращают обратно, в лоток. Кровавая окраска содержимого является основанием для хирургической операции.
Записаться на консультацию к гастроэнтерологу можно у наших консультантов по телефону +7 (495) 125-49-50
Цены на услуги гастроэнтеролога
Адреса клиник
Гастроскопия
УЗИ брюшной полости
Биохимический анализ крови
Вызов гастроэнтеролога на дом
Техника проведения парацентеза при асците
За время процедуры удаляется от 5 до 10 литров асцитического содержимого.
Как проводится парацентез при асците:
- Больной лежит на спине.
- Место прокола (чистое, без патологий) уровень пупка в центре живота или немного ниже.
- Перед началом процедуры место прокола простукивается, чтобы удостовериться в наличии жидкости и убедиться в отсутствии лежащей сразу за брюшной стенкой кишки.
- Обработанный антисептиком участок кожи обезболивается.
- С помощью скальпеля рассекается кожа, слой подкожной клетчатки, мышца.
- Троакаром прокалывают брюшину и вводят через него трубку ПХВ.
- Жидкость выходит, и какая-то ее часть берется для анализа (цитологическое исследование, посев).
- Содержимое спускают медленно, около 1 литра за 5 минут.
Время проведения процедуры – 1 час.
Если парацентез проводится при закрытой травме живота, а кровь отсутствует, через трубку вводят литр физиологического раствора (изотонического). После чего соержимое исследуется. Если оно имеет грязно-красный цвет, значит в брюшной полости началось кровотечение. В таком случае необходимо срочное вмешательство хирурга.
Пример меню на неделю для больных асцитом
Понедельник
Завтрак – овсяная каша без масла и сахара, зеленый чай.
Обед – овощной суп на курином бульоне, сухарики из черного хлеба, куриная грудка без кожицы.
Полдник – запечённое яблоко, 1-2 чайных ложек меда.
Ужин – картофельное пюре с рыбной котлетой, свежевыжатый гранатовый сок.
Вторник
Завтрак – обезжиренный творог, кисель из ягод.
Обед – голубцы на пару с курой или индейкой, зеленый чай.
Полдник – долька арбуза.
Ужин – обезжиренный кефир с сухарями.
 Меню на неделю при асците
Меню на неделю при асците
Среда
Завтрак – отвар из шиповника, омлет на пару.
Обед – отварное мясо кролика, гречка на гарнир, свежевыжатый сок.
Полдник – овсяное печенье или зеленое яблоко.
Ужин – запечённые овощи, обезжиренный йогурт.
Четверг
Завтрак – манная каша и чай.
Обед – вегетарианский суп, кусочек мяса, морс.
Полдник – сухофрукты.
Ужин – рыба на пару, травяной напиток, сухари.
Пятница
Завтрак – каша, стакан минеральной воды без газа.
Обед – вареная картошка, кусочек рыбы.
Ужин – творог, чай.
Суббота
Завтрак – овсяная каша, компот.
Обед – картошка с котлетами из кролика, отвар из шиповника и целебных трав.
Полдник – фрукты или ягоды, кефир.
Ужин – паровые сырники.
Воскресенье
Завтрак – запеканка из творога, зеленый чай.
Обед – рис, отварное телячье мясо.
Полдник – морковь или яблоко.
Ужин – кисель, сухари.
Можно придумать разнообразные вкусные блюда, важно, чтобы они были в списке разрешенных. При асците рекомендуется правильно и сбалансировано питаться
Диетический прием пищи положительно сказывается на самочувствии больного, уходит отечность, жидкость в брюшной полости скапливается в меньших количествах. Главный принцип – необходимо контролировать питьевой режим и диурез
При асците рекомендуется правильно и сбалансировано питаться. Диетический прием пищи положительно сказывается на самочувствии больного, уходит отечность, жидкость в брюшной полости скапливается в меньших количествах. Главный принцип – необходимо контролировать питьевой режим и диурез.
Читайте далее:
Диета при циррозе печени с асцитом: меню на неделю, правильное питание
Меню на неделю при стеатозе печени: правильная диета
Диета при гепатомегалии печени: разрешенные и запрещенные продукты при увеличении печени

Правильная диета при жировой дистрофии печени
Диета при вирусном гепатите В: правильное питание и пример меню на неделю
Диагностическая лапароскопия
Диагностическая лапароскопия — процедура которая позволяет врачу непосредственно осмотреть органы живота и малого таза.
Как проводится Лапароскопия?
Лапароскопия обычно проводится в условиях стационара или амбулаторном отделении хирургического медицинского центра под общей анестезией (под наркозом). Наркоз позволяет пациенту поспать во время процедуры и не чувствовать боли. Иногда лапароскопию проводят и под местной анестезией. В такой ситуации проводят обезболивание только зоны вмешательства, пациент при этом остается в полном сознании.
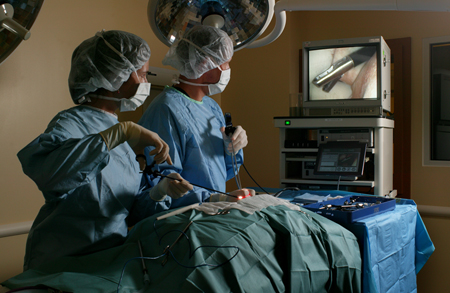
Хирург производит небольшой разрез или прокол на уровне ниже пупка и вставляет специальную иглу, через которую проводится нагнетание СО2 в полость живота. Игла используемая для прокола брюшной стенки устроена таким образом, что гарантирует отсутствие повреждения структур полости живота. В результате нагнетания газа стенка живота поднимается в виде купола, что создает врачу условия для работы, позволяет четко и с большим увеличением осмотреть каждый орган.
Затем через этот же прокол в живот заводится трубка, содержащая встроенную видеокамеру. Если требуется выполнить какое-либо вмешательство во время осмотра в живот устанавливаются порты для введения других инструментов.
Если лапароскопия проводится по поводу гинекологического заболевания, то через шейку матки в ее полость могут ввести краситель, который позволит лучше осмотреть фаллопиевы трубы.
После осмотра из живота удаляются все инструменты и газ, затем закрываются ранее сделанные проколы. На их область накладываются стерильные маленькие повязки.
Как нужно готовиться к Лапароскопии?
За 8 часов до исследования пациент не должен ничего есть и пить. Непосредственно перед проведением исследования пациент должен подписать информированное согласие.
Как переносится Лапароскопия?
Если Лапароскопия проводится под общей анестезией, то пациент не чувствует во время процедуры никакой боли. Только места проведенных проколов могут немного беспокоить в последствии. Доктор в таком случае выпишет вам обезболивающие средства на этот период.
Если Лапароскопия проводилась под местной анестезией, пациент может чувствовать укол и жжение при введении местного обезболивающего средства. Сам лапароскоп может вызывать чувство давления, однако откровенной боли во время исследования не бывает. После проведения процедуры вы также можете чувствовать болезненность в зоне проведенных проколов брюшной стенки.
Обычно уже через несколько часов после проведенного исследования пациента отпускают домой. Лучше ехать домой в сопровождении.
Для чего проводится Лапароскопия?
Диагностическая Лапароскопия помогает выявить причину боли в животе или причину его увеличения. Лапароскопия проводится в том случае, если рентген и УЗИ не могут внести ясность.
Лапароскопия может выполняться в качестве альтернативы открытому оперативному вмешательству на животе.
При Лапароскопии могут быть найдены следующие заболевания:
- спайки в животе
- аппендицит
- эндометриоз
- холецистит
- кисты и опухоли яичников
- воспаление органов малого таза
- признаки повреждения органов
- признаки распространения рака
- опухоли
- фибромы и миомы матки
В руках квалифицированных специалистов Лапароскопия не несет риска для здоровья.
источник
Пункция плевральной полости
Пункция левой плевральной полости при экссудативном плеврите
Назначение:
- При скоплении в плевральной полости воспалительной или отёчной жидкости часть её извлекают путём прокола с целью диагностики и лечения.
Исследовательская методика:
- Для диагностического прокола обычно пользуются 20-граммовым шприцем и иглой (длина 7-10 см, диаметр 1-1,2 мм, срез под углом 45 градусов). Для местного обезболивания готовят 1-2 % раствор новокаина, шприц или хлорэтан. Для исследования жидкости — 2-3 стерильные пробирки и столько же предметных стёкол для мазков. Кроме того, берут спирт, спиртовой раствор йода, коллодий или клеол, стерильные ватные шарики, помазки и пинцет. Пункцию выполняют в перевязочной или в палате. Больного усаживают на перевязочный стол спиной к врачу и лицом к поддерживающей его медсестре. Руку со стороны пункции больной кладёт на голову или на противоположное плечо, чтобы межрёберные промежутки на стороне прокола были шире. Место прокола выбирает врач по данным осмотра, выстукивания, выслушивания и рентгеноскопии. Руки готовят как для операции. Операционное поле обрабатывают спиртовым раствором йода и спиртом. После анестезии делают прокол у верхнего края ребра, перпендикулярно грудной клетке. Полученную жидкость из шприца вливают в пробирки и делают мазки для микроскопии.
Лечебная методика:
- С лечебной целью используют прокол, вводя в плевральную полость антибиотики. После окончания пункции иглу извлекают быстрым движением, держа вблизи прокола наготове вату, смоченную коллодием, для немедленного закрытия отверстия прокола. При значительном скоплении жидкости в полости плевры используют плевроаспиратор, который представляет собой стеклянный сосуд ёмкостью 500 мл с делениями. Резиновая пробка с двумя металлическими дисками, соединёнными в центре винтом, плотно закрывает горловину сосуда. Через пробку проходят в сосуд две стеклянные трубки: длинная, наружный конец которой соединён резиновой трубкой с иглой или троакаром, и короткая, соединённая резиновой трубкой с насосом. На резиновых трубках недалеко от места их соединения со стеклянными имеются зажимы. Все части аппарата (за исключением насоса) перед использованием разъединяют, тщательно промывают и хранят в сухом виде. Отсасывание жидкости начинают с выкачивания воздуха из сосуда. Делают это насосом при открытом кране на короткой трубке и закрытом — на длинной, соединённой с иглой. После откачивания кран на трубке, соединённой с насосом, закрывают. Выполняют пункцию, как описано выше, и открывают кран, соединяющий сосуд с иглой. Жидкость из полости плевры вследствие разницы давлений устремляется в сосуд. Когда сосуд наполнен, нужно зажать отверстие трубочки, соединённой с иглой, извлечь из сосуда пробку и вылить жидкость. Затем вставляют пробку и повторяют откачивание воздуха и отсасывание жидкости 2-3 раза.
Пункция брюшной полости через влагалищный свод или брюшную стенку
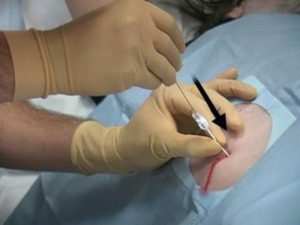
Пункция брюшной полости через влагалищный свод или брюшную стенку.
Пункция брюшной полости через задний свод влагалища производится либо с диагностической целью (определение характера содержимого прямокишечно-маточного углубления), либо как вспомогательный прием (перед рассечением скальпелем влагалищной стенки и брюшины для дренирования прямокишечно-маточного углубления). Это вмешательство требует непременного обезболивания (кратковременный наркоз или местная инфильтрационная анестезия). Желательно, чтобы область таза больной была наклонена несколько книзу, так как это приводит к стеканию даже небольших количеств свободной жидкости брюшной полости в прямокишечно-маточное углубление и тем самым повышает диагностическую ценность манипуляции. Обязательным также является предварительное и тщательное опорожнение прямой кишки.
При пункции брюшной полости через задний свод влагалище широко обнажается при помоши зеркал и пулевыми щипцами захватывается задняя губа шейки матки.
После извлечения подъемника шейка матки отводится к симфизу, что делает хорошо видным и доступным задний влагалищный свод, а также границу перехода слизистой свода на шейку матки.
Заранее приготавливается сухой шприц с иглой длиной не менее 10 см, и после соответствующей обработки свода производят прокол влагалищной стенки и брюшины на глубину не менее 2—3 см; при этом во избежание ранения прямой кишки игла направляется параллельно проводной оси таза.
Укол иглы производят несколько кзади от границы между сводом и шейкой матки. Попав иглой в свободное пространство малого таза, медленно потягивают поршень шприца на себя и насасывают содержимое. Полученный пунктат может быть подвергнут различным в зависимости от диагностических задач исследованиям.
Пункция брюшной полости через задний свод влагалища.
Пункция брюшной полости через брюшную стенку в настоящее время применяется как лечебно-диагностический прием при наличии у больных специфического асцита. Манипуляция производится в положении больной сидя.
Место для прокола выбирается в точке, расположенной на границе верхней и средней трети линии, соединяющей пупок и верхнюю переднюю ость левой подвздошной кости. Для прокола брюшной стенки обычно пользуются троакаром, из которого после проникновения инструмента в брюшную полость извлекается стилет.
Асцитическая жидкость выпускается медленно во избежание общих сосудистых расстройств. По окончании процедуры место прокола покрывается тампоном и полоской липкого пластыря.
Введение газа в брюшную полость чаще всего выполняется как вспомогательная операция перед лапароскопией или рентгенопельвеографией (газовой гинекографией).
Точка прокола передней брюшной стенки..
Больная находится в положении на спине. Брюшная стенка обрабатывается так же, как и для лапаротомии. Местом, через которое производят прокол передней стенки живота, является точка, расположенная по латеральному краю левой прямой мышцы живота на 4 см ниже пупка.
После прокола брюшной стенки (кожи, клетчатки, апоневроза и брюшины) мандрен извлекается, а игла соединяется с аппаратом для наложения пневмоторакса. Для введения в брюшную полость используется углекислый газ или кислород.
По дыхательным экскурсиям манометра (столб жидкости в аппарате для пневмоторакса), а также уменьшению или исчезновению границ печеночной тупости судят о прохождении газа в брюшную полость.
Скорость введения газа в брюшную полость рекомендуется регулировать таким образом, чтобы поступало не более 100 см3 в минуту.
Следует иметь в виду, что газ может легко проникнуть в подкожную жировую клетчатку, особенно у тучных женщин, что нередко ошибочно принимается за поступление его в брюшную полость.
– Также рекомендуем “Лапароскопия. Кульдоскопия.”
Оглавление темы “Диагностика в гинекологии.”: 1. Зондирование матки. Выскабливание матки. 2. Аспирационная биопсия эндометрия. Иссечение кусочка ткани шейки матки. 3. Пункция брюшной полости через влагалищный свод или брюшную стенку. 4. Лапароскопия. Кульдоскопия. 5. Цервикогистеросальпингография. Чрезматочная флебография. 6. Прямая лимфография. Измерение тонуса сфинктера прямой кишки. Сфинктеротонометрия. 7. Передняя брюшная стенка с точки зрения оперативной гинекологии. 8. Брюшина, артерии и нервы передней брюшной стенки. 9. Оперативные доступы в гинекологии. Нижняя срединная лапаротомия. 10. Лапаротомия по Пфаннеанштилю. Вскрытие брюшной полости по методу Черни.
Пункция брюшной полости через задний свод влагалища (кульдоцентез)
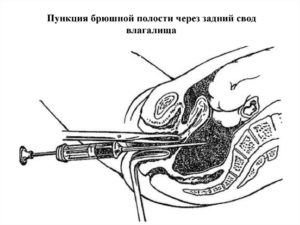
Обоснование метода кульдоцентеза
Пункция брюшной полости через задний свод влагалища (кульдоцентез) — ближайший и наиболее удобный доступ в полость малого таза (прямокишечноматочное углубление, Дугласово пространство), где скапливается жидкость (кровь, гной, экссудат) при различных патологических процессах, чаще гинекологического происхождения.
Пункция брюшной полости через задний свод влагалища производится в стационаре в случаях, когда необходимо выяснить наличие или отсутствие свободной жидкости (кровь, гной, серозная жидкость) в полости малого таза. Полученную серозную жидкость направляют на бактериологическое и цитологическое исследование ( для диагностики воспалительного процесса в полости малого таза или ранней диагностики рака яичников).
ЦЕЛЬ ИССЛЕДОВАНИЯ
Обнаружение крови или скопления другой жидкости в брюшной полости. Дифференциальная диагностика различных заболеваний (внематочная беременность, разрыв кисты яичника, апоплексия яичника, воспалительные заболевания, опухоли яичников, подозрение на малигнизацию и др.) на основании характера жидкости, полученной из брюшной полости при аспирации.
ПОКАЗАНИЯ К КУЛЬДОЦЕНТЕЗУ
В прошлом наиболее частыми показаниями были подозрение на внематочную беременность и апоплексию яичника (в настоящее время лапароскопия заменяет этот метод исследования). К редким показаниям к проведению пункции относят ВЗОМТ и подозрение на малигнизацию.
ПОДГОТОВКА К ИССЛЕДОВАНИЮ
Необходимые инструменты (рис. 7–47): ложкообразные зеркала, пулевые щипцы, корнцанги, шприц объёмом 10 мл, пункционная игла длиной 10–12 см с широким просветом и косо срезанным концом.
Рис. 7-47. Инструменты для пункции брюшной полости через задний свод влагалища.
МЕТОДИКА ПУНКЦИИ
Ниже шейки матки в области заднего свода между расходящимися крестцовоматочными связками брюшина очень близко подходит к стенкам влагалища. Именно в этом месте и проводят пункцию брюшной полости через задний свод влагалища.
После обработки наружных половых органов и влагалища спиртом и 2% раствором йода с помощью зеркал обнажают влагалищную часть шейки матки, заднюю губу матки захватывают пулевыми щипцами и оттягивают кпереди вниз. В растянутый таким образом задний свод влагалища строго по средней линии (между крестцовоматочными связками) вводят толстую длинную иглу, надетую на шприц, на глубину 1–2 см (рис. 7–48).
Жидкость извлекают обратным движением поршня или одновременно с медленным извлечением иглы, затем проводят её бактериологическое и/или цитологическое исследование.
Рис. 7-48. Пункция брюшной полости через задний свод влагалища.
ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ И ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ
Пункцию как метод диагностики чаще всего применяют при подозрении на прервавшуюся внематочную беременность: при свежем скоплении крови в прямокишечноматочном углублении кровь попадает в шприц сразу же после прокола тонкой стенки заднего свода.
Если игла проходит некоторое расстояние после прокола и кровь, попадающая в шприц, густоватая, тёмная со сгустками (из гематоцеле), то это свидетельствует о внематочной беременности.
Иногда при пункции получают не тёмную кровь, а серозную жидкость с геморрагическим компонентом, что не исключает нарушенной эктопической беременности. Кровь можно обнаружить при апоплексии яичника, разрыве селезёнки, а также при рефлюксе менструальной крови и после выскабливания матки. В связи с этим более предпочтительной является лапароскопия.
В некоторых случаях пункцию используют при подозрении на абсцесс придатков матки (пиовар, пиосальпинкс), если нижний полюс его близко прилежит к заднему своду влагалища. При извлечении гноя в полость гнойной опухоли вводят антибиотики.
При воспалительных заболеваниях половых органов, протекающих с образованием экссудата в прямокишечноматочном углублении, пункцию проводят для выяснения характера экссудата (гнойный, серозный) и лабораторного исследования пунктата для посева на среду, микроскопии осадка.
ОСЛОЖНЕНИЯ ПУНКЦИИ БРЮШНОЙ ПОЛОСТИ
Редки. Возможно попадание иглы в сосуд параметрия, влагалища или матки, ранение кишечника (специального лечения не требует).
Как делают пирсинг
Пирсинг – это прокол мягкой ткани. Наименее болезненной процедура будет, если пробивать части тела с малым числом нервных окончаний и кровеносных сосудов. Область живота довольно чувствительна, и любые травматические манипуляции будут вызывать сильную боль. Это один из основных минусов пирсинга пупка. А плюсом будет то, что любое инвазивное вмешательство проводится с местной анестезией. Так что во время самой процедуры больно не будет. Но период заживления может затянуться.

Как делают пирсинг пупка? Несмотря на травматичность процедуры, все манипуляции занимают несколько минут. Процесс можно представить в виде отдельных этапов:
- Разметка места для прокола. Его намечают маркером.
- Дезинфекция пупка и части живота.
- Фиксирование складок кожи на пару минут перед проколом специальным зажимом. Это нужно для оттока крови, из-за чего кожа теряет чувствительность.

- Прокол одноразовой стерильной иглой, которую мастер достает из упаковки на глазах клиента.
- Размещение серьги из медицинского стали, титана или любого другого инертного сплава или металла, например золота.
- Повторная дезинфекция.

Процедура несложная и занимает минимум времени. Поэтому в некоторых салонах ценник на пирсинг пупка стартует с отметки 500 руб. Но есть мастера, которые могут запросить за свою работу и 5000 руб. без учета стоимости самого украшения. Причем высокая цена не означает высокого качества услуги.
Стоит запомнить, что прокол должны производить в чистом, практически стерильном помещении, и ни в коем случае не на дому.

Подготовка к пункции фолликулов
Перед пункцией фолликулов женщина проходит длительный период приема гормональных препаратов, вызывающих в ее организме созревание множества яйцеклеток. Подготовка к пункции выглядит так:
Перед процедурой женщине нужно стереть с ногтей лак и не наносить на лицо декоративную косметику, включая тональные средства. Ногти и кожные покровы — «лакмусовая бумажка» состояния пациентки. Врач должен иметь к ним беспрепятственный доступ, чтобы вовремя констатировать изменение самочувствия женщины, находящейся под наркозом.
Подготовка к пункции почки
Пункция является важной процедурой в диагностике и лечении заболеваний почек. В первую очередь это касается кистообразования
К ней также необходимо должным образом подготовиться. Пациент проходит полное обследование. Важным моментом является выявление аллергии на те или иные медпрепараты. За 2 недели до пункции больной должен перестать принимать лекарства, которые разжижают кровь (аспирин и др.). Это делается во избежание кровотечения во время оперативного вмешательства. Пункцию не проводят в случае, если у пациента:
После вмешательства пациент должен соблюдать щадящий режим: не поднимать тяжести, исключить занятия спортом, пить больше жидкости, не употреблять алкоголь.
Существует ли опасность
Важным моментом в подготовке к проведению пункции является положительный настрой пациента, его готовность активно сотрудничать с врачом, выполнять все рекомендации. От точности их соблюдения нередко зависит успешность манипуляции
Особое внимание пациенту нужно уделить режиму питания. Желудок должен быть пустой, если процедура проводится под общим наркозом
Под воздействием медикаментов у спящего человека может сработать рвотный рефлекс. В результате произойдет вдыхание собственных рвотных масс и асфиксия.
Преимущества пункции
Пункция дает врачам ценный материал для исследования и точной постановки диагноза. При ЭКО эта процедура является единственной возможностью получения яйцеклеток. При лечении кисты позволяет не только провести полномасштабную диагностику, но и одновременно выполнить ряд лечебных процедур. В других областях медицины пункция широко применяется для выявления злокачественных новообразований и других сложных заболеваний. Также она является одним из методов получения биологического материала для цитологического исследования. Выше приведены общие рекомендации по подготовке к этой процедуре. Более конкретные советы может дать только лечащий
Показания и противопоказания к лапароцентезу
Обычно к пункции брюшной полости прибегают в диагностических целях, когда клиническая картина не позволяет поставить достоверный диагноз. В других случаях ее проводят для лечения — эвакуация жидкости, например. Кроме того, диагностическая пункция может стать лечебной, если в ее ходе врач не только обнаружит аномальное содержимое в животе, но и его удалит.
Лапароцентез может быть проведен амбулаторно при асците, в стационаре его используют при травматических повреждениях в случае неясного диагноза, а также перед лапароскопическими вмешательствами на органах живота для введения углекислоты.
Показаниями в лапароцентезу считаются:
-
Подозрение на кровотечение в брюшную полость, перитонит;
- Подозрение на перфорацию кишечника при закрытых травмах;
- Возможное прободение язвы желудка или кишки без четкой клинической картины, разрыв кист;
- Случаи тупых травм живота, если больной находится в состоянии комы, тяжелого алкогольного или наркотического опьянения и не может указать на конкретные симптомы;
- Множественные травмы, когда пациент без сознания, в состоянии травматического шока или коме, а характер повреждений не исключает возможности разрывов внутренних органов;
- Накопление в животе свободной жидкости (асцит);
- «Смазанная» клиника острого живота, когда до момента госпитализации были введены наркотические анальгетики, что затрудняет точную диагностику;
- Проникающие раны грудной клетки, особенно, ниже четвертого ребра, когда есть риск ранения диафрагмы, но нет показаний для экстренной операции на грудной полости.
Полученная в ходе операции жидкость — асцитическая, гной, кровь — направляются на лабораторное исследование. Экссудат неопределенного состава должен быть исследован на примеси содержимого желудочно-кишечного тракта, желчи, мочи, сока поджелудочной железы.
Лапароцентез противопоказан при:
- Нарушениях свертываемости крови ввиду риска кровотечения;
- Тяжелой спаечной болезни брюшной полости;
- Сильном вздутии живота;
- Вентральной грыже после предыдущих оперативных вмешательств;
- Риске травмы кишечника, крупной опухоли;
- Беременности.
Не рекомендуется проводить лапароцентез близко к области мочевого пузыря, увеличенных в объеме органов, пальпируемого опухолевидного образования. Наличие спаек — относительное противопоказание, но сама по себе спаечная болезнь предполагает высокий риск повреждения сосудов и органов брюшной полости, поэтому показания к лапароцентезу в этом случае оцениваются индивидуально.