Аневризма брюшной аорты разорванная (i71.3)
Содержание:
- Лечение аневризмы грудного и восходящего отделов
- Лечение аневризмы аорты брюшины
- Что может спровоцировать развитие аневризмы аорты брюшины?
- Что может стать причиной аневризмы?
- диагностика
- диагностика
- Причины патологии
- 1 Анатомия брюшной аорты
- Симптомы аневризмы аорты брюшной полости
- Как лечить?
- Клиника
- Лечение
- Таблетки или операция?
Лечение аневризмы грудного и восходящего отделов
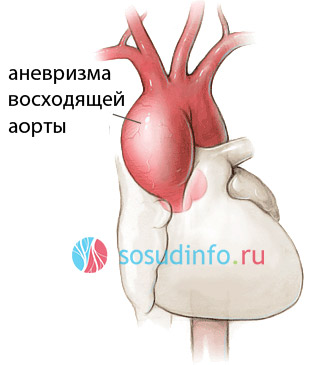
Выпячивания начальных отделов аорты, которые обыватель может назвать аневризмой аорты сердца, указывая на близость патологии к главному «насосу» организма, оперируют открытым доступом. Для этого хирург рассекает в продольном направлении грудину, достигает перикарда, вскрывает его, затем подключается аппарат искусственного кровообращения. Циркулирующая через аппарат кровь во время операции охлаждается, а в венечные сосуды вводятся катетеры для их обеспечения кровью.
После того, как аневризма выделена, на нее накладываются зажимы, стенка пересекается, удаляются измененные фрагменты и устанавливается протез. Обычно в его качестве используют собственные сосуды больного или другие ткани (аллотрансплантат).
Если помимо аневризмы есть нарушения со стороны аортального клапана, то операция может быть дополнена его пластикой. После того, как все манипуляции завершены, хирург удостоверяется в надежности установки протеза, больного согревают до нормальной температуры тела, а аппарат искусственного кровотока отключают тогда, когда левый желудочек достаточно заполнится кровью для нормальной его сократимости.
Операцию заканчивают установкой дренажей в правую плевральную полость и сердечную сумку, ткани послойно ушивают, грудину фиксируют металлическими скобками или проволокой.

пример протезирования восходящей аорты
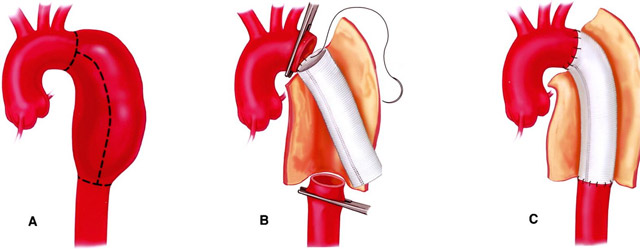
протезирование части дуги и нисходящего отдела аорты
Если аневризма восходящего отдела имеет узкую шейку, то кровообращение в теле пациента сохраняют в обычном состоянии. На участок аорты в основании выпячивания накладывается зажим, аневризма отсекается и удаляется полностью, а место ее отхождения тщательно ушивается.
При поражении аневризмой дуги аорты доступ производится через левую грудную полость, грудина пересекается в косом направлении и далее разрез распространяется направо во 2-3 межреберный промежуток. Операция проводится при искусственном кровообращении, а для снабжения кровью головы устанавливается шунт между нисходящей частью сосуда и сонными артериями.
Аневризма после установки шунта пережимается и удаляется, в эту зону помещается и фиксируется протез, к которому хирург подшивает те сосуды, которые отходят в норме от дуги аорты. После восстановления нормального кровотока шунт извлекается, а аппарат искусственного кровообращения отключается.
Аневризма грудной аорты оперируется открытым способом и требует либо искусственного кровообращения, либо наложения шунта, осуществляющего циркуляцию крови между верхним и нижним участками сосуда. После того, как эти манипуляции завершены, хирург удаляет аневризму полностью. Восстановление целостности сосуда возможно с помощью прямого протеза, соединяющего оба конца грудной аорты. В части случаев аорта в зоне удаленной аневризмы зашивается полностью, а кровоток осуществляет временный анастомоз, который после операции становится постоянным.
Лечение аневризмы аорты брюшины
Избавиться от аневризмы аорты брюшного отдела с помощью лекарственных средств невозможно. Тем не менее, врачи рекомендуют их профилактический прием с целью недопущения развития осложнений, а в первую очередь, разрыва аневризмы.
Поэтому до того момента, пока человеку не будет проведена операция, ему могут назначить следующие лекарственные средства:
-
Препараты, обладающие кардиотропной активностью – Рекардиум, Верапамил, Престариум и пр.
-
Для недопущения формирования тромбов может быть назначен Варфарин, Кардиомагнил, Клопидогрел и пр.
-
Для нормализации уровня холестерина в крови рекомендуют прием Аторвастатина и Розувастатина.
Иными вспомогательными лекарственными средствами являются препараты для лечения сахарного диабета, препараты-НПВС, антибиотики, антимикотики и т. д. Их назначение зависит от того, имеются ли у больного какие-либо сопутствующие патологии.
Что касается оперативного вмешательства, то до того момента, пока у человека не начали развиваться осложнения аневризмы аорты, оно может быть проведено в плановом порядке. Показанием для ее реализации является наличие аневризмы более 5 см в диаметре. Экстренную операцию выполняют в случае поступления в больницу пациента с разрывом аневризмы.
Обе операции требуют общего наркоза. Больному разрезают переднюю стенку брюшины для получения доступа к аорте. Затем хирург накладывает на верхнюю и на нижнюю часть аневризмы зажимы, иссекает патологический участок и заменяет его на протез. Сам искусственный сосуд представляет трубку, изготовленную из синтетических материалов. Он хорошо приживается в организме и не требует замены до конца жизни больного. Это сложная многочасовая операция, после проведения которой пациента направляют в реанимацию.
К высокотехнологичным оперативным вмешательствам относят эндоваскулярную процедуру стентирования. В этом случае не требуется разреза брюшной полости, а сам стент вставляется внутрь аорты, перекрывая имеющийся дефект изнутри. Поступает стент в сосуд по бедренной артерии. Вся процедура проводится под контролем ренгенотелевидения. Этот метод не имеет широкого распространения в России из-за его дороговизны и необходимости изготовления стента по индивидуальному заказу.
Что может спровоцировать развитие аневризмы аорты брюшины?
Атеросклероз во всем мире принято считать ведущей причиной формирования аневризмы аорты брюшной полости. На долю атеросклеротической болезни сосудов приходится 80-90% всех случаев.
Реже в качестве причин формирования аневризмы выступают различные воспалительные процессы. Дефект может возникать на фоне попадания в стенку сосуда патогенных микроорганизмов (бактерий, вызывающих сифилис, туберкулез, сальмонеллез, микоплазмоз). Ревматическая болезнь и неспецифический аортоартериит иногда выступают в качестве этиологических факторов развития аневризмы.
Такие врожденные заболевания, как фиброзно-мышечная дисплазия и синдром Марфана по мере своего прогрессирования могут спровоцировать формирование аневризмы.
Иногда брюшная аорта страдает из-за травматического воздействия на нее извне. Подобные травмы человек может получить во время прохождения ангиографии, при проведении операции на сосудах. Не исключено формирование аневризмы аорты брюшной полости при получении сильных ушибов в область живота или нижней части спины.
Существуют факторы риска, которые косвенным образом влияют на формирование дефекта сосудистой стенки.
К ним можно отнести:
-
Табакокурение. Установлено, что 75% пациентов с диагностированной аневризмой аорты брюшины являются курильщиками. Причем чем дольше курит человек и чем больше он выкуривает сигарет за день, тем выше риск того, что у него разовьется данная патология.
-
Принадлежность мужскому полу и возраст старше 55-60 лет тоже можно отнести к факторам риска по развитию данной патологии.
-
Если аневризма аорты брюшной полости была диагностирована у ближайших родственников, то риски ее развития повышаются в 5 раз.
-
На фоне ВИЧ-инфицирования увеличивается риск грибкового поражения стенки аорты с последующим формированием аневризмы.
-
Опасен в этом плане перенесенный сепсис, когда патогенные микроорганизмы попадают в кровь.
-
Дополнительными факторами риска являются частые стрессы, ожирение, сахарный диабет, неправильное питание.
-
Отдельно стоит отметить расовую принадлежность, как фактор риска формирования аневризмы. Установлено, что чаще всего данная патология диагностируется у представителей европеоидной расы.
-
Гипертоническая болезнь, сопровождающаяся гипертоническими кризами, способствует тому, что стенка аорты постепенно будет изнашиваться в результате перерастяжения. В итоге на ней может образоваться дефект, который трансформируется в аневризму.
Что может стать причиной аневризмы?
Аневризма аорты может быть врожденной и приобретенной
Самая распространенная причины возникновения аневризмы аорты – атеросклероз. Это сосудистое заболевание, развивающееся из-за нарушения обмена веществ. Холестерин, который попадает в организм с продуктами растительного и животного происхождения частично всасывается в кровь.
Из-за плохого внутриклеточного метаболизма не все жиры выводятся, и часть их оседает на стенках сосудов. Скапливаясь, они налипают друг на друга и образуют так называемые холестериновые бляшки, которые закупоривают просвет сосудов и нарушают кровообращение. Атеросклероз – это первый шаг ко многим сосудистым заболеваниям.
Существуют некоторые факторы риска, из-за которых шанс атеросклероза и аневризмы в несколько раз увеличивается:
- половая предрасположенность. Мужчины чаще болеют аневризмой по статистике, чем женщины. Это связано с более безобразным питанием, употреблением спиртного, курением и чрезмерными физическими нагрузками, которые сосуды не выдерживают и деформируются
- табакокурение нарушает дыхание и в организм вместо необходимого кислорода попадает никотин. Некоторые эфирные масла также оседают на стенках сосудов, как и холестерин. Кроме этого, нарушается обмен веществ из-за «торможения» жизненно важных процессов в организме
- возрастные изменения. Человеческий организм имеет свойство изнашиваться, поэтому после 50 лет начинают проявляться различные заболевания. Аневризма возникает из-за слабости сосудов. То есть, ткани уже не такие эластичные и не могут перебороть артериальное давление, в результате чего возникает деформация
- наследственная предрасположенность может спровоцировать врожденную аневризму. То есть, сосуды начинают портиться еще при внутриутробном развитии. Это связано с недостатком гормонов и полезных веществ
- гипертония, то есть хроническая форма повышенного артериального давления, при котором сосуды изнашиваются быстрее
- лишний вес становится причиной многих заболеваний. В первую очередь это связано с постоянно физической нагрузкой, одышкой, повышенным давлением, в результате чего сосуды намного быстрее теряют свою эластичность и возникают тромбозы, варикозы, аневризмы и прочие патологические процессы
Крайне редко аневризму брюшной полости вызывают инфекционные заболевания или травмы в области брюха или груди.
По каким симптома ее можно распознать?

Боль и дискомфорт в животе, отрыжки, тошнота и рвота могут быть признаками патологии
Несложная форма или начало развития заболевания никак себя не проявляет. Именно поэтому на начальной стадии очень редко можно его диагностировать. Обнаруживают аневризму при случайном осмотре.
Из-за этого важно в качестве профилактики проходить медосмотры не реже 1-2 раз в год, зависимо от наличия или отсутствия хронических заболеваний. Когда заболевание становится больших размеров, тогда могут возникать симптомы, по которым можно заподозрить развитие патологического процесса:
Когда заболевание становится больших размеров, тогда могут возникать симптомы, по которым можно заподозрить развитие патологического процесса:
- боли в левом боку, имеющие режущий или тянущий характер
- отдающие боли и дискомфорт в спине или паху
- отрыжки, тошнота, рвота, запоры или диарея
- если карман увеличивается и оказывает давление на мочевой пузырь, в нем возникает дискомфорт, постоянное ощущение желания справить малую нужду
- при пережимании определенных нервов, сосудов и мышц, аневризма сказывается на подвижности ног, иногда возникает хромота или онемение конечностей
- аневризму аорты брюшной полости часто можно перепутать с патологиями желудочно-кишечного тракта, потому что по ощущениям она похожа на гастрит, язву и другие заболевания
Если аневризма лопает, возникает резкая невыносимая боль, падает давление, живот становится горячим и пульсирующим. Иногда можно заметить рвоту или кал с кровью, что сигнализирует о большой проблем и требует немедленной госпитализации.
диагностика
Аневризмы брюшной аорты часто обнаруживаются во время обследования по другой причине. Например, во время обычного обследования ваш врач может почувствовать пульсирующую выпуклость в животе, хотя маловероятно, что ваш врач сможет слышать признаки аневризмы через стетоскоп. Аневризмы аорты также часто обнаруживаются во время обычных медицинских тестов, таких как рентгенография грудной клетки или ультразвук сердца или живота, иногда заказываются по другой причине.
Для диагностики аневризмы брюшной аорты врачи рассмотрят вашу медицинскую и семейную историю и проведут физическое обследование. Если ваш врач подозревает, что у вас аневризма аорты, специализированные тесты могут подтвердить это. Эти тесты могут включать:
- УЗИ брюшной полости. Этот тест наиболее часто используется для диагностики аневризм брюшной аорты. Во время этого безболезненного экзамена вы лежите на спине на экзаменационном столе, и небольшое количество теплого геля наносится на ваш живот. Гель помогает устранить образование воздушных карманов между вашим телом и инструментом, который использует техник, чтобы увидеть вашу аорту, называемую преобразователем.Техник нажимает датчик на кожу на живот, переходя из одной области в другую. Преобразователь отправляет изображения на экран компьютера, на котором следит техник, чтобы проверить потенциальную аневризму.
- Сканирование компьютерной томографии (КТ). Этот безболезненный тест может предоставить вашему врачу четкие изображения вашей аорты, и он может определить размер и форму аневризмы.Во время компьютерной томографии вы лежите на столе в форме пончика. Сканирование КТ генерирует рентгеновское излучение для получения поперечных изображений вашего тела. Врачи могут вводить краситель в кровеносные сосуды, которые помогают вашим артериям быть более заметными на снимках КТ (ангиография КТ).
- Магнитно-резонансная томография (МРТ). МРТ – это безболезненный метод визуализации, который может использоваться для диагностики аневризмы и определения ее размера и местоположения.В этом тесте вы лежите на подвижной таблице, которая скользит в туннель. МРТ использует магнитное поле и импульсы энергии радиоволн, чтобы делать снимки вашего тела. Врачи могут вводить краситель в кровеносные сосуды, чтобы ваши кровеносные сосуды были более заметными на изображениях (магнитно-резонансная ангиография).
Регулярный скрининг для людей с риском аневризм брюшной аорты
Целевая группа по профилактическим услугам США рекомендует, чтобы мужчины в возрасте от 65 до 75 лет, которые когда-либо курили, должны были проводить одноразовый скрининг аневризмы брюшной аорты с использованием абдоминального ультразвука. Мужчины в возрасте от 60 лет и старше с семейной аневризмой брюшной аорты должны рассмотреть возможность регулярного скрининга на состояние.
Недостаточно доказательств того, что женщины в возрасте от 65 до 75 лет, которые когда-либо курили сигареты или имели семейную историю аневризм брюшной аорты, выиграли бы от скрининга аневризмы брюшной аорты. Попросите вашего врача, если вам нужно провести ультразвуковой скрининг на основе ваших факторов риска. Женщины, которые никогда не курили, обычно не нуждаются в скрининге на состояние.
диагностика
Врач должен внимательно выслушать все жалобы пациента, собрать анамнез жизни, заболевания, семейный анамнез и провести общий осмотр больного, чтобы выставить предварительный диагноз и решить, требуется ли экстренное хирургическое вмешательство.
При аускультации слышно шумы в сердце, хрипы в легких, а также отсутствие кишечных шумов, но усиленная пульсация в зоне эпигастрального угла. Перкуторно звук в области живота притупляется. При надавливании на живот боль резко усиливается.
Лабораторные исследования дают общую картину о состоянии пациента, позволяют провести дифференцированную диагностику и найти причину развития патологии. В анализе крови может быть повышен уровень холестерина, уменьшено количество эритроцитов (анемия). Моча проверяется на наличие белка, лейкоцитов и эритроцитов с целью изучения мочевыделительной системы, а именно почек.
Современная диагностика включает в себя ультразвуковое исследование брюшной полости, магниторезонансную и компьютерную томографию для наглядного изображения стенок сосудов и состояния органов, ультразвуковую допплерографию, с ее помощью оценивается кровоток в артерии и ее отделах. Для уточнения делают рентгенограмму в двух проекциях, аортографию, внутривенную урографию и лапароскопию.
Причины патологии
У такого отклонения, как аневризма брюшного отдела аорты, выделяют несколько наиболее влиятельных причин. Главная – это, конечно, атеросклероз. Этому заболеванию, как известно, свойственен процесс отложения в артериальных стенках таких веществ, как холестерин, фиброзная ткань, кальций и т.п., что в итоге может привести к существенному ослаблению сосуда с сопутствующим выпячиванием. Сам же атеросклероз может возникать в связи с:
- Курением.
- Наличием избыточного веса.
- Плохой наследственностью.
- Отсутствием нагрузок физического характера.
- Преклонным возрастом.
- Хроническим повышением давления.
Помимо этого, следует отметить, что в зоне риска находятся представители сильного пола, чей возраст превышает отметку 55. Также к причинам данной патологии стоит отнести возможные последствия травм. Серьезное автодорожное происшествие может привести к тому, что в результате сильного удара аортные стенки не выдержат напряжения, за чем последует критическое состояние, включая кровоизлияние.
Как уже говорилось, наибольшую опасность несут разрывы – они встречаются чаще всего у людей с болезнями легких и артериальной гипертензией в хронической стадии. Также влияние оказывает форма расширения, в частности, основную часть разорвавшихся аневризматических мешков составляют ассиметричные.
Важно! Занесенная инфекция также может привести к развитию рассматриваемой патологии. Наиболее опасным в данном случае является сифилис. Статистические данные свидетельствуют о том, что более, чем у половины зараженных людей, возникают проблемы с состоянием артериальных стенок
Поэтому, если эта беда настигла и вас, рекомендуется обследоваться дополнительно и в этом плане
Статистические данные свидетельствуют о том, что более, чем у половины зараженных людей, возникают проблемы с состоянием артериальных стенок. Поэтому, если эта беда настигла и вас, рекомендуется обследоваться дополнительно и в этом плане.
1 Анатомия брюшной аорты
Грудная аорта – самая большая артерия в организме человека. Брюшная аорта является ее продолжением, начинаясь с области 12-го грудного позвонка и продолжаясь до 5-го поясничного, где она разделяется на две подвздошные артерии. Место деления центрального сосуда на две части называется бифуркацией и расположено в средней части брюшной полости.
Особенности анатомии аорты в брюшном отделе заключаются в наличии нескольких пар ветвей артерий, служащих для кровоснабжения мышц и других тканей поясницы, спинного мозга и брюшной стенки. От центрального кровеносного сосуда отходят также парные артериальные ветви к почкам, яичкам у мужчин, яичникам у женщин и другим органам брюшной полости.
Стенка сосуда имеет 3 оболочки, из которых средняя составляет основную ее часть. Она включает в себя 40-50 эластичных мембран, связанных волокнами, благодаря чему образуется единый каркас. Основным компонентом внутренней оболочки аорты являются гладкомышечные клетки, а коллаген и эластин в составе среднего и наружного слоев стенки выполняют поддерживающую функцию.
Симптомы аневризмы аорты брюшной полости
Зачастую патология ничем не проявляет себя, и выявляется только при проведении рентгенографического, ультразвукового, пальпационного или лапароскопического обследования брюшной полости.
Но порой болезнь, все же, может проявить себя следующими симптомами:
- болевыми ощущениями в животе;
- чувством распирания и тяжести в области живота;
- ощущением пульсации в месте локализации очага патологического процесса.
Зачастую источник боли располагается в левой части живота. Она может быть умеренной, но иногда способна становиться просто невыносимой, из-за чего пациенту приходится ставить обезболивающие уколы.
Боли могут иррадиировать в различные части живота, в поясницу, а также в область паха. В связи с этим пациентам часто ставят ложные диагнозы – радикулит, панкреатит, почечная колика и др.
По мере своего роста аневризма начинает давить на стенки желудка и ДПК. Это приводит к появлению неприятной симптоматики, проявляющейся:
- тошнотой;
- рвотой;
- отрыжкой воздухом;
- вздутием живота и метеоризмом;
- частыми запорами.
В отдельных случаях аневризма приводит к смещению почки и сдавливанию мочеточника. Это вызывает появление дизуретической симптоматики и развитие гематурии. При сдавливании аневризмой вен и артерий у мужчин возникают болезненные ощущения в области яичек, параллельно с которыми происходит развитие варикоцеле.
При сдавливании спинномозговых корешков увеличивающейся в размерах аневризмой развивается ишиорадикулярный симптомокомплекс, сопровождающийся персистирующими болями в позвоночнике, двигательными и чувствительными расстройствами в области ног.
При данном заболевании может произойти развитие хронического расстройства процесса кровообращения в сосудах ног, что, в свою очередь, вызывает трофические расстройства и перемежающую хромоту.
Если аневризма разрывается в область аорты, у пациента открывается интенсивное кровотечение, способное в считанные секунды привести к смерти. Такое патологическое состояние сопровождается:
- внезапным приступом острой, жгучей боли в области живота и/или нижнего сегмента позвоночника;
- резким приступом гипотонии, влекущим за собой развитие коллапса;
- пульсирующими ощущениями в области брюшины.
Клинические проявления разрыва аневризмы аорты брюшной полости зависят от направления кровотечения. Так, при забрюшинном кровотечении наблюдается возникновение сильного болевого синдрома, отличающегося значительной продолжительностью. Если гематома начинает распространяться на органы малого таза, больной жалуется на боли в паху, промежности, гениталиях, бедрах. Обширное поражение гематомой внутренних органов часто маскируется под клинические проявления сердечного приступа.
При внутрибрюшинном разрыве аневризмы происходит развитие массивного гомеоперитонеума, для которого характерно возникновение интенсивной боли и вздутия живота. Во всех его сегментах отмечается возникновение симптома Щеткина-Блюмберга. Методом перкуссии в брюшной полости выявляется наличие свободной жидкости.
Наряду с признаками острого живота, для разрыва аневризматического мешка характерны симптомы в виде:
- внезапного побледнения эпидермиса и слизистых оболочек;
- сильного упадка сил;
- появления холодного пота;
- физической и психической заторможенности;
- частого нитевидного пульса;
- выраженной гипотонии;
- снижения количества выделяемой суточной урины.
При разрыве аневризмы в область нижней полой вены происходит образование артерио-венозной фистулы. Этот процесс сопровождается:
- болями в животе и пояснице;
- формированием в полости брюшины опухоли, над которой четко прослушиваются систоло-диастолические шумы;
- отечностью ног;
- учащением сердцебиения и пульса;
- усугубляющимися приступами одышки;
- ярко выраженным упадком сил.
Постепенно развивается сердечная недостаточность. При нарастании ее симптомов может наступить летальный исход.
Разрыв аневризматического мешка в полость ДПК приводит к открытию интенсивного желудочно-кишечного кровотечения. При этом у пациента могут наблюдаться такие клинические проявления:
- резкое падение АД;
- открытие кровавой рвоты;
- сильный упадок сил;
- апатичность.
Отличить кровотечение при разрыве аневризмы от такового при различных заболеваниях ЖКТ (например, ЯБЖ и ДПК) очень сложно.
Как лечить?
Лечение возможно только хирургическое. Если аневризма была обнаружена вовремя, то при внушительных её размерах и угрозе разрыва будет назначена плановая операция.
Но возможно и экстренное хирургическое вмешательство уже после разрыва. В любом случае имеется два варианта:
- Традиционная операция. Делается разрез, через который хирург осуществит протезирование поражённого участка аорты. Производится резекция (иссечение) расширения, а на место удалённой области помещается специальный искусственный протез, по которому в дальнейшем будет проходить кровь.
- Также применяется эндоваскулярный метод. Он считается малотравматичным и малоинвазивным. Через прокол (чаще всего в бедренной части) с помощью специального длинного катетера по артерии перемещается протез. Когда он доходит до нужного места, то его устанавливают так, чтобы он полностью перекрывал область расширения, а также зоны, расположенные немного выше и ниже данного участка. Аневризма не будет расширяться, разрыв её не произойдёт.
Клиника
Аневризмы до 4-7 см в диаметре не вызывают субъективных жалоб. Иногда аневризма аорты выявляется случайно. Асимптомное течение болезни может наблюдаться у 25-45% больных. При наличии симптомов больные отмечают тупые, ноющие боли в животе (в 90% случаев), наличие пульсирующего образования (60%). Над аневризматическим расширением выслушивается систолический шум (75%). Это основные симптомы аневризмы брюшной аорты (АБА). Почти у 1/4 больных имеет место отсутствие аппетита, похудание, отрыжка, рвота, неустойчивый стул или запоры, что может быть обусловлено компрессией двенадцатиперстной кишки или вовлечением в патологический процесс висцеральных ветвей аорты. Артериальная гипертензия выявляется у 60% больных. Может наблюдаться ишиорадикулярный синдром с чувствительными и двигательными расстройствами. Он вызван компрессией корешков спинного мозга в поясничном отделе. Симптомы ишемии нижних конечностей могут быть связаны с эмболией фрагментированными тромботическими массами из полости аневризмы и сопутствующими окклюзирующими поражениями магистральных и периферических артерий.
Тяжесть клинического состояния пациентов преимущественно пожилого возраста диктует необходимость правильной оценки состояния как самой аневризмы, так и сопутствующих заболеваний. В диагностическом алгоритме обследования больных, помимо общеклинических, применяются следующие методы исследования:
- обзорная рентгенография брюшной полости;
- рентгенологическое исследование органов грудной полости;
- ультразвуковое дуплексное сканирование брюшной аорты, артерий нижних конечностей и брахиоцефальных артерий;
- компьютерная томография брюшной аорты;
- ядерно-магнитно-резонансная томография брюшной аорты;
- рентгеноконтрастная ангиография;
- электрокардиография;
- эхокардиография;
- исследование функции почек (выделительная урография и изотопная ренография);
- исследование функции внешнего дыхания;
- исследования состояния желудочно-кишечного тракта;
У большинства больных диагноз аневризмы можно поставить без использования инвазивных методов исследования, но перед хирургическим вмешательством рентгеноконтрастная аортоартериография необходима для уточнения состояния магистральных и периферических артерий.
Дифференциальный диагноз проводится с забрюшинной липомой, пакетом увеличенных забрюшинных лимфатических узлов, лимфосаркомой, опухолями желудка, кишечника, поджелудочной железы. Ошибочный диагноз возможен при наличии опухоли или подковообразной почки, при опущенной, блуждающей почке, когда она прилежит к аорте и имеет передаточную пульсацию. Данные проведенного исследования уточняют клиническую картину.
Прогноз неблагоприятный. Только 10-36,4% больных живут свыше 5 лет после установления диагноза без оперативного вмешательства, 50-70% пациентов умирают от разрыва аневризмы и кровотечения.
Наблюдения за больными показали, что аневризмы диаметром менее 3 см увеличиваются за год в среднем на 0,21 см, диаметром 3-4,9 см — на 0,43 см и при диаметре 6 см — до 0,75 см в год. Более 80% аневризм прогрессивно увеличивается в размерах, 15 — 20% — не изменяется. Аневризмы диаметром 4 см и менее осложняются расслоением и разрывом в 9,5% случаев, диаметром 4 — 6 см — в 23,4% и диаметром 7 — 10 см — в 45,6% случаев. На этом строятся показания к хирургическому лечению. При увеличении диаметра аневризмы более 5 см в год показания к операции абсолютные. Возраст сам по себе не является противопоказанием к операции.
При определении риска операции следует выделить три уровня:
- первый — возраст больных старше 75-85 лет, легкой степени нестабильная стенокардия с фракцией выброса менее 50%, но выше 30%, креатининемия менее 2 мг%;
- второй — возраст 85-90 лет, стабильная стенокардия, инфаркт миокарда в анамнезе, фракция выброса менее 30%, но выше 20%, нарушение функции легких, креатининемия 2-3,5 мг%;
- третий — возраст старше 90 лет, стенокардия II-III классов.
Лечение
Лечение включает в себя в обязательном порядке хирургическое вмешательство. Операция подразумевает радикальные методы: иссечение выпячивания сосуда и протезирование, проводимое через небольшой лапароскопический надрез.
Накладывается так называемая заплатка на место поражения. В некоторых случаях при малых размерах аневризмы аорты показано стентирование артерии с удалением тромбов под контролем рентгена, чтобы расширить зауженный просвет, укрепить стенки анатомического образования и тем самым предотвратить возможный разрыв.
У каждого хирургического вмешательства есть свои показания и противопоказания.
Показаниями к операции являются:
- Размер диаметра просвета аорты от пяти сантиметров и более, постоянное ее увеличение с течением определенного промежутка времени;
- Регулярная боль в области живота;
- Нарушение кровоснабжения соседних органов.
Противопоказания:
- Хроническая сердечная, дыхательная или почечная недостаточность в стадии декомпенсации;
- Резкое нарушение кровообращения в головном мозге с риском развития дальнейших осложнений;
Консервативное лечение направлено на уменьшение симптомов, восстановление работы сердечно-сосудистой системы и нормализацию обмена веществ.
При стойком повышении показателей артериального давления кардиолог должен выписать препараты группы бета-блокаторов («Бисопролол»), ингибиторов АПФ («Каптоприл»), блокаторов медленных кальциевых каналов («Нифедипин») и диуретиков («Спироналактон») в правильном сочетании между собой. Также в случае повышенного уровня холестерина эффективными препаратами являются статины («Аторвастатин»)
Для снятия болевого синдрома выписываются анальгетики («Кеторол», «Анальгин»).
В послеоперационный период важно восстановить водно-электролитный баланс, для чего применяется растворы глюкозы, солей магния, калия, натрия, кальция и других минералов. Главными немедикаментозными методами и рекомендациями в стадию восстановления становятся отказ от вредных привычек, ограничение каких-либо нагрузок, в том числе поднятие тяжелых предметов, рациональное питание с ограничением употребления насыщенных жирных кислот, регулярный общий осмотр у доктора и инструментальная диагностика. Главными немедикаментозными методами и рекомендациями в стадию восстановления становятся отказ от вредных привычек, ограничение каких-либо нагрузок, в том числе поднятие тяжелых предметов, рациональное питание с ограничением употребления насыщенных жирных кислот, регулярный общий осмотр у доктора и инструментальная диагностика
Главными немедикаментозными методами и рекомендациями в стадию восстановления становятся отказ от вредных привычек, ограничение каких-либо нагрузок, в том числе поднятие тяжелых предметов, рациональное питание с ограничением употребления насыщенных жирных кислот, регулярный общий осмотр у доктора и инструментальная диагностика.
Таблетки или операция?
Основное правило, которым руководствуются специалисты при выборе тактики лечения заболевания, касается размеров сформировавшейся аневризмы и давления ее на находящиеся рядом органы.
Имеет определенное значение и пол больных.
Хирургическое лечение
Удалению подлежат уже сформировавшиеся аневризмы крупных размеров – свыше 5,5 см. Также рекомендуется удалять небольшие выбухания, имеющие тенденцию к быстрому росту: такие аневризмы увеличиваются в размере на 0,5 см в полгода. Имеет значение и сдавливание аневризмой внутренних органов, которое вызывает симптомы с их стороны.
У мужчин удаляют крупные новообразования, достигшие 5,5 см и выше, тогда как женщинам показано хирургическое лечение и при меньших размерах аневризмы.
Вопрос о целесообразности операции решается с учетом тяжести течения сопутствующих заболеваний и риска получить осложнения со стороны больных органов.
Медикаментозное лечение
В некоторых случаях проводится только медикаментозное лечение аневризмы аорты. Оно рекомендуется при малых ее размерах и медленном росте.
Таким больным назначаются препараты для контроля АД и уровня холестерина, чтобы замедлить течение атеросклероза сосудов и сердца.