Первые признаки рассеянного склероза, о которых стоит знать не только людям в возрасте
Содержание:
Причины возникновения
Основной единицей нервной системы является нейрон, который состоит из ядра, тела и его отростков (дендритов и аксона). Дендриты — это мелкие, разветвленные отростки.
Аксон — это длинный отросток, с помощью которого осуществляется передача нервного импульса собственно от нейрона к исполнительному органу.
https://youtube.com/watch?v=ZsbABZthxhc
Аксон, в отличие от дендрита, покрыт миелиновой оболочкой. От целостности миелиновой оболочки будет зависеть качество проведения нервного импульса.
При рассеянном склерозе повреждается именно эта оболочка, в результате чего пораженный нерв не способен выполнять полноценно свою функцию.
Антитела, вырабатываемые лимфоцитами, в данном случае атакуют миелиновую оболочку нервных волокон, в результате чего активизируется воспалительный процесс, и миелиновая ткань замещается соединительной.
Хотя окончательные причины рассеянного склероза сегодня до сих пор точно не определены, большинство ученых склоняются к тому, что болезнь активизируется в результате сочетания генетической предрасположенности и негативных внешних факторов.
Причины рассеянного склероза у взрослых
Разрушению миелиновой защитной оболочке способствуют многие внешние факторы, но особое место отводится вирусным агентам – корь, краснуха, герпес или инфекционный мононуклеоз являются наиболее частыми провокаторами рассеянного склероза.
Рассеянный склероз неизлечим – единственная цель терапии заключается в снижении частоты или интенсивности обострений
Поэтому важно точное соблюдение всех рекомендаций своего лечащего врача – это помогает значительно повысить качество собственной жизни
Рассеянный склероз у мужчин часто диагностируется на фоне повышенной проницаемости гематоэнцефалического барьера. Снижают его защитные функции следующие факторы:
- частые или сильные травмы спины/головы;
- чрезмерное психоэмоциональное или физическое перенапряжение;
- сложные оперативные вмешательства;
- инфекции;
- токсическое воздействие ядов, алкоголя, лекарственных средств, в т. ч. оральных контрацептивов;
- ожирение, высокий уровень холестерина в крови, сахарный диабет.
В основе патологии лежит вирусная инфекция (корь, паротит, краснуха, герпес). Эти вирусы разрушают клетку и миелин, который является белковой оболочкой нервных волокон.
Начинается борьба с собственными клетками организма, а не с вирусом.
Причины рассеянного склероза делят на внутренние и внешние. Считается, что внешние факторы, особенно если у человека имеется наследственная предрасположенность, могут спровоцировать повреждение нервных тканей.
Самыми опасными считаются различные инфекции (герпес, корь, краснуха и т. д.).
https://youtube.com/watch?v=2i5wXENsfAE
Спровоцировать нарушения иммунитета могут:
- Частые стрессы.
- Физическое или психоэмоциональное напряжение.
- Преобладание в рационе продуктов с высоким содержанием животного белка, жира, поваренной соли, фастфуда и т. д.
- Различные травмы головы или спины.
Анализ крови
Лабораторные тесты при РС играют вспомогательную роль. Для диагностики используются методы визуализации. Только наличие очагов демиелинизации позволяет выставить диагноз и начать лечение. Но МРТ – это сложная и дорогая процедура. А проводить ее требуется каждые полгода.
Поэтому ученые всего мира разрабатывают эффективный анализ для выявления РС на ранних стадиях. Идет поиск маркеров, которые повышаются при аутоиммунном процессе. И уже получены первые результаты. Об этом мы подробно расскажем далее.
Общий анализ крови (ОАК)
Как сдавать?
Кровь берут из пальца или из вены. Первый способ
предпочтительнее. Тест проводят натощак. После последнего приема пищи должно
пройти не менее 8 часов.
Для чего используется ОАК?
Тест показывает любые изменения в организме. Он неспецифичен. При воспалительном процессе отмечается повышение лейкоцитов, лимфоцитов и СОЭ. У пациентов с РС в период ремиссии анализ не содержит изменений.
Специальной подготовки не требуется. Сдавать кровь лучше
натощак.
Побочные эффекты
Забор крови из пальца проводится специальным инструментом. Лаборант использует индивидуальные перчатки для каждого пациента. Применяют стерильный скарификатор или ланцет. При соблюдении санитарных норм осложнений не бывает.

| Показатели | Норма | При РС |
| Лейкоциты |
4-9 на 109 |
Возможно повышение во время обострений |
| Эритроциты |
3,7-5,1 на 1012 |
Без изменений |
| Тромбоциты |
180-400 на 109 |
Без изменений |
| Гемоглобин |
120-160 г/л |
Без изменений |
| Гематокрит | 34-46% |
Без изменений |
| Формула: палочкоядерные | 1-6% |
Без изменений |
| Сегментоядерные | 47-72% | Возможно снижение показателей |
| Эозинофилы | 0-5% |
Без изменений |
| Базофилы | 0-1% |
Без изменений |
| Лимфоциты | 20-40% | Возможно повышение |
| Моноциты | 2-9% | Без изменений |
Биохимический анализ крови (БАК)
Как сдавать?
Забор крови проводят из вены. Используется кубитальный
сосуд в локтевой ямке. При невозможности проведения анализа здесь, пунктируют
любое доступное место (бедренная вена, вены предплечья или кисти).
Для чего используется БАК?
Тест отражает работу и функцию органов. Он неспецифичен при РС. При болезни формируются изменения в соотношении белков крови. Повышаются глобулиновые фракции.
Подготовка к исследованию
Кровь сдают натощак. Нельзя курить перед обследованием. Накануне следует исключить употребление жирной пищи.
Побочные эффекты
Возможны гематомы в месте пункции при нарушении техники
забора или повышенной ломкости сосуда. В редких случаях формируются флебиты и
тромбофлебиты кубитальных вен.

| Показатели | Норма | При РС |
|
Общий белок (фракции) |
65-83 г/л | Возможно повышение во время обострений за счет глобулиновой фракции |
|
Билирубин (общий, свободный и связанный) |
3,4-17,1 мкмоль/л1-7,9 мкмоль/л 1-19 мкмоль/л |
Повышение за счет общей и свободной фракции |
| АЛАТ/АСАТ |
до 45/до 37 ЕД |
Без изменений |
| Мочевина |
2,8-7,2 ммоль/л |
Возможно повышение |
| Креатинин |
53-115 мкмоль/л |
Возможно повышение |
| ГГТП |
До 55 ЕД |
Без изменений |
|
Щелочная фосфатаза |
30-120 ЕД/л |
Без изменений |
|
Мочевая кислота |
150-420 мкмоль/л |
Без изменений |
| Калий/Натрий | 3,5-5,5/135-145 | Без изменений |
| Хлор | 98-107 | Без изменений |
|
СРБ (с-реактивный белок) |
0-5 мг/л |
Возможно повышение при обострении |
Рутинное биохимическое обследование не используется для
диагностики рассеянного склероза. Изменения в анализах неспецифичны, зависят от
возраста больного и наличия сопутствующих заболеваний.
Другие анализы
Сейчас активно обсуждают вопросы о роли недостаточности витамина Д в развитии рассеянного склероза. Известно, что жители северных широт чаще страдают от болезни, в то время как пациенты, получавшие добавку вещества, лучше отвечают на лечение. Поэтому при установленном диагнозе рекомендуется пройти тест на кальциферол 25-OH.
Как сдается?
Тест проводят натощак. Сдается кровь из вены. Накануне
исключается прием добавок и лекарственных средств с витамином Д.
Почему используется при диагностике?
Найдена корреляция между авитаминозом и прогрессированием
симптомов болезни.
Побочные эффекты
Забор крови ведется из вены. После манипуляции возможно
появление гематомы, флебита и тромбофлебита кубитального сосуда.
Нормальные европейские показатели общего витамина Д:
- 60 –
100 нг/мл; - 150-250 нмоль/л.
Нормы российской ассоциации эндокринологов:
| Норма |
30-100 нг/мл |
| Недостаточность |
20-30 нг/мл |
| Дефицит |
Менее 20 нг/мл |
Лечение
Выделяют два направления патогенетической терапии: лечение обострения заболевания и торможение прогрессирования рассеянного склероза.
Лечебная тактика должна разрабатываться с учетом особенностей клинического течения, активности патологического процесса.
В случае обострения заболевания больным назначают глюкокортикостероиды. Сначала проводят пульс-терапию метилпреднизолоном — вводят внутривенно капельно по 500-1000 мг препарата в сутки на 400 мл физраствора.
После достижения положительного результата, обычно это происходит на пятые-седьмые сутки, переходят на прием таблетированных кортикостероидов, в частности, преднизолона.
Новым направлением в терапии заболевания является применение препаратов бета-интерферона: ребиф, бетаферон. Эти лекарственные средства оказывают противовоспалительное, иммуномодулирующее, а также противовирусное действия.
Бета-интерфероны назначают по 6-12 млн МЕ через день длительным непрерывным курсом. Также в терапии рассеянного склероза используют такие современные препараты как: Копаксон (глатирамера ацетат), цитостатик Митоксантрон, а также препарат моноклональных антител Натализумаб (Тизабри).
Симптоматическое лечение применяется с целью облегчения конкретных симптомов заболевания. Могут быть использованы следующие препараты:
- Мидокалм, сирдалуд — снижают мышечный тонус при центральных парезах;
- Прозерин, галантамин — при расстройстве мочеиспускания;
- Сибазон, феназепам — уменьшают тремор, а также невротические симптомы;
- Флуоксетин, пароксетин — при депрессивных расстройствах;
- Финлепсин, антелепсин — применяются для устранения судорог;
- Церебролизин, ноотропил, глицин, витамины группы В, глутаминовая кислота — применяются курсами для улучшения работы нервной системы.
Григорова Валерия, медицинский обозреватель
На сегодняшний день не существует определенного лекарства от рассеянного склероза или метода, позволяющего навсегда избавиться от заболевания.
Однако грамотно подобранная терапия для конкретного случая заболевания поможет обеспечить достойное качество жизни, сгладить симптомы и продлить жизнь до уровня, сравнимого с продолжительностью жизни здорового человека.
Лечение рассеянного склероза у взрослых
В лечении рассеянного склероза у взрослых любой врач опирается на конкретный клинический случай. Многое зависит от течения самого заболевания и от того, в какой именно стадии находится пациент.
Рассеянный склероз: препараты, принимаемые при обострении
Обострения заболевания – крайне сложный этап в жизни больного К таким препаратам относятся дексаметазон, преднизолон и метилпреднизолон.
При тяжелом течении возможна комбинация кортикостероидов и цитостатиков.
.
Рассеянный склероз: лекарства, необходимые в период ремиссии
Наличие большого количества проявлений болезни затрудняет ход лечения. Лечение ведется по нескольким направлениям.
- лечение, направленное на замедление развития заболевания;
- лечение, направленное на уменьшение стадии обострения;
- лечение проявляемых симптомов;
- профилактическое лечение, позволяющее увеличить стадию ремиссии;
- меры, направленные на адаптацию больного к последствиям стадии обострения, чтобы облегчить жизнь.
Атипичные формы
В последнее время всё чаще стали встречаться случаи атипичных форм:
- рассеянный склероз с ранним дебютом (до 16 лет);
- с поздним началом (после 45 лет);
- «злокачественная» (быстро прогрессирующая) форма — нарастание стойкого неврологического дефицита за короткий период времени (2-3 года);
- «доброкачественная» или «мягкая» форма (сохранение полной физической активности и трудоспособности в течение значительного периода времени).
Последняя атипичная форма, «мягкая» (благоприятная), применима к заболеванию весьма условно, так как она сохраняется лишь определённый период, переходя впоследствии к быстрому прогрессированию и формированию за короткий промежуток времени стойкого неврологического дефицита. Исследования показали, что в большинстве случаев спустя 20-22 года от начала заболевания «мягкая» форма сменяется стремительными дегенеративными процессами, более активными, чем при классическом типе течения.
Поздний дебют рассеянного склероза чаще всего быстро прогрессирует и переходит к вторично-прогрессирующей форме. Злокачественный рассеянный склероз, как, впрочем, и доброкачественный, чаще встречается в молодом возрасте.
Самым сложным вопросом в облегчении состояния больного и в терапии данного заболевания является правильная постановка диагноза и достоверное определение формы рассеянного склероза и его стадии. К сожалению, вылечить данную болезнь невозможно, а вот оттянуть момент наступления инвалидизации — вполне реально.
Симптомы и первые признаки
У взрослых симптомы и первые признаки рассеянного склероза зависят от того, какая часть нервной системы поражена, поэтому клиника заболевания у всех больных появляется по-разному. Вначале многие больные могут предъявлять жалобы на возникновение:
- онемения и покалывания в руках и ногах;
- слабости в конечностях;
- повышенной утомляемости, хронической усталости;
- неврита лицевого нерва;
- атаксии;
- горизонтального нистагма;
- шаткости походки и пр.
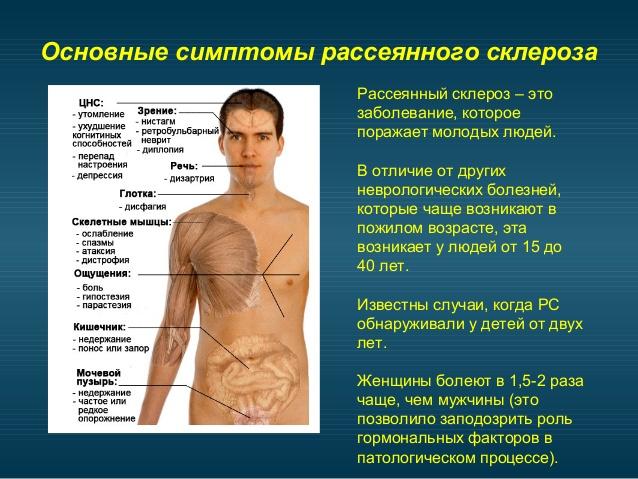
При рассеянном склерозе возникают симптомы, которые проявляются у большей части пациентов. Это:
- Зрительные расстройства. Больной может отметить снижение остроты зрения и двоение в глазах. Помимо этого, возможно появление пелены перед глазами, либо даже слепоты одного или обоих органов зрения. Для рассеянного склероза характерными также являются симптомы в виде косоглазия, вертикального нистагма, диплопии, межъядерной офтальмоплегии и пр.
- Проблемы с мочеиспусканием. Расстройства опорожнения мочевого пузыря – один из самых первых симптомов рассеянного склероза. Более того, у 15% пациентов именно это отклонение является единственным клиническим проявлением данного неврологического заболевания. При рассеянном склерозе больные могут жаловаться на неполное опорожнение мочевого пузыря, никтурию (ночные позывы к мочеиспусканию), непроизвольное выделение урины, прерывистое мочеиспускание.
Это те симптомы, на которые необходимо обратить особо пристальное внимание. Рассеянный склероз является прогрессирующим неврологическим заболеванием, при отсутствии лечения которого, клиническая картина будет расширяться
Со временем, при отсутствии врачебного вмешательства, к основным симптомам присоединятся:
- Проблемы с чувствительностью. Больные начинают жаловаться на покалывание, онемение, жжение в руках и ногах. Со временем покалывание перерастает в боль. Неприятные ощущения возникают сначала в нижней части тела, после чего постепенно распространяются на верхнюю. Поначалу покалывание или боль поражает только одну сторону, но впоследствии она может переходить на вторую конечность. Поначалу такую слабость можно принять за обычную усталость, но по мере прогрессирования патологического процесса двигательные нарушения будут усугубляться. Таким образом, больному станет сложно выполнять даже самые простые движения.
- Тремор рук и ног. Этот симптом значительно ухудшает качество жизни пациента с рассеянным склерозом. Иногда больной может жаловаться на дрожь не только в руках и ногах, но и во всем туловище. Такое нарушение объясняется сбоем в работе мышечной системы человека с рассеянным склерозом.
- Зрительные расстройства. При прогрессировании рассеянного склероза пациенты отмечают ухудшение цветового восприятия. Помимо этого, возможно развитие неврита зрительного нерва. Обычно такие расстройства носят односторонний характер, но иногда поражению подвергаются оба глаз сразу.
- Цефалгия. Приступы головных болей – еще один частый симптом такого заболевания, как рассеянный склероз. Врачи предполагают, что данное недомогание связано с нарушением мышечного функционирования, а также с депрессивными состояниями.
Помимо ранее рассмотренных симптомов, рассеянный склероз часто сопровождается:
- нарушением глотательной функции;
- изменением походки, ее шаткостью и неуверенностью;
- расстройством речевой моторики;
- мышечными спазмами;
- ухудшением когнитивных функций;
- расстройствами сна;
- нарушением интеллектуальной деятельности;
- повышенной чувствительностью к тепловому воздействию;
- хронической усталостью;
- головокружениями;
- снижением либидо;
- вегетативными расстройствами;
- депрессивными или тревожными состояниями;
- ухудшением слуха.
Лечение рассеянного склероза у мужчин
Основная категория больных рассеянным склерозом – это трудоспособные люди в возрасте от 20 до 45 лет, хотя эта болезнь может проявиться и в другом возрасте. Женщины подвержены данному заболеванию в три раза чаще, чем мужчины.
Рассеянный склероз у женщин
Рассеянный склероз, как и все аутоиммунные заболевания, характеризуется тем, что иммунитет организма начинает ошибочно считать некоторые собственные ткани (в данном случае – миелиновую оболочку, которой покрыты нервы) чужеродными.
Однако до сих пор не доказано влияние гормональной системы на появление и течение рассеянного склероза.
.
Процесс лечения проводится в специализированных центрах, а все терапевтические схемы разрабатываются строго индивидуально для каждого пациента.
Все они состоят на учете невролога, постоянно отслеживающего эмоциональное состояние молодых людей и степень их социальной адаптации.
Основная терапия проводится с использованием нескольких групп препаратов:
- Кортикостероиды. Они применяются в достаточно больших дозах курсом не более 5 дней. При этом первоначально оптимальным оказывается внутривенное введение препаратов, с последующим переходом на пероральный прием. Ввиду использования высоких доз параллельно назначают препараты, защищающие стенки желудка.
- Неплохой эффект оказывает плазмаферез.
- Цитостатики.
- В-интерфероны.
- Нейропротекторы.
- Ноотропные препараты и антиоксиданты.
- Иммуносупрессоры могут назначаться при быстром прогрессировании заболевания.
Симптоматическое лечение патологии
Лечение не всегда может иметь столь высокую интенсивность. К примеру, молодой парень может иметь лишь начальные проявления заболевания. В этом случае назначается симптоматическое лечение, преследующее такие цели:
- улучшение кровообращения;
- нормализацию эмоционального фона;
- повышение защитных сил организма;
- устранение повышенного мышечного тонуса.
Могут применяться противоэпилептические препараты, снимающие хроническую боль, транквилизаторы, антидепрессанты, а также препараты, устраняющие нарушения мочеиспускания.
Для достижения этих целей женщине назначают прием препаратов, номенклатура которых зависит от стадии болезни:
- На ремитирующей стадии рассеянного склероза пациентке показан прием гормонов-кортикостероидов, снимающих воспалительный процесс в клетках нервной системы. После того, как приступ обострения снят, больной приписывают препараты, тормозящие развитие рассеянного склероза.
- На вторично-ремитирующей стадии болезнь прогрессирует, поэтому уклон в лечении делается на препараты, снижающие активность иммунной системы.
- Первично-прогрессирующая стадия поддается лишь снятию симптомов и поддержанию жизненных функций организма.
- При ремитирующе-прогрессирующей стадии лечение аналогично ремитирующей форме рассеянного склероза.
При рассеянном склерозе прием медикаментозных средств назначается пожизненно, при этом периодичность и интенсивность проведения терапии определяет врач.
Когда появляются первые симптомы?
Рассеянный склероз – заболевание молодых людей. Первично его диагностируют в возрасте от 15 до 40 лет. Бывают случаи, когда заболевание диагностируют у детей и у взрослых в возрасте от 50 лет, но это исключение, а не правило. Рассеянному склерозу, как и всем аутоиммунным заболеваниям, в большей степени подвержены женщины – практически в 2 раза чаще, чем мужчины. Существует несколько теорий о причинах возникновения рассеянного склероза, среди них рассматривается теория о влиянии гормонального фона. Наиболее распространенная версия возникновения рассеянного склероза предполагает распознавание иммунной системой нервных клеток организма как «чужих, враждебных» и дальнейшее их уничтожение. Учитывая выявление при диагностике иммунологических нарушений, основой лечения рассеянного склероза является коррекция иммунных нарушений.
В большинстве случаев факторов, влияющих на проявление заболевания, может быть несколько одновременно:
- наследственность (риск заболевания возрастает на 20-30% если в семье есть прямые родственники (брат, сестра и т.п.), страдающие рассеянным склерозом);
- вирусные заболевания (корь, герпес, ветряная оспа, краснуха и др.);
- повышенный радиационный фон;
- ультрафиолетовое излучение (особенно у белокожих при сильном загаре в южных широтах);
- аутоиммунные заболевания (псориаз, красная волчанка, ревматоидный артрит и т. п.);
- перенесённые ранее операции и травмы спинного и головного мозга;
- частое психоэмоциональное напряжение, стрессы;
- ожирение;
- предиабет, сахарный диабет;
- вредное производство (работа с токсичными красками, растворителями, и др.).

Первые признаки рассеянного склероза обычно проходят незаметно. Диагностировать болезнь на ранней стадии достаточно сложно из-за разнообразия первичных симптомов, способов их проявления и стадии заболевания. У одного пациента в разное время могут проявляться сразу несколько симптомов, а затем остаться только один. Стадии обострения и ремиссии чередуются в произвольном порядке – от нескольких часов до нескольких месяцев.
Определить частотность и спрогнозировать начало следующего приступа практически невозможно. Бывают случаи, когда периоды ремиссии могут длиться несколько лет, и при этом пациент чувствует себя абсолютно здоровым. Но это время, когда болезнь «затаилась» и никуда не ушла – следующее обострение будет сильнее. Спровоцировать рецидив могут самые различные факторы: простуда, вирусное заболевание, травма, стресс, переохлаждение, употребление алкоголя и т.п.

Выделяют три основные фазы течения рассеянного склероза:
Лёгкая. Редкие обострения чередуются с длительной ремиссией, во время которой состояние пациента удовлетворительное. Во время следующего обострения симптоматика остаётся прежней, не выявляются новые симптомы.
 Средней тяжести. Длительные периоды ремиссии (иногда до нескольких лет) сменяются фазой обострения с появлением новых симптомов или с усилением ранее имеющихся.
Средней тяжести. Длительные периоды ремиссии (иногда до нескольких лет) сменяются фазой обострения с появлением новых симптомов или с усилением ранее имеющихся.
Тяжёлая степень. В ней выделяют две фазы: первично и вторично-прогрессирующую. При первичной происходит постоянное медленное нарастание симптомов после выявления болезни и постановки диагноза, а фазы обострения практически отсутствуют. Состояние больного постепенно ухудшается. При вторично-регрессирующей фазе после длительной ремиссии наступает резкое ухудшение состояния.
Поставить диагноз РС
Как правило, постановка диагноза включает в себя следующее:
- Выявление симптомов, позволяющих заподозрить деимилинизирующее заболевание
- Уточнение соответствия состояния критериям РС
- Исключение других заболеваний и других форм воспалительных процессов, имеющих сходную клиническую картину
- определение типа течения заболевания
- определение стадии
- определение степени поражения и степени инвалидизации пациента
Признаки поражения отделов мозга
Существуют признаки поражения различных отделов мозга, позволяющие заподозрить диемилинизирующее заболевание:
Поражение зрительного нерва: односторонний ретробульбарный неврит в сочетании с болью при движении глаза и частичным снижением преимущественно центрального поля зрения, длящимся от 2 до 4 недель, менее характерным является двусторонний ретробульбарный неврит без боли или с постоянной болью, полная и стойкая утрата зрения, отек диска зрительного нерва, наличие увеита.
Поражение мозжечка и его путей: мозжечковая атаксия (неустойчивость при ходьбе, дисметрия, мегалография), мозжечковая дизартрия (скандированная речь), менее характерны: характерная вестибулярная атаксия.
Поражение ствола головного мозга: двусторонняя межъядерная офтальмоплегия, множественный центральный нистагм, парез отводящего нерва, прозогипостезия, менее характерны: глухота, невралгия тройничного нерва, центральный или периферический парез лицевого нерва.
Поражение спинного мозга: спастическая несимметричная нижняя параплегия, утрата чувствительности по проводниковому типу, симптом Лермитта, императивные позывы на мочеиспускание, неудержание мочи, менее характерны: полный поперечный миелит, сегментарные нарушения чувствительности, радикулопатии, сенситивная атаксия, недержание кала, симметричность поражения спинного мозга.
Поражение больших полушарий переднего мозга: субкортикальный когнитивный дефицит (снижение памяти и внимания), центральный гемипарез, менее характерными являются гемианопсии и парциальные эпилептические приступы.
Нейропсихологические симптомы: усталость, утомляемость, когнитивные расстройства (нарушения памяти, мышления), депрессия, реже тревожность, эйфоричность.
Необходимые признаки хронического процесса
Для клинического обоснования диагноза РС необходимо выявить признаки волнообразного хронического процесса с вовлечением нескольких проводящих систем ЦНС. В настоящее время используются два основных вида критериев: клинические и параклинические, полученные с использованием нейрофизиологических методов, томографических исследований, анализов ликвора и периферической крови.
В настоящее время для клинической оценки в мире используется шкала, составленная Куртцке (J.Kurtzke). В ней 7 групп симптомов, характеризующииеся разными степенями нарущений.
- Симптомы поражения пирамидного пути
- Нарушения координации
- Нарушения черепных нервов (кроме II пары)
- Нарушения чувствительности
- Нарушения функций тазовых органов
- Поражения зрительного нерва
- Изменения интеллекта
Основываясь на разделах этой шкалы, удобно коротко перечислить типичные клинические проявления заболевания, которые могут быть установлены при сборе анамнеза или неврологическом осмотре, и оценить эффективность лечения.
Ниже приведена частотность типичных клинических проявлений РС (включая анамнез и неврологический осмотр) согласно разделам шкалы FS по данным Kurtzke J.F.
Частотность типичных клинических проявлений РС:
- Симптомы поражения пирамидного пути — в среднем 92%
- Нарушения координации — в среднем 80,5%
- Нарушения черепных нервов (кроме II пары) — в среднем 69,5%
- Нарушения чувствительности — в среднем 71%
- Нарушения функций тазовых органов — в среднем 61,5%
- Поражения зрительных нервов — в среднем 46%
- Нейропсихологические нарушения — в среднем 41%
Если рассматривать минимизированный вариант постановки диагноза, то мы увидим следующую картину:
- Молодой возраст начала заболевания
- Многоочаговость поражения центральной нервной системы (в основном, это сочетание пирамидных и мозжечковых нарушений с тазовыми расстройствами)
- Прогредиентно-ремиттирующее течение
- Выявление очагов демиелинизации на МРТ головного мозга
- Иммунологически выявляемая сенсибилизация к основному белку миелина
Эта пентада достаточна для постановки диагноза болезни, но не диагноза больного.
Основываясь на этих методах специалист в состоянии поставить диагноз РС.
Диагностика
При постановке диагноза специалист прежде всего обратит внимание на общее состояние пациента. Например, насколько легко этот человек передвигается или ориентируется в пространстве
Как он справляется с умственными нагрузками. Есть ли у него быстрые признаки слабости или утомления спустя короткий промежуток времени.
Как обстоит дела с настроением: оно стабильно или характеризуется резкими перепадами или депрессией.
https://youtube.com/watch?v=WKYCf_6KDo0
Больной может быть отправлен на МРТ. Все эти действия помогут уточнить диагноз и назначить соответствующее лечение.
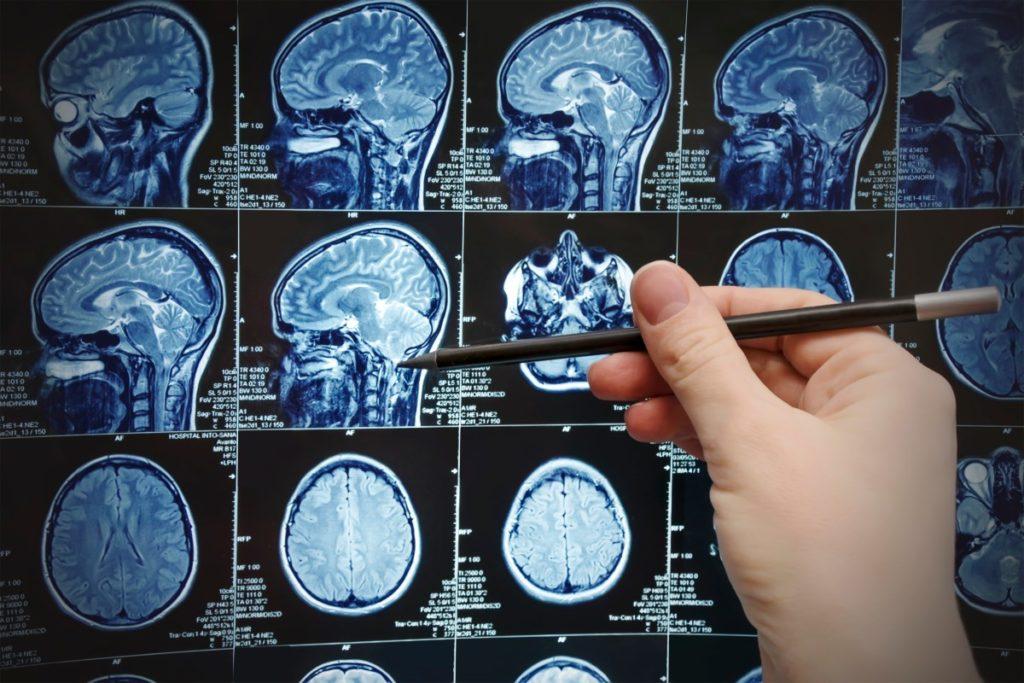
Инструментальные методы исследования позволяют определить очаги демиелинизации в белом веществе мозга. Наиболее оптимальным является метод МРТ головного и спинного мозга, с помощью которого можно определить локализацию и размеры склеротических очагов, а также их изменение со временем.
Кроме того, пациентам проводят МРТ мозга с введением контрастного вещества на основе гадолиния. Этот метод позволяет верифицировать степень зрелости склеротических очагов: активное накопление вещества происходит в свежих очагах.
МРТ мозга с контрастированием позволяет установить степень активности патологического процесса.
Для диагностики рассеянного склероза проводят исследование крови на наличие повышенного титра антител к нейроспецифичным белкам, в частности к миелину.
Диагностика рассеянного склероза может быть затруднена в том случае, если болезнь только начинает поражать нервные волокна.
Сбор анамнеза и жалоб пациента не может являться единственным диагностическим способом, поскольку при неявной выраженности симптомов человек вполне может не связывать их с рассеянным склерозом или вовсе игнорировать их как разовые проявления.
Точный диагноз «рассеянный склероз» обычно ставится через несколько лет после появления первых симптомов.
.
На сегодняшний день не существует специальных методов диагностики для постановки диагноза рассеянного склероза. Методы лабораторной и инструментальной диагностики являются дополнительными.
Основным методом диагностики считается клиническая картина. Существуют критерии постановки диагноза, по которым только врач-невролог может поставить данный диагноз.
Если на результатах МРТ головного и спинного мозга отсутствуют видимые очаги повреждения (особо хорошо заметные на фоне других тканей головного мозга), с большой вероятностью можно исключить наличие рассеянного склероза.
Но по критериям Макдональда, если у пациента в анамнезе имеется два и более обострения заболевания и есть поражения двух и более очагов, то даже данные МРТ не исключают рассеянный склероз.
Спинальная пункция
Полученный материал направляется в лабораторию для проведения микроскопического и биохимического анализа. В спинномозговой жидкости определяют повышенный индекс иммуноглобулинов (антител), что обнаруживается у 90% больных рассеянным склерозом.
Однако оценивается данный результат в совокупности с другими критериями, так как подобные результаты могут наблюдаться и при других аутоиммунных заболеваниях.
Исследование биоэлектрической активности головного мозга
Над вопросом, как диагностировать рассеянный склероз, сегодня работают ученые медики всего мира, так как единого диагностируемого метода пока не существует, а диагноз ставится на основе исключения похожих по симптоматике заболеваний.
На данный момент наиболее информативным методом является люмбальная пункция, во время которой делается забор спинномозговой жидкости.
https://youtube.com/watch?v=zbFWcApJ-YQ

Возможно уже в скором будущем, поставить диагноз рассеянный склероз у женщин, врачи смогут на основании изучения зрачкового рефлекса или иммуноферментной диагностики.
Для постановки окончательного диагноза и определения степени осложнений в большинстве случаев требуется консультация у таких узких специалистов, как иммунолог, эндокринолог, нейрохирург, уролог, гинеколог и генетик.