Гиперпаратиреоз в детском и подростковом возрасте
Содержание:
Принципы диагностики
Основывается диагностика на обнаружении у пациента повышенного уровня в крови паратгормона и дальнейшем выяснении причин этого состояния.
Концентрацию паратгормона необходимо определять в следующих случаях:
- при выявлении каких-либо нарушений обменных процессов в костной ткани;
- при обнаружении повышения или снижения в сыворотке крови ионов фосфора и натрия;
- если пациент отмечает частые переломы костей, не связанные с травмами;
- если пациент страдает рецидивирующей мочекаменной болезнью;
- если пациент страдает хронической почечной недостаточностью любой стадии;
- если имеют место частые рецидивы язвенной болезни желудка и ДПК;
- если пациент страдает сердечными аритмиями, хронической диареей или длительными нарушениями психоневрологического характера.
 Алгоритм диагностики гиперпаратиреоза
Алгоритм диагностики гиперпаратиреоза
Заподозрить гиперпаратиреоз можно на любом из этапов диагностики. Рассмотрим каждый подробнее.
Сбор анамнеза
Если, собирая анамнез, врач выясняет, что пациент страдает мочекаменной болезнью, которая часто рецидивирует, или же хронической почечной недостаточностью, ему следует сразу же подумать о том, что у пациента имеет место и гиперпаратиреоз. То же самое касается ситуаций, когда больной описывает частые переломы костей, возникающие будто сами по себе, которым не предшествуют травмы.
Объективное обследование
У лиц, страдающих гиперпаратиреозом, могут быть обнаружены:
- слабость мышц;
- утиная походка;
- деформации в области лицевого черепа, трубчатых костей и крупных суставов;
- вялость;
- бледность, часто – серый оттенок кожи (отмечается у лиц с недостаточностью функции почек);
- иные признаки заболеваний, которые привели к гиперпаратиреозу.
Лабораторная диагностика
Главный признак гиперпаратиреоза – повышенная концентрация в крови паратгормона.
Чтобы установить причину этого повышения, проводят такие исследования:
- общий анализ крови;
- общий анализ мочи;
- анализ мочи по Зимницкому, определение диуреза;
- определение в крови уровня креатинина и мочевины, а также скорости клубочковой фильтрации;
- исследование в крови и моче уровня ионизированного кальция и фосфора;
- исследование уровня в крови щелочной фосфатазы;
- определение концентрации в крови оксипролина, остеокальцина.
Инструментальная диагностика
Больному могут быть назначены:
- УЗИ околощитовидных желез;
- компьютерная или магнитно-резонансная томография их же;
- сцинтиграфия этих органов с таллием-технецием, октреотидом или иными веществами;
- рентгенография пораженных костей;
- денситометрия;
- биопсия костной ткани с определением морфологической структуры кости, окраской на алюминий и тетрациклиновым тестом;
- УЗИ почек;
- гастроскопия и другие исследования.
Дифференциальная диагностика
Некоторые заболевания протекают сходно с гиперпаратиреозом, поэтому тщательная дифференциальная диагностика здесь очень важна. Ее проводят с:
- злокачественными опухолями и их метастазами;
- миеломной болезнью;
- лейкозом;
- лимфомой;
- лимфогранулематозом;
- несахарным диабетом;
- болезнью Педжета.
Гиперпаратиреоз лечение
Гиперпаратиреоз лечение имеет комплексное.
Терапевтические методики подбирают для:
- нормализации уровня кальция в организме и паратгормона, но последний показатель стабилизировать получается не всегда;
- устранения проявлений заболевания;
- предотвращения ухудшения состояния костей и внутренних органов.
Если человек страдает вторичной формой болезни, то лечение также состоит из стабилизации показателей фосфора. Для этого необходимо правильное питание. Диета основана на снижении потребления пищи с высоким содержанием фосфора. Его много в молоке, яйцах, бобовых, печени, белковых продуктах.
 Медикаментозная терапия
Медикаментозная терапия
Если возник гиперпаратиреоз, лечение слабо выраженной формы состоит из применения консервативных методов. На протяжении нескольких лет больной должен находиться под контролем специалистов и проходить обследование. Оценив результаты исследований, врач определяет, есть ли необходимость в более радикальных методах. Такую тактику обычно применяют при аденоме. Если опухоль продолжает увеличиваться в размерах и состояние ухудшается, могут прибегнуть хирургическим процедурам.
Препараты должен назначать только специалист.
Терапия гиперпаратиреоза заключается в употреблении:
- алендроновой, ибандроновой, памидроновой кислоты;
- кальцитонина;
- эстроген-гестатагенных препаратов, если женщина находиться в периоде постменопаузы;
- кальцимиметиков.
Если болезнь спровоцировали не аденомы, а злокачественная опухоль и операция невозможна, то проводят лечение с помощью бисфосфонатов и кальцимиметиков, форсированного диуреза, химиотерапии.
ри вторичном гиперпаратиреозе в зависимости от основной причины, осуществляют терапию:
- кальцием карбонатом для связывания фосфора и уменьшения его уровня;
- севеламером, который способствует связыванию фосфора и нормализации липидного обмена в организме;
- метаболитами витамина Д. Под влиянием этого препарата уровень кальция возрастает, а паратгормона — снижается;
- кальцимиметиками. Они способствуют нормализации содержания гормонов и микроэлементов в крови.
Но не во всех ситуациях можно обойтись консервативными методами лечения.
Хирургические процедуры
Без операции не обойтись, если болезнь развивается в третичной форме, при этом наблюдается терминальная стадия хронической почечной недостаточности и её симптомы продолжают прогрессировать.
Также хирургическое лечение необходимо, если первичный гиперпаратиреоз привёл к поражению органов-мишеней и эффект от медикаментов полностью отсутствует. Болезнь лечат методом хирургической и нехирургической паратиреоидэктомии.
Нехирургический способ заключается в применении инъекций этилового спирта. Их вводят в околощитовидные железы. За процедурой следят с помощью УЗИ. После процедуры происходит склерозирование клеток железы и нарушение её функции. В случае с первичной формой болезни этот метод малоэффективен. Хорошие результаты наблюдаются в случае рецидивирующего вторичного гиперпаратиреоза.

Оперативное лечение включает проведение таких процедур:
- удаления нескольких желёз;
- иссечения околощитовидных желёз. После того как проведут удаление, наиболее здоровую железу пересаживают в предплечье;
- полностью удаляют все паращитовидные железы.
Отзывы пациентов говорят о том, что такое лечение позволяет избавиться от всех клинических проявлений патологии. Пациент после этого должен периодически обследоваться и принимать препараты кальция и витамин Д.
Интересный факт: в результате неправильного ухода и питания болезнь может наблюдаться и у собак.
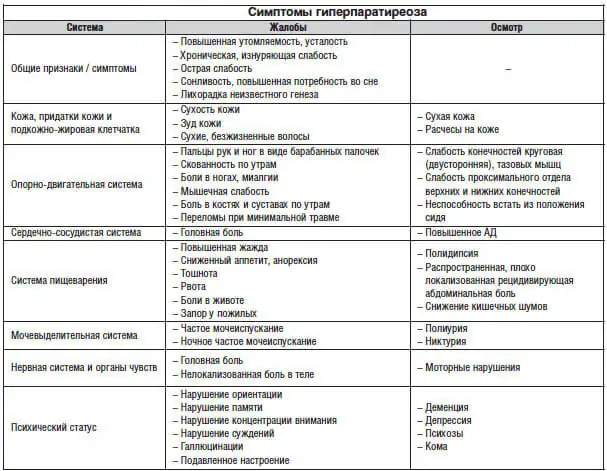
Симптомы гиперпаратиреоза
Заболевание характеризуется полным отсутствием симптомов на начальной стадии развития. Диагностика гиперпаратиреоза на этом этапе возможна лишь на основании обнаруженной гиперкальциемии.
К почечным симптомам гиперпаратиреоза относят:
- полиурию (повышенная секреция мочи),
- полидипсию, (синдром сильной жажды),
- нефролитиаз (камни в почках),
- частые случаи пиелонефрита (воспаление почек).
Симптом гиперпаратиреоза тяжёлой степени – развитие почечной недостаточности.
Костные симптомы гиперпаратиреоза это:
- частые переломы,
- остеопороз,
- хондрокальциноз (разрушение хрящевой ткани суставов).
Желудочно-кишечные симптомы гиперпаратиреоза:
- анорексия (отсутствие аппетита),
- метеоризм,
- тошнота,
- язвенная болезнь двенадцатиперстной кишки и желудка,
- панкреатит (воспаление поджелудочной железы),
- панкреакалькулез (камни в поджелудочной железе).
При длительном течении заболевания проявляются сердечнососудистые симптомы гиперпаратиреоза и расстройства ЦНС:
- артериальная гипертензия,
- депрессия,
- повышенная возбудимость или сонливость,
- спутанность сознания.
При вторичной форме заболевания преобладают симптомы не гиперпаратиреоза, а основной болезни, как правило, почечной или желудочно-кишечной этиологии.
Наиболее тяжёлое осложнение первичного или вторичного гиперпаратиреоза — гиперкальциемический криз. У больного с показателями кальция в плазме крови выше 4 ммоль/л резко нарастают слабость, сонливость, обезвоживание, лихорадка, а затем развивается коматозное состояние.
↑ Лечение гиперпаратиреоза
Клинические рекомендации по лечению патологии зависят от причин развития гиперпаратиреоза (первичный, вторичный или третичный), наличия определенных симптомов и степени тяжести заболевания. Программа лечения гиперпаратиреоза включает:
- консервативную терапию (лечение медикаментами);
- аппаратное лечение при ХПН (гемодиализ);
- оперативное вмешательство.
При гиперпаратиреозе лечение препаратами предусматривает назначение:
- кальцимиметиков, которые оказывают влияние на кальциевые рецепторы, чем способствуют снижению выработки паратгормона (Цинакалцет);
- бифосфонатов, которые замедляют вымывание кальция из костей (Зомета, Бондронат);
- метаболитов витамина D, которые стимулируют отложение кальция в костях (Альфакальцидол, Кальцитриол);
- препаратов фтора для укрепления костей (Кореберон);
- регенеративных препаратов (Остеохин).
Программа лечения гиперпаратиреоза у женщин в климаксе дополняется женскими половыми гормонами для уменьшения признаков остеопороза.
Внимание! В составе комплексной терапии аденомы паращитовидной железы может использоваться лечение народными средствами и гомеопатическое лечение. При этом самолечение недопустимо! Лечение должно проводиться исключительно под врачебным контролем.. Хирургическое лечение показано при первичном гиперпаратиреозе, прогрессировании заболевания на фоне консервативной терапии и мучительном кожном зуде
При узловой аденоме паращитовидной железы операция предусматривает удаление опухоли. Операции по удалению паращитовидных желез проводятся при диффузном поражении паращитовидных желез
Хирургическое лечение показано при первичном гиперпаратиреозе, прогрессировании заболевания на фоне консервативной терапии и мучительном кожном зуде. При узловой аденоме паращитовидной железы операция предусматривает удаление опухоли. Операции по удалению паращитовидных желез проводятся при диффузном поражении паращитовидных желез.
При запущенной аденоме паращитовидной железы последствия для здоровья и жизни больного могут быть крайне неблагоприятными – вплоть до смертельного исхода. При своевременной постановке диагноза «гиперпаратиреоз», прогноз для жизни больного улучшается, особенно после оперативного вмешательства.
Важно! Чтобы избежать опасных для здоровья и жизни последствий, при появлении первых признаков патологии следует сразу обратиться за консультацией к врачу-эндокринологу.
Лечение
Когда установлена форма патологии, её лечение будет зависеть от полученных при диагностике данных. Для купирования гиперкальциемического криза пациента помещают в реанимационное отделение и проводят форсированный диурез. Также показано проведение гемодиализа и других экстренных мер.
Лечение гиперпаратиреоза преимущественно осуществляется хирургическим способом. Хирургическое лечение заключается в удалении опухоли на железе, или удалении лишней (разросшейся) ткани. Вторичная форма может лечиться медикаментозно – с этой целью назначают препараты витамина D. Если же консервативное лечение не даёт эффекта, показана субтотальная паратиреоидэктомия.
Что это такое?
Гиперпаратиреоз – это эндокринное заболевание, при котором увеличивается продукция паратгормона (основного гормона паращитовидных желез).
Последний (ПТГ) регулирует величину кальция в крови, обеспечивая его нормальные значения. При снижении кальция происходит усиление выработки паратгормона в паращитовидных железах, при избытке кальция, соответственно, образование этого гормона тормозится.
В норме паратгормон является важным регулятором обновления костной ткани. Под его влиянием кальций из кости переходит в кровь, что приводит к стимуляции нормального костеобразования. Также он задерживает выделение кальция через почки, а выведение фосфора, наоборот, увеличивается.
При коротком импульсном воздействии на кость паратгормон будет стимулировать костеобразование, а при длительном и непрерывном – разрушение кости. В основном нарушение работы паращитовидных желез наблюдается у взрослых.
Гиперпаратиреоз у детей формируется довольно редко, он может возникнуть у ребенка, если в семье были случаи этого заболевания. У новорожденных возможно выявление временного гиперпаратиреоза, если во время беременности у матери было снижение выработки паратгормона. Проявления и причины гиперпаратиреоза идентичны таковым у взрослых.
Симптомы гиперпаратиреоза
В некоторых случаях данная эндокринопатия протекает без каких-либо клинических проявлений, и выявляется совершенно случайно в ходе лабораторной диагностики.
Ранние симптомы гиперпаратиреоза:
- слабость мышц;
- высокая утомляемость даже при незначительной физической нагрузке;
- проблемы при ходьбе («переваливающаяся» походка);
- эмоциональная нестабильность;
- немотивированное чувство тревоги;
- депрессия;
- ухудшение способности к запоминанию.
Обратите внимание: на фоне продолжительного течения патологии кожные покровы пациента приобретают землисто-серый оттенок. У больных пожилого и старческого возраста не исключено развитие тяжелых расстройств психики
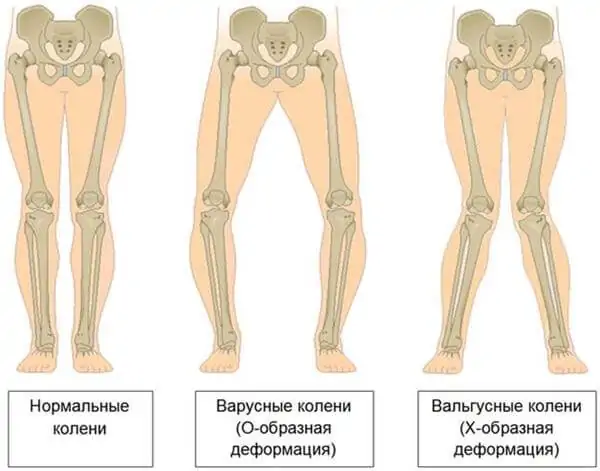
Достаточно часто у пациентов параллельно развиваются мочекаменная и язвенная болезнь, а также остеопороз, сопровождающийся, в частности, искривлением трубчатых костей нижних конечностей. При запущенном гиперпаратиреозе патологические переломы могут возникать при обычных движениях. Поражение костной ткани челюстей приводит к патологической подвижности и потере здоровых зубов. Больные нередко предъявляют жалобы на боли в разных костях и позвоночном столбе. Переломы не сопровождаются интенсивным болевым синдромом, но очень долго срастаются; довольно часто при этом формируются т. н. ложные суставы. В области суставов конечностей образуются отложения-кальцинаты. В ходе обследования в области шеи обычно пальпируется образование значительных размеров – аденома паращитовидной железы.
Обратите внимание: патология нередко сопровождается различными деформациями скелета. Могут диагностироваться плоскостопие, искривление позвоночника и уменьшение роста
Клинические проявления висцеропатической формы неспецифичны, и нарастают постепенно.
Частые симптомы:
- тошнота;
- гастралгия (боли в области желудка);
- снижение аппетита;
- рвота;
- повышенное газообразование в кишечнике;
- быстрое и значительное снижение веса.
 В ходе обследования у больных выявляются холецистит, панкреатит и пептические язвы.
В ходе обследования у больных выявляются холецистит, панкреатит и пептические язвы.
Пациенты предъявляют жалобы на постоянную мучительную жажду. Суточный диурез заметно возрастает, а в ходе лабораторных исследований выявляется снижение плотности мочи. Для поздних стадий гиперпаратиреоза характерны нефрокальциноз и почечная недостаточность, сопровождающаяся отравлением организма токсинами (уремией).
Отложения кальция в стенках кровеносных сосудов приводят к снижению их эластичности и склерозированию. Как следствие, снижается трофика тканей. Поражение сосудов сердца нередко становится причиной приступов стенокардии.
Соли кальция могут откладываться в роговице и конъюнктиве. Признаком данного процесса является т. н. «синдром красного глаза» (покраснение склеры с появлением кровоизлияний).
Гиперкальциемический криз рассматривается как одно из наиболее тяжелых осложнений патологии паращитовидных желез. Он представляет серьезную угрозу для жизни больного.
Факторы риска развития криза:
- длительное пребывание на постельном режиме;
- бесконтрольный прием препаратов кальция;
- гипервитаминоз по витамину D.
Осложнение также может быть обусловлено длительным приемом тиазидных диуретиков, которые уменьшают выведение кальция с мочой.
Для гиперкальциемического криза характерно резкое начало с обострением всех ранее проявлявшихся симптомов.
Важно: летальность при кризе составляет более 30%!
Признаки острого состояния:
- гипертермия (39 -40°С);
- рвота;
- интенсивный болевой синдром с локализацией в эпигастральной области;
- сонливость;
- выраженная слабость;
- дегидратация (обезвоживание);
- спутанное сознание;
- кома.
Наиболее серьезными проблемами в данной ситуации становятся миопатия диафрагмы и межреберных мышц, кровотечения, тромбозы и возможный отек легких. Нередко развивается перфорация имеющихся язв желудка и двенадцатиперстной кишки.
Обратите внимание: криз возникает при повышении уровня кальция в крови до 3,5-5 ммоль/л (верхняя граница нормы – 2,5 ммоль/л)
Стандартное лечение гиперпаратиреоза
Гиперпаратиреоз обычно обнаруживается посредством обычного анализа крови, который может указывать на то, что у вас повышенный уровень кальция в крови. Общеизвестно, что диагноз может быть сделан еще до того, как у женщины появятся какие-либо заметные симптомы.
К другим тестам, которые могут быть использованы для подтверждения диагноза гиперпаратиреоза, относятся:
- Тест на минеральную плотность кости для измерения уровней кальция и других минералов в костях.
- Анализ мочи, чтобы определить, сколько кальция выделяется в вашей моче.
- Ультразвуковое исследование, чтобы посмотреть на ткань вокруг паращитовидных желез
- УЗИ почек, чтобы проверить аномалии.
- Компьютерная томография с внутривенным контрастированием.
- Радионуклидная диагностика, посредством которой производится оценка функциональной активности образований паращитовидных желез.
Как традиционно лечат гиперпаратиреоз у женщин? Если существует лишь небольшой риск осложнений, таких как низкая плотность костной ткани или камни в почках, лечение обычно не производят. Когда это заболевание требует лечения, обычно это делают следующим образом:
- Хирургия для удаления пораженной паращитовидной железы (паратиреоидэктомия) (). Хирургия – наиболее распространенный метод лечения первичного гиперпаратиреоза. Цель этой операции – удалить любую аномальную ткань в паращитовидной железе, которая влияет на выработку гормонов. Хирургия гиперпаратиреоза обычно эффективна, так как решает проблему примерно в 90-95% случаев ().
- Прием кальцимиметиков, таких, как Цинакалцет, которые заставляют паращитовидные железы выделять меньше паратиреоидного гормона, имитируя действие кальция ().
- Заместительная гормональная терапия, которая может помочь костям удерживать кальций.
- Прием бисфосфонатов, которые помогают остановить потерю кальция в костях и снизить риск переломов.
Когда считается уровень паратиреоидного гормона (ПТГ) высоким? Нормальный/средний уровень ПТГ составляет от 10 до 65 пг/мл. Гиперпаратиреоз можно диагностировать или подозревать, когда уровни ПТГ выше этого нормального диапазона. Однако, как правило, необходимы другие тесты для подтверждения гиперпаратиреоза, а не только одно это значение ().
Профилактика гиперпаратиреоза
После операции назначают обезболивающие лекарства, для того чтобы избежать пневмонии. Также может возникнуть тетания, серьезное осложнение. Образоваться оно может на протяжение 24 часов после хирургического вмешательства или на протяжение нескольких дней и месяцев.
Во время гипокальциемии назначают витамин D. Лечение после операции непосредственно зависит от того, какой характер носит заболевание.
Больным после перенесения операции, необходимо пройти наблюдение в диспансере. Проводить периодические обследование и непосредственно делать рентгенологическое исследование. После операции, когда больные приходят в себя, нормализуются биохимические показатели, но остается деформация, где были переломы.
Если гиперпаратиреоз был вторичным или третичным, то лечение предстоит не легкое. Пересадка почек способна продлить жизнь у заболевших на десять лет и более.
Эффективным методом в лечении является применение витамина D.
Если заболевание имело острую форму, то трудоспособность у больных может резко снизиться или вовсе быть потеряна. А при удалении паратиромы, период восстановления может проходить от шести до двенадцати месяцев. Реабилитационный период из-за изменения, которые произошли в почках или костной ткани, может быть увеличен до трех лет.
Одним из самых хороших способов профилактики заболевания может быть санаторное лечение. В санатории можно пройти лечение с применением грязей, минеральных вод. Также при санаторном лечении всегда имеются квалифицированные специалисты и новейшее оборудование.
Если правильно соблюдать все предписания врача, то лечение будет эффективным. В течение нескольких дней или месяцев можно почувствовать себя значительно лучше после перенесенного заболевание или после хирургического вмешательства. Необходимо также соблюдать назначенную врачом диету, регулярно проходить обследование и сдавать необходимы анализы, для того чтобы определить картину выздоровления. Не стоит подвергать организм сильным нагрузкам, только если они необходимы в ходе лечения. Все изменения, которые происходят в результате лечения, необходимо контролировать и консультироваться с лечащим врачом.
Если назначена диета, необходимо ее соблюдать, так как это в значительной части способствует выздоровлению. Результаты должны быть положительными если все предписания будут соблюдаться вовремя. От правильного лечения зависит скорейшее выздоровление и возвращение к нормальной жизни.
Гиперпаратиреоз – хроническая патология околощитовидных желез, прогрессирующая вследствие возникновения опухолей или усиленного разрастания их тканей. Патология характеризуется повышенным продуцированием паратгормона, влияющего на кальциевый обмен. Избыточное его содержание в крови становится причиной того, что из костей вымывается кальций, а это, в свою очередь, приводит к тяжёлым осложнениям.
Среди всех эндокринных болезней, гиперпаратиреоз занимает 3 место – чаще, чем это заболевание, встречается только и . Болеют патологией женщины чаще, чем мужчины в несколько раз (особенно женщины в возрасте за 45 лет). Иногда встречается гиперпаратиреоз у детей – вследствие врождённой патологии околощитовидных желез.
Лечение гиперпаратиреоза — операция или лекарства?
Современное лечение гиперпаратиреоза зависит от интенсивности симптомов болезни, выраженности биохимических изменений крови и формы болезни. При первичном и третичном гиперпаратиреозе однозначно применяется хирургическое вмешательство — удаление гиперплазированных или аденоматозных участков паращитовидных желез. Операция паратиреоидэктомия в большинстве случаев проводится эндоскопическим доступом (через проколы), однако требует от хирурга достаточного опыта в проведении подобных вмешательств.
Также показаниями к хирургическому иссечению паращитовидных желез при гиперпаратиреозе являются:
- хоть один случай гиперкальциемического криза;
- ионизированный кальций в крови выше 3,0 ммоль/л;
- прогрессирующая почечная недостаточность — клиренс креатинина ниже возрастных показателей на треть;
- увеличение суточной нормы кальция, выводимого с мочой, в 2-3 раза (более 400 мг/сут);
- тяжелая стадия остеопороза — критерий Т выше 2,5.
Консервативное лечение целесообразно лишь при легких формах гиперпаратиреозе (например, у женщин в менопаузе) и при наличии хронической почечной недостаточности (противопоказание к радикальной хирургии). Незначительный вторичный гиперпаратиреоз, спровоцированный недостатком кальция и вит. Д, соответственно, корректируется курсом препаратов вит. Д в больших дозах и кальция.
Комплексно, индивидуально дозированно используют глюкокортикостероиды (Преднизолон), кальцимиметики (Мимпара, Кальцитонин), Бифосфонаты (памидроновая кислота, Золедро-Денк, Клодронат), форсированный диуерз (в/в вливания физраствора в комбинации с диуретиками Фуросемид, Тораземид).
Прогноз
Состояние пациента напрямую зависит от выраженности изменений крови и симптомов гиперпаратиреоза, своевременности обращения за медицинской помощью. В 98% случаев оперативное вмешательство гарантирует полное выздоровление. Ввиду искривления костей и сформировавшихся постпереломных суставов значительно снижается качество жизни, некоторым пациентам грозит инвалидность.
При гиперпаратиреозе симптомы и лечение у женщин тесно связаны между собой.
Ведь существует несколько вариантов течения недуга, в соответствии с которым и проводится выбор необходимой терапевтической схемы.
В зависимости от того, что послужило причиной возникновения недуга, различают 3 основные формы заболевания — первичная, вторичная и третичная.
Первичный гиперпаратиреоз
развивается в связи с возникновением опухолей различной этиологии на паращитовидной железе и разрастанием ткани (гиперплазия).
Чаще всего данное состояние является следствием аденомы. При этом наблюдается быстрое нарушение обменных процессов в костях, что связано с активным выведением из организма человека фосфатов и ускоренным всасыванием кальция в желудочно-кишечном тракте.
Вместе с этим кальций не усваивается в костях, а выходит в кровь, вследствие чего происходит намного быстрее, чем ее образование, что проявляется в форме истончения костей, развития остеопороза и остеодистрофии.
Первичный гиперпаратиреоз зачастую приводит к повреждению почечных канальцев и образованию конкрементов в лоханках. Нарушается функционирование мочевыводящей системы.
- уровень кальция в крови более 3 ммоль/л;
- гиперкальциемический криз в анамнезе;
- нарушение работы почек, образование камней в лоханках, выделение кальция с мочой;
- остеопороз костей.
После хирургического удаления опухоли обязательно делают гистологическое исследование образца с целью идентификации его доброкачественности. Если обнаружен рак, пациент должен пройти лучевую терапию, чтобы не допустить его рецидива.
При наличии противопоказаний к операции гиперпаратиреоидизм лечится с помощью препаратов, снижающих уровень кальция в крови.
Для этого используют внутривенное капельное введение изотонического раствора с дальнейшим применением мочегонных препаратов.
Показано обильное питье. В некоторых случаях целесообразным является использование бифосфонатов и глюкокортикоидов.
↑ Гиперпаратиреоз у женщин и детей
Сегодня первичный гиперпаратиреоз считается одной из самых распространенных эндокринопатологий. Она стоит на третьем месте после сахарного диабета, а также заболеваний щитовидной железы. По статистике, среди взрослого населения первичным гиперпаратиреозом страдает примерно один человек из сотни. Риск возникновения такого заболевания составляет более 2% в возрасте, превышающем 55 лет.
Данное заболевание наблюдается преимущественно у женщин. У них это происходит чаще примерно в 2-3 раза, чем у мужчин. Нередко гиперпаратиреозом страдают женщины в возрасте от 25-ти до 50-ти лет.
Когда количество кальция в костном скелете растет, то начинает развиваться гиперкальциемия. В большинстве случаев она встречается у женщин в возрасте 40 лет и более. А также тогда, когда наступает климакс.
Когда мы говорим про такое заболевание, как гиперпаратиреоз симптомы у женщин проявляются ярко. Женщины жалуются на вялость и слабость, плохое настроение и аппетит, тошноту. Они ощущают боль в костях и в суставах. Также симптомом является выпадение волос.
ВАЖНО! Боли могут быть не только в суставах и костях, но и в мышцах. Эту боль можно объяснить тем, что нервно-мышечная система не может стабильно работать
Ведь в организме высокая концентрация кальция.
Когда боли в нижних конечностях, то ходить становится тяжело. Тогда трудно шагать по ступенькам и даже вставать со стула. Из-за того, что суставы разболтаны, появляется плоскостопие, утиная походка.
Возможно развитие несахарного диабета, выпадение здоровых зубов. У больного большие потери веса. Ведь у него плохой аппетит. Появляется полиурия. За первые месяцы болезни можно потерять 10-15 кг. Кожа не только на лице, но и по всему телу становится сухой. У нее землистый цвет. Получает развитие анемия.
У женщин под воздействием паратгормона развивается остеопороз. Для этого заболевания характерен стремительный выход из костей фосфора и кальция. А кость начинает рассасываться. При диффузном остеопорозе снижается плотность всех костных тканей. При ограниченном остеопорозе кость разрушается в определенном участке.
Очень часто страдают те кости скелета, которые испытывают большие нагрузки. То есть кости таза, позвоночника, бедер, а также грудной клетки. Если они деформируются, то появляется горб, получает развитие кифосколиоз и сколиоз.
Первичный гиперпаратиреоз у детей встречается редко. Особенно в возрасте до десяти лет. По статистике, девочки болеют несколько чаще по сравнению с мальчиками. Как и у взрослых, чаще всего гиперпаратиреоз у детей появляется из-за одиночной доброкачественной опухоли. То есть из-за аденомы паращитовидной железы. Намного реже встречается гиперплазия желез.
ВАЖНО! У новорожденных может быть наследственный гиперпаратиреоз. Он вызван генетическим дефектом рецепторов клеток паращитовидной железы к кальцию.. Механизм того, как развивается данная патология, очень напоминает механизм развития вторичного гиперпаратиреоза
Ведь паращитовидные железы подвергаются рабочей гиперплазии, из-за того, что дефектные рецепторы регистрируют снижение уровня кальция
Механизм того, как развивается данная патология, очень напоминает механизм развития вторичного гиперпаратиреоза. Ведь паращитовидные железы подвергаются рабочей гиперплазии, из-за того, что дефектные рецепторы регистрируют снижение уровня кальция.
Есть две формы такого наследственного заболевания:
- Тяжелая гомозиготная. В этом случае патологические гены ребенок получает от отца и матери.
- Более доброкачественная – гетерозиготная. В этом случае влияние патологического гена в некоторой степени уравновешивается нормальным геном.
В большинстве случаев вторичный гиперпаратиреоз у детей так же, как и у взрослых, возникает из-за тяжелой почечной недостаточности или синдрома мальабсорбции. У детей младшего возраста вторичный тип болезни часто получает развитие, когда он болеет рахитом и рахитоподобными заболеваниями.
Гиперпаратиреоз в раннем возрасте вызывает сдерживает физическое и психическое развитие. Лечение у детей такое же, как и у взрослых.