Саркома юинга фото
Содержание:
Причины
Точная причина саркомы Юинга неизвестна, и основной тип клеток не был идентифицирован. Считается, что большинство случаев происходит случайно, без какой-либо конкретной причины (спорадически).
Хромосомные (цитогенетические) исследования показали, что клетки саркомы Юинга часто характеризуются аномальным изменением их генетического состава, известного как реципрокная транслокация. Взаимная транслокация означает, что кусочки двух отдельных хромосом разрываются и «меняются местами». Хромосомы, которые присутствуют в ядре клеток человека, несут генетическую информацию каждого человека. Пары человеческих хромосом пронумерованы от 1 до 22, и дополнительная 23-я пара половых хромосом включают одну Х и одну Y-хромосому у мужчин и две Х-хромосомы у женщин. Каждая хромосома имеет короткое плечо, обозначенное «p», и длинное плечо, обозначенное «q». Хромосомы далее подразделяются на множество пронумерованных полос.
При саркоме Юинга участками хромосомы являются длинные плечи (q) хромосомы 11 и 22 (11q24-22q12). Эти кусочки разрываются и меняются местами. В большинстве случаев это приводит к ненормальному слиянию двух генов, обычно генов EWS и FLI. Гены обычно продуцируют (кодируют) белки, которые выполняют несколько функций в организме. Аномальное слияние генов EWS и FLI приводит к гену «слияния», который продуцирует аномальный белковый продукт. Исследователи полагают, что этот патологический белок может способствовать или влиять на развитие саркомы Юинга, хотя в настоящее время точные функции или влияние этого белка до конца не изучены.
Причина, по которой происходит хромосомная транслокация между хромосомами 11 и 22, также неизвестна. Однако, по некоторым оценкам, более 85 процентов опухолей в семействе опухолей Юинга имеют эту транслокацию. Реже ген EWS может сливаться с другим геном, отличным от гена FLI; это часто гены из того же семейства, что и FLI1, чаще всего с участием гена ERG.
В очень редких случаях саркома Юинга может развиться как второе злокачественное новообразование, что означает, что расстройство развивается как позднее осложнение более раннего лечения другой формы рака.
Как лечить саркому Юинга
Эта болезнь очень плохо поддается диагностике на начальных стадиях. Обычно, когда поставлен диагноз, опухоль уже дала метастазы. Но при своевременном лечении можно полностью устранить патологический очаг, предотвратить метастазы, а также исключить возможность рецидивов. Но чаще всего прогноз для пациентов неблагоприятный. Полное излечение возможно только на начальной стадии заболевания. Кроме того, эффективность терапии зависит от места локализации опухоли. Хуже всего, если метастазы распространились в костном мозге.
Самым радикальным и эффективным методом лечения этой опухоли является хирургическое удаление. Но операция показана не всегда. Поэтому более распространено консервативное лечение заболевания: химиотерапия или облучение. Прогноз излечения и выживаемость больных зависят, прежде всего, от его своевременности. Чем раньше пациент обратится в медицинское учреждение, тем быстрее можно облегчить его состояние. Терапия опухоли обязательно должна проводиться в специализированной клинике, где назначат комплексное лечение, включающее несколько методик.
 Во многих случаях только оперативное лечение может спасти жизнь пациенту
Во многих случаях только оперативное лечение может спасти жизнь пациенту
Хирургическое удаление опухоли
Это самый эффективный метод терапии заболевания. В зависимости от того, насколько распространилась опухоль и ее метастазы, в процессе операции могут быть вырезаны не только пораженные места. Часто удаляются тазовые или бедренные кости, ребра, другие части скелета, окружающие мягкие ткани. На место удаленных костей ставятся эндопротезы.
Но врачи стараются не доводить до такого радикального лечения. Сначала используются другие, менее травматичные способы. Например, практикуется частичная резекция опухоли. Это позволяет повысить эффективность химиотерапии и шансы на выздоровление.
Лучевая терапия
Используют для лечения высокие дозы облучения – 4000-5000 Р. Воздействие производится на первичный очаг новообразования, а если метастазы распространились в легочную ткань, то на легкие. Побочными действиями такого лечения могут стать головные боли, ограничение в движении суставов, у детей – это замедление роста костей и нарушение умственной деятельности. Но, несмотря на это, радиотерапия сейчас является самым эффективным и безопасным методом лечения заболевания.
Химиотерапия при саркоме Юинга
Такое лечение эффективно потому, что лекарственные препараты способны уничтожить даже мельчайшие метастазы, которые не поддаются диагностике. Самыми распространенными лекарствами для химиотерапии являются «Циклофосфан», «Адриамицин», «Винкристин», «Ифосфамид», «Вепезид». Их назначают чаще всего внутривенно, месячными курсами с небольшими – в 2-3 недели — перерывами. Такое лечение продолжается обычно 10-12 месяцев. Часто различные препараты комбинируют между собой. Химиотерапия применяется на начальных стадиях, а также перед и после оперативным вмешательством.
А еще советуем прочитать:Распространенные болезни суставов ног
Применение таких препаратов имеет много побочных эффектов. Хотя современные лекарства переносятся значительно легче, но все равно часто наблюдаются:
- тошнота, рвота;
- потеря волос;
- снижение иммунитета;
- бесплодие;
- токсическое поражение сердечно-сосудистой системы.
При наличии больших метастаз в костном мозге прогноз заболевания самый неблагоприятный – выживаемость пациентов составляет только 25%. Поэтому используются повышенные дозы химиопрепаратов, сочетаемые с пересадкой стволовых клеток.
 Успех выздоровления зависит не только от правильного лечения, но и от психологического настроя самого пациента
Успех выздоровления зависит не только от правильного лечения, но и от психологического настроя самого пациента
Диагностика
Рентгенография в травматологии при саркоме позволяет врачу увидеть, что кортикальный слой кости имеет нечеткие очертания, кортикальная пластинка расслоена, имеет волокнистую структуру. При вовлечении в патологический процесс надкостницы на рентгеновском снимке будут видны маленькие образования в виде иголочек и пластин. Также на снимке различается изменение в мягких тканях и их увеличение по сравнению с первичным костным образованием.
Сама опухоль имеет однородную структуру, в ней присутствуют хрящевые включения, на раннем этапе развития нет кальциноза или патологических костных наростов. При выявлении характерных рентгенологических проявлений онкологии диагностика саркомы продолжается в онкологическом диспансере. Онколог определяет, является ли кость первичным местом локализации опухоли, а также выявляет наличие или отсутствие метастазов.
Всех больных, у которых есть подозрение на саркому, обследуют самым тщательным образом. Исследованиям подлежат кости, мягкие ткани, кровь, разные органы и системы организма. Магнитно-резонансная или компьютерная томография позволяет выявить наличие метастатических клеток саркомы даже в отдаленных от первичной области локализации частях тела.
Пациентам проводится рентгенография грудной клетки, так как метастазы при саркоме Юинга часто распространяются на легкие. Для обнаружения метастазов в других костях, в органах и костном мозге проводится ультразвуковое исследование, иногда с применением контрастного вещества, позитронно-эмиссионная томография и остеосцинтиграфия.
Так как данный онкологический процесс может поражать и костный мозг, докторами из крыльев подвздошной кости берется костный мозг и делается билатеральная трепанобиопсия. Для определения характера патологического процесса, проводится иммуногистохимическое и молекулярно-генетическое исследование. Выявление метастазов происходит благодаря цепной реакции, а сама постановка точного и окончательного диагноза происходит на основании флуоресцентной гибридизации и остальных исследований.
При использовании стандартных методов диагностики диагноз установить бывает сложно. Однако первые подозрения на злокачественную опухоль появляются на этапе анализа результатов рентгенологического исследования. В таком случае пациента направляют к онкологу, который назначает:
- КТ и МРТ. Эти методы помогают обнаружить метастазы и оценить состояние костного мозга. Кроме того, с их помощью определяют степень разрушения мягких тканей, размеры и расположение костной саркомы.
- Биопсию. Из пораженного участка кости или мягких тканей забирают образец, который отправляется на гистологическое и иммуногистохимическое исследование. Данные методы необходимы для уточнения стадии и характера новообразования.
- Рентгенографию органов грудной клетки. Используется для обнаружения метастазов в легких.
- Билатеральную трепанобиопсию. Исследование костного мозга этим методом помогает определить локальное или отдаленное его поражение.
- Лабораторные анализы. При оценке состава крови учитывают количество лейкоцитов и концентрацию лактатдегидрогеназы. Повышение последней свидетельствует о крайне агрессивном характере опухоли.
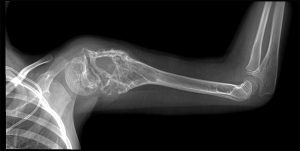 Проявление симптомов являются показателями для проведения диагностирования, например, рентген, который покажет наличие опухоли.
Проявление симптомов являются показателями для проведения диагностирования, например, рентген, который покажет наличие опухоли.
Симптомы и стадии саркомы Юинга
Основным проявлением саркомы Юинга является появление боли в костях. Поначалу болевые ощущения могут быть несильными и носить непостоянный характер. С развитием болезни боли становятся интенсивными, причем усиление болевых ощущений чаще всего наблюдается в ночное время либо при движении пораженной конечности.
При ощупывании пораженного места боли усиливаются, причем снять синдром не под силу обезболивающим препаратам.

Главный симптомы Саркомы Юинга – непроходящая боль в костях
Постепенно процесс охватывает мягкие ткани, развивается сильная отечность и гиперемия мягких тканей – появляются уплотнения, болезненные и горячие на ощупь. Возникают симптомы интоксикации: слабость, тошнота, повышение температуры, отсутствие аппетита, увеличение лимфатических узлов.
Внешние признаки нарастают – опухоль становится все больше, кожные покровы в месте новообразований становятся багрового либо синюшного оттенка, сильно выделяются вены.
Такое развитие заболевания позволяет определить основные симптомы саркомы Юинга:
- Боли в костях – нарастают со временем, проявляются часто в ночное время, ограничивают движение.
- Симптомы интоксикации (потеря аппетита, повышение температуры, слабость, анемия) – могут проявляться в самом начале заболевания, но такие проявления встречаются во многих заболеваниях, что значительно усложняет диагностику.
- Местные изменения в тканях – боли при пальпации, отечность и покраснения, повышение местной температуры, деформация кости.
Симптомы заболевания могут иметь свои отличия в зависимости от локализации патологического процесса:
- В легких и грудной клетке – возникает затрудненное дыхание, кровохарканье.
- В тазобедренной кости – нарушение функций кишечника, недержание мочи, паралич нижних конечностей.
- В костях ног (например, саркома правой подвздошной кости) – нарушение походки, хромота.
Развитие патологического процесса проходит в 4 стадии:
- На поверхности кости появляется небольшое новообразование.
- Патология глубоко поражает костную ткань.
- Метастазы распространяются в мягкие ткани и близлежащие органы.
- Метастазированием задеты отдаленные от очага заболевания органы и участки тела.
Саркома Юинга – самая малоизученная агрессивная онкология
Чаще всего метастазы распространяются через кровь, но могут распространяться и с лимфотоком, что всегда свидетельствует о тяжелом течении патологии и крайне неблагоприятном прогнозе. Реже метастазирование распространяется по средостению либо забрюшинному пространству.
Опухолевые новообразования чаще всего дают метастазы в следующие отделы:
- Костный мозг;
- Легкие;
- Костную ткань.
По мере развития патологии и распространения метастазов возникает саркома Юинга мягких тканей. Очаги онкологии возникают в отдельных органах, серозных оболочках, лимфоузлах.
Течение болезни Саркома Юинга
При гистологическом исследовании саркома Юинга и все опухоли семейства PNET представляются в виде бесструктурных агрегатов мелких опухолевых клеток, разделенных фиброзными прослойками. Клетки имеют правильную форму, содержат округлые или овальные ядра. Заключенная в клеточных ядрах дисперсия хроматина имеет характерный «зеркальный» вид. В некоторых ядрах видны фигуры митоза.
Патоморфологические особенности саркомы Юинга и PNET, выявляемые при гистологическом исследовании, являются недостаточными для установления окончательного диагноза. Наибольшие сложности возникают при проведении дифференциального диагноза с другими мелкоклеточными злокачественными опухолями детей (нейробластомой, рабдомиосаркомой, неходжкинской лимфомой и др.). У подростков и взрослых сходная патоморфологическая картина характерна для некоторых мягкотканных сарком, таких как рабдомиосаркома, синовиальная саркома, лейомиосаркома.
Поскольку эти опухоли, несмотря на различный гистогенез, лишены специфических морфологических признаков, позволяющих установить точный диагноз, то для дифференциальной диагностики необходимо проведение ряда дополнительных исследований, к которым относятся световая (электронная) микроскопия, иммуногистохимический и цитогенетический анализ (FISH и PCR). Ранее предпринимались попытки использования гистохимических методов исследования (реакции на липиды, коллаген, гликоген и др.). Так, гликоген может быть определен практически в 90% случаев саркомы Юинга путем использования Шифф-реакции. К сожалению, специфичность этих методик оказалась недостаточной.
Как уже упоминалось выше, все PNET, в отличие от саркомы Юинга, характеризуются наличием отчетливой нейроэктодермальной дифференцировки.
Иммуногистохимическое (с помощью моно- и поликлональных антител) исследование опухолевой ткани позволяет в этом случае выявить экспрессию синаптофизина и нейронспецифической энолазы. В педиатрической практике весьма важным является проведение дифференциального диагноза PNET и нейробластомы. В обоих случаях определяется положительная реакция на нейронспецифическую энолазу, однако для нейробластомы характерно повышение уровня катехоламинов.
При световой микроскопии примитивные нейроэктодермальные опухоли демонстрируют формирование псевдорозеток Homer-Wright, что также отличает их от саркомы Юинга.
Несмотря на различия в нейроэктодермальной дифференцировке, клетки саркомы Юинга и PNET одинаково часто экспрессируют на своих мембранах продукт онкогена MIC-2, известный как гликопротеин р30/32 или СD 99. Выявление его экспрессии иммуногистохимическим методом служит убедительным подтверждением клинико-рентгенологического диагноза саркомы Юинга.
Проводимое в последние годы активное и целенаправленное изучение саркомы Юинга и PNET позволило выявить множество опухолеспецифических генетических повреждений, являющихся промоторами неконтролируемой клональной пролиферации. Разнообразные дефекты генома обусловливают клиническую гетерогенность злокачественных новообразований изучаемой группы и являются значимыми прогностическими факторами. Быстрая идентификация этих нарушений осуществляется с помощью флуоресцентной in situ гибридизации (FISH), одного из новейших методов молекулярно-генетического анализа, позволяющего выявлять амплификацию генов.
Практически 95% клеток саркомы Юинга и PNET имеют характерные изменения хромосом в виде транслокаций между EWS-геном на хромосоме 22 и FLI1-геном на хромосоме 11. Хромосомные транслокации активируют транскрипцию, приводящую к синтезу химерной РНК и нарушению регулирования роста и дифференцировки клеток.
Менее часто регистрируемыми цитогенетическими аномалиями у больных саркомой Юинга и PNET являются трисомия хромосом 8 и 12, транслокация между хромосомами 1 и 16, а также делеция короткого плеча хромосомы 1. Частота и клиническая значимость этих повреждений генетического аппарата требует дальнейшего углубленного изучения.
Результаты ряда молекулярно-генетических исследований позволяют предположить, что одним из ключевых моментов туморогенеза является повреждение гена, кодирующего синтез рецептора трансформирующего фактора роста-β II типа (TGF-β), который относится к белкам-супрессорам.
Помимо FISH, для идентификации генетических дефектов успешно применяется методика полимеразной цепной реакции (PCR), характеризующаяся уникально высокой чувствительностью, в том числе при необходимости исследования минимальных объемов опухолевой ткани (например, образца крови или костного мозга).
Причины развития
Как и у всех онкологических заболеваний, у саркомы Юинга есть разные стадии развития. На разных стадиях опухоль поражает разные слои определенной области:
- При первой стадии на поверхности кости возникает небольшое новообразование, не выдающее себя никакими признаками;
- Во время второй стадии онкологический процесс начинает проникать внутрь кости, появляется первая незначительная симптоматика заболевания;
- При третьей стадии в мягкие ткани, окружающие кость, а также в ближайшие органы начинается метастазирование, состояние больного резко ухудшается, симптомы становятся более интенсивными;
- Четвертая стадия протекает очень тяжело, так как метастазы расходятся по всему организму, поражая отдаленные органы и части тела.
Чем выше степень развития заболевания, тем сложнее лечение и меньше шанс на его хороший результат. Зачастую, при четвертой степени доктора уже не берутся лечить непосредственно от опухоли, поскольку терапия не даст никакого результата. Но и при диагностике на первой стадии нельзя со стопроцентной уверенностью говорить о точном излечении, поскольку на это влияет множество факторов.
Выделяют 2 степени остеосаркомы:
- Локализованную. Характеризуется наличием единственного опухолевого очага. Возможно поражение окружающих мягких тканей.
- Метастатическую. Развиваются подобные патологические процессы в результате распространения метастазов на другие органы.
При постановке точного диагноза онкологи пользуются расширенной классификацией, включающей следующие стадии:
- Наличие небольшого новообразования на поверхности кости.
- Распространение клеток опухоли вглубь тканей.
- Наличие метастазов в ближайших тканях.
- Появление отдаленных опухолевых очагов.
Первые 2 степени считаются локализованными. Саркому Юинга 4-й стадии относят к метастатическим формам заболевания.
На основании данных о распространении различают 2 стадии развития болезни:
- Локализованная, когда наличествует единственный очаг патологии, распространенный на соседние кости, суставы, сухожилия;
- Метастатическая, когда очаги могут возникать уже не только в костях, но и в других органах, лимфосистемах, легких, печени.
Опираясь на используемую онкологами расширенную версию классификации патологии, где присутствует 4 стадии, можно сказать, что первые две стадии относят к локализованным, а следующие две – метастатическим.
Близкие расстройства
Симптомы следующих расстройств могут быть похожи на симптомы саркомы Юинга. Сравнения могут быть полезны для дифференциальной диагностики:
- Остеосаркома — опухоль, поражающая кости. Это самая распространенная форма рака костей. Примерно 60 процентов случаев происходят у детей и подростков в течение второго десятилетия жизни. Остеосаркомы поражают мужчин вдвое чаще, чем женщин. Чаще всего поражаются кости — длинные кости рук и ног. Симптомы могут варьироваться в зависимости от места и степени заболевания. Боль, отек, нежность и в конечном итоге образование комка может произойти в пострадавшем районе. Общие симптомы могут включать жар, потерю веса, анемию и недостаток энергии. Остеосаркомы могут ослабить окружающую кость, что приводит к переломам. Остеосаркомы могут распространяться (метастазировать) в другие области тела. Точная причина остеосаркомы неизвестна.
-
Дополнительные опухоли также следует дифференцировать от саркомы Юинга, включая:
- хондросаркомы;
- остеохондромы;
- медуллобластомы;
- нейробластомы;
- рабдомиосаркомы;
- лимфомы костей.
- Остеомиелит — инфекция костей, обычно вызываемая бактериями. Остеомиелит может быть острым или хроническим. Расстройство обычно возникает в результате инфекции в одной части тела, которая транспортируется через кровоток к кости в отдаленном месте. Среди детей и подростков чаще всего поражаются длинные кости ног и рук. У взрослых остеомиелит чаще всего поражает позвонки позвоночника и/или бедро. Первоначально может быть несколько дней лихорадки и общее чувство плохого здоровья (недомогание). Остеомиелит может сопровождаться повышением температуры, глубокой локализованной болью в костях, ознобом, потливостью, отеком и болезненным или ограниченным движением близлежащих суставов. Кожа рядом с пораженной костью может быть красной (эритема), и может наблюдаться гной, разрушение окружающей ткани (некроз) и повреждение или деформация кости.
- Эозинофильная гранулема является подразделением редкого спектра расстройств, известных как гистиоцитоз из клеток Лангерганса (ГКЛ). ГКЛ характеризуется перепроизводством (пролиферацией) и накоплением определенного типа лейкоцитов (гистиоцитов) в различных тканях и органах организма. Они могут включать определенные отличительные гранулосодержащие клетки (клетки Лангерганса), участвующие в определенных иммунных реакциях, а также другие лейкоциты (например, моноциты, эозинофилы). У большинства людей с ГКЛ развиваются единичные или множественные поражения кости (эозинофильные гранулемы), вызванные ненормальным накоплением клеток Лангерганса и эозинофилов. В некоторых случаях эти поражения могут не сопровождаться какими-либо симптомами. Однако в большинстве случаев поражения связаны с болями в костях и отеком соседних тканей. Во многих случаях, также может произойти потеря кальция в костях (остеолиз). Чаще всего поражаются череп, позвоночник и длинные кости рук и ног. Также могут возникнуть вторичные осложнения, включая спонтанные переломы длинных костей или позвоночный коллапс и сдавление спинного мозга.
Локализация этого вида рака и особенности метастазирования
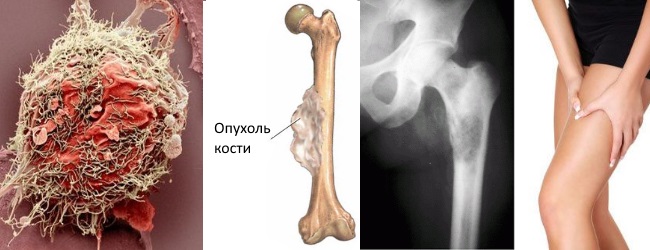
Заболевание имеет спорадический характер, хотя было установлено, что родственники больных, страдающих саркомой Юинга, имеют повышенный риск заболеваемости раком нейроэктодермальных слоев и злокачественных новообразований желудка. В редких случаях саркома были представлена как явление вторичной злокачественности — у ряда пациентов были найдены сопутствующие раковые патологии в желудке и кишечнике.
Общая ежегодная заболеваемость саркомой Юинга составляет примерно один случай на миллион в среднем по всему миру.
- Что касается возрастных проявлений, то в период от рождения до возраста 20 лет частота составляет 2,9 случаев на миллион населения.
- Примерно половина всех пациентов в возрасте 10-20 лет на момент постановки диагноза представляют саркому Юинга как второе, наиболее распространенное злокачественное образование в области костей у детей и подростков.
- Были случаи от рождения до 80 лет, хотя и очень редко.
Наличие этих опухолей у представителей белых рас в 9 раз выше, чем среди черных. Это открытие контрастирует с остеосаркомой, которая имеет относительно равное расовое распределение.
Заболеваемость саркомы Юинга у женщин составляет 2,6 случаев на миллион населения, по сравнению с показателем в 3,3 случаев среди мужчин.
Пик заболеваемости этим недугом приходится на конец подросткового периода. В целом, 27 % случаев происходит в течение первого десятилетия жизни, 64 % случаев приходится на вторую декаду и 9% случаев — на третью декаду.