Аппендицит
Содержание:
- Диагностика аппендицита
- Хроническое течение
- Последовательность проведения болевого синдрома по Ровзингу
- Причины возникновения аппендицита
- Ранний послеоперационный период
- Признаки Мондора, выявляемые при пальпации живота
- Профилактика аппендицита
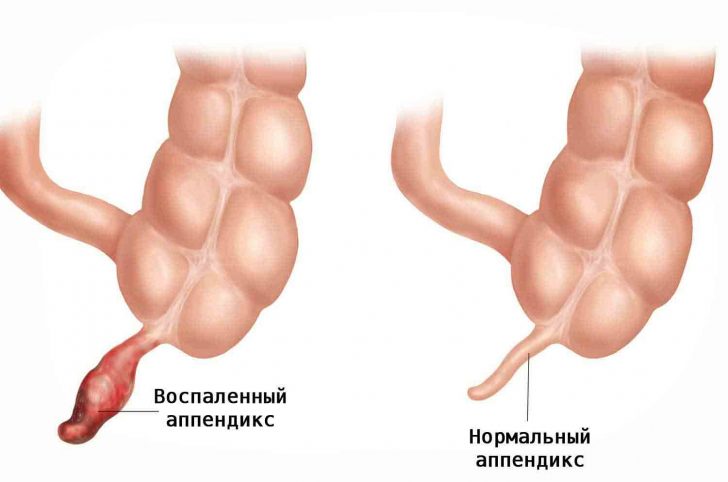
- Локализация воспаленного отростка
- Симптомы острого аппендицита
- Виды патологии в зависимости от сложности процесса
- Основы диагностики заболевания
Диагностика аппендицита
При подозрении на аппендицит назначается первичная диагностика. Она позволяет по симптомам в точности отделить воспаление аппендикса от других патологий, которые могут развиваться в ЖКТ. Для этого используется визуальный осмотр пациента, определение первых признаков в виде тошноты, рвоты. Также проводится пальпация для определения уровня боли. Если пациент болеет недугами желудочно-кишечного тракта, он обязательно должен сообщить об этом доктору во избежание постановки неправильного диагноза.
Первичный осмотр болеющего также позволяет заметить напряженный живот и другие факторы, являющиеся признаками старта острого процесса. Пациента следует госпитализировать в клинику и заняться дальнейшей диагностикой.
Что включает диагностика при подозрении на аппендицит
При признаках острой формы недуга следует детально изучить организм, человеку назначается ряд процедур, позволяющих подтвердить диагноз. К эффективным методам диагностики относятся:
- УЗИ брюшной полости;
- компьютерная томография;
- проведение МРТ;
- клинический анализ крови и мочи;
- лапароскопическое исследование;
- рентгеновское исследование брюшной полости.
При диагностике доктор распознает недуг и назначает дальнейшее лечение. Проблема в том, что многим симптомам соответствуют другие патологии, включая панкреатит, язву, гастроэнтерит и другие. Приступы тошноты есть и при почечных коликах, растяжении мышц живота. Диагностика аппендицита позволяет в точности определить патологию и принять решение о методах лечения.
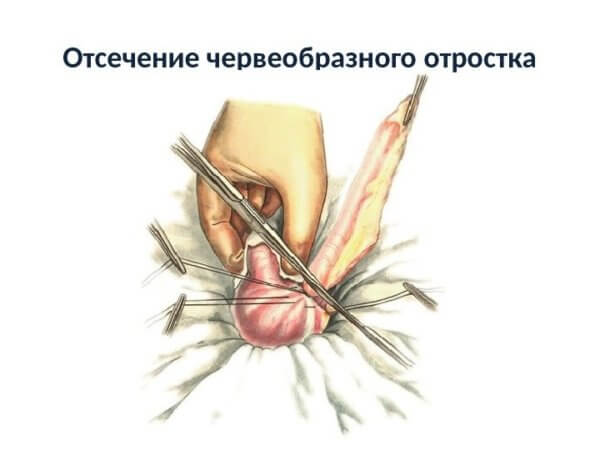
Лучшим методом для подтверждения диагноза является лапароскопическое исследование. Доктор делает небольшой разрез на животе и вводит трубку, с помощью которой проводит анализ. Этим же методом можно провести удаление.
Хроническое течение
Хронический аппендицит подразделяется на три формы. Классификация выглядит следующим образом:
- Резидуальная форма – остаточные явления после перенесенного острого приступа. Клинически это болезненность, которая возникла после первичного острого приступа.
- Рецидивирующая – периодически повторяющиеся острые приступы.
- Первичный хронический аппендицит – развитие патологических изменений происходит постепенно, при этом клиника острого процесса отсутствует.
Хронический процесс характеризуется атрофией и склеротическими изменениями в тканях. Воспалительно-деструктивный процесс приводит к образованию спаек с окружающими органами.
Классификация аппендицита подразделяет заболевание на две основные формы – острый и хронический аппендицит. Их диагностика может несколько отличаться. Но лечение и острого, и хронического аппендицита заключается в хирургическом вмешательстве с удалением патологически измененного червеобразного отростка.
Аппендицит представляет собой неспецифическое воспаление червеобразного отростка слепой кишки. Заболевание может появиться у любого человека вне зависимости от пола и возраста, но максимальная распространенность заболевания приходится на 20–40 лет.
Среди острых хирургических патологий почти девяносто процентов приходится именно на острый аппендицит. Согласно статистике, городские жители чаще страдают от воспаления червеобразного отростка, по сравнению с жителями сельской местности. Аппендицит характеризуется острым началом.
Сначала боль имеет разлитой характер и чаще возникает в верхней части живота, а спустя какое-то время она опускается в правую нижнюю часть брюшной полости. При этом мышцы передней брюшной стенки резко напряжены, а правая сторона отстаёт в процессе дыхания.
Боль усиливается при нажатии на подвздошную область справа с последующим резким отрыванием руки. Если больной лежит на левом боку, болевая вспышка усиливается. Болевой синдром становится выраженным и тогда, когда больной поднимает прямую правую ногу.
Удаление аппендицита (аппендэктомия) является единственным методом лечения заболевания. Многообразие клинической симптоматики и морфологических изменений затрудняет создание классификации, которая была бы удобной для специалистов. Рассмотрим виды аппендицита, согласно классификации В.И. Колесова.
Последовательность проведения болевого синдрома по Ровзингу
Определяется симптом при появлении болей при скоплении газов в области прямой кишки.
Врач сжимает рукой ободочную нисходящую кишку в области левой подвздошной части брюшины. С помощью правой руки совершает несколько толчкообразные надавливания.
При данном изменении больной может ощущать в подвздошной части справа боль, что и позволяет доктору поставить диагноз аппендицит.
Нарастание болезненного состояния может сопровождаться проявлениями судорожных спазмов, которые выше сигмовидной кишки, т.е. в левой подвздошной области.
Во время осмотра брюшной стенки в левой части подвздошной области врач надавливает пальцами левой руки, которые держит вместе.
Не убирая их, правой конечностью делает толчок выше области толстой кишки. Это будет способствовать перемещению газов во время толчкообразного движения.
Несмотря на все проведенные выше манипуляции, в некоторых случаях нельзя точно поставить пациенту диагноз, так как не всегда симптом хирурга Ровзинга имеется.
Особенная сложность заключается в том, когда нужно отличить проявления аппендицита от симптоматики разрыва брюшной аорты со случаями распространения крови в области правой зоне подвздошной области.
Пусть симптом доктора Ровзинга не часто используется на практике, но он является одним из самых надежных в целях верной диагностики состояния больного с аппендицитом.
Конечно же, значимость постановки диагноза имеет большую роль. В современной медицине при легкой форме аппендицита показано проведение лапароскопических операций. Этот способ позволяет не делать надрез в области брюшной части живота.
Хирург вводит эндоскопический инструмент в брюшную полость, положив поверх небольшой тканевый разрез.
Данный способ позволяет избежать необходимости хирургического вмешательства, а также позволить ускорить процесс реабилитации.
Также плюс данной методики заключается в том, что риск осложнений после операции является минимальным.
Но все равно, это еще не дает гарантий, что диагноз будет поставлен правильно. Аппендицит очень легко спутать с панкреатитом, почечными коликами, острым холециститом, язвенной болезнью, а также острым воспалением мочевого пузыря.
Не исключено, что симптомы будут похожи на воспаление женских органов. Именно по этой причине симптомы Ровзинга, как и иные другие признаки несут в себе большую ценность во время диагностики аппендицита.
Но бывают и такие случаи, когда у отростка наблюдается аномальное положение, а потому клиническая картина в данном случае будет смазанной.
Где будет проявляться боль при аппендиците точно сказать нельзя, ведь все будет зависеть от расположения червеобразного отростка слепой кишки.
Как правило, он находится в области малого таза, в подреберье позади слепой кишки или же между кишечными петлями.
Не исключены случаи, когда наблюдается латеропозиция, когда человек имеет зеркальное отражение органных структур.
Боли могут быть тянущими, ноющими и давящими. Что касается интенсивности, они могут нарастать и стихать.
Но в последнем случае не стоит радоваться, ведь это не говорит о том, что патология обошла человека стороной, напротив все может закончить очень плачевно, если не обратиться своевременно к врачу.
Боли настолько сильны, что человек ищет позу, которая даст возможность их уменьшить. Лечь на левый бок не удастся, так как боль станет сильней.
Это обусловлено тем, что дополнительные структуры аппендикса натянутся. В этом и заключается симптоматика Ситковского.
Причины возникновения аппендицита
Причины, которые приводят к ослаблению защиты, проникновению бактерий в слизистую оболочку червеобразного отростка и развитию острого аппендицита
- Закупорка просвета червеобразного отростка. Причиной этого может быть опухоль, каловые камни, паразиты, чрезмерное разрастание лимфоидной ткани. В червеобразном отростке постоянно образуется слизь. Если просвет аппендикса перекрыт, то она не может оттекать в кишку, скапливается внутри червеобразного отростка, растягивает его. Это способствует повреждению слизистой оболочки и развитию воспаления.
- Нарушение кровотока. Если артерии, которые кровоснабжают червеобразный отросток, закупориваются тромбом, то его стенка перестает получать кислород и питательные вещества. Ее защитные свойства снижаются.
- Неправильное питание. Человеку необходимы пищевые волокна: они усиливают сокращения стенки кишечника и способствуют проталкиванию кала. Если их не хватает, то кал застаивается в кишке, затвердевает, превращается в камни. Один из каловых камней может закупорить просвет червеобразного отростка.
- Аллергические реакции. Аппендикс вполне можно назвать иммунным органом, поскольку в нем находится очень большое количество лимфоидной ткани. В нем могут возникать аллергические реакции, обусловленные чрезмерной функцией иммунных клеток.
- Склонность к запорам. Кишечник таких людей называют «ленивым». Кал по нему продвигается медленнее, и это способствует его уплотнению, попаданию в аппендикс.
четыре основные формы острого аппендицита
- Катаральный аппендицит. Продолжается в течение первых 6 часов после того как появились симптомы. Воспаление развивается только в слизистой оболочке червеобразного отростка. Она отекает.
- Флегмонозный аппендицит. Воспаление захватывает всю толщу стенки червеобразного отростка. Флегмонозный аппендицит развивается в течение 6 – 24 часов с момента возникновения симптомов. Весь аппендикс становится отечным, в его просвете появляется гной.
- Гангренозный аппендицит. Происходит омертвение червеобразного отростка. Вокруг него в брюшной полости развивается воспаление. Обычно аппендицит переходит в гангренозную форму в течение 24 – 72 часов.
- Перфоративный аппендицит. Стенка червеобразного отростка разрушается, в ней появляется отверстие. Содержимое попадает в брюшную полость. Развивается ее воспаление – перитонит. Это состояние опасно для жизни. При перфоративном аппендиците больного не всегда удается спасти во время операции.
Ранний послеоперационный период
В раннем послеоперационном периоде большую роль в выздоровлении пациента играет сестринский уход, процесс которого направлен на поддержание больного. В течение первых 24 часов после завершения операции запрещается прием любой пищи. Расширение строгой диеты начинается со вторых послеоперационных суток. Больному разрешается давать куриный бульон с домашними сухариками.
Прием тяжелой пищи запрещен. Обычная еда запускает процессы формирования плотных каловых масс, поэтому во время дефекации и характерных потуг высока вероятность расхождения швов. С третьих суток в меню можно вводить жидкие каши, пюре из картофеля, молоко и кисели. При отсутствии осложнений больной переводится на диетический стол №5.
Признаки Мондора, выявляемые при пальпации живота
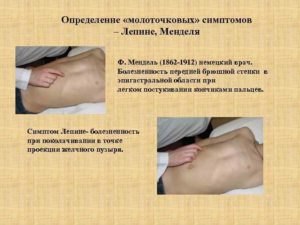
1. Локальная болезненность в месте расположения червеобразного отростка слепой кишки.
2. Напряжение мышц живота в правой подвздошной области.
Симптом Волковича – начальная локализация болей в эпигастральной области при остром аппендиците.
Симптом Кохера–Волковича – боль в области пупка и в подложечной области с перемещением ее в правую подвздошную область.
Симптом Менделя-Раздольского. Цель: выявить место наибольшего раздражения (воспаления) брюшины. Методика: легкими ударами средним пальцем кисти по стенке живота в симметричных участках выявляют место наибольшей болезненности, соответствующее месту наибольшего раздражения (воспаления) брюшины – в правой подвздошной области
Симптом Ровзинга. Толчкообразное давление в левой подвздошной области вызывает боль в правой подвздошной области (рис. 45).
Рис. 45 Симптом Ровзинга (Кригер А.Г. и соавт., 2002 г.)
Симптом “симптом рубашки” В.М.Воскресенского(рис. 46). Рубашка натягивается левой кистью за подол на передней стенке живота (складки будут мешать).
Концами ладонной поверхности пальцев правой кисти при умеренном давлении на стенку живота быстро проводят (скользят) сверху вниз и слева направо, из области эпигастрия до правой подвздошной ямки, соответственно расположению корня брыжейки тонкой кишки. При ощущении боли в правой подвздошной области – симптом положителен.
Рис. 46. Симптом Воскресенского (Кригер А.Г. и соавт., 2002 г.)
Симптом Щеткина-Блюмберга.
Осторожно и медленно плоской кистью вдавливается стенка живота. Внезапно и быстро рука отнимается
Если больной испытывает боль в момент отнятия руки – симптом положительный. Симптом предложен при аппендиците – воспроизводится в правой подвздошной области. При перитоните местном или разлитом воспроизводится в месте раздражения брюшины.
Возможные ошибки:
1. При воспалении лимфоузлов брыжейки или наличии воспаления кишки энергичное воспроизведение симптома может вызвать болевые ощущения в животе, не связанные с раздражением брюшины – “ложный симптом раздражения брюшины”;
2. Небольшая разлитая болезненность в верхних отделах живота и перитонизм могут наблюдаться при плевропневмониях, плевритах – соответственно на стороне процесса.
Симптом Бартомье-Михельсона.
Больной в положении лежа на левом боку с расслабленными мышцами ног. Производится пальпация правой подвздошной области, соответственно месту расположения червеобразного отростка.
При флегмоне или эмпиеме отростка пальпация может вызвать его разрыв и инфицирование брюшной полости.
Брюшинно-паховый симптом А.П.Крымова.
Надавливание на брюшину вызывает боль в месте ее воспаления. Два пальца вводятся в наружные отверстия паховых каналов справа и слева. Надавливание на воспаленную брюшину вызывает боль.
Брюшинно-пупочный симптом Д.Н.Думбадзе.
Концом пальца, введенного в пупочную ямку, пупок смещается поочередно в 4 противоположных направлениях: вправо-вверх, влево-вверх, вправо-вниз, влево-вниз. Болезненность натяжения брюшины правого нижнего квадранта при безболезненности других отделов брюшины свидетельствует о ее раздражении (воспалении).
Симптом И.А.Промптова.
Палец несколько выводится книзу, конец его находит шейку матки, надавливая на которую, поднимают матку вверх. При наличии или большей болезненности в верхней точке при пальпации и безболезненности смещения матки вверх предполагается аппендицит.
При наличии или большей болезненности во время смещения матки и отсутствие или меньшей болезненности в верхней точке – воспаление придатков матки.
Болезненностьпередней стенки прямой кишки при пальпации per rectum и сводов влагалища при пальпации per vaginum.
Предыдущая24252627282930313233343536373839Следующая
Дата добавления: 2016-07-09; просмотров: 1539; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Профилактика аппендицита
Указать точные профилактические действия во избежание случаев аппендицита не является возможным, обусловлено это тем, что врачи не до конца понимают причины, провоцирующие воспаление аппендикса.
Специалисты советуют:
- вести здоровый образ жизни, расстаться с привычкой употреблять спиртное и курить;
- есть меньше семечек, винограда;
- не переедать;
- проводить выявление глистных инвазий;
- наладить правильный рацион питания;
- обращать внимания на все сигналы, которые дает организм.
Своевременное обращение к врачу позволит избежать серьезных осложнений. Специалисты не рекомендуют пить таблетки с обезболивающим эффектом в случае с аппендицитом.
Прием данных препаратов будет мешать грамотному врачу поставить точный диагноз. Благодаря анализам и симптоматике можно будет понять, какая форма у воспалившегося аппендикса и выбрать способ проведения операции по его удалению.
Локализация воспаленного отростка
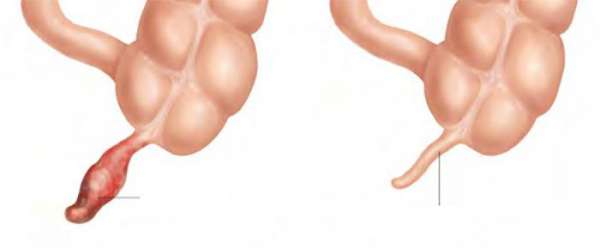 Зная, что симптом Кохера наблюдается при остром аппендиците, можно диагностировать начало этого заболевания. Также по локализации болей можно понять, где именно находится этот орган. При стандартном классическом варианте расположения он будет с правой стороны. Но если боль локализируется в другом месте, то, возможно, что он размещается иначе. Об этом необходимо помнить при проведении диагностики.
Зная, что симптом Кохера наблюдается при остром аппендиците, можно диагностировать начало этого заболевания. Также по локализации болей можно понять, где именно находится этот орган. При стандартном классическом варианте расположения он будет с правой стороны. Но если боль локализируется в другом месте, то, возможно, что он размещается иначе. Об этом необходимо помнить при проведении диагностики.
Так, если боли сосредотачиваются в районе лона и нижней правой части живота, то может наблюдаться тазовое положение воспаленного органа. При его расположении в районе медиальной (средней) линии тела, неприятные ощущения будут локализироваться в районе пупка.
Иногда боли сосредотачиваются в области поясницы, паха и гениталий. Это может свидетельствовать о том, что аппендикс находится сзади слепой кишки
Правда, в этом случае важно провести дифференциальную диагностику и исключить почечные патологии или поражения мочеточника
Достаточно редко наблюдаются боли в левой нижней части живота. Это значит, что аппендикс расположен нестандартно. Он вместе со слепой кишкой находится слева.
Симптомы острого аппендицита
Начало заболевания внезапное. В некоторых случаях перед появлением первых клинических проявлений происходит ухудшение общего самочувствия, снижается аппетит, появляются слабость, быстрая утомляемость.
Наиболее характерным ранним симптомом острого аппендицита является боль в животе, которая вначале локализуется возле пупка или в эпигастральной области, а затем перемещается в правую подвздошную область. Однако аппендицит может протекать и атипично: в ряде случаев абдоминальная боль проявляться в других местах (при расположении аппендикса позади слепой кишки болевые ощущения возникают в области поясницы, в случае подпеченочного положения аппендикса – в правом подреберье, при тазовом положении – в надлобковой области.), или вообще не имеет определенной локализации. Интенсивность болезненных ощущений быстро нарастает, характер их может быть разным (острый, колющий, тупой), боль может быть постоянной или перемежающейся. Чаще всего она иррадиирует в поясницу, область паха, однако зона иррадиации может варьировать в зависимости от локализации аппендикса. Болевые ощущения усиливаются при кашле, чихании, резких движениях. При разрыве стенок червеобразного отростка боль стихает, но спустя несколько часов резко усиливается и не купируется, это грозный признак, указывающий на возможное развитие перитонита.
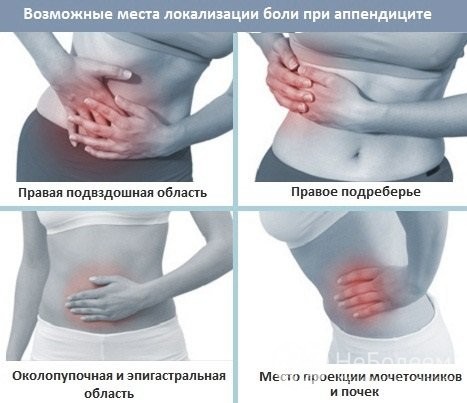 Возможные места локализации боли при остром аппендиците
Возможные места локализации боли при остром аппендиците
Помимо боли в животе, острому аппендициту свойственны диспепсические расстройства: тошнота, рвота с примесью желчи, не приносящая облегчения (обычно однократная), метеоризм, нарушения дефекации.
По мере развития патологического процесса боль становится постоянной, присоединяются и нарастают признаки общей интоксикации. Появляется тахикардия, нарушения мочеиспускания, повышается температура тела (в тяжелых случаях температура тела больных может резко понижаться до критических значений). Темный цвет каловых масс может свидетельствовать о желудочном или кишечном кровотечении.
У некоторых пациентов, особенно у беременных женщин, лиц преклонного возраста, лиц с атипичной локализацией червеобразного отростка часто наблюдается атипичное течение острого аппендицита, а также стертые формы заболевания.
Виды патологии в зависимости от сложности процесса
Далее рассмотрены виды аппендицита согласно классификации Колесова.
Катаральный
Катаральный аппендицит – это начальная стадия заболевания. Продолжается она на протяжении двенадцати часов. Симптомы патологического процесса могут скрываться за клиникой других брюшных патологий. Боль начинает беспокоить около пупочной области и примерно через восемь часов она опускается в правую сторону. Характерна тупая или ноющая боль.
Флегмонозный
В этом случае воспалительный процесс охватывает весь орган. Гнойные очаги сливаются друг с другом и пропитывают все его стенки. Червеобразный отросток увеличивается в размерах. Стенки кишечника отекают, утолщаются и становятся рыхлыми.
При этом состояние больного значительно ухудшается. Отсутствие лечения может привести к прорыву гноя. На этой стадии боль проходит, но это ложный признак, радоваться которому не стоит.
На этой стадии симптомы катаральной формы нарастают, общее состояние больного сильно ухудшается. Пациент может указать четкую локализацию болезненных ощущений. Приступ тошноты усиливается. Общая интоксикация проявляется в виде высокой температуры, гипергидроза, тахикардии, слабости.
Мышцы передней брюшной стенки резко напряжены, а правая подвздошная область отстает в процессе дыхания
Крайне важно проведение своевременного оперативного вмешательства. В противном случае это грозит развитием серьезных осложнений:
- перфорация стенок;
- развитие деструктивных изменений;
- перитонит;
- кишечная непроходимость;
- заражение крови, которое в итоге может закончиться летальным исходом.
Гангренозный
В этом случае ткани червеобразного отростка погибают. Возникает гангренозный процесс на второй или даже третий день воспаления. Развитие этой опасной формы может быть связано с несколькими причинами:
- позднее обращение за медицинской помощью;
- детский возраст, при котором патологический процесс молниеносно распространяется по организму;
- преклонный возраст.
В группу риска попадают люди с аутоиммунными процессами, а также перенесшие тяжелые инфекции. Диагностику гангренозного аппендицита затрудняет неоднозначность клинической картины. Отмирание клеток аппендикса приводит к гибели нервных окончаний, в итоге пациенты могут и вовсе не чувствовать боли.
При гангренозной форме появляются признаки отравления: слабость, тошнота, гипертермия. Рвота не приносит облегчения. Напряжение мышц живота сохраняется по всей брюшной полости. Характерным проявлением гангренозного типа являются «токсические ножницы». На фоне нормальных температурных показателей присутствует выраженная тахикардия.
Аппендикулярный инфильтрат
Это осложненная форма аппендицита, для которого характерно скопление воспаленных тканей вокруг аппендикса. Новообразование имеет четкие границы. Развитие осложнения может быть связано со слабым иммунитетом, особенностями анатомического положения отростка слепой кишки, характера возбудителя.
Чаще всего аппендикулярный инфильтрат диагностируют у детей подросткового возраста. Заболевание начинается с внезапной приступообразной боли в районе пупка. Через несколько дней болезненность уменьшается, при этом симптомы интоксикации сохраняются.
При спокойном течении инфильтрата и наличии динамики его рассасывания врачи назначают консервативную терапию. Больным показан строгий постельный режим, щадящая диета, физиотерапевтические процедуры и антибактериальные средства широкого спектра действия.
Основы диагностики заболевания
Диагностика аппендицита в большей мере основана на клиническом обследовании, нежели на лабораторных и инструментальных тестах. Поэтому квалификация и опыт хирурга играет в ее успешности не последнюю роль.
Острый аппендицит всегда начинается внезапно, на фоне хорошего самочувствия. У больного резко повышается температура до 37,5-38,5 °С, появляется сухость во рту, обложенность языка, тошнота, возможно рвота, эпизод диареи. Боль, обычно начинающаяся в средних отделах живота, в течение нескольких часов распространяется в правую подвздошную область и приобретает тупой, постоянный характер.
Во время клинического обследования пациентов с указанными выше жалобами врач может подтвердить диагноз аппендицита при наличии специфических симптомов заболевания.
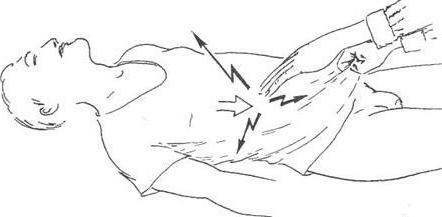
Симптом Воскресенского
Симптом Воскресенского (другие названия – симптом скольжения, симптом «рубашки») – один из признаков активного воспаления органов брюшной полости. Он заключается в следующем: врач натягивает рубашку над животом пациента и производит скользящее движение кистью сверху вниз последовательно по левой и правой половине живота. При аппендиците во время этой манипуляции наблюдается усиление болезненных ощущений.
Не следует путать описанный симптом с одноименным, развивающимся при панкреатите. Симптом Воскресенского при остром воспалении поджелудочной железы характеризуется исчезновением видимой и определяемой пальпаторно пульсации брюшной аорты. Это происходит вследствие отека жировой клетчатки брюшной полости и увеличения размеров pancreas.
Другие специфичные симптомы для аппендицита
Помимо симптома Воскресенского при подозрении на воспаление аппендикса врач определяет следующие симптомы:
- Ситковского – появление/усиление боли при нахождении пациента на правом боку;
- Бартомье-Михельсона – усиление болей в нижней правой части брюшной полости при пальпации живота во время поворота больного со спины на левый бок;
- Ровзинга – усиление болей при перемещении газов в брюшной полости. Проверяется следующим образом: врач аккуратно надавливает на живот, прижимая сигмовидную кишку к подвздошной области и полностью перекрывая ее просвет. Другой рукой он производит толчкообразные движения по брюшной стенке слева. При аппендиците это делает болезненные ощущения более интенсивными;
- Симптом Кохера-Волковича – заключается в перемещении неприятных ощущений от области выше пупка в правую подвздошную.
Следует отметить, что указанные выше проявления мышечной защиты брюшной полости носят общий характер и должны коррелировать с жалобами больного, данными лабораторных и инструментальных тестов. Даже если «аппендикулярные» симптомы окажутся отрицательными, исключить развитие воспаления червеобразного отростка нельзя. Однако в составе комплексного обследования пациента с подозрением на аппендицит они имеют высокую диагностическую ценность.