Тромбоэмболия легочной артерии
Содержание:
Причины развития патологии
Причины ТЭЛА кроются в сосудистых патологиях, протекающих с образованием тромбов, или заболеваниях, связанных с нарушением функции гемостаза. В 90% случаев сосуды легких перекрываются эмболом, источником которого является:
- бассейн нижней полой вены;
- подвздошно-бедренные вены;
- вены малого таза, в том числе предстательной железы;
- глубокие и поверхностные вены голеней.
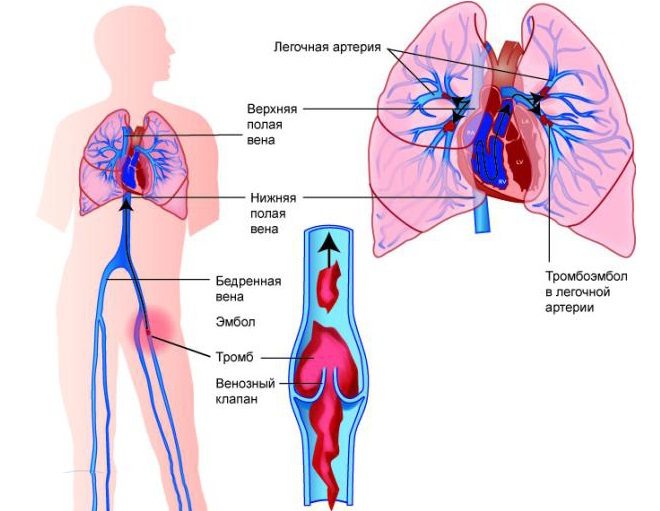
Тромбы также формируются в полости сердца при аритмии — их появление вызвано вихревым движением крови. Медицина выделяет несколько основных причин эмболии легочной артерии.
Нарушение кровотока
Венозный застой — одна их главных причин эмболизма. Нарушение кровотока провоцируется:
- варикозной болезнью и сердечной недостаточностью;
- ожирением, являющимся дополнительной нагрузкой на сердце и всю кровеносную систему и нарушающим холестериновый обмен;
- длительным постельным режимом или обездвиженностью в результате травмы;
- повышением артериального давления.
Повреждение сосудистой стенки
Повреждение сосудистой стенки запускает процесс образования тромба, как защитную реакцию для ее «ремонта». Повреждающими факторами могут быть вирусные и микробные инфекции, кислородное голодание, внутрисосудистые операции, стентирование, протезирование вен. Потеря сосудами эластичности приводит к тому, что ставшая хрупкой стенка не в состоянии удерживать тромб. Легче всего отрываются флотирующие тромбы, прикрепленные к ней лишь небольшим основанием.
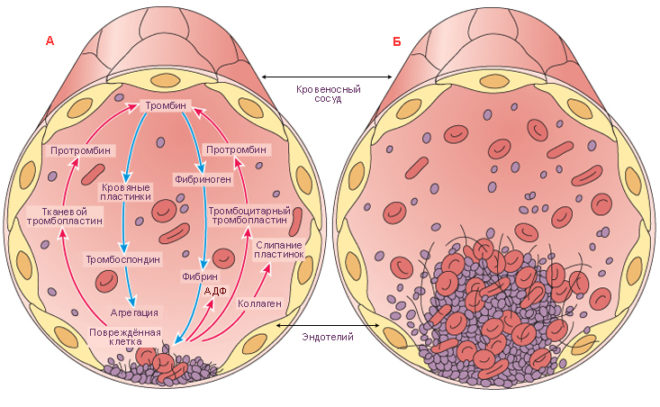
Усиление свертываемости и вязкости крови
Пристеночный тромб испытывает постоянное сопротивление потоку крови. Чем она гуще, тем большему давлению подвергается сгусток. Поэтому непоследнюю роль в эмболии легочной артерии играет повышенная свертываемость крови. Она вызывается приемом некоторых гормональных препаратов, злокачественными опухолями, беременностью.
Повышенная вязкость крови (нарушение баланса между жидкой частью и форменными элементами) — еще одна причина образования тромбов и их отделения от сосудистой стенки. Кровь густеет при обезвоживании, эритроцитозе и полицитемии, бесконтрольном приеме диуретиков.
Другие факторы, увеличивающие риск ТЭЛА
Факторы, повышающие риск эмболии — это обширные хирургические операции, роды, травмы с переломом крупных костей. К заболеваниям, провоцирующим тромбоэмболию, относят:
- сахарный диабет;
- ишемическую болезнь сердца;
- стеноз митрального клапана;
- активную фазу ревматизма;
- тромбофлебиты;
- антифосфолипидный синдром (аутоиммунное заболевание).
Также опасность повышается во время проведения сеансов химиотерапии, в пожилом возрасте и в послеродовой период. У курильщиков ТЭЛА случается чаще, чем у некурящих пациентов.
Эпидемиология
ТЭЛА — относительно распространённая сердечно-сосудистая патология (примерно 1 случай на тысячу населения в год). В США ТЭЛА наблюдают примерно у 650 000 человек, которая приводит к 350 000 смертям в год. ТЭЛА чаще возникает у пожилых (В США в год венозная тромбоэмболия возникает первый раз примерно у 100 человек из 100 000 и экспоненциально растёт от менее 5 случаев на 100 000 человек у детей до 15 лет до 500 случаев на 100 000 человек в возрасте 80 лет). Данные о связи пола с ТЭЛА разнятся, однако анализ национальной базы данных США выявил, что у мужчин смертность на 20—30% выше, чем у женщин. Заболеваемость венозной тромбоэмболией среди пожилых выше у мужчин, но у пациентов моложе 55 лет — выше у женщин.
Что нужно знать о ТЭЛА
Представляем вашему вниманию важные факты, касающиеся эмболии артерий лёгких:
- Тромбоэмболия практически никогда не выступает самостоятельной патологией. Она приходит как осложнение запущенного тромбоза.
- ТЭЛА находится на третьем месте в мире по распространению подобного рода заболеваний. Более частыми причинами смерти являются только ишемический инсульт и порок сердца.
- В Америке ежегодно фиксируется более 600 тысяч случаев поражения тромбоэмболией, из которых 300 являются смертельными.
- Этот недуг лидирует среди причин смерти пациентов, находящихся в пожилом возрасте.
- Погибают от тромбоэмболии лёгочных артерий около 30% от всего количества пациентов.
- В течение первых 60 минут после отрыва тромба в лёгком погибает 10% всех больных.
- Своевременно оказанная помощь способна уберечь от летального исхода примерно 12% пострадавших.
Классификация лёгочной эмболии
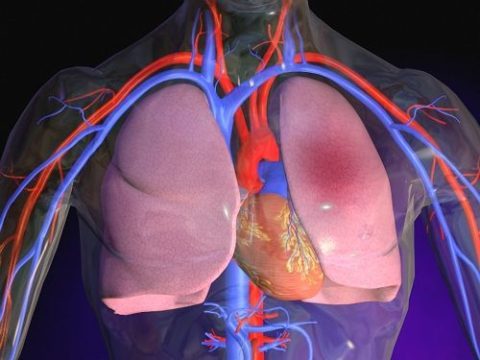
Пораженная артерия определяет массивность эмболии
Заболевание разделяют на три группы в зависимости от объёма перекрытия кровотока.
- Не массивная. Нарушена проходимость менее чем половины сосудов в лёгком. Работа сердца не нарушена. Прогноз для больного благоприятный.
- Субмассивная. Перекрытие также затрагивает менее половины сосудов, давление остаётся в пределах нормы, но в работе сердца начинают определяться нарушения. Прогноз — серьёзный.
- Массивная. Кровообращение нарушено более чем в половине сосудов лёгкого, и наблюдаются гипотония и клинический шок. Прогноз для больного плохой.
Отдельно выделяется молниеносная форма заболевания, при которой разом полностью перекрываются главные лёгочные артерии. Человек погибает за несколько минут. Спасти больного при этом, даже если он находится в больнице, невозможно.
Лечение тромбоэмболии легочной артерии
Больной с ТЭЛА помещается в реанимационное отделение, где ему оказывается экстренная помощь — установка внутривенного катетера для контроля венозного давления и внутривенного введения гепарина, дофамина, реополиглюкина (для детоксикации и замещения плазмы) и антибиотиков, если в этом есть необходимость. Проводится кислородотерапия. Реанимационные мероприятия призваны не допустить развития хронической гипертензии в легочной артерии и сепсиса, а также восстановить кровоснабжение легких.
Медикаментозное лечение
На раннем этапе для лечения ТЭЛА применяются тромболитики. В течение 7–10 дней вводят низкомолекулярные гепарины (Надропарин кальция, Эноксапарин натрия), перед их отменой назначают Варфарин и Кардиомагнил.
Фибринолитические ферменты (Стрептокиназу и Урокиназу) вводят капельно. На время их введения прекращают гепариновую терапию. При развитии инфаркта легких назначают антибиотики.
Хирургическое лечение
Хирургическое лечение проводят, если тромбы невозможно растворить с помощью медикаментов или поражено более половины легких. Производится удаление тромба из сосуда или направленное введение в артерию тромболитика. Но такие операции проводят только при эмболии основного ствола и крупных ветвей сосудов.
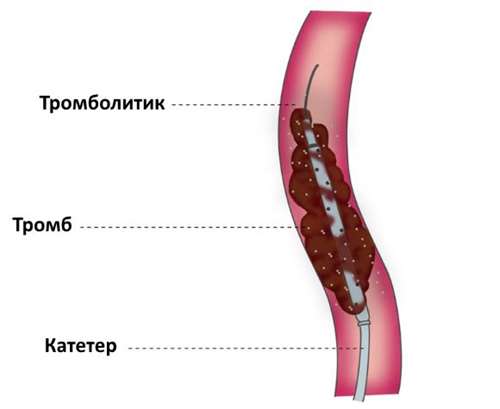
Установка кава-фильтра
Кава-фильтр — высокотехнологичное устройство, предотвращающее попадание тромба в малый круг кровообращения. Он ставится пациентам с высоким риском ТЭЛА или ее эпизодами в прошлом. Место установки — нижняя полая вена. Кава-фильтр — это сетка, пропускающая частицы размером не более 4 мм. Клетки крови свободно проходят через него, а тромбы застревают. Собственная противосвертывающая система и принимаемые антикоагулянты растворяют кровяные сгустки прямо на фильтре.
 Так выглядят кава-фильтры
Так выглядят кава-фильтры
Механизм развития
Как и следует из названия патологического процесса, тромбоэмболический синдром складывается из двух составляющих.
Первая — формирование кровяного сгустка, который в будущем сыграет основную роль в деле становления отклонения.
Второй этап заключается в эмболии, то есть отрыве тромба от места развития и движении его по кровеносному руслу.
Начальная фаза формируется в результате влияния сразу трех моментов.
- Изменение реологических свойств крови. Она становится не столь текучей. Отсюда гиперкоагулиция — избыточная свертываемость. Жидкая ткань начинает сворачиваться прямо в сосудах. Встречается подобное далеко не у всех, необходимы условия, вроде гематологических заболеваний или эндокринных расстройств.
- Снижение скорости движения крови. Развивается на фоне все того же изменения ее свойств, поскольку жидкая ткань становится густой, она хуже продвигается, соответственно проявляются сторонние осложнения, вплоть до артериальной гипертензии, инсульта, инфаркта на фоне ишемии тканей.
- Нарушение анатомической целостности сосудов. В результате травм, вмешательств диагностических и лечебных (ятрогенный фактор) или же как итог спонтанной деструкции тканей полых структур на фоне повышенной ломкости сосудов, приема противовоспалительных нестероидного происхождения.
В системе эти факторы обуславливают формирование тромбов. Зачастую образование обнаруживается далеко от сосуда, где оно потом оседает.
Подавляющее большинство случаев сопряжено с поражением конечностей или сердечных стенок. На этом этапе аномальная структура прикреплена к месту собственного формирования. Но это не на долго.
Второй этап называется эмболией. Тромб отрывается (обычно в результате влияния механического фактора) и движения по кровеносному руслу. Где он остановится, сказать точно нельзя.

Обычно страдают сравнительно мелкие артерии, области анатомических изгибов, где кровоснабжающие структуры изначально тоньше.
Затем процесс движется стремительно. Тромб закупоривает сосуд в определенной степени:
- Если речь идет об обструкции на уровне менее 20%, симптоматика вялая.
- До 60% — умеренная.
- До 70% — критически тяжелая, очаговая.
Что же касается более 80%, наступает стремительное отмирание тканей, некроз.
Если поражена легочная артерия, важные сосуды центрального расположения, в скором времени наступает гибель больного от критических осложнений.
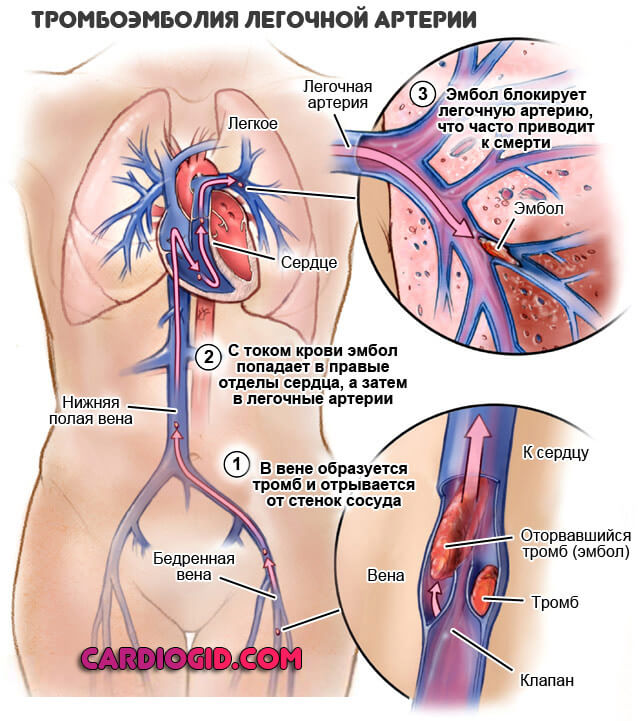
В противной ситуации, когда затронуты конечности, начинается стремительный некроз. Требуется ампутация.
Механизм нужно знать, чтобы верно оценить ситуацию, провести качественное своевременное лечение по устранению признаков, первопричины, а также превенции рецидивов.
Тромбоэмболия легочной артерии
Специалисты определяют три вида ТЭЛА, зависимо от того, какой объем поражения сосудов легких наблюдается. При массивной ТЭЛА поражается больше 50% сосудов легких. В данном случае симптомы тромбоэмболии выражаются шоком, резким падением артериального давления, потерей сознания, имеет место недостаточность функции правого желудочка. Последствием гипоксии головного мозга при массивной тромбоэмболии иногда становятся церебральные нарушения.
Субмассивная тромбоэмболия определяется при поражении от 30 до 50% сосудов легких. При такой форме заболевания человек страдает от одышки, однако артериальное давление остается в норме. Нарушение функций правого желудочка выражено меньше.
При немассивной тромбоэмболии функция правого желудочка не нарушается, однако больной страдает от одышки.
Согласно остроте заболевания тромбоэмболию подразделяют на острую, подострую и рецидивирующую хроническую. При острой форме болезни ТЭЛА начинается резко: проявляется гипотония, сильная боль в груди, одышка. В случае подострой тромбоэмболии имеет место нарастание правожелудочковой и дыхательной недостаточности, признаки инфарктной пневмонии. Рецидивирующая хроническая форма тромбоэмболии отличается повторением одышки, симптомами пневмонии.
Симптомы тромбоэмболии напрямую зависят от того, насколько массивен процесс, а также от состояния сосудов, сердца и легких больного. Главными признаками развития легочной тромбоэмболии является сильная одышка и учащенное дыхание. Проявление одышки, как правило, резкое. Если больной пребывает в лежачем положении, то ему становится легче. Возникновение одышки – первый и самый характерный симптом ТЭЛА. Одышка свидетельствует о развитии острой дыхательной недостаточности. Она может выражаться по-разному: иногда человеку кажется, что ему немного не хватает воздуха, в иных случаях одышка проявляется особенно выражено. Также признаком тромбоэмболии является сильная тахикардия: сердце сокращается с частотой больше 100 ударов в минуту.
Кроме одышки и тахикардии проявляются болевые ощущения в грудной клетке либо чувство некоторого дискомфорта. Боль может быть разной. Так, большинство пациентов отмечает резкую кинжальную боль за грудиной. Боль может продолжаться и несколько минут, и несколько часов. Если развивается эмболия основного ствола легочной артерии, то боль может носить раздирающий характер и ощущаться за грудиной. При массивной тромбоэмболии болевые ощущения могут распространяться за область грудины. Эмболия мелких ветвей легочной артерии может проявляться вообще без боли. В некоторых случаях может возникать харканье кровью, посинение либо побледнение губ, ушей носа.
При прослушивании специалист обнаруживает хрипы в легких, систолический шум над областью сердца. При проведении эхокардиограммы обнаруживаются тромбы в легочных артериях и правых отделах сердца, также имеют место признаки нарушения функции правого желудочка. На рентгене видны изменения в легких больного.
В результате закупорки снижается насосная функция правого желудочка, вследствие чего в левый желудочек поступает недостаточно крови. Это чревато уменьшением крови в аорте и артерии, что провоцирует резкое понижение артериального давления и состояние шока. При таких условиях у больного развивается инфаркт миокарда, ателектаз.
Часто у больного наблюдается возрастание температуры тела до субфебрильных, иногда фебрильных показателей. Это связано с тем, что в кровь выбрасывается много биологически активных веществ. Лихорадка может продолжаться от двух дней до двух недель. Спустя несколько суток после легочной тромбоэмболии у некоторых людей может возникать боль в грудной клетке, кашель, харканье кровью, симптомы воспаления легких.
Клиническая картина
Эмболия мелких ветвей лёгочных артерий может протекать бессимптомно или иметь неспецифичные симптомы (незначительное повышение температуры тела, кашель).
Массивная ТЭЛА проявляется острой правожелудочковой недостаточностью с развитием шока и системной гипотензии (снижение артериального давления аритмией, гиповолемией или сепсисом). Могут возникать одышка, тахикардия, обморок. При субмассивной ТЭЛА артериальная гипотензия отсутствует, а давление в малом круге кровообращения повышается умеренно. При этом обнаруживают признаки дисфункции правого желудочка сердца и/или повреждения миокарда, что свидетельствует о повышенном давлении в лёгочной артерии. При немассивной ТЭЛА симптомы отсутствуют и через несколько дней возникает инфаркт лёгкого, который проявляется болью в грудной клетке при дыхании (за счёт раздражения плевры), лихорадкой, кашлем и, иногда, кровохарканьем и выявляется рентгенологически (типичные треугольные тени).
При аускультации сердца обнаруживают усиление и акцент II тона над трёхстворчатым клапаном и лёгочной артерией, систолический шум в этих точках. Возможны расщепление II тона, ритм галопа, что считают плохим прогностическим признаком. В области инфаркта лёгкого выслушивают ослабление дыхания, влажные хрипы и шум трения плевры.
Лечение
Если у пациента развился шок и снизилось АД, ему необходимо проведение тромболизиса – растворения тромба в легочной артерии с помощью специальных лекарственных препаратов. Одновременно проводится дыхательная поддержка – подается кислород или проводится искусственная вентиляция легких.
При вероятности ТЭЛА и тяжелом состоянии больного назначаются гепарин и варфарин. Гепарин вводится 5 дней и более. Его отменяют только тогда, когда показатель МНО составляет более 2,0 в течение двух дней.
Препараты, используемые для тромболизиса: стрептокиназа, альтеплаза, урокиназа. Их эффективность примерно одинакова. Эти лекарственные средства можно вводить за два часа, но тогда повышается вероятность кровотечений. Применяется и 12-часовой протокол тромболизиса.
 Тромболизис – основа лечения ТЭЛА
Тромболизис – основа лечения ТЭЛА
Если тромболизис противопоказан, или состояние пациента настолько тяжелое, что он может не дожить до развития эффекта лекарств, проводят экстренную операцию – хирургическое удаление эмбола из сосуда или чрескожное катетерное вмешательство. Необходимо выполнить такое вмешательство в первые часы заболевания. Желательно использование искусственного кровообращения. Такие операции сопровождаются высокой летальностью.
При невысоком риске смерти больного лечение тромбоэмболии легочной артерии включает назначение гепарина и варфарина. В последние годы на смену этим двум препаратам приходит новый антикоагулянт ривароксабан (Ксарелто), принимаемый в форме таблеток. Кроме того, варфарин можно заменить на дабигатран. Ривароксабан сейчас рекомендован для длительной терапии и профилактики рецидивов ТЭЛА, так как он значительно безопаснее варфарина, и при его использовании не нужно постоянно контролировать свертываемость крови.
При невозможности использования антикоагулянтов используются кава-фильтры – устройства, помещаемые в просвет полой вены и предотвращающие проникновение тромбов в правые отделы сердца. Сейчас показания к их использованию сужаются, предпочтение отдается временным кава-фильтрам.
Консервативное лечение
Полноценное лечение тромбоэмболии в подавляющем большинстве случаев может проводиться только в стационаре больницы. В некоторых случаях, когда у больного имеются предпосылки к развитию ТЭЛА, и окружающие подозревают ее, или же врачи скорой помощи считают, что именно эта патология провоцирует имеющиеся признаки болезни, может быть проведена адекватная неотложная помощь.
Больного освобождают от тесной одежды и укладывают на ровную поверхность. В вену для стабилизации состояния обычно вводится большая доза такого препарата, как Гепарин, который способствует быстрому рассасыванию тромба. Если тромб полностью блокирует кровоток, введение этого препарата может привести к его частичному рассасыванию, что позволяет хотя бы частично восстановить кровоток в легочных артериях. Далее капельно вводится Эуфилин, разведенный в Реополиглюкине. При наличии тяжелых проявлений артериальной гипертензии Реополиглюкин может вводиться врачами скорой помощи внутривенно.
В рамках оказания первой помощи врачи, приехавшие на вызов, могут проводить терапию, направленную на снижение проявлений дыхательной недостаточности. Комплексное медикаментозное лечение может быть назначено лишь после проведения комплексной диагностики в условиях стационара. Если подозрение на тромбоэмболию у больного у медперсонала возникло по прибытию на вызов, и была оказана необходимая помощь, шансы больного на выживание значительно увеличиваются. После проведения диагностики может быть назначено адекватное медикаментозное лечение тромбоэмболии легочной артерии. Комплексная консервативная терапия должна быть направлена на:
- остановку дальнейшего тромбообразования;
- обеспечение рассасывания тромбов;
- компенсацию проявлений легочной недостаточности;
- компенсацию сердечной недостаточности;
- лечение инфаркта легкого и других осложнений;
- десенсибилизацию;
- обезболивание;
- устранение прочих осложнений.
Для проведения направленного лечения тромбоэмболии легочной артерии необходимо обеспечить больному полный покой, ему следует принять лежачее положение на кровати с приподнятым изголовьем. Далее проводится тромболитическая и антикоагуляционная терапии. Больному назначаются препараты, оказывающие тромболитическое действие, в том числе Авелизин, Стрептаза и Стрептодеказа. Эти препараты способствуют растворению тромба. Как правило, эти препараты вводят в подключичную вену или одну из периферических вен верхних конечностей. При обширном тромбозе эти лекарственные средства могут быть введены непосредственно в закупоренную легочную артерию. В этом случае показано внутривенное введение Гепарина и Преднизолона, 0,9% раствора хлористого натрия и 1% раствора нитроглицерина.
Растворы вводятся с помощью капельниц. Первые 2 дня с момента закупорки кровотока в легких назначаются большие дозы этих препаратов, после чего больной может быть переведен на поддерживающие дозы. В последний день интенсивной терапии назначаются непрямые антикоагулянты, к примеру, Варфарин или Пелентат. В дальнейшем лечение непрямыми антикоагулянтами может продолжаться достаточно длительное время. При сильных болях в груди назначаются обычно препараты, относящиеся к группе спазмолитиков и анальгетиков. Для компенсации дыхательной недостаточности требуются кислородные ингаляции. В некоторых случаях требуется подключение больного к аппарату ИВЛ.
При выявлении признаков сердечной слабости могут применяться сердечные гликозиды. Может проводиться весь комплекс мер, показанный при острой сосудистой недостаточности. С целью снижения иммунологической реакции назначаются сильные антигистаминные средства, например, Димедрол, Супрастин, Пипольфен и т.д. При наличии дополнительных нарушений может быть показано применение дополнительных медикаментозных препаратов для их эффективного купирования.
Патогенез развития эмболии легочной артерии
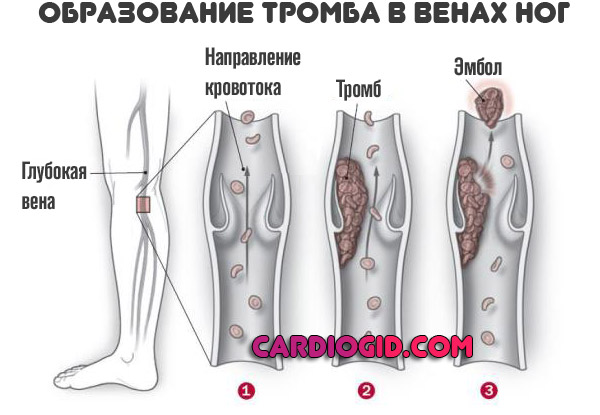
Патогенез развития легочной тромбоэмболии в настоящее время изучен достаточно хорошо. В подавляющем большинстве случаев тромбы, становящиеся причиной ТЭЛА на фоне различных заболеваний сердечно-сосудистой системы и предрасполагающих факторов, образуются в глубоких венах нижних конечностей. Именно в этой части тела имеются все предпосылки к развитию застойный процессов, которые на фоне имеющихся заболеваний сердечно-сосудистой системы становятся плацдармом для формирования тромбов.
Как правило, тромб начинает формироваться на поврежденной стенке кровеносного сосуда. Такое образование включает холестерин, нормальные кровяные тельца и другие элементы. Подобные образования могут формироваться на стенке поврежденного кровеносного сосуда очень продолжительный период времени. Нередко формирование сопровождается появлением воспалительных процессов. По мере роста такого образования кровоток в поврежденном кровеносном сосуде постепенно замедляется, что дает тромбу возможность расти в размерах. При определенных условиях тромб может отрываться от стенки кровеносного сосуда, расположенного в ноге, и двигаться по кровотоку до легких.
Другим частым местом формирования тромба является сердце. При наличии аритмии и нарушении ритма разного типа тромбы, как правило, начинают формироваться в синусовом узле. При наличии инфекционного поражения клапанов сердца, то есть при эндокардите, бактерии формируют целые колонии, напоминающие капусту. Эти наросты образуются на створках клапанов, а затем покрываются фибрином, тромбоцитами и другими элементами, превращаясь в полноценные тромбы.
При отрыве такого тромба может наблюдаться закупорка легочной артерии. При наличии некротического повреждения, к примеру, вызванного инфарктом миокарда, создаются благоприятные условия для формирования тромба. Существуют и другие механизмы формирования тромбов, способных частично или полностью закупоривать кровоток в легочных артериях, но они встречаются на порядок реже.
Прогноз и последствия
Исход в большинстве случаев поражения артерий условно неблагоприятный даже при своевременном лечении.
Умирает 30%, еще порядка 50% приобретают стойкую инвалидность после операции.
Только 20% людей могут рассчитывать на относительно хорошие результаты. Расхождения при поражении вен в 10-15% в сторону улучшения показателей. И то не всегда.
Последствия грозные, смертельно опасные:
- Обширные инфаркт, инсульт.
- Некроз (гангрена) кишечника, конечностей.
- Сепсис, заражение крови.
Как итог — гибель или инвалидность. Названы не все осложнения, но самые очевидные в плане перспективы скорой смерти.