Современные особенности бактериального вагиноза
Содержание:
- Что становится причиной болезни?
- Причины бактериального вагиноза
- Какие существуют народные методы лечения вагиноза?
- Клиника и диагностика бактериального вагиноза
- Диагностика вагиноза
- Симптомы
- Причины возникновения бактериального вагиноза
- Растворы, ванны и настойки для принятия внутрь:
- Бактериальный вагиноз – симптомы и клиническая картина
- Лечение бактериального вагиноза
- Лечение бактериального вагиноза
- Профилактика
- 4 Основные принципы лечения
- Препараты для лечения бактериального вагиноза
Что становится причиной болезни?
Бактериальный вагиноз не относится к половым инфекциям и не имеет единого возбудителя, поэтому его иначе называют неспецифический вагиноз. Первопричиной становится изменение влагалищной среды, которое влечет за собой нарушения в микробиоценозе. Микрофлора, приходящая на смену лактобактериям может быть самой различной и чаще всего представлена ассоциациями условно-патогенных бактерий. Среди них встречаются:
- бактероиды;
- пептококки;
- пептострептококки;
- мегасферы;
- лептотрихи;
- атопобиум;
- гарднереллы;
- микоплазмы.
Рост их, как правило, избыточен и количество бактерий во влагалищном секрете достигает 1010 на 1 мл. Однако комфортные условия для их размножения возникают лишь после влияния определенных факторов внешней или внутренней среды организма.
Основные причины возникновения бактериального вагиноза делят на 2 большие группы:
Внутренние (эндогенные):
- нарушение гормонального баланса с преобладанием прогестерона;
- атрофия слизистой оболочки влагалища;
- кишечный дисбиоз;
- иммунные нарушения в организме.
Внешние (экзогенные):
- длительное лечение антибиотиками;
- лекарственная иммуносупрессия – прием цитостатиков, глюкокортикоидов;
- лучевая терапия опухолей;
- инородные предметы во влагалище (гигиенические тампоны, пессарий, противозачаточные диафрагма, кольцо);
- применение спермицидов, частое спринцевание;
- несоблюдение правил личной гигиены.
Все перечисленные факторы тем или иным способом нарушают нормальное функционирование слизистой влагалища или вызывают гибель большого количества лактобактерий. Таким образом, освобождается ниша для условно-патогенной микрофлоры и она немедленно ее занимает.
Бактериальный вагиноз при беременности среди основных причин имеет изменение гормонального статуса женщины: для нормального вынашивания ребенка требуются высокие дозы прогестерона, который снижает содержание гликогена в клетках эпителия. Недостаток питательного субстрата для лактобактерий приводит к защелачиванию среды влагалища и размножению неспецифической микрофлоры. Кроме того, прогестерон снижает активность иммунной защиты, чем облегчает рост бактериальных колоний.
Причины бактериального вагиноза
Бактериальный вагиноз возникает при нарушении естественного бактериального баланса в половых путях. Во влагалище должны жить лактобактерии (молочные бактерии), вырабатывающие молочную кислоту. Это создает слегка кислую среду, предотвращая рост других бактерий. У женщин с бактериальным вагинозом число лактобактерий временно сокращается, из-за чего уровень кислотности во влагалище становится ниже, что создает благоприятную среду для размножения «вредных бактерий».
До сих пор окончательно не ясно, что вызывает бактериальный дисбаланс, но следующие факторы могут усилить вашу предрасположенность к этому:
- активная половая жизнь, новый половой партнер или несколько партнеров;
- использование внутриматочной спирали — средства контрацепции;
- курение;
- парфюмированное мыло, антисептические жидкости для ванны или пена для ванны;
- промывание влагалища водой или другими жидкостями (спринцевание) без назначения врача;
- влагалищные дезодоранты;
- стирка нижнего белья с агрессивными моющими средствами.
По невыясненным причинам, дисбактериоз влагалища чаще встречается у чернокожих женщин, чем у представительниц любой другой этнической группы.
Как правило, бактериальный вагиноз не расценивают как инфекцию, передаваемую половым путем (ИППП), но мнения на этот счет расходятся. Существуют следующие доводы в пользу того, что дисбиоз влагалища является ИППП. Бактериальный вагиноз:
- чаще встречается у женщин, имеющих несколько половых партнеров;
- реже наблюдается у женщин, которые практикуют секс с презервативом.
Также существуют доказательства того, что женщины с бактериальным вагинозом могут передать заболевание другим женщинам во время полового акта, однако не ясно, как это происходит.
Есть также и доводы в пользу того, что дисбактериоз влагалища не является ИППП:
- не существует такого же заболевания у мужчин, нет никаких свидетельств тому, что бактерии, вызывающие бактериальный вагиноз у женщин, могут передаваться половым путем мужчине.
- лечение полового партнера мужского пола антибиотиками не предотвращает повторное развитие болезни у женщины;
- распространенность бактериального вагиноза в разных этнических группах может значительно различаться, что нельзя объяснить лишь половой активностью;
- иногда дисбиоз влагалища встречается у женщин, не живущих половой жизнью.
Какие существуют народные методы лечения вагиноза?
Настои лекарственных растений для применения внутрь:
- Смешайте в равных количествах корни левзеи и алтея, а также почки сосны, траву донника, полыни, сушеницы, лаванды. Две столовых ложки смеси заливают литром кипятка. Через 6 часов можно принимать настой внутрь по половине стакана перед едой трижды в день. Лечение длится три месяца.
- Также внутрь можно употреблять настой из следующей смеси: корни девясила, листья березы, мяты, ромашки, солодки, чабреца, герани и лабазника в равных количествах. Способ приготовления и дозировка аналогичны описанным выше.
- Можно попробовать следующую смесь: листья брусники, горца почечуйного, девясила, калины, лаванды, подорожника, пижмы, левзеи и омелы, взятые в равных частях. Раствор готовится так же, как и в предыдущих рецептах.
- Еще один вариант – смешать в равных количествах сухие травы бадана, горца почечуйного, календулы, дягиля, крапивы, льнянки, мать-и-мачехи; корни цикория и одуванчика. Применять как в предыдущих рецептах.
Спринцевания, тампоны и ванночки с настоями лекарственных трав:
- Смешать в равных пропорциях кору дуба, травы герани, полыни, ромашки и фиалки. Настой готовится так же, как и в предыдущем рецепте. Применяется в виде спринцевания или тампонов.
- Смесь из корней горца змеиного, травы вероники, подорожника, тысячелистника, чабреца, цветков календулы и листьев черемухи. Компоненты смешиваются в равных количествах. Настой готовится описанным выше способом. Используется для спринцеваний.
- Корни алтея, трава зверобоя, цветки календулы, трава лабазника, листья одуванчика и черники смешиваются в равных количествах. Настой готовится вышеописанным методом. Применяется в виде спринцевания или тампонов.
Клиника и диагностика бактериального вагиноза
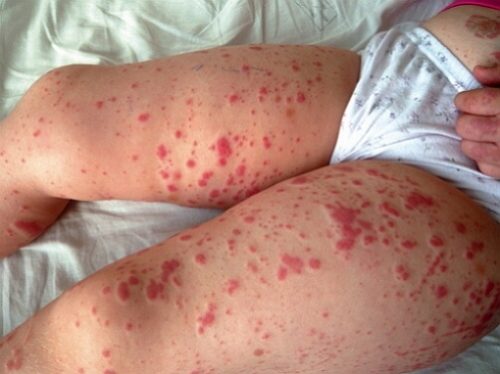
Пациентки с бактериальным вагинозом, как правило, предъявляют жалобы на
обильные выделения из половых путей белого или серого цвета, часто с
неприятным запахом, особенно после полового акта или во время менструации.
Длительность существования этих симптомов может исчисляться годами. При
прогрессирующем процессе выделения приобретают желтовато-зеленоватую
окраску, становятся более густыми, слегка тягучими и липкими, обладают
свойством пениться, равномерно распределяются по стенкам влагалища.
Количество белей варьирует от умеренных до весьма обильных. Другие жалобы,
такие как зуд, дизурические расстройства, диспареуния, встречаются реже и
могут вовсе отсутствовать или появляться периодически. Вместе с тем следует
отметить, что в 24-50% случаев бактериальный вагиноз может протекать бессимптомно, без
каких-либо клинических проявлений заболевания и диагноз бактериального вагиноза может быть
поставлен только на основании лабораторных методов исследования.
На сегодняшний день диагностика бактериального вагиноза не представляет трудностей: диагноз бактериального вагиноза
может быть поставлен на основании 3-х из 4-х диагностических тестов,
предложенных Amsel R. и соавт.:
- патологический характер вагинальных выделений;
- рН вагинального отделяемого более 4,5;
- положительный аминный тест;
- выявление «ключевых» клеток при микроскопии влажных неокрашенных препаратов вагинального отделяемого и мазков, окрашенных по Граму.
Проведение культурального метода исследования, который широко распространен
в практике врачей акушеров-гинекологов, для постановки диагноза бактериального вагиноза не имеет
диагностического значения, и в настоящее время приоритет отдается
микроскопии мазков, окрашенных по Граму. Наличие в мазках «ключевых клеток»
— зрелых эпителиальных клеток с адгезиоованными на них микроорганизмами,
ассоциированными с бактериальным вагинозом (гарднерелла, мобилункус, грамположительные кокки),
является важным диагностическим признаком бактериального вагиноза. Чувствительость и
специфичность данного метода близки к 100%.
Для бактериального вагиноза характерен положительный аминотест. Вагинальное
содержимое часто имеет запах гнилой рыбы, который является результатом
образования диаминов (путресцин, кадаверин, триметиламин) в реакции
декарбоксилирования аминокислот облигатными анаэробами. Соли этих
соединений превращаются в летучие амины при щелочных значениях рН. Как было
сказано выше, гарднерелла, с высокой частотой выделяемая при бактериальном вагинозе, не
продуцирует эти соединения. Поэтому в случаях полного доминирования
гарднереллы в составе вагинального микроценоза аминотест будет
отрицательным. По нашим данным, чувствительность и специфичность этого
диагностического теста составляет 79 и 97% соответственно.
Значение рН вагинального отделяемого при бактериальном вагинозе превышает нормативные
показатели (> 4,5) , что вызывается элиминацией лактофлоры или резким
снижением ее содержания. Для выполнения рН-метрии можно использовать
универсальную индикаторную бумагу с эталонной шкалой или различные
модификации рН-метров. Материалом для исследования может быть либо
вагинальное отделяемое, либо смыв содержимого влагалища стерильным
физиологическим раствором с нейтральным значением рН. Чувствительность и
специфичность теста составляет 89 и 85% соответственно.
Следует помнить, что для правильной постановки диагноза бактериального вагиноза при взятии
материала для исследования необходимо соблюдение основных правил: забор
материала должен осуществляться до начала антибактериальной терапии;
накануне пациентка не должна осуществлять интимный туалет или иметь половую
связь; микробиологическое исследование должно осуществляться по возможности
быстро во избежание гибели бактерий.
Диагностика вагиноза
Чтобы подтвердить диагноз, нужно посетить гинеколога. Врач выполнит сбор анамнеза, выяснить основные жалобы женщины. Следующим этапом диагностики является осмотр на гинекологическом кресле. В ходе его проведения врач осуществляет забор слизи.
Факты, которые позволяют выставить предварительный диагноз «вагиноз»:
-
Возраст пациентки. Вагиноз чаще всего развивается у женщин 20-45 лет.
-
Недавняя смена полового партнера, либо перенесенная операция.
-
Недавний прием антибиотиков.
-
Наличие симптомов, характерных для вагиноза.
Во время гинекологического осмотра доктор оценивает наружные и внутренние половые органы. Если заболевание развивается из-за размножения условно-патогенной флоры, то цвет влагалища не изменяется, его стенки остаются однородного тона, признаки воспаления отсутствуют.
Выделения распределены по внутренней стенке влагалища неравномерно. Если заболевание находится в острой фазе, то цвет выделений сероватый, от них исходит неприятный запах.
Хронический вагиноз характеризуется выделениями желтого или зеленого цвета. Они густые, тягучие могут формироваться в творожные комки или сгустки. Иногда выделения пенятся.
В ходе осмотра доктор оценивает кислотность влагалища. Делает он это с помощью индикаторной полоски. Если у женщины вагиноз, то показатель превышает отметку 6.
Для подтверждения диагноза врач выполняет экспресс-тест. Мазок из влагалища наносят на стекло и смешивают с едким калием концентрацией 10%. При этом от забранной слизи начинает исходить резкий рыбный запах. В этом случае тест считается положительным.
Еще один мазок из влагалища отправляют в лабораторию. В нем будут обнаружены эпителиоциты. Это клетки слизистой оболочки влагалища, которые содержат грамвариабельные микробы. Сами клетки не имеют четких очертаний, становятся зернистыми. Уровень лактобактерий в мазке существенно снижен. При этом в нем будут обнаружены стрептококки, палочки и другая патогенная флора в значительных количествах.
Бактериальный посев мазка при подозрении на вагиноз выполняют редко, лишь тогда, когда необходимо точно выяснить, какие именно представители патогенной флоры заселяют влагалище.
Если есть подозрение на половые инфекции, выполняют исследование методом ПЦР.
Дифференциальную диагностику вагиноза проводят с такими заболеваниями, как: трихомонадный кольпит, неспецифический кольпит, кандидоз, гонорея.
Симптомы
БВ может присутствовать бессимптомно, но если они проявляются, то первые признаки это:
- Влагалищные выделения,
- Зуд;
- Жжение.
Выделения могут быть:
- водянистыми и скудными;
- могут иметь белый или серый цвет;
- обладают сильным и очень неприятным запахом, напоминающим рыбный.
В редких случаях наблюдаются:
- жжение в процессе мочеиспускания;
- зуд в паху вокруг влагалища.
Бактериальный вагиноз не считается угрозой здоровью, но иногда он всё же способен спровоцировать осложнения.
Возможные осложнения
 БВ может стать причиной:
БВ может стать причиной:
- заражения ВИЧ-инфекцией, поскольку вагинальный бактериоз увеличивает восприимчивость к агентам вируса;
- хламидиоз, гонорея, ВПЧ, вирус герпеса также могут «поселиться» в вашем организме;
- возможно развитие послеоперационной инфекции, например, после гистреэктомии или прерывания беременности.
Для беременных женщин БВ также представляет опасность, так как может стать причиной:
- преждевременных родов;
- выкидыша;
- раннего разрыва плодного пузыря:
- послеродового эндометрита, воспаления или раздражения слизистой матки после родоразрешения;
- повреждения маточных труб, грозящего бесплодием;
- хориоамнионита (воспаления стенок плодного пузыря).
Кроме того, если у женщины диагностирован БВ, то ЭКО, как правило, чаще менее успешно.
Бактериальный вагиноз значительно повышает риск развития воспаления органов малого таза, воспаления и инфицирования верхних отделов половых путей, которые могут быть чреваты серьёзными последствиями для женщины, вплоть до бесплодия.
Причины возникновения бактериального вагиноза
К факторам, приводящим к развитию бактериального вагиноза, следует отнести в первую очередь
длительное, порой бесконтрольное применение антибиотиков, что приводит к
дисбиозу не только влагалища, но и желудочно-кишечного тракта. По данным
ряда авторов, практически у каждой второй пациентки с бактериальным вагинозом выявляются
нарушения микроэкологии кишечника. Таким образом, можно предположить
наличие единого дисбиотического процесса в организме с выраженным
проявлением его либо в репродуктивной, либо в пищеварительной системе.
Кроме того, как показали наши исследования, бактериальный вагиноз нередко возникает на фоне
нарушений менструального цикла преимущественно по типу олигоменореи или
неполноценной лютеиновой фазы и у женщин, длительно использующих ВМС (более
5 лет). Возникновение бактериального вагиноза может быть обусловлено также и перенесенными или
сопутствующими воспалительными заболеваниями женских половых органов. По
нашим данным, среди перенесенных гинекологических заболеваний у пациенток с
бактериальным вагинозом наиболее часто встречаются вагиниты (63,9%). Кроме того, выявляется
высокая частота доброкачественных заболеваний шейки матки.
В последние годы в литературе появились сообщения о наличии
эпидемиологической связи бактериального вагиноза с неопластическими процессами шейки матки.
Показано, что нитрозамины, являющиеся продуктами метаболизма облигатных
анаэробов, служат коферментами канцерогенеза и могут быть одной из причин
развития диспластических процессов и даже рака шейки матки.
Было обследовано 128 женщин репродуктивного возраста с жалобами
на обильные выделения из половых путей (средний возраст 24,3+0,9 года).
Впервые выявленный бактериальный вагиноз отмечен у 59,4% женщин (1 группа), тогда как
рецидивирующий в течение 2-х и более лет бактериальный вагиноз выявлен у 40,6% женщин (2
группа). Анализ состояния шейки матки показал, что в 1-й группе пациенток с
бактериальным вагинозом нормальная зона трасформации (НЗТ) выявлена у 64,3%, тогда как во 2-й
группе — у 29,3% женщин; эктопия шейки матки с НЗТ выявлена у 21,4% в 1-й
группе и у 31,7% во 2-й группе; атипическая зона трасформации (АЗТ) — у
7,1% и 19,5% соответственно; лейкоплакия шейки матки — у 7,1% и 14,6%;
цинтраэпитеальная неоплазия (CIN) I-II ст выявлена во 2-й группе пациенток.
На основании проведенных исследований можно предположить, что длительно
текущий с частыми рецидивами бактериальный вагиноз приводит к развитию дистрофических
процессов шейки матки, вследствие чего создаются предпосылки для развития в
ней патологических состояний.
Бактериальный вагиноз в виде моноинфекции протекает без признаков
воспалительной реакции и лейкоцитов во влагалищном отделяемом. Отсутствие
лейкоцитарной реакции некоторые авторы связывают с продуктом метаболизма
бактерий рода Bacteroides — сукцинатом, присутствующим в высоких
концентрациях в вагинальных образцах у женщин с бактериальным вагинозом, и с гемолизином
гарднерелл, которые нарушают функциональную активность лейкоцитов и тем
самым предотвращают выраженную воспалительную реакцию.
Растворы, ванны и настойки для принятия внутрь:
- Взамен спринцевания болезнь можно лечить путем применения гигиенических тампонов, пропитанных приготовленным лекарством. Для этого отлично подходит сок алоэ. Для лечения нужно 1 ст. л. сока смешать с 1 ст. л. оливкового или облепихового масла, пропитать гигиенический тампон в смеси и помещать во влагалище на ночь в течение недели. Кроме того, есть рецепт на основе сока посевной редьки, который в чистом виде можно использовать аналогичным образом на протяжении 1 недели. Кефир также может стать основой самостоятельного лечения. Для этого нужно размешать 2 ст. л. кефира с таким же количеством воды, смочить в растворе тампон и поместить во влагалище на 5 минут. После проделанной операции нужно подмыться. Но стоит упомянуть, что помимо нужных бактерий кисломолочные продукты могут содержать множество прочих микроорганизмов, которые могут оказать неблагоприятное воздействие.
- Принятие ванн с лекарственными растворами является мягким и приятным методом облегчения симптомов и профилактики бактериального вагиноза. Существует множество рецептов, сочетающих в себе использование различных трав.
Тем не менее самые популярные методы базируются на использовании коры дуба, меда или уксуса. Ванны на основе дубовой коры лучше принимать перед сном. Такая процедура помогает снять зуд и ускоряет заживление ранок. 250 г коры настаивают в холодной воде на протяжении 4 часов, затем кипятят, процеживают смесь и добавляют в ванную. При использовании цветочного меда 2 ст. л. вещества разводят в 0,5 л горячей воды и добавляют в воду. В случае применения яблочного уксуса лучше всего развести в приготовленной ванне 1 чашку яблочного укуса и полежать в ней около 15 минут с раздвинутыми ногами. - Эффективное лечение включает приготовление отваров, направленных на укрепление иммунитета, а, следовательно, усиление способности организма сопротивляться неблагоприятным бактериям. В этом отношении полезен лечебный отвар на основе сушеных ягод рябины, которые в количестве 2 ст. л. заливают 2 стаканами кипятка. Далее, смесь томят на медленном огне 15 минут. В полученный настой добавляют 2 измельченные дольки чеснока и, по желанию, 2 ст. л. меда. Такое лекарство употребляют 4 раза в день по 1 ст. л. Также масло чайного дерева обладает сильным противогрибковым действием, помогающим лечить недуг. Рецепт приготовления лечебного состава требует смешать 2 ст. л. в стакане воды и аккуратно промыть слизистую оболочку данным раствором.
Нельзя не упомянуть общие методы предупреждения бактериального вагиноза. К ним относятся:
- употребляйте витамины Е и С, которые положительно влияют на баланс микрофлоры половых органов;
- следите за качеством питания, в частности, за содержанием жиров в еде, способствующих развитию бактерий, определяющих болезнь;
- для личной гигиены лучше использовать мягкое или специальное мыло.
Во время лечения бактериального вагиноза народными средствами, следует наблюдаться у врача, который с помощью анализов подтвердит или опровергнет эффективность выбранного курса терапии. Отсутствие своевременного лечения болезни может спровоцировать серьёзные проблемы, как то: воспаление матки и яичников, осложнения при беременности и родах.
К сожалению, вылечить вагинальный дисбактериоз раз и навсегда крайне тяжело: у большинства женщин наблюдаются рецидивы в течение следующих 12 месяцев после последнего обострения. Впрочем, не стоит забывать, что максимально успешному выздоровлению сопутствуют последовательность, рациональность и умеренность применения и сочетания лечебных методов.
Бактериальный вагиноз – симптомы и клиническая картина
В более чем 50% зарегистрированных случаев бактериальный вагиноз никак не проявляет себя. Неудивительно поэтому, что заболевание очень часто выявляется только на профилактическом осмотре у гинеколога. В оставшихся случаях размножение болезнетворных бактерий приводит к следующим последствиям:
- обильные выделения из влагалища, имеющие характерный неприятный запах рыбы. Их количество увеличивается после полового акта;
- слабый зуд в области половых органов;
- дискомфорт и жжение во время полового акта;
- боли при мочеиспускании (встречаются нечасто).
При отсутствии лечения бактериальный вагиноз приводит к серьезным последствиям. Бактериальный вагиноз у беременных провоцирует развитие осложнений при родах и преждевременное появление ребенка на свет, а также является одной из причин возникновения рака шейки матки. Кроме того, изменения состава микрофлоры влагалища влияют на общую сопротивляемость организма. Известно, что у больных женщин бактериальным вагинозом гораздо чаще фиксируются случаи заражения гонореей, хламидиозом, папилломавирусной инфекцией и другими крайне неприятными «болячками».
Для мужчин бактериальный вагиноз абсолютно безопасен. Он не передается половым путем, да и вообще считается чисто женской проблемой. Тем не менее, при диагнозе бактериальный вагиноз лечение должно начаться как можно быстрее, поскольку неприятный запах выделений и дискомфорт при половом акте не позволят паре жить нормальной, полноценной жизнью.
Лечение бактериального вагиноза
Всем женщинам с симптомами бактериального вагиноза необходимо лечение. Также необходимо лечение бессимптомного бактериального вагиноза перед абортами и хирургическими вмешательствами.
На сегодняшний день самое современное — это двухэтапное лечение бактериального вагиноза. Цели лечения — создание благоприятной среды для восстановления нормальной экосистемы влагалища.
Первый этап лечения бактериального вагиноза
На первом этапе проводят местное антибактериальное лечение, снижают pH (назначают для этого молочную кислоту), по показаниям — иммунокорректоры, эстрогены, антигистаминные препараты, простогландины. Для снятия симптомов жжения и зуда назначают анастетики.
Схемы лечения бактериального вагиноза для беременных и небеременных женщин отличаются, причем лечение бактериального вагиноза в первом триместре беременности проводить не рекомендуется, лечение назначается после оценки рисков для матери и плода.
Второй этап лечения бактериального вагиноза
Для лечения используют бактерийные препараты для восстановления микрофлоры влагалища. Лечение эубиотиками начинают через 2-3 дня после окончания лечения антибактериальными средствами.
Проведение второго этапа лечения без первого неэффективно!
При лечении бактериального вагиноза следует проводить лечебные мероприятия, направленные на устранение факторов, способствующих развитию и рецидивированию бактериального вагиноза. При наличии показаний целесообразно использование эубиотиков, биогенных стимуляторов, витаминов и других средств, способствующих нормализации микробиоценоза влагалища и кишечника.
Эффективность лечения бактериального вагиноза оценивается по исчезновению субъективных ощущений, динамике клинических симптомов заболевания, нормализации лабораторных показателей. Первое клинико-лабораторное обследование следует проводить через неделю после завершения лечения бактериального вагиноза, повторное — через 4-6 недель.
Во время лечения бактериального вагиноза и контрольного наблюдения рекомендуется использование барьерных методов контрацепции. Половым партнёрам женщин с бактериальным вагинозом целесообразно обследование и, при необходимости, лечение. Тем не менее, некоторые врачи предпочитают провести такое лечение в случаях упорных или рецидивирующих заболеваний у женщин.
Лечение бактериального вагиноза
Бактериальный вагиноз успешно лечится антибиотиками. В настоящее время нет доказательств тому, что пробиотики, которые содержатся в некоторых йогуртах, помогают в лечении или предотвращении дисбиоза влагалища.
Чаще всего для лечения назначается антибиотик метронидазол. Он выпускается в трех формах:
- таблетки, которые следует принимать дважды в день в течение 5-7 дней;
- одна таблетка более высокой дозировки, которую принимают только раз;
- гель, который наносится на стенки влагалища раз в день в течение пяти дней.
В большинстве случаев рекомендуется метронидазол в таблетках, которые следует принимать в течение 5-7 дней, так как они считаются наиболее эффективным методом лечения. Их можно принимать, если у вас появились симптомы бактериального вагиноза во время беременности. Если вы кормите грудью, скорее всего, вам порекомендуют метронидазол в форме геля, так как метронидазол в таблетках он может попадать в грудное молоко.
В некоторых случаях вместо метронидазола рекомендуют другой антибиотик, например, крем клиндамицин, который следует наносить на стенки влагалища раз в день в течение семи дней. Крем могут прописать, например, если в прошлом у вас была отрицательная реакция на метронидазол.
Какой бы курс антибиотиков вам ни прописали, важно пройти его до конца, даже если вы начали чувствовать себя лучше. Это поможет снизить риск того, что симптомы не пройдут или вернутся
Метронидазол может вызывать тошноту, рвоту и слабый металлический привкус во рту. Лучше принимать препарат после еды. Если после приема препарата у вас начинается рвота, обратитесь к врачу, вам могут порекомендовать другой метод лечения. Не употребляйте алкоголь во время приема метронидазола и еще по крайней мере двое суток после завершения курса антибиотиков. Смешивание алкоголя с препаратом может усилить побочные эффекты.
Если вы проходите лечение от бактериального вагиноза (БВ), вам следует воздерживаться от нескольких вещей, чтобы повысить потенциальную эффективность лечения. Например, вам не следует промывать влагалище или использовать антисептические средства, парфюмированное мыло и пену для ванны.
Некоторым женщинам не удается вылечить бактериальный вагиноз одним курсом антибиотиков. Если первый курс лечения вам не помог, врач проверит, правильно ли вы принимали лекарства. Если да, то вам могут порекомендовать один из перечисленных ниже альтернативных методов лечения.
Если вам была поставлена внутриматочная спираль, которая, по мнению вашего врача, может быть одной из причин нарушения влагалищной микрофлоры, вам могут порекомендовать удалить ее и использовать другой метод контрацепции.
Профилактика
10.1. Вакцинация
В настоящее время возможна неспецифическая вакцинация, направленная на активизацию специфического и неспецифического иммунитета с помощью вакцины «СолкоТриховак».
Вакцинация подразумевает трехкратное введение вакцины внутримышечно с интервалом в 14 дней. Первая инъекция выполняется на следующий день после окончания курса антибактериальной терапии. Метод экспериментальный, но, по мнению авторов, достаточно эффективный.
10.2. Общие профилактические меры
- 1Поддержание нормального иммунного статуса.
- 2Ограничение вредных воздействий на организм окружающей среды, минимизация стрессов.
- 3Контроль и поддержание женщиной своего гинекологического здоровья: регулярное посещение гинеколога, своевременное лечение заболеваний, ведение здоровой сексуальной жизни с постоянным партнером, соблюдение личной гигиены, ношение натурального белья из натуральных материалов, не стесняющего движений.
- 4Нередко размножение оппортунистической инфекции вызвано бесконтрольным приемом пациенткой системных антибиотиков для лечения сопутствующей патологии. Поэтому назначение и прием антибактериальных препаратов должны осуществляться под строгим наблюдением лечащего врача.
- 5Восстановление гормонального баланса.
- 6Пресечение рецидивов заболевания: необходим контроль эффективности терапии через 1 неделю и 4-6 недель после окончания курса.
| Вид флоры | Микроорганизмы |
|---|---|
| Преобладающая обязательная (облигатная) постоянная (резидентная) флора | Lactobacillus (доминирующая); Lactococcus; Bifidobacterium; Aerococcus. |
| Факультативно-резидентная флора (с высокой адаптацией к данному организму) | Propionbacterium; Eubacterium; Bacteroides; Prevotella; Peptococcus; Peptostreptococcus; Gardnerella; Corynebacterium spp. |
| Оппортунистическая факультативно-резидентная | Clostridium; Veilonella; Fusobacterium; Enterococcus; Staphylococcus (коагулазанегативные); Streptococcus (альфа – и гамма-гемолитические, зеленящие) |
| Потенциально-патогенная факультативно-резидентная | Mycoplasma; Ureaplasma; Chlamidia; Mobiluncus; Leptotrichia; Candida; E. coli; Streptococcus (бета-гемолитические, СГВ) |
| Потенциально-патогенная, слабо адаптированная к данному макроорганизму, отдельные виды патогенны | Enterbacteriacaea; Micrococcus; Neisseria spp; Campilobacter |
4 Основные принципы лечения
Лечение при наличии острой неосложненной инфекции требует применения антибиотиков и местных антисептических средств. Помимо тинидазола, могут применяться и другие — Метронидазол, Тиберал, Клиндамицин. Такие препараты назначают в виде таблеток. Стандартный курс лечения рассчитан на семь дней.

Описанные антибиотики продаются под разными торговыми названиями. Например, Метронидазол — это целая группа средств: Метрогил, Клион, Флагил, Трихопол. При наличии осложнений антибиотики прописывают в виде инъекций.
Баланопостит не требует применения антибиотиков в виде таблеток или инъекций. Достаточно использования мазей, гелей и кремов на основе тех же компонентов, например, Метрогил выпускают и в форме геля.
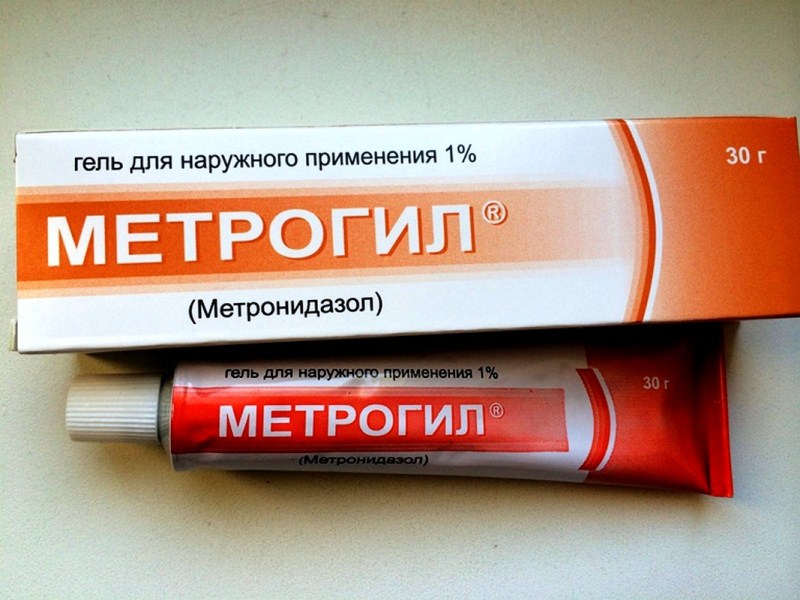
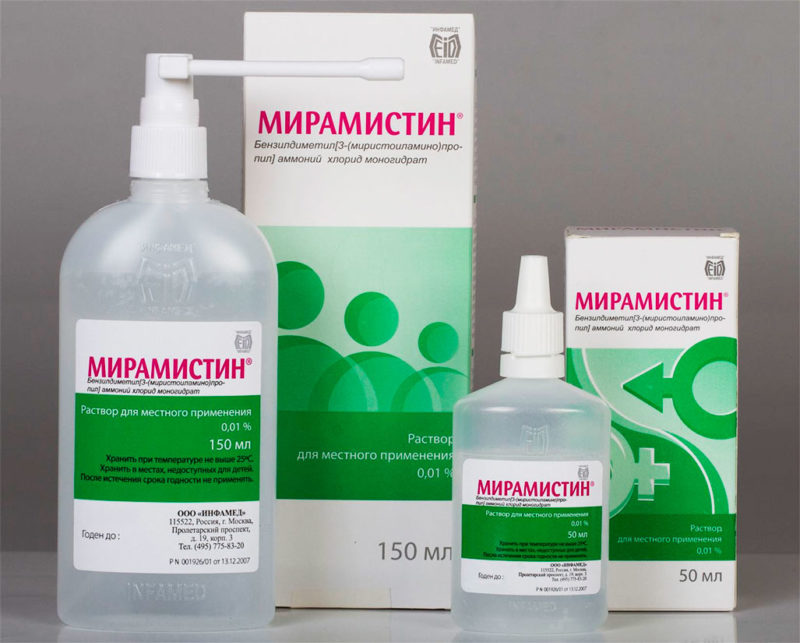
Для местной антисептической терапии половые органы нужно обрабатывать растворами Мирамистина и Хлоргексидина. Средства применяются и для спринцевания. Некоторые виды местного лечения осуществляются только в условиях поликлиники. Это инстилляция в уретру Мирамистина и препаратов нитрата серебра (Протаргол). Дома это сделать не получится, нужны специальные навыки, чтобы не травмировать эпителий.
На время лечения необходимо отказаться от половых контактов и тепловых процедур вроде бани или сауны, поскольку так создаются идеальные условия для размножения патогенной микрофлоры
Важно избегать стрессов, переутомления, чрезмерных физических нагрузок. Это не означает, что нужно полностью отказаться от спорта
Утренняя пробежка или длительная пешая прогулка не повредят.
Поскольку гарднереллез развивается у людей со слабым иммунитетом, необходимо его укрепление. Врач может дополнительно прописать иммуномодуляторы.
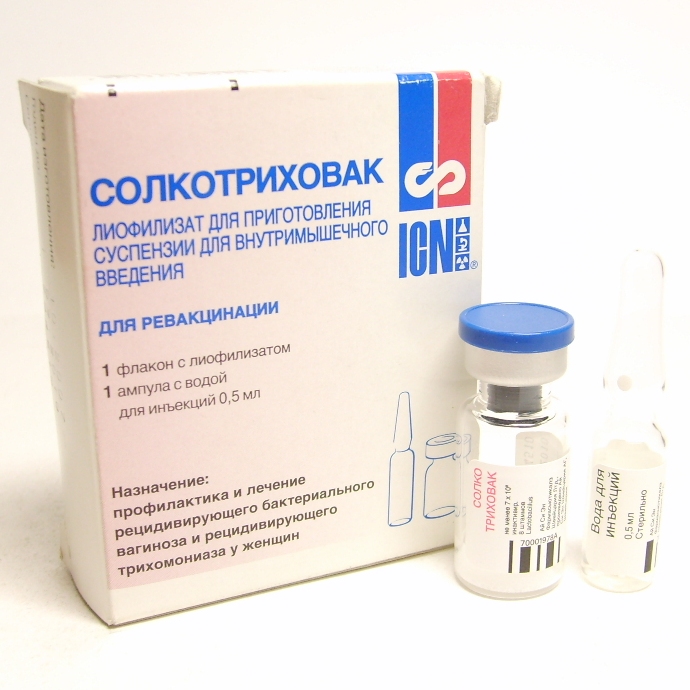
Многие специалисты отмечают, что при торпидных формах уретрита целесообразно одновременно применять методы иммунотерапии. Для этого применяется вакцина Солкотриховак. Она считается эффективной как для женщин, так и для мужчин.
Препараты для лечения бактериального вагиноза
Как это не странно, но БВ часто проходит самостоятельно, однако, женщинам с явными и непрекращающимися симптомами лечение необходимо для исключения развития осложнений.
Антибиотики — схема лечения
 Эффективность антибиотиков отмечена в 80% случаев применения, но штука в том, что БВ нередко заявляет о себе снова через несколько недель.
Эффективность антибиотиков отмечена в 80% случаев применения, но штука в том, что БВ нередко заявляет о себе снова через несколько недель.
Назначают следующие препараты:
- Метронидазол. Выпускается в формах таблеток, суппозиториях и геля.Свечи применяются интравагинально 2 раза в день (утром и вечером) в течение 7 дней. Эта форма считается более эффективным и предпочтительным вариантом лечения для беременных или кормящих женщин.Таблетка. Одну таблетку принять один раз — это разовая доза, но скорее всего БВ вернётся, поэтому лучше использовать суппозитории семидневным курсом.Гель. Препарат наносится на влагалище раз в день в течение 5 дней.
-
Клиндамицин. Альтернатива Метронидазолу. Его можно применять при отсутствии эффекта от Метронидазола, либо при рецидиве инфекции.
При использовании клиндамицина нужно учесть, что эффект от барьерной контрацепции (диафрагмы, колпачки и латексные презервативы) может снизиться. - Тинидазол. Также назначается в случае отсутствия эффекта от метронидазола и рецидива БВ. Принимается разово. Тинидазол не совместим с алкоголем.
Если по завершению курса лечения симптомы полностью исчезнут, женщине не нужно будет сдавать повторные анализы на БВ.
Возвращение симптомов после лечения
Почти 30% женщин, у которых признаки инфекции исчезают после лечения, будут отмечать рецидивы в течение 3 месяцев, а 50% — в течение полугода.
С этой ситуаций можно бороться 7-дневным курсом вагинального или перорального клиндамицина или метронидазола. Если предыдущий курс проводился вагинальным путём, то во второй раз эффективнее будет пероральный приём, и наоборот.
Если в течение года отмечается более трёх эпизодов возвращения инфекции, то доктор может назначить метронидазол в форме геля для двухразового использования в течение 3-6 месяцев.