Нейтрофилы понижены: причины, симптомы и лечение
Содержание:
- Особенности развития
- Структура и функции
- Главными причинами пониженных нейтрофилов являются редкие заболевания
- Функции и норма лимфоцитов
- Лейкоцитарная формула
- О чем говорят пониженные нейтрофилы?
- Сегментоядерные бывают понижены неспроста
- Виды, симптомы и причины низкого уровня нейтрофилов
- Функции
- Какие показатели свидетельствуют о нейтропении?
- Причины понижения у взрослых
- Нормальные показатели нейтрофилов у взрослых и детей
Особенности развития
К детской нейтропении может привести любое инфекционное, бактериальное заболевание, а также нехватка витамина B12, лейкоз – злокачественное заболевание костного мозга, при котором его клетки мутируют в раковые. Различают острый лейкоз и хронический. Острый лейкоз – это когда клетки крови не дозревают в костном мозге и клонируют подобных себе, создавая, таким образом, опухоли. Из костного мозга они распространяются метастазами в органы.
Также в костный мозг попадают клетки, поражающие лимфоидные ткани – развивается лейкемия (лейкоцитоз). Часто бывает нейтрофильный лейкоцитоз, когда в кровь выбрасывается большое количество нейтрофилов. Отдельные типы лейкемии успешно лечатся, избранные не поддаются лечению. Последствия нередко приводят к смерти.
У детей
При аутоиммунном виде нейтропении иммунитет ребёнка принимает нейтрофилы за чужеродные клетки и уничтожает их.
Может произойти заражение костного мозга инфекцией. Это случается у детей и подростков. Возбудитель инфекции (золотистый стафилококк, кишечная палочка, стрептококк) может проникнуть в костный мозг по кровеносным сосудам.
Врождённая патология – агранулоцитоз, отличается тяжёлым протеканием. Диагностируют эту болезнь у грудничков, если анализ крови показал наличие нейтрофилов 350/мкл. У старших детей тяжёлая степень заболевания наступает при количестве гранулоцитов менее 500/мкл.
У взрослых
Лейкоцит, в переводе с греческого, белый. Поэтому и начали называть кровяные тельца – белые клетки крови.
Снижение количества лейкоцитов у взрослых – признак лейкемии. Это происходит при отсутствии достаточного количества веществ, и клетка получается недоразвитая для синтеза лейкоцитов; при исчезновении лейкоцитов в структуре крови, при сбое работы костного мозга.
Также патологией костного мозга называют лимфоцитоз. Вид этой болезни – относительная форма лимфоцитоза, когда происходит повышение уровня лимфоцитов за счёт снижения нейтрофилов. Любая вирусная инфекция, попавшая в организм, сопровождается относительным лимфоцитозом. Абсолютная форма лимфоцитоза сигнализирует о злокачественных изменениях в кроветворении и иммунодефиците.
Больные с лимфоцитозом неукоснительно должны следовать комплексному лечению:
- приём противовоспалительных препаратов;
- приём антибиотиков;
- химиотерапия;
- оперативная трансплантация костного мозга.
Своевременное обращение к врачу, профессиональная диагностика спасут жизнь.
Дефицит нейтрофилов определяет вид болезни. Нейтропения – это последствия вирусных, бактерицидных инфекций, но случается самостоятельное заболевание.
Истощение гранулоцитов происходит в крайне тяжёлой степени заболевания. Встречается скопление разрушенных нейтрофилов в селезёнке у больных нейтропенией. В случае этой патологии требуется хирургическое вмешательство по удалению органа.
Структура и функции

Прилипшие к поверхности нейтрофильные гранулоциты имеют средний диаметр 12−15 микрометров в мазках, а в кровяной суспензии — 8,85 мкм. Вместе с эозинофилами и базофилами они образуют класс полиморфноядерных клеток. Они получили такое название из-за специфической формы ядра, которое имеет характерный лопастный вид, при этом его отдельные доли соединены хроматином.
Ядрышко исчезает по мере созревания телец, разделяясь на сегменты. Во взрослой клетке будет от 3 до 5 сегментов. Гиперсегментация не является нормой, такое явление происходит при некоторых расстройствах, например, при дефиците витамина B12. Нейтрофилы — самые распространённые лейкоциты в организме человека и составляют примерно 50−70% от всего объёма белой крови.
Нормальные показатели устанавливаются в среднем 2,5−7,5 млрд/л. Это стандартный диапазон, который может немного отличаться в разных лабораториях. Клетки проходят несколько этапов созревания:
- миелобласты;
- промиелоциты;
- миелоциты;
- метамиелоциты;
- палочкоядерные и зрелые — сегментоядерные.
После того как нейтрофилы активируются в крови, они изменяют форму. У них появляются ложноножки, делая клетки похожими на амёб. Надо сказать, что нейтрофильные гранулоциты очень любят рафинированные углеводы. Ещё в 1973 году Санчес и соавторы обнаружили, что фагоцитарная способность нейтрофилов поглощать бактерии нарушается, если в крови много сахара. А вот голодание, напротив, делает процесс более эффективным.
Нейтрофилы играют роль первой линии защиты от инфекционных агентов, которые проникают в организм. Несмотря на небольшую продолжительность жизни, они успевают выполнять много полезных функций:

- Хемотаксис. Высоко скоординированным образом, двигаясь как амёбы, защитники мигрируют к очагу воспаления, где группируются и накапливаются. Погибшие клетки становятся основным компонентом гноя.
- Фагоцитоз и эндоцитоз. Нейтрофилы «съедают» или помещают чужеродную клетку в себя, чтобы потом её обезвредить.
- Дегрануляция. Клетки выделяют специальные гранулы, которые обладают антимикробным действием и помогают бороться с инфекцией.
- Нейтрофильные внутриклеточные ловушки. Особый механизм для уничтожения вражеских агентов. Можно сказать, что это физический барьер, состоящий из хроматина и ферментов, располагающийся в сосудах, который ловит патогенные микроорганизмы.
Главными причинами пониженных нейтрофилов являются редкие заболевания
1. Из-за аутосомно-рецессивного наследственного заболевания – нейтропении Костманна, оно возникает из-за дефекта рецептора, который вызван колониестимулирующим фактором. При этом возникает тяжелая нейтропения, появляются разные инфекции, сначала можно на теле заметить на теле гнойнички, фурункулы, карбункулы, затем может появиться абсцесс легких или пневмония. Симптомы данного заболевания можно заметить уже с первой или третей недели после рождения, если ребенок в первый год жизни преодолевает заболевание, в дальнейшем инфекционный процесс уже не так прогрессирует, затем болезнь компенсируется. Лейкоциты в крови возвращаются в норму, из-за того, что увеличивается количество эозинофилов и моноцитов. Такое понижение нейтрофилов считается глубоким, уровень нейтрофилов меньше, чем 0,5 на 109/л.
Помните, что доброкачественная нейтропения является семейным заболеванием, которое не проявляется клинически.
2. Циклическое понижение нейтрофилов – периодическое заболевание, когда через три месяца или недели исчезает уровень нейтрофилов с крови. До того как возникает приступ, кровь больного имеет нормальные показатели, когда исчезают нейтрофилы и увеличиваются эозинофилы и моноциты, тогда возникает нейтропения.
3. Снижается из-за нейтрофилеза.
4. При острых бактериальных инфекциях, локализованного характера – абсцесса, острого аппендицита, остеомиелита, острого отита, пневмонии, острого пиелонефрита, гнойного и туберкулезного менингита, ангины, острого холецистита, тромбофлебита. Генерализованного характера – перитонита, сепсиса, скарлатины, холеры и плевры.
5. Из-за некроза и воспалительного процесса – при обширных ожогах, острой ревматической лихорадке, при злокачественной опухали, гангрене, инфаркте миокарда, острой ревматической лихорадке.
6. При экзогенных интоксикациях – свинцом, вакциной, бактериальными токсинами, змеиным ядом.
7. При эндогенных интоксикациях – подагре, диабетическом ацидозе, синдроме Кушинга, эклампсии, уремии.
8. При миелопролиферативных заболеваниях – эритремии, хроническом миеорлейкозе.
9. При острой геморрагии.
10. При бактериальных инфекциях – тифе, милиарном туберкулезе, туляремии, паратифе, бактериальном эндокардите.
11. При вирусных инфекциях – гриппе, кори, краснухе, инфекционном гепатите.
12. После ионизирующего излучения.
13. Остром лейкозе.
14. При анафилактическом шоке.
Помните, что очень важно контролировать уровень нейтрофилов в крови, потому что они являются надежной защитой организма от инфекционных заболеваний. Доказано, когда снижается число нейтрофилов, человек начинает часто болеть, из-за этого у него нарушается микрофлора во рту и кишечнике, может развиться воспаление. В случаи острой нейтропении, которая возникла из-за химиотерапии, человек больше рискует подхватить инфекцию, чем при той, которая может существовать годами
В случаи острой нейтропении, которая возникла из-за химиотерапии, человек больше рискует подхватить инфекцию, чем при той, которая может существовать годами.
Нейтропения чаще всего вызвана приемом цитостатиков и иммунодепрессантов, такие средства широко применяют при лечении злокачественной опухали и заболеваниях аутоиммунного характера.
Итак, пониженный уровень нейтрофилов опасный для человека, потому так важно контролировать его, найти причину отклонений от нормы и начать своевременное лечение заболевания, которое может вызвать нейтропению. Особенно важно учитывать возраст, наследственные факторы и заболевания. Именно они влияют на снижения уровня нейтрофилов, в случаи отклонения от нормы обратитесь к гематологу
Именно они влияют на снижения уровня нейтрофилов, в случаи отклонения от нормы обратитесь к гематологу.
Функции и норма лимфоцитов
На лимфоциты возложена адаптивная функция иммунной системы. Это значит, что способность противостоять инфекциям приспосабливается к окружающей среде с возрастом.
Эти частицы относятся к одной из категорий:
- Т-лимфоциты – способствуют образованию клеток тимуса и вилочковой железы; играют вспомогательную роль в процессе синтеза сигнальных веществ;
- Б-лимфоциты – принимают участие в производстве клеток костного мозга, что позволяет назвать их «родителями» иммунной функции организма; с их помощью вырабатываются антитела.
- природные «киллеры» – выделяют цитотоксины, которые помогают справиться с патологическими клетками.
Высокие лимфоциты дают понять, что в организме следующие недуги:
- вирусы;
- туберкулез;
- лимфолейкоз;
- гипертиреоз – повышенная выработка гормонов щитовидной железой;
- лимфосаркома.
В зависимости от повышенной или уменьшенной части телец судят о состоянии организма, наличии заболеваний вирусной этиологии. Повышенные лимфоциты расскажут о воспалениях. Потому посетить доктора после неутешительного анализа стоит в обязательном порядке.
Стоит отметить возможность вакцинации человека, которая открывается благодаря лимфоцитам. Это возможно за счет того, что в тельцах имеются клетки памяти. Они сохраняют в закодированном состоянии антигены.
Лейкоцитарная формула
Если палочкоядерные или сегментоядерные нейтрофилы понижаются, увеличиваются, это отражается на лейкограмме (лейкоцитарной формуле). Сдвиг влево происходит при росте молодых нейтрофилов.
В случае, если зрелые сегментоядерные увеличиваются, говорят, что произошел сдвиг вправо и показывает следующие заболевания:
- Лучевая болезнь.
- Анемия.
- Патология почек.
- Болезни печени.
- Воспаление острого характера.
- Инфекции.
- Опухоли (любые).
Однако, чтобы верно поставить диагноз, нужны все показатели. Приведем пример: если нейтрофилы понижены в крови, а лимфоциты повышены – это свидетельствует о том, что был грипп, но он проходит.
Бывает и так, что всю жизнь у человека понижаются нейтрофилы. У одного каждый месяц, у второго раз в полгода. Такая нейтропения называется циклической. При этом клетки могут совсем исчезнуть из крови на какое-то время.
При наследственном заболевании нейтропении Костмана, нейтрофилов нет – совсем. Таким образом ребенок от инфекций ничем не защищен, поэтому от рождения до первого года жизни у него огромный риск умереть. Но если малыш переживет этот год, то другие клетки компенсируют нейтрофилы.
О чем говорят пониженные нейтрофилы?
Причины пониженных нейтрофилов разнообразны. К такому изменению лейкоцитарной формулы приводят:
- Патологические процессы в организме;
- Негативное воздействие внешних факторов;
- Угнетение кроветворной функции, включая генетическую предрасположенность.
Задача лечащего врача — выяснить истинную причину нейтропении. Для этого недостаточно анализа показателей нейтрофилов и расшифровки лейкоцитарной формулы. Для постановки достоверного диагноза зачастую требуется проведение инструментальных исследований и лабораторных тестов.
Причины пониженных нейтрофилов у взрослых
- трудно поддающиеся лечению инфекции (ОРВИ и т. д.) у больных наркоманией, алкоголизмом;
- патология щитовидной железы;
- болезни крови — некоторые виды анемии, лейкозы;
- опасные инфекции — брюшной и сыпной тиф, холера, туберкулез, бруцеллез;
- вирусные заболевания — ВИЧ, гепатиты, воспаление дыхательных путей;
- тяжелое бактериальное поражение — менингит, пиелонефрит, сепсис;
- грибковые инфекции;
- хирургическая патология — аппендицит, язва желудка, холецистит, остеомиелит, тромбофлебит, перитонит, обширные ожоги, гангрена;
- опухоли и проводимая радио- и химиотерапия;
- длительное лечение НПВС (Ибупрофен, Диклофенак, Аспирин, Кеторолак и т. д.), прием мочегонных, антидепрессантов, сульфаниламидов, противовирусных средств и интерферонов;
- системные заболевания — красная волчанка, ревматоидный артрит;
- сердечная патология — инфаркт миокарда, бактериальный эндокардит;
- кровотечение, анафилактический шок, коллапс;
- отравление ядами (в том числе хроническое на вредном производстве), повышенный радиационный фон.
Почему понижены нейтрофилы у ребенка?
При расшифровке лейкоцитарной формулы у детей следует учитывать, что у новорожденных случаются 2 перекреста показателей нейтрофилов и лимфоцитов в первый месяц жизни.
Так, процентное содержание нейтрофилов сразу после рождения нарастает и может варьировать в пределах 50-72%, а лимфоцитов — всего 15-34%. Спустя сутки нейтрофилы стремительно снижаются, а лимфоциты повышаются — на графике равные показатели (3-5 день жизни) образуют перекрест. Через полмесяца ситуация повторяется, после чего уровень нейтрофилов приходит в соответствие с возрастной нормой.
Основные причины нейтропении в детском возрасте:
- отит, пневмония, ОРВИ, ангина, сопровождающиеся периодами высокой температуры (выше 38ºС);
- часто болеющие дети с иммунодефицитом;
- детские инфекции — корь, скарлатина, краснуха;
- анемия.
Обычно доброкачественная нейтропения диагностируется в первые месяцы жизни, нейтрофильные показатели без лечения нормализуются к 2 годам. Такие дети требуют лишь регулярного наблюдения у гематолога-иммунолога.
Более серьезная патология — нейтропения Костмана — наследственное заболевание, характеризующееся отсутствием нейтрофилов в крови. В таких случаях пациент полностью открыт для инфекций, часто смерть наступает в первый год жизни. Шанс на долгую жизнь лишь в случаях высоких показателей эозинофилов и моноцитов, которые частично берут на себя функции отсутствующих нейтрофилов.
Нельзя исключать у детей и заболеваний, приводящих к нейтропении у взрослых. Так, пониженные сегментоядерные нейтрофилы у ребенка могут указывать на пневмонию, перитонит, ревматическую атаку или аппендицит. Однако, если нейтрофилы быстро нормализовались или ребенок на фоне нейтропении не болеет, не стоит тревожиться.
Признаки иммунодефицита и различные заболевания с нормальными показателями нейтрофильных гранулоцитов могут указывать на их аномальное строение (генетические дефекты):
- появление в цитоплазме нейтрофилов вакуолей с водой (вакуолизация) — абсцессы, сепсис;
- увеличение количества сегментов в ядре (более 5) — почечная, печеночная патология;
- уменьшение ядерных сегментов до 2 (пельгеризация ядер) — неходжкинская лимфома, тяжелые инфекционные процессы;
- появление телец Деле — эндогенная интоксикация, нарушающая процесс созревания нейтрофилов;
- уменьшение сегментов в ядре, а нейтрофил имеет форму пенсне (Пельгеровская аномалия) — отравление эндогенными токсинами;
- зерна Амато — чаще всего при скарлатине.
Поврежденные клетки, прибывшие на место воспаления в необходимом количестве, не могут полноценно выполнить свои функции.
Сегментоядерные бывают понижены неспроста

Для того чтобы определить состояние здоровья взрослого пациента, врач назначает анализ крови. Её подробное изучение позволяет выявить многие заболевания, находящиеся на ранней стадии развития. Общий анализ крови отражает уровень красных и белых телец.
Красные клетки — эритроциты и тромбоциты отвечают за насыщение организма кислородом, а белые (лейкоциты) защищают его от инфекций.
Если анализ показывает, что нейтрофилы (разновидность лейкоцитов) повышены или понижены, то данные отклонения могут сигнализировать о наличии заболевания воспалительного или вирусного характера.
Чем опасно снижение уровня нейтрофилов в крови?
Их пониженные показатели зачастую свидетельствуют о том, что пациент серьёзно болен. Анализ на лимфоциты, моноциты, а также на уровень нейтрофилов может подтвердить следующие диагнозы:
- туляремия;
- бруцеллёз;
- краснуха;
- корь;
- гепатит инфекционный;
- грипп.
Исследование крови производится и при отравлении организма какими-либо веществами.
Что представляют собой нейтрофилы?
Эти клетки вырабатываются костным мозгом. Их основной задачей является защита организма от патогенной микрофлоры, вирусов и некоторых грибковых поражений. В случае разрушения иммунной системы инфекцией, этот компонент вырабатывается в усиленном режиме, помогая другим клеткам (таким, как лимфоциты и моноциты) противостоять вирусу.
Функция нейтрофилов — распознавание и поглощение клеток вируса. Например, причины формирование гнойного фурункула — это результат распада нейтрофилов, лейкоцитов и моноцитов.
Современная медицина выделяет два вида нейтрофилов:
- палочкоядерные — незрелые, с не до конца сформированным палочкообразным ядром;
- сегментоядерные — имеют сформированное ядро, имеющее чёткую структуру.
Нахождение в крови нейтрофилов, а также таких клеток, как моноциты и лимфоциты, непродолжительно: оно варьируется от 2 до 3 часов. Затем происходит их транспортировка в ткани, где они пробудут от 3 часов до пары суток.
Точное время их жизни во многом зависит от характера и истинной причины воспалительного процесса.
Пониженный уровень нейтрофилов — причина для беспокойства
У взрослого человека нейтрофилы могут быть понижены в случае возникновения какого-либо опасного заболевания. Чтобы узнать причины возникновения недуга, необходимо пройти процедуру, в рамках которой берётся на анализ кровь для последующего изучения. Особый интерес лаборанту представляют:
- лимфоциты;
- моноциты;
- уровень нейтрофилов.
Если анализ показывает, что сегментоядерные нейтрофилы понижены, то эта информация может свидетельствовать о заражении организма инфекцией и её активном распространении. Такое состояние называется нейтропения.
При критическом понижении уровня сегментоядерных нейтрофилов появляются подозрения и возникает объективная необходимость дальнейшего обследования на такие заболевания как:
- тромбоцитопения;
- лейкоз;
- дефицит витаминов таких как В12;
- анемия;
- метастазы в костном мозгу;
- язва желудка;
- язва двенадцатиперстной кишки;
- анафилактический шок;
- вирусная инфекция:
- отравление;
- осложнения после курсов лучевой терапии.
Понижение сегментоядерных нейтрофилов происходит и в случаях, когда пациент проживает в плохих экологических условиях. Замечено, что к такому же понижающему эффекту приводит и длительный приём таких препаратов как:
У женщин в период беременности и лактации нейтрофилы могут быть повышены. Это обусловлено тем, что находящийся в матке плод выделяет отходы жизнедеятельности.
Этот процесс провоцирует выброс в кровь дополнительного количества лейкоцитов, в числе которых будут и нейтрофилы.
Необходимо постоянно отслеживать их показатели и не допускать резких отклонений от нормы, особенно в сторону понижения, так как если нейтрофилы значительно понижены, то это может сигнализировать о такой угрозе, как риск выкидыша.
Нормальное содержание нейтрофилов
У взрослого человека и ребёнка показатели могут разниться: для первых характерно содержание 50—70% от общего количества лейкоцитов, у новорожденных, как правило, этот показатель не превышает 30% и к 16–17 годам выравнивается с нормой взрослых людей.
Очень часто палочкоядерные нейтрофилы могут быть повышены в случае атаки вирусом организма человека.
Причины тому — непрерывное воспроизводство костным мозгом таких клеток, как моноциты (одноядерные лейкоциты). Их основная функция — противостояние инфекции.
Если иммунная система дает сбои, то происходит обратный процесс. Это отражается на показателях, полученных в ходе анализа (лейкоциты будут понижены).
Виды, симптомы и причины низкого уровня нейтрофилов
Есть несколько видов нейтропении, а также множество причин возникновения данного заболевания. Давайте подробнее разберемся, если нейтрофилы ниже нормы, что это значит.
Основные виды нейтропении
Пониженные нейтрофилы или как называется данное заболевание — нейтропения подразделяется на несколько видов:
У детей в возрасте до трех лет нейтрофилы могут быть меньше нормы и это выражается в хроническом, а также доброкачественном характере, далее с возрастом ситуация может нормализоваться. Если показатели сегментоядерных нейтрофилов сначала в норме, а потом вновь упали, то это характеризуется цикличностью болезни.
Важно! Нужно осуществлять контроль уровня содержания в крови нейтрофилов на постоянной основе, так как это главная защита человеческого организма от заболевания: инфекционного и вирусного характера
Симптомы понижения
Понижение нейтрофилов несет опасность для человеческого здоровья, поэтому следует контролировать их количество
- частые болезни;
- нарушение микрофлоры во рту;
- сбои в работе ЖКТ, а именно в кишечнике.
Возможны иные проявления, которые являются «маячками» наличия воспалительного процесса в организме.
Если же анализ показал повышение палочкоядерных нейтрофилов, причины этого можно узнать в статье на нашем сайте
Причины понижения
Любое отклонение в лейкоцитной формуле, будь то низкие нейтрофилы и низкие лимфоциты или понижены первые и повышены вторые, означает нарушение нормального функционирования организма. Есть болезни, при которых в целом количество лейкоцитов в норме или увеличено незначительно, но выявить сдвиг поможет расширенный общий анализ крови. Если нейтрофилы понижены у взрослого, причины этому могут быть различны. Среди основных:
- наличие воспаления;
- имеются вирусные инфекции;
- после облучения радиацией;
- при наличии анемий различного характера;
- нахождение в негативных климатических условиях;
- прием лекарств таких, как: пенициллин, левомицетин, анальгин, а также сульфаниламидов.
Кроме этого, если понижены нейтрофилы, причины могут крыться в наличии серьезных болезней таких, как:
- нейтропения Костманна является заболеванием передающимся по наследству и оно не имеет клинического проявления;
- понижение нейтрофилов циклического плана. Оно характеризуется исчезновением данных клеток крови и увеличением таких клеток, как эозинофилы и моноциты;
- нейтрофилез;
- наличие инфекций бактериального характера в острой форме: абсцесса, остеомелита, отита, а также пневмонии и иных;
- некроз тканей при наличии ожогов обширного плана, а также лихорадки, гангрены и иных;
- интоксикации такими веществами, как: свинец, бактерии, змеиный яд,
- подагра, уремия, эклампсия;
- эритремия, миеорлейкоз;
- геморрагия в острой форме;
- тиф, туберкулез, паратиф;
- грипп, корь, краснуха, инфекционный гепатит;
- лейкоз в острой форме;
- анафилактический шок.
Это основные причины того, почему нейтрофилы у взрослого понижены.
Разобравшись, почему нейтрофилы в крови понижены, что это значит, стоит понять, как привести их в норму.
Функции
Образование нейтрофилов происходит в костном мозге. На скорость созревания клеток влияет уровень гормонов кортикостероидов, соматотропного гормона и андрогенов. В процессе созревания выделяют несколько форм клеток от молодых до зрелых, а именно:
- Миелобласты – первоначальная форма клеток, образующихся в процессе гемопоэза. В будущем из миелобласта образуется один из видов гранулоцитов (микрофаги, базофилы или эозинофилы).
- Промиелоциты и миелоциты образовываются из миелобластов и попадают в кровоток при патологических процессах в организме.
- Метамиелоцит – «юные» клетки округлой формы. Появление метамиелоцитов в клиническом анализе крови наблюдается при тяжелых инфекциях.
- Палочкоядерные – предшественники зрелых сегментоядерных клеток с длинными вытянутыми ядрами в виде изогнутой палочки.
- Сегментоядерные – зрелые формы гранулоцитов с сегментированными ядрами (занимают 50-75% от всех лейкоцитов).
Палочкоядерные клетки не являются полноценными лейкоцитами, так как не имеют способности к фагоцитозу, в то время, когда сегментоядерные способными защищать организм от патогенных бактерий с помощью следующих функций:
- фагоцитоз – захват и поглощение небольших бактерий;
- нетоз – образование нейтрофильных ловушек (ДНК-сетей с антимикробными белками), повреждающих и связывающих бактерии, грибки и вирусы;
- активация иммунных клеток при выявлении патогенных микроорганизмов;
- организация усиленной выработки лейкоцитов при наличии серьезной бактериальной угрозы для организма;
- выделение лактоферрина, что вызывает замедление созревания и снижение уровня нейтрофилов;
- выделение интерферона, лизоцима и щелочной фосфатазы для уничтожения вирусов;
- устранение поврежденных и омертвевших клеток с целью регенерации собственных тканей.
Содержание нейтрофилов в организме взрослого человека распределяется следующим образом: 60% находятся в костном мозге в виде резерва, а 40% выполняют функции защиты в тканях организма. При этом в состав периферической крови входит всего 1-2% нейтрофилов от общего числа белых кровяных телец.
Если говорить простыми словами, лейкоциты – это именно те клетки, которые поглощают микробы, переваривают их и умирают после того, как их работа будет выполнена.
В процессе созревания нейтрофильные белые клетки проходят шесть стадий, а именно:
- миелобласты;
- промиелоциты;
- миелоциты;
- метамиелоциты;
- палочкоядерные нейтрофилы;
- сегментоядерные нейтрофилы.
Нейтрофилы, которые находятся на пятой и шестой стадиях развития, считаются зрелыми, присутствуют в норме в крови, а незрелые формы нейтрофилом могут выходить в кровь при тяжелом течении инфекции.
При появлении в организме вредных микробов первыми задействуются сегментоядерные нейтрофилы, после они разрушаются. При легком и среднетяжелом течении инфекционного процесса старых лейкоцитов будет достаточно, что справиться с чужеродными агентами. Но в случае тяжелого течения инфекции на помощь сегментоядерным приходят другие менее зрелые формы нейтрофилов.
Поэтому при наличии в организме инфекции возрастает доля сегментоядерных нейтрофилов, а когда патогенных микробов слишком много, происходит их массивная гибель и миграция в кровь юных форм, что называют сдвигом формулы влево.
Первоочередная задача сегментоядерных – борьба с инородными патогенными бактериями и инфекциями, попавшими в организм. За процесс образования данных клеток несет ответственность костный мозг.
В норме нейтрофилы в крови у ребенка во время своего развития могут пребывать в двух стадиях развития: сначала формируется палочкоядерная клетка, а затем она созревает и превращается в сегментоядерную.
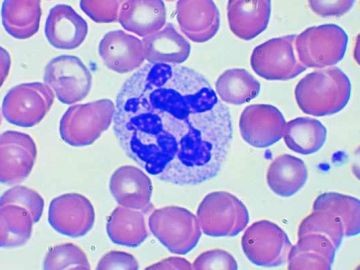
Данное строение позволяет обеспечить возможность данным клеткам преодолевать оболочки тканей органов и систем. Сегментоядерные нейтрофилы имеют ножки, при помощи которых они могут перемещаться, подобно амебам.
Свою непосредственную работу сегментоядерные нейтрофилы начинают уже прямо в органах и тканях, где находится очаг воспалительного процесса и размножаются патогенные микроорганизмы. Нейтрофил, приближаясь к болезнетворной бактерии, полностью ее поглощает, расправляется с ней, а затем погибает и сам.
Самую высокую активность нейтрофилы сегментоядерного типа проявляют во время борьбы с бактериальными инфекциями, а когда в организм попадают вирусы, эти клетки ведут себя практически пассивно. Именно с этим связано повышение содержания нейтрофилов в крови во время борьбы организма с бактериальной инфекцией.
Сегментоядерные клетки
Какие показатели свидетельствуют о нейтропении?
Для того чтобы получить полноценные данные о нейтрофильных кровяных элементах, врачи, как правило, назначают своим пациентам ОАК (общий анализ крови) с лейкоцитарной формулой, в которой подробно расписаны соотношения наиболее важных разновидностей лейкоцитных клеток.
Следует отметить, что в медицине различают 2 вида нейтрофилов:
- Палочкоядерные. Более молодые структуры, обладающие однородным ядром: он может иметь форму утолщенной колбочки или слегка изогнутой подковы. Подобные нейтрофильные гранулоциты присутствуют преимущественно в костном мозге, образуя запасной аэродром, который задействуется при тяжелой степени поражения организма. Небольшой их процент циркулирует по кровеносным сосудам.
- Сегментоядерные. Это уже взрослые или зрелые лейкоцитарные клетки с ассиметричным ядрышком, будто перетянутым несколькими перетяжками, формирующими, в свою очередь, несколько сегментов. Основная их часть присутствует как раз в русле крови и мониторит окружающую среду на наличие инородных форм жизни и вирусов, угрожающих здоровью человека.
Специалисты после проведения клинического анализа могут указать количество нейтрофилов двумя основными способами. Первый предполагает написание абсолютной величины в виде четкого цифирного параметра, а второй – относительную величину, указывающую процентное соотношение как палочкоядерных, так и сегментоядерных клеток.
 Схематическое строение сегментоядерного нейтрофила
Схематическое строение сегментоядерного нейтрофила
Пониженное содержание защитных структур (нейтропению) выдают следующие параметры. Абсолютный показатель (он определяет общее содержание всех типов нейтрофилов): от 0 до 1,4×109/л у детей, а также от 0 до 0,8×109/л у взрослых. Относительный показатель (рассчитывается отдельно для каждого вида гранулоцитов):
- палочкоядерные: от 0 до 0,3–0,4% для детей, от 0 до 0,8% для взрослых.
- сегментоядерные: 0–14% для детей до 1 года, 0–23% для детей 2–6 лет, 0–34% для детей и подростков 7–14 лет и 0–45% для взрослых людей и молодежи от 15 лет.
Обычно нормы нейтрофилов для упрощения расшифровки указывают на самом бланке исследования. А дефицит защитных клеток может выделяться жирным шрифтом, красной заливкой ячейки, стрелкой, указывающей вниз, или надписью «ниже нормы». Существует еще один способ отметки гранулоцитов: в графе «нейтрофильные лейкоциты» дополнительно пропечатываются еще 4 буквы – М, Ю, П и С.
Последние 2 литеры представляют собой уже рассмотренные ранее палочкоядерные и сегментоядерные нейтрофилы, соответственно. Первые же 2 обозначения требуют более детального пояснения. Так, буква «М» является сокращенной формой моноцитов, а «Ю» – юных нейтрофильных элементов. Данные структуры – это первородные клеточные элементы, из которых затем вырастают зрелые формы нейтрофилов.
Своеобразные младенцы кроветворной системы обязательно располагаются в костном мозге и ни в коем случае не выходят за пределы обители до момента своего взросления. Юные лейкоциты и моноциты обнаруживаются в крови только тогда, когда практически весь объем палочкоядерных и сегментоядерных клеток в борьбе с болезнью исчерпан – в таком случае для обороны организма от опасного вторжения мозг активирует совсем молодой резерв.
Причины понижения у взрослых
Заболевание может носить врожденный, приобретенный и хронический характер. Последнюю форму можно наблюдать у ребенка после двух лет. Она носит временный характер, и потом наблюдается восстановление до нормальных показателей.
Выделены следующие причины понижения нейтрофилов:
- Наследственность. Признаки проявляются у грудничка сразу после рождения либо в течение первых нескольких недель жизни (фурункулез, абсцесс, пневмония).
- Бактериальная инфекция (ангина, сепсис, флегмона, пиелонефрит и другие).
- Омертвение тканей (ожог, гангрена, раковая опухоль).
- Различные отравления.
- Нарушения обмена веществ (сахарный диабет, подагра и другие).
- Серьезные заболевания крови.
- Облучения.
- Анафилактический шок.
- Частый прием анальгина, пенициллина.
- Чрезмерные физические и эмоциональные нагрузки.
- Истощение организма.
Замечено, что если в общем анализе крови наблюдается пониженный уровень нейтрофилов, то чаще проявляются такие заболевания, как ОРЗ, грипп, дисбактериоз пищеварительной системы и ротовой полости, различные воспалительные процессы.
Острая нейтропения, как правило, выявляется после химиотерапии. Это увеличивает риск развития бактериальных и грибковых патологий. Также провокаторами становятся препараты, которые назначаются при раковых опухолях и аутоиммунных нарушениях.
Нормальные показатели нейтрофилов у взрослых и детей
нейтрофилы в анализе крови (синие)
От общего количества лейкоцитов нейтрофилы занимают 45-70%
При этом в диагностике патологии важно их количественное и процентное содержание, а также тип клеток
Различают нейтрофилы:
- миелоциты (в норме 0%) и юные (не более 1%) — незрелые клетки у здорового человека, пребывающие в костном мозге;
- палочкоядерные (1-5%) — нейтрофилы на последней стадии созревания;
- сегментоядерные (60-65%) — отличаются от предыдущей формы лишь формой ядра.
Одни сегменты и палочки курсируют в крови, являясь первым звеном контроля и выявления чужеродного «втрожения». Другие клетки находятся в резерве, прикрепившись к стенкам сосудов. Именно они первыми идут на помощь при обнаружении воспаления. Если и их не хватает, из костного мозга в кровяное русло выбрасываются юные клетки и миелоциты, хотя и выполняют свои функции лишь на 50%.
Количественное и процентное содержание нейтрофилов в крови зависит от возраста пациента:
- у детей сразу после рождения — 6,0-28,0Х10⁹/л, 50-72% от общего количества лейкоцитов, (палочкоядерных 3-17%, сегментоядерных 45-80%);
- к 1 году — 1,8-8,5Х10⁹/л, 31% от общего количества лейкоцитов (П — 0,5-4%, с — 15-45%);
- до 4 лет — 1,5-8,5Х10⁹/л, 33-42%;
- до 8 лет — 1,5-8,0Х10⁹/л, 51-53%;
- до 16 лет — 1,8-8,0Х10⁹/л, 54-57%;
- взрослые — 1,8-6,6Х10⁹/л, 45-70% (П — 1-5%, С — 60-65%).
Тяжесть нейтропении обычно определяется степенью снижения количественного показателя (абсолютная нейтропения):
- мягкая — 1,5-1,0Х10⁹/л,
- умеренная — 1,0-0,5Х10⁹/л;
- тяжелая — менее 0,5Х10⁹/л.
Относительная нейтропения фиксируется при нормальных количественных и снижении процентных показателей нейтрофилов относительно общего количества лейкоцитов. Такое состояние может возникает при увеличении других типов лейкоцитов, в основном — лимфоцитов.














