Ревматоидный артрит
Содержание:
Лечение
Инновационные препараты для лечения ревматоидного артрита останавливают дальнейшее формирование заболевания, убирают неприятные признаки и останавливают возникновение обострений. Присутствуют разнообразные способы лечения данного заболевания.
Нестероидные противовоспалительные препараты
Препараты основной помощи во время болей в суставах используются обычно «стандартные» нестероидные препараты — диклофенак, кетопрофен, пироксикам, бутадион и другие. Такие препараты результативно убирают воспалительные процессы и сокращают боли. Такие препараты упрощают жизнь больному, но они не вылечат, а просто на время обезболят.
Базисные препараты
Данные средства предоставляют результат от лечения спустя пару месяцев. Их прием ведут для того, чтобы вызвать у течения данной болезни затяжную стадию ремиссии. Каждый из вступающих в нее веществ результативен по-своему и как он отразится на разных пациентах должен учитывать врач.
Нынешнее базисное лечение содержит в себе средства пяти категорий:
- «Золотые»;
- Иммунодепрессанты
- Антималярийные;
- Сульфаниламиды;
- Д-пеницилламин.
- Ауротерапия
Приступать к приёму подобного лечения правильнее на первоначальном этапе ревматоидного артрита. Терапия результативна при быстром развитии с ярко выраженным болевым синдромом. Статистические данные указывают на то, что терапия золотом результативно в 75% ситуаций.
Цитостатики
Цитостатики — это препараты, подавляющие активность клеток иммунитета (ремикейд, метотрексат, азатиоприн и прочие). Плюсы такого лечения: 1. Высокая результативность при невысокой дозировке. Лучше всего препараты этой группы проявили себя при терапии серьезных форм ревматоидного артрита со стремительной скоростью распространения заболевания. 2. Вторым плюсом является – низкая частота и незначительная серьезность второстепенных результатов от приема средств этой группы.
Антималярийные лекарства
Ученые долго искали новые лекарства для лечения ревматоидного артрита. Одно из подобных поисков принесли неплохие результаты – делагил и плаквенил тормозят протекание ревматоидного артрита, и понижают степень его выражения. Однако эти препараты находятся далеко внизу списка препаратов от данного заболевания, поскольку
действие их наступает только через год. Это существенный минус.
Препараты группы сульфаниламидов
Существуют 2 препарата — салазопиридазин и сульфасалазин. Плюсы такого метода лечения:
- Неплохая восприимчивость препарата (появление побочных результатов возникает в 10-15%).
- Несерьезные осложнения.
- Невысокая стоимость.
Минусы:
- Медленное действие (наступает эффект минимум через 3 месяца).
Лечение Д-пеницилламином
Назначение этого препарата производят при непереносимости аутотерапии и метотрексата, либо действие этих препаратов не наступает. Еще Д-пеницилламин назначают при осложнениях на сердце, легкие и почки от артрита. Такой препарат назначают на 3 года, затем делают перерыв и снова начинают прием.
Гормональные вещества (глюкокортикоиды)
Цель таких препаратов — сдерживание воспалительного течения и других состояний при артрите. Зачастую их назначают, когда лечение нестероидными и базисными препаратами не приносит результата. Среди гормональных препаратов, которые благополучно помогают вести борьбу с заболеванием, эксперты выделяют следующие: Бетаметазон; Метилпреднизолон; Триамцинолон.
Как помогают биологические агенты при ревматоидном артрите
На данный момент исследователи сделали большой шаг на пути к изучению методов терапии при ревматоидном артрите. Была сформирована группа биологических агентов для лечения этого заболевания. На данный момент имеется несколько обычных биологических агентов, которые имеют предназначение для терапии артрита:
- Ембрел;
- Хумира;
- Кинерет;
- Ремикад;
- Ритуксан;
- Оренция.
Есть еще группы, но они испытываются в лабораториях на предмет пользы для лечения данного заболевания.
Как биологические агенты воздействуют на симптоматику заболевания?
Биологическими агентами являются протеины, которые разрабатывались методикой генной инженерии с применением генной информации человека. Они ориентированы на видоизменение функции специальных ферментов иммунитета. Это играет главную значимость в стимуляции или угнетении воспаления. Их воздействие происходит только на особенные вещества иммунитета. Получается, что данные препараты владеют меньшим диапазоном побочных результатов.
Какие осложнения влечет за собой ревматоидный артрит?
Осложнениями ревматоидного артрита являются:
- поражения суставов и опорно-двигательной системы;
- поражения кожных покровов;
- заболевания глаз;
- патологии сердечно-сосудистой системы;
- дисфункция нервной системы;
- болезни крови;
- поражения дыхательной системы;
- заболевания почек;
- дисфункция желудочно-кишечного тракта;
- психические нарушения;
- другие патологии.
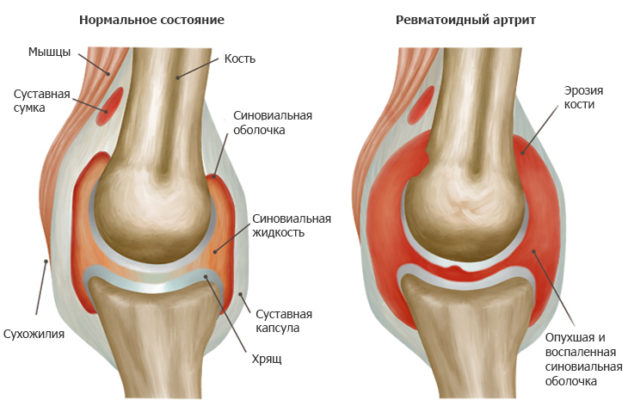
Поражения суставов и опорно-двигательной системыНарушениями опорно-двигательного аппарата являются:
- патологические изменения мышечной ткани вследствие нарушения питания;
- бурсит (воспаление суставных сумок);
- тендинит (воспаление сухожилий);
- синовит (воспаление оболочки суставов);
- поражение суставов, находящихся в гортани (вызывает одышку, бронхит, изменение голоса).
Поражения кожных покрововволчанкойтуберкулезом кожиДругими кожными проблемами при данной болезни являются:
- утолщение или истощение кожных покровов;
- дигитальный артериит (небольшие некрозы в области ногтевого ложа);
- сетчатое ливедо (сильно просвечивающиеся кровеносные сосуды за счет истончения кожи);
- синюшный окрас кожи пальцев и стоп;
- гангрена пальцев.
Заболевания глазоболочки глазной склеры, в которой располагаются кровеносные сосудывоспаление глазного яблокаПатологии сердечно-сосудистой системыоболочкой сердцавоспалению перикардамиокардитинфарктинсультДисфункция нервной системыДругими нарушениями нервной системы являются:
- парестезии (нарушение чувствительности);
- жжение, зябкость рук и ног;
- двигательные нарушения;
- мышечная атрофия;
- шейный миелит (воспаление шейного отдела спинного мозга).
Болезни кровинедостаточное количество эритроцитов в кровинарушениям снаснижение в крови количества определенной группы лейкоцитовтромбоцитозПоражения дыхательной системывоспаления оболочки, окружающей легкиекашлю с кровьювоспаления легочной тканиЗаболевания почекот 10 до 25 процентовПатологиями почек являются:
- гломерулонефрит (воспаление, при котором поражаются клубочки почек);
- нефротический синдром (состояние, при котором развиваются отеки, повышается содержание холестерина в крови, происходит интенсивный вывод белка с мочой);
- амилоидоз (нарушение белкового обмена).
Дисфункция желудочно-кишечного трактатошнотойвздутием животаязвенная болезнь желудка или двенадцатиперстной кишкижелудочно-кишечные кровотеченияПсихические нарушениядепрессияДругие патологииЗаболеваниями, которые провоцирует ревматоидный артрит, являются:
- спленомегалия (увеличение размеров селезенки);
- периферическая лимфаденопатия (увеличение размеров периферических лимфатических узлов);
- аутоиммунный тиреоидит (заболевание щитовидной железы аутоиммунного происхождения).
Методы лечения
Заболевание неизлечимо. Борьба с ним продолжается всю жизнь. Симптомы и лечение тесно взаимосвязаны.
Основные задачи терапии, помимо устранения выраженных симптомов:
- добиться устойчивой и долгой ремиссии;
- сдерживать активность аутоиммунных реакций;
- предотвратить или замедлить появление осложнений РА.
Для этого пациенту назначают медикаменты, которые быстро снимают наиболее выраженные симптомы РА:
- гормоны (Дексаметазон, Преднизолон, Гидрокортизон);
- противовоспалительные НПВС: Ибупрофен, Пироксикам, Диклофенак;
- базисные препараты, которые нужно принимать годами (с их помощью сдерживают прогресс заболевания): цитостатики (Ремикейд, Циклофосфан, Метотрексат), препараты золота (Ауранофин, Ауротиомалат)
Физиотерапия
При ревматоидном артрите лечение осуществляют не только медикаментами, но и физиотерапевтическими методами.
Они помогают ускорить заживление тканей, поддержать мышечный тонус, сохранить подвижность суставов.
Какие методы эффективны:
- Фонофорез и электрофорез с медикаментами (под действием электрического поля или ультразвука проницаемость кожи улучшается, и лекарственные вещества попадают к области поражения).
- Электростимуляция мышц (стимуляция мышц электрическим током).
- Бальнеотерапия (ванны с минеральной водой).
- Грязелечение.
- Упражнения ЛФК.
Обязательным этапом является санаторно-курортное лечение.
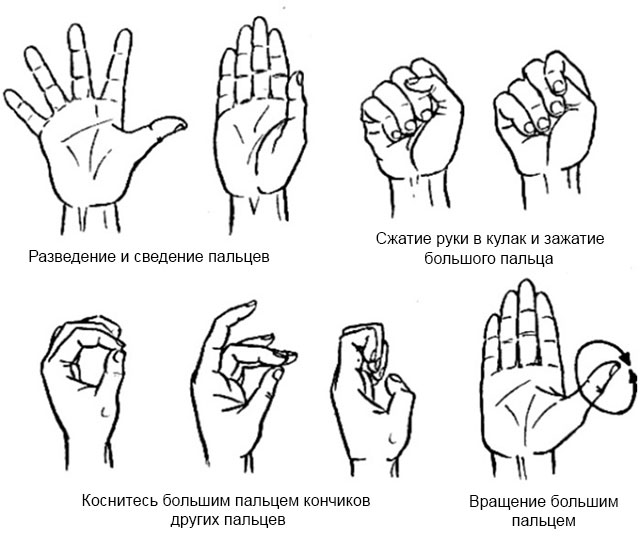 Примеры упражнений ЛФК для рук при ревматоидном артрите
Примеры упражнений ЛФК для рук при ревматоидном артрите
Медикаментозная терапия
Как лечить ревматоидный артрит? Чтобы снять выраженные симптомы, больному назначают:
- Нестероидные противовоспалительные препараты – Ибупрофен, Ортофен, Индометацин, Нимесулид.
- Гормональные противовоспалительные средства в уколах в сустав – Гидрокортизон, Метипред.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
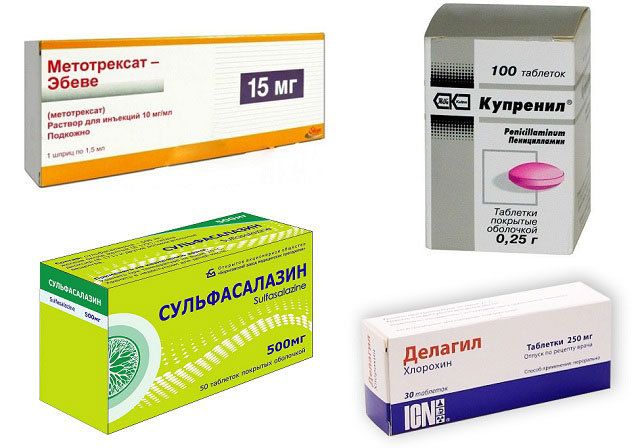
В качестве базисных медикаментов при РА эффективны:
| Названия препаратов | Спектр действия |
|---|---|
|
Цитостатики, иммунодепрессанты (Метотрексат, Азатиоприн) |
Воздействуют на деление иммунных клеток и активность иммунного процесса, сдерживая его |
|
Противовоспалительные, иммуносупрессивные, противомикробные препараты (Д-пеницилламин, Сульфасалазин) |
Влияют на активность иммунного процесса и уменьшают выраженность воспалительных процессов |
|
Препараты золота (Кризанол) |
Обладают цитостатическими свойствами; их назначают при тяжелом течении болезни, а также при противопоказаниях к приему Метотрексата |
|
Производные хинолина (Делагил) |
Снимают воспаление, влияют на активность иммунных процессов |
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
В последнее время при лечении РА применяют:
- Новые медикаменты – биологические агенты, которые нейтрализуют вещества, отвечающие за развитие аутоиммунных реакций (Инфликсимаб).
- Новые методики – вводят в сустав стволовые клетки, восстанавливая поврежденные поверхности.
Консервативное лечение ревматоидного артрита медикаментами – длительное. Некоторые препараты принимают годами.
Хирургическое лечение (замену сустава) производят при артрозе.
https://www.youtube.com/watch?v=Re_Z1zxH0VU
Народные средства при артрите
Длительное применение фитосредств по народным рецептам достаточно эффективно и помогает сдерживать развитие болезни.
Рецепты домашних средств:
- Настой лаврушки (Лавра благородного). Несколько лавровых листьев измельчите (так, чтобы получилась 1 ст. л. сырья), залейте 450 мл кипящей воды, оставьте в термосе на ночь. Утром процедите, выпивайте по 1/3 части стакана 3 раза в день до еды (за 30 минут). Продолжайте лечение ревматоидного артрита 14 дней. После такого же перерыва можете его повторить.
- Настой из одуванчика. Промойте и измельчите корни одуванчика. 1 ч. л. готовой смеси залейте стаканом кипящей воды, дайте настояться 1 час под крышкой. По готовности разделите на 4 части, выпейте в течение дня за 30 минут до еды. Средство принимайте от 6 до 12 месяцев.
Перед тем как приступить к лечению народными средствами, обязательно посоветуйтесь с лечащим врачом.
 Слева — настой лаврушки, справа — настой из одуванчиков. Нажмите на фото для увеличения
Слева — настой лаврушки, справа — настой из одуванчиков. Нажмите на фото для увеличения
Лабораторная диагностика
Из лабораторных методов для подтверждения диагноза имеют значение общий и биохимический анализ крови, обнаружение ревматоидного и антинуклеарного фактора, специфических антигенов.
Изменениями в крови, характерными для ЮРА, являются:
- ускорение СОЭ (при системном варианте — до 50-80, полиартикулярном — до 40 мм/час);
- лейкоцитоз (при системном варианте — со сдвигом влево до юных форм);
- гипохромная анемия;
- тромбоцитоз;
- увеличенные значения СРБ, иммуноглобулинов G, M;
- обнаружение антинуклеарного фактора.
При полиартикулярном артрите в крови могут определяться РФ (серопозитивный подтип) и антиген HLADR 4, при олигоартикулярном — антигены HLA A2 (подтип с ранним началом), HLA B27 (подтип с поздним началом).
Чем отличается ревматоидный артрит от ревматизма?
ревматизма Отличия ревматоидного артрита от ревматизма
| Параметры | Ревматоидный артрит | Ревматизм |
| Возраст больного, когда появляются первые симптомы | чаще всего после 25 – 30 лет. | обычно 10 – 15 лет. |
| Связь с перенесенной стрептококковой инфекцией | обычно отсутствует. | присутствует У более 80 процентов больных в анамнезе (истории болезни) фигурирует ангина, перенесенная 2 -3 недели ранее. |
| Начало заболевания | постепенное, на протяжении недель – месяцев. | обычно острое, с высокой температурой тела (до 40 градусов). |
| Длительность болезни |
|
|
| Поражение суставов |
|
|
| Болевой синдром |
|
|
| Лимфатические узлы | увеличиваются периферические лимфатические узлы. | обычно не изменяются. |
| Мышечные поражения | слабость и атрофия мышц в области пораженного сустава. | не характерны. |
| Поражения сердца |
|
|
| Поражения центральной нервной системы | встречается крайне редко. |
|
| Поражение других органов и систем | В тяжелых формах ревматоидного артрита воспалительный процесс может поражать практически все органы. Органами, которые наиболее часто поражаются при ревматоидном артрите, являются:
|
не характерно. |
| Скорость оседания эритроцитов |
|
|
| Ревматоидный фактор в крови | положительный результат у более 75 процентов больных. | обычно результат отрицателен. |
| Анализ на антитела против стрептококков (антистрептолизин О) | отрицательный результат. | положительный результат с высокими титрами антител (более 200 единиц на миллилитр крови). |
| Анализ крови на циркулирующие иммунные комплексы (ЦИК) | положительный результат с высоким титром ЦИК (более 90 единиц на миллилитр крови) в острой стадии болезни. | отрицательный результат. |
| Рентген пораженных суставов | признаки остеопороза с деформацией суставов и сужением суставных щелей. | не выявляет особых изменений, иногда – легкое расширение суставной щели. |
Стадии ревматоидного артрита
Выделяют несколько критериев, по которым можно классифицировать стадии развития ревматоидного артрита, но наиболее информативными являются те, которые основываются на показаниях рентгеновских снимков.
Их принято делить на четыре категории:
-
На начальном этапе видны первые признаки утончения кости, это практически единственное проявление, которое можно заметить на снимке. Мягкие ткани вокруг суставов пальцев уплотняются, и становятся несколько толще. Иногда бывают заметны светлые места, имеющиеся на костной ткани – это образовавшиеся кисты. Когда суставные щели узкие, тогда можно говорить о том, что болезнь прогрессирует и в ближайшее время перейдет в следующую стадию. Характерной чертой данного этапа развития болезни является то, что она может возникать в любом возрасте и протекать довольно длительное время, практически никак себя не проявляя. Иногда подобные состояния обнаруживаются даже в детском возрасте, а болезнь впервые заявляет о себе по прошествии многих лет.
-
Вторая стадия характеризуется тем, что помимо тонкости костей, локализующейся преимущественно вокруг сустава, начинает поражаться и сама кость по эрозивному типу. В первую очередь страдают руки в области локтей и запястий. Если эрозия располагается рядом с хрящом, то в данном случае возникает ограничение подвижности. При этом сама ткань хряща может быть не деформирована, но мышцы начинают атрофироваться, первую очередь те, которые окружают сам больной сустав. Синовиальные сумки отечные и слегка воспаленные. Во время обострения они могут быть горячими, а пациенты, на второй стадии развития болезни жалуются на боль и ломоту. Чем больше эрозий на кости, тем ближе третья стадия прогрессирования болезни.
-
На этой стадии заметны не только повреждения кости и её утончение, здесь на снимке явно прослеживается атрофия мышцы, носящая обширный характер, сам сустав уже подвергается деформации. Если отложение солей начинается ещё на первой стадии, то на третьей кальцификация становится заметна на рентгеновском снимке. При этом отложения могут быть разного размера и формы. Их структура может также варьироваться от плотной, до довольно рыхлой. Суставы на этом этапе уже значительно ограничены в движении.
-
Четвертая стадия – это тот этап, на котором заметны костные нарушения. Рентгенологическое исследование фиксирует остеопороз, видны и эрозии, и кисты, которые носят множественный характер, щели могут срастаться, либо иметь крайне узки просветы. Сустав полностью деформирован, мышцы и мягкие ткани вокруг него атрофированы. Болезнь затрагивает все конечности, а пациенты жалуются на сильные непрекращающиеся боли.
В зависимости от состояния человека и от его функциональных возможностей, также выделяют четыре стадии развития болезни:
-
На первой стадии пациенты способны самостоятельно выполнять все повседневные действия, их общее состояние не нарушено, болевые симптомы отсутствуют.
-
На второй стадии люди сохраняют работоспособность, но с повседневными делами справляются с трудом, занятия спортом становятся труднодоступными.
-
На третьей стадии пациенты, как правило, ограничены в рабочей деятельности, но способны справляться с обслуживанием самого себя.
-
На четвертой стадии человек не может полноценно выполнять ни один вид деятельности.
Причины
Почему появляется ревматоидный артрит у взрослых, а иногда и детей, точно не известно, так как этиология патологии не установлена. Нарушение работы иммунной системы спровоцировать могут любые негативные процессы. Выделят следующие причины возникновения:
- Генетическая предрасположенность. Многие врачи склонны думать, что патология передается по наследству благодаря специфическому гену HLA-DR4. Его, как правило, обнаруживают у 70% больных, но в целом он не сильно распространен. В наличии он только у 20% жителей планеты. Что дает возможность предположить, что этот генетический фактор увеличивает вероятность развития патологии. Но далеко не все врачи берут анализы на наличие этого гена после постановки диагноза, что не позволяет утверждать наверняка.
- Негативные факторы окружающей среды. Плохая экология способствует развитию этого заболевания. Проживание в сильно загрязненных регионах, также может спровоцировать ухудшение здоровья.
- Образ жизни. Отсутствие здорового питания, спортивных упражнений, курение, алкогольная или наркотическая зависимость, также способствуют нарушению работы иммунитета.
- Никотиновая зависимость. Один из самых весомых факторов, который стоит выделить отдельно. Провоцирует развитие хронической формы заболевания именно курение. Длительное воздействие на организм никотина способствует увеличению иммуноглобулиновых антител IgM, что постепенно и приводит к ревматоидному артриту суставов.
- Ожирение. Многочисленные исследования доказали, что одной их причин возникновения заболевания, является избыточная масса тела.
- Нарушение гормонального баланса. Увеличение определенных гормонов в организме способно замедлить течение заболевание, а уменьшение — спровоцировать обострение. Доказательством этому являются стихающие симптомы у женщин в период беременности. Выше вероятность развития заболевания у девушек с нерегулярным менструальным циклом, в период менопаузы, при нарушениях приема контрацептивов.
- Инфекции и микробы. Ряд исследований показали, что провоцировать ревматоидный артрит могут инфекции, микробы и вирусы. Это вирус Эпштейна-Барр, хронический гепатит С, ретровирус, гингивит, краснуха, микоплазма и другие.
К факторам риска появления заболевания специалисты выделяют работа в трудных условиях (химическая промышленность), повышенная физическая активность, постоянная работа мелкой моторики. Не найдено связи развития ревматического артрита с употреблением кофе, но негативно влияет на организм газированные напитки.
Методы лечения
Когда артрит обостряется, что делать, чтобы снять ревматоидное обострение должен знать каждый, кто живет с этим диагнозом. Экстренные меры по купированию обострения полностью повторяют методы терапия ревматоидного артрита, лечение которого включает прием лекарств следующих групп:
- нестероидные противовоспалительные средства;
- глюкокортикостероиды;
- препараты золота.
В первую очередь необходимо принять любой нестероидный противовоспалительный препарат. Обычно при артрите принимают диклофенак или нимесулид. Можно выпить суспензию Нимесил или Аффида, принять Диклофенак, Ибупрофен, Ибупром. Все эти препараты обладают обезболивающим и противовоспалительным действием, а также быстро нормализуют температуру тела. В запущенных случаях прием таблеток неэффективен, поэтому можно сделать внутримышечную инъекцию перечисленных препаратов.
Чем лечить ухудшение самочувствия при обострении ревматоидного артрита зависит, в первую очередь, от выраженности симптомов. Сильную боль и нарушение двигательной активности необходимо лечить, а не терпеть. Лучше всего будет проконсультироваться с врачом-ревматологом о назначении кортикостероидов. Такие препараты быстро купируют воспаление, останавливают аутоиммунный процесс, провоцирующий обострение заболевания, снимают боль. Глюкокортикостероиды принимают в таблетках или уколах.
Самый быстрый способ снять симптомы – это укол глюкокортикостероида непосредственно в пораженный сустав. Выполнять такую манипуляцию должен только врач.
Самостоятельно принимать препараты этой группы запрещено из-за высокого риска навредить себе при неправильном выборе дозировки
Такие препараты требуют осторожности, так как оказывают системное влияние на весь организм
Улучшить самочувствие и снять обострение поможет физиотерапия. При артрите хорошим терапевтическим действием обладает плазмаферез. Этот метод основан на очищении крови в центрифуге с последующим введением ее в вену пациента. В процессе процедуры кровь очищается от токсических соединений и антител, провоцирующих воспаление в суставе. Минус такой процедуры – высокая стоимость. Чтобы снять обострение, необходимо как минимум пять сеансов.
Хорошим терапевтическим действием обладают радоновые ванны и радиотерапия. Такие методы лечения необходимо согласовать с врачом.

Курс плазмафереза эффективно снимает обострение