Лечение стенокардии
Содержание:
- Симптомы стабильной стенокардии
- Чем вызывается нестабильная стенокардия?
- Классификация стенокардии
- Лечебные мероприятия
- Первая неотложная помощь: что делать, какие лекарства принимать
- Лечение стенокардии напряжения
- Лечение
- Диагностика
- Диагностика
- Диагностика
- Причины стабильной стенокардии
- Лечение стенокардии
- Как лечить?
Симптомы стабильной стенокардии
Основным проявлением заболевания является болевой синдром. Критериями ангинозных (стенокардитических) болей являются следующие:
— носят характер сжимающих, давящих, жгучих — локализуются за грудиной или в левой половине грудной клетки — могут иррадиировать (отдавать) в левую лопатку, руку, шею, нижнюю челюсть, а могут быть без иррадиации или локализоваться только в межлопаточной области — возникают при физической нагрузке, ходьбе, подъеме по лестнице -длятся несколько минут, не более 10 – 15 минут — проходят самостоятельно в покое при прекращении нагрузки или купируются приемом нитроглицерина под язык — могут сопровождаться страхом смерти и вегетативными нарушениями – потливостью, головокружением, чувством нехватки воздуха
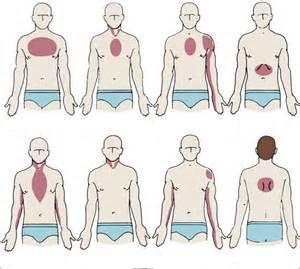
На рисунке указана возможная локализация болей при стенокардии
Боли при стенокардии не изменяют своей интенсивности на высоте глубокого вдоха в отличие от межреберной невралгии, которую сами пациенты при остеохондрозе позвоночника могут принимать за боли в сердце (при невралгии боль на вдохе усиливается).
Похожие жгучие боли за грудиной могут возникать при гастроэзофагеальном рефлюксе, когда происходит обратный заброс кислого желудочного содержимого в пищевод. Это заболевание требует более детального обследования пациента. При рефлюксе боли связаны с приемом пищи и существует необходимость запивать твердую пищу водой.
Пациенту важно помнить, что если боли в сердце возникли впервые в жизни, произошло увеличение частоты, интенсивности и продолжительности болевых приступов, развился интенсивный болевой приступ, с отсутствием эффекта от нитроглицерина, он должен незамедлительно получить консультацию врача (в поликлинике или по скорой помощи), так как возможно развитие нестабильной стенокардии или инфаркта миокарда. В зависимости от уровня физической нагрузки, провоцирующей боль, стабильную стенокардию классифицируют на функциональные классы (ФК):
В зависимости от уровня физической нагрузки, провоцирующей боль, стабильную стенокардию классифицируют на функциональные классы (ФК):
I ФК – приступы возникают очень редко, при значительных, непривычных для пациента нагрузкахII ФК – пациент без болей может пройти более 500 метров, подняться более чем на 2 этажIII ФК – пациент может пройти менее 500 м, подняться только на первый этаж без болейIV ФК – возникает ограничение обычной повседневной активности из – за частых приступов болей в сердце
Разделение на классы важно для того, чтобы определиться с правильной тактикой лечения, так как при III и IV ФК, когда приступы часто повторяются и мешают вести полноценный образ жизни, показано назначение нитратов продолжительного действия ежедневно или перед нагрузками (например, перед длительной ходьбой пешком)
Чем вызывается нестабильная стенокардия?
Бывает так, что инфаркт миокарда развивается внезапно, без каких-либо предвестников. Но чаще за несколько дней или даже недель у больных наблюдаются симптомы, которые могут быть расценены как признаки появления или обострения коронарной недостаточности. Это может быть изменение характера уже имеющейся стенокардии, то есть приступы могут учащаться, усиливаться, менять или расширять область иррадиации, возникать при меньшей нагрузке. Могут присоединяться ночные приступы или эпизоды аритмии.
Развитие нестабильной стенокардии обычно связано с разрывом атеросклеротической бляшки и последующим внутрикоронарным тромбообразованием. В некоторых случаях причиной служит повышение тонуса коронарных артерий или их спазм.
Иногда прединфакртный период характеризуется относительно неспецифическими для коронарной недостаточности симптомами типа повышенной утомляемости или общей слабостью. Интерпретировать такие признаки более чем сложно, если только им не сопутствуют электрокардиографические изменения ишемии миокарда.
Классификация стенокардии
Стенокардия делиться на 2 основные группы – стабильную и нестабильную стенокардию.
1. Стабильная стенокардия (стенокардия напряжения)
Стенокардия напряжения развивается обычно при физических нагрузках человека, сильных переживаниях, стрессах, т.е. в тех случаях, когда сердцебиение учащается, и сердечная мышца нуждается в повышенном количестве крови, кислороде.
В зависимости от уровня физической нагрузки, на котором у человека появляется боль за грудиной, стенокардию напряжения разделяют на 4 функциональных класса (ФК):
Стенокардия ФК 1 (ФК I) – характеризуется редкими приступами болевого синдрома, преимущественно при значительной или чрезмерной физической нагрузке на организм;
Стенокардия ФК 2 (ФК II) – характеризуется частыми приступами болевого синдрома при незначительных физических нагрузках – подъем по лестнице на 1 этаж, быстрая ходьба около 300 метров и более. Приступ также может начаться в первые часы бодрствования человека, когда включаясь из состояния покоя в обычный режим, повышается ритм работы сердца, усиливается кровообращение и снижается антифибринолитическая способность (циркадианный ритм стенокардии).
Стенокардия ФК 3 (ФК III) — характеризуется частыми приступами болевого синдрома при незначительных физических нагрузках – подъем по лестнице на 1 этаж обычным медленным шагом, быстрая ходьба около 150 метров и более.
Стенокардия ФК 4 (ФК IV) – характеризуется частыми приступами при минимальной физической активности человека или состоянии покоя (отдыха).
2. Нестабильная стенокардия
Нестабильная стенокардия характеризуется болевыми приступами различной интенсивности, продолжительности, непредсказуемым появлением, например – в состоянии покоя. Болевой синдром сложнее поддается купированию, при приеме нитратов (нитроглицерине). Риск развития инфаркта миокарда выше, в отличие от стабильной формы этой патологии. Благодаря своим свойствам, нестабильную стенокардию разделили на несколько различных видов:
2.1. Впервые возникшая стенокардия (ВВС) – развитие повторного приступа происходит через 30-60 дней после первого проявления болевого синдрома.
2.2 Прогрессирующая стенокардия (ПС) – развитие происходит чаще на фоне стабильной формы стенокардии, с повышением функционального класса (ФК).
2.3. Ранняя послеинфарктная, послеоперационная стенокардия – развитие болевого синдрома происходит в период от 3 до 28 суток после перенесенного инфаркта миокарда (по классификации отечественных врачей), или от 1 до 14 суток (классификация NYHA).
2.4. Спонтанная стенокардия (вазоспастическая, вариантная, Принцметала) – характеризуется внезапными приступами болей за грудиной без видимых на то причин, чаще всего – в состоянии покоя. Обычно вазоспастическая стенокардия не связана с атеросклеротическим поражением коронарных сосудов. Ее причиной становятся преимущественно спазмы коронарных сосудов.
Лечебные мероприятия
Клинические рекомендации относительно стенокардии напряжения строятся на нескольких принципах: предупреждении обострений, а значит, и развития инфаркта миокарда, и снятии негативной симптоматики
Кроме этого, важно знать, как купировать приступ
Помощь при приступе
В момент приступа больной должен прекратить физическую деятельность, ему необходимо предоставить доступ к свежему воздуху, дать таблетку Нитроглицерина. Если приступ не прошел, можно дать еще одну через 5 минут после первой.
Разовый прием препарата не должен составлять более трех таблеток. Если на протяжении тридцати минут симптомы не прекращаются, следует обратиться в скорую помощь.
Медикаментозная терапия
При стабильной стенокардии медикаменты принимаются в момент приступов, чтобы пресекать их. Также медикаментозное лечение корректирует нарушения обмена жиров в организме человека. В иных случаях врачом назначаются медикаменты, которые воздействуют на сердечно-сосудистую систему, улучшают качество крови и минимизируют опасность развития осложнений.

Лечение СН различных классов
Так, могут применяться:
- антиагреганты: Ацетилсалициловая кислота, Аскорутин;
- статины (Ловастатин, Симвастатин);
- β-адреноблокаторы (Небиволол, Карведилол);
- блокаторы кальция (Амлодипин, Нифедипин);
- ингибиторы If-каналов (Кораксан, Бравадин) и АПФ (Валсартан, Периндоприл);
- нитратосодержащие средства (Изосорбида динитрат, Нитроминт).
Хирургические методы
Если медикаменты не помогают и приступы стенокардии не прекращаются, или есть риск смерти больного, врачи предлагают оперативное вмешательство, например:
- рентгенохирургию и внутрисосудистое протезирование артерий;
- аортокоронарное шунтирование;
- маммарокоронарное шунтирование.
https://youtube.com/watch?v=xw2i-o6dOuc
Кардиохирургическое вмешательство – достаточно эффективный способ терапии. В 90-95% случаев операция несет благоприятный исход. Однако бывают и осложнения: рестенозы, возобновление стенокардии, инфаркт сердечной мышцы.
Альтернативные способы
Домашние средства не являются основными в терапии данного заболевания, они могут быть применены только как дополнение к консервативному или радикальному лечению.
Эффективными являются настойки и отвары трав с сосудорасширяющим действием. Правильное применение пустырника может не только расширить сосуды, но также снизить давление и стабилизировать частоту сердцебиений.
Такие травы как мята и мелисса еще хорошо и успокаивают, и пополняют организм полезными витаминами. Особенно сильное действие оказывают плоды боярышника.
Все эти растения, если нет особых указаний, заваривать можно по универсальному рецепту: столовая ложка сырья заливается стаканом кипятка и варится на водяной бане 15 минут, после чего средство принимается трижды в сутки по 50 грамм.
Другие рекомендации
При лечении патологии пациент должен изменить образ жизни и пищевые привычки. К необходимым изменениям можно отнести:
- постоянные, но умеренные занятия спортом;
- систематические прогулки на свежем воздухе;
- устранение стрессовых ситуаций;
- отказ от табакокурения;
- отказ от гормональных препаратов.
Первая неотложная помощь: что делать, какие лекарства принимать
Расскажем подробно об алгоритме действия для оказания неотложной доврачебной помощи при стенокардии.
Если приступ произошел во время физической активности, важно остановиться, по возможности, прилечь или присесть. Нередко такой отдых помогает снять симптомы
При первых признаках стенокардии лучше всего принять нитроглицерин, который помогает достаточно быстро.
Если болевой симптом не проходит в течение двух минут, прием препарата необходимо повторить. При отсутствии результата необходимо вызвать медицинскую помощь, так как возможен инфаркт миокарда.
При появлении головных болей можно выпить анальгетик. Если пульс сильно повышен и достигает 110 ударов в минуту и более, нужно принять анаприллин.
Важно знать, что при пониженном давлении принимать нитроглицерин нельзя. Можно воспользоваться аспирином и обязательно вызвать медицинскую помощь
После снятия сердечных болей необходимо избегать волнений и физической активности.
Если приступ случился в покое, больного следует посадить так, чтобы его ноги были спущены. Нужно ослабить воротник, открыть окно и воспользоваться нитроглицерином. чаще всего требуется врачебная помощь.
 Обращаться за медицинской помощью следует обязательно, если:
Обращаться за медицинской помощью следует обязательно, если:
- обострение случилось в течение двух месяцев с момента возникновения инфаркта миокарда;
- симптомы сопровождаются рвотой;
- боль не проходит после нитроглицерина в течение 15 минут;
- появилось посинение кожных покровов;
- произошла потеря сознания;
- артериальное давление значительно повысилось или снизилось;
- каждый следующий приступ за месяц протекает все тяжелее, и эффективность нитроглицерина снижается.
При обычном течении приступа и длительном заболевании ишемией сердца, если все принятые меры эффективны, необходимость в вызове неотложной помощи и экстренной госпитализации отсутствует.
Лечение стенокардии напряжения

Цель лечения стабильной стенокардии состоит из трех частей: облегчить или уменьшить симптомы стенокардии, попытаться предотвратить дальнейшее прогрессирование атеросклеротических бляшек и попытаться предотвратить более тяжелые последствия ишемической болезни сердца (ИБС), а именно: инфаркт миокарда, сердечную недостаточность и внезапную сердечную смерть.
Таким образом, лечение состоит из медикаментозного лечения, рассмотрения необходимости инвазивного лечения и модификации образа жизни для предотвращения дальнейшего развития ИБС.
Медикаментозное лечение может состоять из одного или нескольких препаратов, которые могут уменьшить приступы стенокардии. Эти препараты включают:
- Бета-блокаторы. Бета-блокаторы снижают влияние адреналина на сердечную мышцу, что снижает и силу сокращения сердечной мышцы, тем самым снижая потребность сердца в кислороде. Эти препараты также улучшают выживаемость у некоторых пациентов с ИБС. Их следует использовать всем, у кого стенокардия напряжения.
- Нитраты. Нитраты вызывают расширение кровеносных сосудов, что снижает нагрузку на сердечную мышцу, тем самым снижая потребность сердца в кислороде.
- Блокаторы кальциевых каналов. Блокаторы кальция уменьшают приток кальция в сердечную мышцу, а также в гладкую мышцу кровеносных сосудов. Это приводит к расширению кровеносных сосудов, снижению частоты сердечных сокращений и сокращению сердечного ритма — все это снижает потребность сердца в кислороде.
- Ранолазин (Ранекс). Ранекс — это новый тип лекарства от стенокардии, который, по-видимому, работает, блокируя так называемый «поздний натриевый канал» в клетках сердца, страдающих ишемией. Блокирование этого натриевого канала улучшает обмен веществ в ишемических клетках сердца, уменьшает повреждение сердечной мышцы, а также уменьшает симптомы болезни.
У человека со стенокардией напряжения инвазивное лечение (с помощью стента или шунтирования), как правило, следует рассматривать только тогда, когда медикаментозная терапия не позволяет адекватно контролировать симптомы, не вызывая невыносимых побочных эффектов.
Любой, кто уже страдает от ИБС, должен начать агрессивную программу изменения образа жизни и начать прием лекарств, которые могут замедлить прогрессирование этого заболевания. Факторы риска, которые ускоряют ишемическую болезнь сердца и которые можно лечить или контролировать, включают артериальную гипертензию (гипертонию), сахарный диабет или метаболический синдром, аномальные липиды крови, избыточный вес (или ожирение), малоподвижный образ жизни и курение.
Основная цель кардиолога (врача, который занимается лечением болезней сердца и сосудов) в терапии стенокардии — избавиться от нее человека — дать правильные лекарства и рекомендовать правила изменения образа жизни, чтобы полностью исключить негативное из жизни. На самом деле, если стенокардия сохраняется, несмотря на такие меры, врач, скорее всего, обсудит возможность установки стента, что полностью устранит болезнь.
Причина, по которой это является приоритетной целью, заключается не только в том, что первичные симптомы неприятны. Это и из-за того, что может повлечь за собой стенокардия. Наличие стенокардии означает, что в этот конкретный момент сердечная мышца страдает ишемией и поэтому находится в серьезной опасности.
Достижение этой цели потребует определенных усилий со стороны больного
Вам нужно будет соблюдать осторожность при приеме всех лекарств в соответствии с назначением и при необходимости немедленно обратиться к врачу
Вам нужно будет обратить внимание на симптомы стенокардии и вести тщательный учет того, когда и как возникла стенокардия, что вы делали, когда она началась, и как долго она длилась. Вам нужно будет узнать, какие физические нагрузки вызывают стенокардию в вашем случае, а затем избегать их. Хотя никто не может устранить все эмоциональные стрессы, следует избегать ситуаций, которые, как вы знаете, могут вызвать его раньше времени
Если употребление большого количества пищи приводит к возникновению стенокардии, то следует употреблять пищу чаще, однако в меньших количествах.
У большинства людей цель избавления от стенокардии достижима, но она требует командной работы между ним и врачом.
Лечение
Как же лечить стенокардию? Возможно ли преодолеть неприятность и вернуться к полноценной жизни? Попробуем разобраться с данным вопросом.
Мероприятия при приступе
Каждый из нас должен знать, что надо делать при приступе стенокардии, ведь данная информация может спасти чью-то жизнь. Во-первых, следует прекратить физическую активность, остановиться и присесть. Этого иногда бывает достаточно для нормализации состояния.

Первая помощь во время приступа
Далее необходимо принять таблетку Нитроглицерина
Стоит обратить внимание на то, что иногда прием данного препарата ведет к снижению артериального давления и последующему головокружению. Поэтому обязательно нужно минимизировать движение
Если указанные мероприятия не облегчают состояние, боль продолжается более пятнадцати минут, то необходимо вызывать неотложную медицинскую помощь. Ведь затянувшийся приступ может стать причиной летального исхода.
Консервативная терапия
Консервативные методы лечения заболевания включают медикаментозную и немедикаментозную терапию. Правильно подобранный способ лечения поможет ускорить процесс выздоровления и улучшить качество жизни.
Медикаментозное лечение включает прием:
- бета-блокаторов (Атенолол, Карведилол-КВ) – регулируют артериальное давление и частоту сердечных сокращений;
- омега 3 жирных кислот (Витрум Кардио Омега-3) – ведут борьбу с атеросклерозом;
- средствантиагрегантов (Плавикс, Атрогрел) – профилактика образования тромбов;
- нитратов короткого и длительного действия (Нитроглицерин, Нитронг) – уменьшение венозного притока крови к сердцу.
Не стоит забывать и о нормализации веса, правильном питании, полном отказе от никотина и алкоголя, что поможет стать на путь выздоровления.
Радикальные методы
К сожалению, прием специальных препаратов и отказ от вредных привычек не всегда дают ожидаемый результат. В подобных ситуациях кардиологи вынуждены прибегать к радикальным методам и использовать хирургическое вмешательство.
В данном случае проводят реваскуляцию миокарда – устранение дефицита кровоснабжения хирургическим методом. Для этого используют аортокорнарное шунтирование, атеротомию, коронарную ангиопластику и др.
Диета
Отказ от жареной и жирной пищи, фаст-фуда, переход на здоровое питание крайне важно при стенокардии. Ведь люди с избыточным весом довольно часто страдают заболеваниями сердечно-сосудистой системы
Здоровая пища поможет скинуть лишний вес и улучшить общее состояние организма.
При стенокардии следует употреблять в пищу:
-
Каши:
- много полезных витаминов и микроэлементов в гречневой крупе, пшене. В их составе содержатся кальций, магний, железо, которые необходимы для нормальной работы сердца;
- рисовая каша с добавлением изюма и кураги пополнит запасы калия и магния, а также выведет вредные вещества с организма;
- пшеничная крупа богата на витамины группы B и E, которые регулируют углеводный обмен.
- Морская капуста (ламинария) – полезна содержанием йода, фосфора, калия и магния. Содержит она и фолиевую кислоту, что улучшает обмен веществ и влияет на нормализацию веса.
- Нежирные сорта мяса и рыбы также стоит включать в рацион, ведь это источник белка и Омега-3 кислот.
- Мед, молоко, нежирный творог следует употреблять из-за высокого содержания калия и кальция.
- Свежие овощи и фрукты. Обогатят организм многими витаминами, повысят иммунитет и стабилизируют работу сердца.
Клетчатка и сложные углеводы, которые содержатся в вышеперечисленных продуктах, помогут полноценно насытиться.
Диагностика
Для того, чтобы диагностировать данную патологию, кардиолог должен оценить клиническую симптоматику и провести соответствующие лабораторно- инструментальные исследования. Вышеперечисленные меры нужны для полной клинической картины заболевания, а также для определения его тяжести.
При обследовании пациента кардиолог обращает внимание на следующие симптомы:
- сдавливающую, ноющую боль или тяжесть в области сердца;
- отдающую боль в левое предплечье, лопатку, шейный отдел, межлопаточную область;
- характер боли приступообразный, появляющийся после быстрой ходьбы или резких движений;
- продолжительность приступа – от 60 секунд до 15 минут;
- неприятные ощущения в области грудной клетки уменьшаются после прекращения активности или приема органических нитратов (Нитроглицерина и др.).
Все вышеперечисленные признаки указывают на то, что у человека развивается типичная стенокардия. Тем не менее, для уточнения диагноза и определения степени тяжести недуга доктором назначается ряд анализов и необходимое инструментальное обследование (ЭКГ, ЭхоЭКГ, сцинтиграфия и др.).
Диагностика
Готовясь к визиту в поликлинику, необходимо заранее подготовить развернутые ответы на следующие вопросы опросного плана:
- Как часто фиксировались приступы, какие ощущения были характерны каждому отдельному случаю;
- Описать место зарождения боли и ее распространение;
- Какова обычная длительность приступа;
- Возможно ли выявить закономерность обстоятельств, при которых возникала боль — было ли это во время покоя, или в минуту сильного волнения, подъема тяжести.
Полученную информацию при первичном посещении врача, закрепят простые инструментальные и контактные обследования:
- Замер частоты пульса;
- Определение массы тела и роста больного;
- Измерение АД (артериального давления);
- Прослушивание сердечного ритма.
При распознавании стенокардии учитывают жалобы пациента:
- характер,
- локализацию,
- иррадиацию,
- продолжительность болей,
- условия их возникновения и факторы купирования приступа.
Кроме осмотра больного назначаются такие методы диагностики:
- Анализы крови: общий и биологический. Изучают содержание в крови холестерина, глюкозы, гемоглобина, АСТ.
- Измерение уровня глюкозы в крови.
- Электрокардиография. Снимаются показания в состоянии покоя и при физических нагрузках.
- Суточный мониторинг работы сердца посредством ЭКГ.
- Эхокардиография.
- Сцинтиграфия.
- Коронарография.
- Рентген грудной клетки.
Диагностика
Лабораторные тесты
Лабораторные тесты помогают установить возможную причину ишемии миокарда.
- Клинический анализ крови. Изменения результатов клинического анализа крови (снижения уровня гемоглобина, сдвиги лейкоцитарной формулы и др.) позволяют выявить сопутствующие заболевания (анемию, эритремию, лейкоз и др.), провоцирующие ишемию миокарда.
- Определение биохимических маркеров повреждения миокарда. При наличии клинических проявлений нестабильности, необходимо определить уровень тропонина или МВ-фракции креатинфосфокиназы в крови. Повышении уровня этих показателей указывает на наличие острого коронарного синдрома, а не стабильной стенокардии.
- Биохимический анализ крови. Всем больным стенокардией необходимо исследовать липидный профиль (показатели общего холестерина, ЛПВП, ЛПНП и уровень триглицеридов) для оценки сердечно-сосудистого риска и необходимости коррекции. Также определяют уровень креатинина для оценки функции почек.
- Оценка гликемии. Для выявления сахарного диабета как сопутствующей патологии при стенокардии оценивают уровень глюкозы натощак, проводят тест на гликированный гемоглобин. Принятый повсеместно тест толерантности к глюкозе является устаревшим.
- При наличии клинических признаков дисфункции щитовидной железы определяют уровень гормонов щитовидной железы в крови.
Инструментальные методы
- ЭКГ в покое. Всем пациентам с подозрением на стенокардию необходимо зарегистрировать ЭКГ в состоянии покоя в 12 стандартных отведениях. Хотя результаты этого метода соответствуют норме примерно в 50 % случаев наблюдения больных стенокардией, могут быть выявлены признаки коронарной болезни сердца (например, перенесённый инфаркт миокарда в анамнезе или нарушения реполяризации), а также другие изменения (гипертрофия левого желудочка, различные аритмии). Это позволяет определить дальнейший план обследования и лечения. ЭКГ может оказаться более информативной, если её регистрируют во время приступа стенокардии (обычно при стационарном наблюдении).
- ЭКГ с физической нагрузкой. Применяют тредмил-тест или велоэргометрию с ЭКГ-мониторингом в 12 стандартных отведениях. Основной диагностический критерий изменения ЭКГ во время таких проб: горизонтальная или косонисходящая депрессия ST ≥0,1 мВ, сохраняющиеся по меньшей мере 0,06-0,08 с после точки J, в одном или нескольких отведениях ЭКГ. Применение нагрузочных тестов ограничено у пациентов с исходно изменённой ЭКГ (например, при блокаде левой ножки пучка Гиса, аритмиях или WPW-синдроме), так как сложно правильно толковать изменения сегмента ST.
- Суточное мониторирование ЭКГ (Холтер). Данный метод уступает в информативности стресс-тестам, но позволяет выявить ишемию миокарда во время обычной повседневной деятельности у 10-15 % больных стабильной стенокардией, у которых не возникает депрессия сегмента ST во время стресс-тестов. Особенно ценен этот метод для диагностики вазоспастической стенокардии.
- Эхокардиография в покое — позволяет обнаружить или исключить другие расстройства (например, клапанные пороки сердца или гипертрофическая кардиомиопатия) как причины возникновения симптомов, а также оценить функцию желудочков, размеры полостей сердца и т. д.
- Сцинтиграфия с физической или фармакологической нагрузкой проводят изотопами таллия-201, технеция-99 сестамиби или тетрофосмин в сочетании с физической нагрузкой. Если пациенты не могут выполнить физическую нагрузку, применяют сцинтиграфию в сочетании с фармакологическими пробами (введение добутамина, дипиридамола или аденозина).
- Стресс-эхокардиография. Имеет как преимущества, так и недостатки по сравнению со сцинтиграфией миокарда и является альтернативой последнему. Проводят эхокардиографию в сочетании с фармакологической или физической нагрузкой.
Коронарография
С учётом возможных осложнений данной инвазивной процедуры, коронарография показана в следующих случаях:
- у пациентов, которые имеют высокую вероятность необходимости проведения реваскуляризации миокарда;
- у пациентов, перенёсших остановку сердца, или с опасными для жизни желудочковыми аритмиями;
- если диагноз не подтверждён с помощью неинвазивных методов.
Причины стабильной стенокардии
Основными причинами заболевания являются атеросклеротическое поражение внутренних стенок коронарных артерий, их спазм (сокращение), а также повышенная активность свертывающей системы крови с образованием тромбов в коронарных артериях. Также стабильная стенокардия может развиться при пороках сердца, например, при аортальном стенозе, при гипертрофической кардиомиопатии, так как происходит увеличение массы сердечной мышцы, что требует прироста сердечных сосудов и увеличения коронарного кровотока, но эти требования не осуществляются.
К факторам риска развития стенокардии относятся:
— возраст – чаще страдают лица старше 45-50 лет, но постоянно отмечается склонность к тому, что болезни молодеют, и болезни сердца в том числе. В последние годы стенокардия часто наблюдается у лиц моложе 40 лет — пол – чаще стенокардией страдают мужчины, особенно до 45-50 лет, что связано с особенностями гормонального фона у женщин до наступления менопаузы – женские гормоны обладают «защитными» свойствами по отношению к сердечно – сосудистой системе — раса – чаще подвержены заболеванию лица европейской принадлежности — наследственность играет важную роль, особенно если у близких родственников имеются заболевания сердца или в семье наблюдались случаи смерти в молодом возрасте в силу сердечных причин — ожирение способствует увеличению нагрузки на сердце, а также общей детренированности организма, связанной с малоподвижным образом жизни — нарушения липидного обмена, в том числе холестерина способствуют снижению уровня «хорошего» и повышению уровня «плохого» холестерина в крови и отложению его на стенках сосудов — артериальная гипертония сопутствует спазму сосудов с возросшей нагрузкой на сердечную мышцу — курение провоцирует длительный спазм сосудов, в том числе и коронарных — сахарный диабет характеризуется повреждением сосудов микроциркуляторного русла (капилляров), в том числе и в сердце, в результате чего возникают спазмы, нарушения сосудистой стенки с повышенной адгезией (прикреплением) тромбоцитов и образуются тромбы
Способствовать развитию болевого приступа могут не только психоэмоциональные и физические нагрузки (значительные или не очень), но и такие провоцирующие факторы, как холодная погода, обильный прием пищи с последующей резкой нагрузкой, быстрый подъем по лестнице, ходьба против сильного ветра или другие моменты, могущие вызвать какой – либо дискомфорт у пациента.
Лечение стенокардии
Основная задача врачей – снизить частоту и силу приступов стенокардии. Предусмотрены такие виды лечения:
Медикаментозная терапия
- Нитраты. Препараты с антиангинальным и сосудорасширяющим эффектом, их выделяют короткого, среднего и длительного действия. Назначаются, в зависимости от класса стенокардии. Лекарством наиболее быстрого действия считается нитроглицерин.
- Бета-адреноблокаторы. Понижают частоту сердечного ритма, убирают боль при приступе. Наиболее известные препараты:
- бисопролол;
- кардионорм;
- карведилол;
- метопролол.
- Блокаторы кальциевых каналов. Оказывают антиангинальное действие, иногда применяются в сочетании с бета-адреноблокаторами. Чаще всего назначают амлодипин и нифедипин. Если есть противопоказания по приему бета-адреноблокаторов или бронхиальная астма, атеросклероз, заболевания легких, назначают верапамил и дилтиазем.
- Ингибиторы ангиотензинпревращающего фермента. Блокируют образования ангиотензина-2 из ангиотензина-1, что убирает спазмы сосудов. Еще выравнивают давление, защищают сердечную мышцу. Наиболее популярные препараты этой серии: каптоприл, лизиноприл, эналаприл.
Поддерживающая терапия
Подбираются лекарства, которые помогают улучшить состояние больного и предотвратить возможные приступы в дальнейшем.
- Антикоагулянты. Защищают сосуды, останавливают развитие тромбов. Наиболее действенным считается гепарин.
- Антиаритмические препараты. Налаживают частоту сердечных сокращений, облегчают процесс дыхания. Применяются аймалин, лидокаин, новокаинамид.
- Седативные вещества. Оказывают успокоительный эффект, помогают снять последствия стресса. Назначается валериана, персен, тенотен.
Противоатеросклеротическая терапия
Цель курса лечения – предотвратить или остановить развитие атеросклеротических бляшек, которые закупоривают сосуды.
- Статины и фибраты. Понижают уровень вредного холестерина в крови, уменьшают отложения. Хорошо справляются с задачей фенофибрат, аторвастин, ловастатин, розувастин.
- Антиагреганты. Не дают эритроцитам и тромбоцитам склеиться и осесть на стенках сосудов, улучшают кровообращение. Долгое время эту роль успешно выполнял аспирин, но последние исследования доказали его негативное воздействие на желудок. Сегодня больным предлагают дипиридамол и клопидогрел.
Виды оперативного вмешательства
Если же, несмотря на все применяемые методы, приступы продолжаются, предлагается хирургическое лечение.
- Аортокоронарное шунтирование. Из вены делают дополнительный сосуд, выходящий сразу из аорты.
- Стенирование сосудов сердца. Внутрь сердечных артерий вставляется трубка, которая не дает сосудам сжиматься.
- Балонная ангиопластика. В сосуд вставляется специальный баллон, который накачивается и расширяет просвет в сосудах.
Народная медицина
Большое количество рецептов при стенокардии предлагают знахари в лечении травами. Наиболее эффективно проявляют себя отвары и настойки в комплексе с сердечными препаратами.
Отвар из боярышника
Ингредиенты:
- Корень валерианы – 2 ст. ложки.
- Плоды боярышника –2 ст. ложки.
- Листья мяты –2 ст. ложка.
- Вода – 1 литр.
Приготовление: травы смешать, 4 ложки смеси залить кипятком, укутать, настоять 5 часов. Пить 2-3 в день по стакану.
Отвар солодки
Ингредиенты:
- Корень валерианы – 1 ст. ложка.
- Корень солодки – 2 ст. ложки.
- Укроп – 1 ст. ложка.
- Череда – 2 ст. ложки.
- Панцерия шерстистая – 2 ст. ложки.
- Соцветия ноготков – 2 ст. ложки.
- Вода – 250 грамм.
Приготовление: выделить 1 ст. ложку смеси, залить кипятком, настоять в тепле 1 час. Процедить. Пить по трети стакана три раза в день.
Подробнее о способах лечения стенокардии читайте здесь.
Диета
При стенокардии правильное питание – составляющая лечения, которая помогает убавить уровень холестерина в крови.
Рекомендуется:
- нежирные сорта мяса и рыбы;
- яичный белок;
- крупы;
- овощи и фрукты, овощи лучше употреблять зеленого цвета, а фрукты – оранжевого;
- ржаной хлеб;
- минералка без газа, чай, березовый сок.
Запрещено:
- острое, жирное, соленое, копчености;
- майонез, кетчуп;
- свинина, сливочное масло, маргарин;
- торты, шоколад, зефир.
Желательно включить в рацион:
- витамин С – выводит из организма холестерин;
- витамин Р – укрепляет стенки сосудов;
- витамины Е, В6 и В11 – не дают зацепиться холестериновым бляшкам.
При стенокардии не желательно употреблять витамин D – кальциферол.
Как лечить?
Лечение стенокардии напряжения любого класса — это целый комплекс мер, необходимых для поддержания работы сердечно-сосудистой системы в пределах нормы. К сожалению, данная проблема не может быть излечена полностью, и после постановки диагноза пациент будет вынужден всю жизнь принимать определенные препараты, чтобы избежать развития инфаркта и внезапной смерти. Только квалифицированный специалист сможет назначить адекватные препараты. К ним относятся:
- антагонисты кальциевых каналов, которые снижают потребность в кислороде у сердечной мышцы;
- бета-адреноблокаторы, уменьшающие частоту сердечных сокращений и давление;
- ингибиторы ангиотензин-превращающего фермента (ИАПФ), используемые для профилактики спазмирования сосудов;
- нитраты для расширения сосудов и уменьшения потребности сердца в кислороде;
- препараты, уменьшающие тромбообразование;
- статины, способствующие уменьшению количества холестерина в крови.
В некоторых случаях больному ИБС показано хирургическое вмешательство для восстановления качественного кровоснабжения сердечной мышцы. Пациенту может проводиться:
- аортокоронарное шунтирование;
- коронарная (балонная) ангиопластика.