Контагиозный моллюск у ребенка: как выглядит, особенности лечения
Содержание:
Способы
Какой способ выбрать для удаления контагиозного моллюска? Ответ на этот вопрос может дать дерматолог, инфекционист или терапевт. Методы выведения моллюска на коже отличаются оборудованием, которое нужно для этого привлечь, а также длительностью реабилитации после процедуры.
Механическое удаление контагиозного моллюска
Такое удаление моллюсков у детей подразумевает небольшую хирургическую операцию. Чтоб удалить моллюски со всем содержимым пузырьков, используют пинцет и ложечку Фолькмана. При иссечении из пузырька может открыться небольшое кровотечение, рану обрабатывают пероксидом водорода.
После удаления контагиозного моллюска у детей области обработки прижигают спиртово-йодным раствором. В течение 2-3 дней после процедуры ранки нужно обрабатывать йодом 2-3 раза в день.
Метод используется, только если высыпание небольшое. При обширных высыпаниях удалить моллюск у ребенка таким способом не получится.
Криодеструкция с азотом
Криодеструкция – это заморозка, которая провоцирует отмирание пораженной ткани. Выполняется жидким азотом или сухим льдом. При помощи специального аппарата пораженный участок обрабатывается аппликатором, замораживая пораженную область тканей. Есть тампонный способ, когда тампон, смоченный жидким азотом, подносят к моллюску.
При удалении моллюсков у детей жидким азотом отмечаются такие ощущения:
- онемение;
- охлаждение;
- легкое покалывание;
- жжение;
- терпимая боль.
Обрабатываемый участок становится белым. Затем до трех часов сохраняется отек близлежащих тканей. Появляются пузырьки, которые в течение суток исчезнут самостоятельно – их не нужно прокалывать, иначе есть риск инфицировать кожу.
После заморозки жизнедеятельность вируса в контагиозном моллюске не возобновляется. Пораженный участок кожи постепенно отторгается в течение 1-1,5 месяцев.
Прежде чем удалить моллюски жидким азотом, нужно проконсультироваться с дерматологом, так как у процедуры есть противопоказания:
- острая герпетическая инфекция;
- повреждение кожного покрова в месте криодеструкции;
- ОРВИ или грипп.
Криодеструкция проводится, если узелок не больше 1 мм в диаметре и поражений на коже немного. Преимущества метода в отсутствии кровотечения, рубцов, влияния на близлежащие ткани. Проводить заморозку можно без какой-либо предварительной подготовки.
Лазерное удаление контагиозного моллюска
Удаление моллюска лазером у детей – самый современный метод. Преимущества методики:
- безболезненность;
- отсутствие рубцов;
- коагуляция соседних капилляров, отсутствие кровотечения;
- профилактика повторной заболеваемости;
- короткий восстановительный период – до 6 дней;
- достаточно 1 визита.
Удаление контагиозного моллюска лазером у детей требует восстановления в течение 7-14 дней. В большинстве случаев обработка ран не требуется – лазер прижигает ранку, и она не сочится и не кровоточит. Длительность сеанса – до получаса. Удалить контагиозный моллюск лазером проще и быстрее всего: луч направляется на участок поражения и ткани в этой области отмирают.
Лазерное удаление контагиозного моллюска имеет противопоказания: острые формы простуды и гриппа, сахарный диабет, злокачественные новообразования, особенно, онкология кожи.
Аптечные средства для удаления контагиозного моллюска
Удалить контагиозный моллюск в домашних условиях можно аптечными средствами, если появился единственный узелок небольшого диаметра. Для этого рекомендованы такие аптечные средства:
- Стопмоллюск.
- Молютрекс.
- Оксолиновая мазь при мелких моллюсках.
- Панавир.
- Ацикловир.
В самостоятельном лечении нужно учесть два важных момента:
- Диагностировать моллюск должен врач. Это может быть прыщ, папиллома или доброкачественное образование. Только после точно установленного диагноза стоит переходить к выбору средства.
- Одного удаления недостаточно. Вирус, циркулирующий в крови, спровоцирует новые моллюски. Для лечения назначают системные противовирусные средства.
Электрокоагуляция
Удалить контагиозный моллюск можно при помощи электрокоагуляции. Это разрушение под действием нагрева и электрического воздействия. Узелки прижигают электрическим током, который регулируется специалистом на аппарате.
Для процедуры используют режим спрей-коагуляции – деструкции подвергается верхний слой кожи, глубинные слои не затрагиваются, образуется корочка. Режим обработки бесконтактный. Процедура не оставляет рубцов.
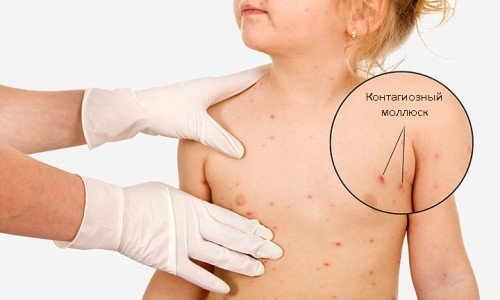
Контагиозный моллюск у детей — лечение
Контагиозный моллюск — это заболевание кожи, которое передается контактным путем. Контагиозный моллюск относится к вирусам группы оспы и поражает кожу, а также иногда слизистые оболочки.
Причины
Причиной распространения вируса является пользование общим постельным бельем или полотенцем, тесные контакты между детьми. Возможно также заразиться вирусом в бассейне.
Обычно контагиозный моллюск бывает у детей. Как правило, дети до года не сталкиваются с этой болезнью. В группе риска дети, которые посещают детские сады, так как они:
- много контактируют друг с другом и передают вирус
- могут не соблюдать в полной мере правила личной гигиены
- часто получают микротравмы кожи из-за повышенной активности
- имеют чувствительную, нежную кожу
- имеют недостаточно развитый местный иммунитет.
Симптомы
Сначала высыпания небольшие по размеру и плоские по форме, затем они увеличиваются и приобретают шаровидную форму. Как правило, элементы сыпи расположены отдельно друг от друга, но иногда они сливаются в крупные бляшки.
В среднем у одного ребенка от двух до десяти папул. Однако встречается случаи заболеваний с огромным количеством высыпаний (десятки мелких папул по телу).
Лечение
При выявлении контагиозного моллюска, ребенку нельзя посещать детский сад. Ему необходимо пройти лечение у дерматолога. Снова посещать детское учреждение можно при отсутствии образований на коже. Детей, которые имели контакты с больным ребенком, в обязательном порядке должен осмотреть педиатр на наличие высыпаний на коже.
https://youtube.com/watch?v=gkGWd-092sg
Контагиозный моллюск является абсолютным противопоказанием для посещения бассейна.
Школьники болеют этим заболеванием намного реже, что связанно с лучшими гигиеническими навыками и работой местного иммунитета. Однако, при выявлении заболевания у школьника ему запрещено посещение детских лагерей и санаториев, но школьное учреждение посещать можно.
Существует несколько основных способов лечения:
- Криотерапия — один из самых популярных методов лечения. Суть его состоит в том, чтобы удалить узелки на коже с помощью жидкого азота. Процедура неприятная, но анестезия обычно не используется. Врачи могут порекомендовать наркоз, если пациент очень маленький, много папул на коже, особенно на лице, если узелки есть на слизистых.
Метод удаления пинцетом. Кожа пациента обрабатывается 70 % спиртом, после чего тело моллюска выдавливается с помощью стерильного пинцета. Участки кожи, на которых удаляли контагиозный моллюск, обрабатывают йодом в течении пяти дней. Если зараженный ребенок очень маленький и нет необходимости ходить детский сад, то можно воспользоваться методом длительного прижигания йодом.
Суть состоит в том, что в течение месяца пораженные моллюсками участки кожи обрабатывают йодом 1-2 раза в день. Под воздействием йода кожа источается, вирус погибает, и тело моллюска легко выходит наружу. Если данный метод не помогает, то рекомендуют использовать метод удаления пинцетом. Народные методы лечения.
Наиболее эффективным народным методом считается лечение крепким отваром череды. На стакан кипятка кладут 1, 5 столовые ложки измельченной череды. которую затем варят на медленном огне в течении 15 минут. Полученным отваром протирают папулы на кожи в течение недели три раза в день. Мыть и купать ребенка в это время нельзя.
В лечении контагиозного моллюска используют гомеопатические средства, а также средство для повышения местного иммунитета (свечи Виферон). Американская методика заключается в том, чтобы оставить ребенка в покое и не лечить это заболевание вообще. Иммунитет к контагиозному моллюску вырабатывается за период времени от 6 месяцев до двух лет. В среднем, ребенок может вылечиться сам за год. Ускорить выработку иммунитета никак нельзя.
Американские ученые провели эксперимент. Детей, которые имели контагиозный моллюск, разделили на две группы. Первая группа подверглась лечению, вторая же никак не лечила данный вирус. Иммунитет выработался в течение года и все дети избавились от высыпаний примерно в одно и то же время. Таким образом, был сделан вывод о нецелесообразности лечения данного заболевания.
Профилактика
Особое место необходимо уделить профилактике данного заболевание. Обучение детей правилам личной гигиены, тщательное мытье рук после прогулок, а также плановые осмотры педиатра могут предупредить многие заболевания. Не стоит забывать также о прогулках, правильном питании и других способах укрепления местного иммунитета.
Как появляется заражение. Основные симптомы
Заражение вирусом происходит различными путями.
Возможен как результат полового акта, так и бытовое заражение.
Инкубационный период контагиозного моллюска длится от двух недель до нескольких месяцев.
После окончания этой стадии начинается проявление основных симптомов.
Клиника заболевания достаточно ярко выражена. Локализация контагиозного моллюска:
- наружные половые органы,
- зона бедер,
- ягодицы или же нижняя часть живота.
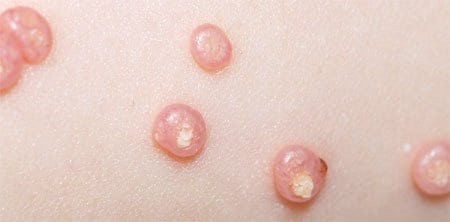
На здоровой коже возникают приподнятые узелки. Они обладают полушаровидной формой. По цвету совпадают с естественной окраской кожи или немного розовее ее, единичные или множественные.
В середине полусферы имеется вдавление, немного напоминающее человеческий пупок.
Узелки гладкие на ощупь и лишь слегка отличаются от естественного цвета кожи. Вокруг данных образований кожный покров обычно не меняется. Но иногда вокруг них воспаляется ободок. Особого дискомфорта человек особо не испытывает.
Стоит учитывать, что в большинстве случаев симптоматика может проходить сама собой через полгода. Клинические проявления – узелки плотного вида иногда легкого перламутрового оттенка.
Болезные ощущения могут и вовсе не наблюдаться. Зачастую это небольшие кожные высыпания, которые локализуются в определенных небольших зонах.
Подобные узелки могут иметь различные размеры. Это существенно осложняет диагностику. Но специалист сразу поймет, что это за проблема. Потому что симптоматика довольно специфична. Если надавить на проявление, появиться немного белесая жидкость.
В некоторых ситуациях пациенты сетуют на кожный зуд. При этом не стоит исключать риск появления бактериальной инфекции. Немногие знают, но симптоматика может проявляться несколько лет. Проявление этих пузырьков возможно в любом месте. Но на ладонях и ступнях подобные образования бывают редко. Чаще всего «зона обители» моллюска – лицо и шея.
Первый признак, который должен насторожить это небольшое уплотнение на коже. Потом возникают и другие узелки.
В случае небольших размеров они сливаются в единое уплотнение. Оно может быть размером в 1 см.
Поэтому не заметить его довольно сложно
Уже на этом этапе важно незамедлительно обратиться к доктору
Что касается общего недомогания и повышения температуры, то такое встречается редко.
Как удаляют контагиозный моллюск
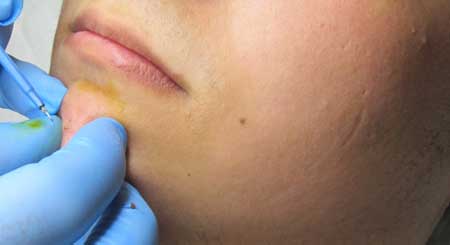
В современной дерматологической практике удаление контагиозного моллюска производится при помощи лазера или жидкого азота. После процедуры содержимое выдавливается с помощью пинцета, или вынимается специальным инструментом (ложечкой Фолькмана).
В ходе процедуры может потребоваться использование местной анестезии, особенно если наблюдается большой очаг поражения. Когда все патологические образования будут удалены, поврежденные участки кожи обрабатываются противовирусными средствами.
Важно! В процессе заживления, на обработанных участках образуются корочки. Удалять их ни в коем случае нельзя, поскольку они могут способствовать распространению инфекции
Удаление лазером
Лазерный метод удаления контагиозного моллюска обладает рядом преимуществ:
- Полностью исключает риск травмирования близлежащих тканей;
- Проходит безболезненно;
- Нет кровопотери;
- Отсутствуют послеоперационные осложнения;
- Минимальный риск рецидива.
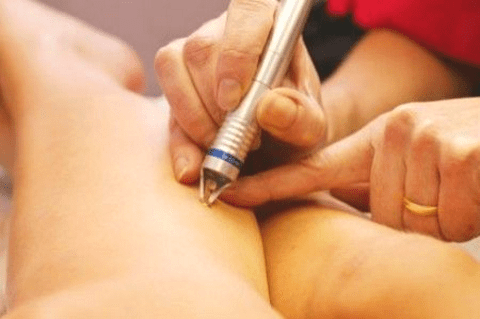
Этот метод также можно использовать для лечения детей, поскольку он не несет опасности для детского организма. Пораженные слои кожи нагревают с помощью лазера до температуры 150°, благодаря чему вирус гибнет. При этом лучи лазера не проникают глубже 5 мм под кожу.
Реабилитационный период занимает до 3 дней. На протяжении этого времени не рекомендуется принимать любые водные процедуры.
Симптомы у детей
Образования не развиваются поодиночке. Обычно на коже тела возникает сразу группа узелков, которые постепенно увеличиваются в размерах. Часто в начале активной фазы заболевания можно увидеть 6-10 уплотнений. Значительно реже первичная симптоматика характеризуется появлением нескольких десятков образований.
После завершения инкубационного периода на коже возникают небольшие высыпания маленького размера — до 2 мм. Через 1-3 месяца их диаметр увеличивается до 16 мм. При близком нахождении узлов друг с другом они сливаются в единое образование, которое может воспалиться с возникновением гнойной жидкости. В результате возникают корки и язвочки.
В первые недели высыпания плотные и имеют куполообразный размер и светло-розовый оттенок с небольшим перламутром. По мере развития они становятся мягкими, напоминают полукруг и меняют цвет на насыщенно-розовый. Спустя некоторое время в центре узелков могут появляться впадины.
Все образования, вызванные контагиозным моллюском, считаются заразными с первого дня появления и до последнего. При внедрении вируса на кожу век у больного может развиться конъюнктивит, требующий лечения антибактериальными препаратами.
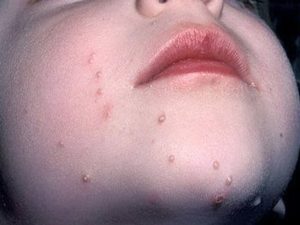
Моллюски на коже у ребенка, фото которого наглядно показывают, как они выглядят, проявляются в виде папул, обладающих следующими отличительными чертами:
- внешний вид – плотные узелки, возвышающиеся над кожей;
- форма образований – округлая, слегка уплощенная; иногда на «ножках»;
- средний размер – 3-5 мм, в более редких случаях, у пациентов со сниженным иммунитетом, величина папул может достигать нескольких сантиметров (гигантские моллюски);
- расположение – групповое, чаще всего в 1-2 областях кожного покрова;
- цвет – телесный или бледно-розовый, но при раздражении может быть покраснение, выражающееся в наличии красного ободка вокруг образования;
- восковидный блеск;
- по центру – небольшое углубление;
- при вскрытии выделяется творожистая масса, в которой содержится большое количество вирусных частиц;
- быстрый рост образований;
- появление кровоточащей ранки при удалении моллюска.
Существуют и более редкие формы проявления сыпи при данном заболевании:
- образования диаметром более 30 мм;
- ороговевающие папулы (кожа становится грубой и жесткой);
- моллюски в виде кист;
- язвы;
- папулы, которые выглядят как угри или бородавки.
К сопутствующим признакам относятся:
- зуд, интенсивность которого может колебаться от незначительного до сильного;
- болезненность или дискомфорт;
- вторичные воспалительные процессы, присоединяющиеся в результате нарушения целостности кожи и расчесов руками из-за зуда.
Локализация
Сыпь у детей располагается чаще всего в следующих местах:
- лицо (веки, лоб);
- туловище, особенно его верхняя часть;
- конечности;
- плечи и шея;
- подмышечные впадины.
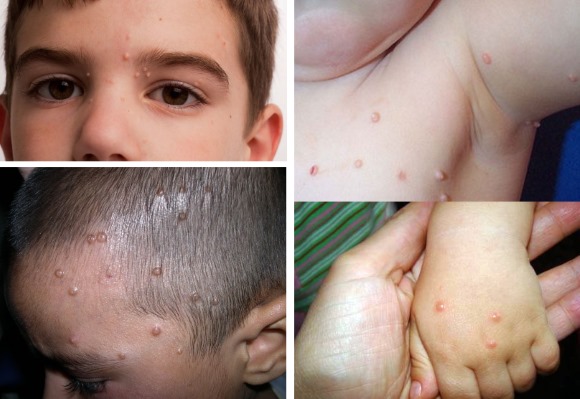 Моллюски на коже у ребенка (фото) могут иметь разную локализацию — лицо, голова, шея, руки, ноги, туловище
Моллюски на коже у ребенка (фото) могут иметь разную локализацию — лицо, голова, шея, руки, ноги, туловище
Степень распространения на кожных покровах может быть различной. Заболевание развивается постепенно, с 1-2 папул и может принять характер обширного поражения. Обычно общее число этих образований не превышает 20 шт., но иногда достигает нескольких сотен.
У некоторых пациентов заболевание проходит спонтанно через 6-9 месяцев, без принятия каких-либо терапевтических мер. У детей с дерматитами и иммунодефицитом самостоятельное выздоровление практически никогда не наступает, а устойчивость высыпаний сохраняется годами.
Симптоматические проявления заболевания
 Продолжительность инкубационного периода при заражении контагиозным моллюском может быть разной — минимальный срок развития заболевания до появления первых симптомов составляет 2 недели, максимальный — 6 месяцев. Внедряясь в клетки эпидермиса, вирус встраивает в нее свой геном, что приводит к воспроизведению новых внутриклеточных паразитов.
Продолжительность инкубационного периода при заражении контагиозным моллюском может быть разной — минимальный срок развития заболевания до появления первых симптомов составляет 2 недели, максимальный — 6 месяцев. Внедряясь в клетки эпидермиса, вирус встраивает в нее свой геном, что приводит к воспроизведению новых внутриклеточных паразитов.
Визуально этот процесс представляет собой образование на коже папул — плотных желтовато-розовых узлов, имеющих форму полушарий с ровной и блестящей поверхностью. На лице наиболее часто они возникают на коже век и лба, другими местами локализации сыпи являются шея, руки, бедра, нижняя часть живота, наружные половые органы.
Быстрое размножение возбудителя приводит к увеличению размеров высыпаний. Они могут располагаться как в виде одиночных образований, так и группами, слияние которых приводит к расширению площади пораженных участков кожи до 2–3 см.
Верхняя часть папул немного вдавлена внутрь и наполнена белым творожистым содержимым, в котором находятся образования, имеющие форму моллюсков. Обычно сыпь не приносит болезненных ощущений, в редких случаях возникает зуд. Воспалительный процесс появляется при присоединении вторичной инфекции.
Формы заболевания
По симптоматическим проявлениям контагиозного моллюска выделяют три формы болезни: типичное, генерализированное и осложненное течение. В первой стадии высыпаний немного, проявлены все характерные симптомы заболевания, папулы расположены на одном определенном участке тела вблизи друг от друга. При генерализованном течении контагиозного моллюска новообразований много, они могут находиться на значительном удалении и в разных частях тела.
Если заболевание перешло в осложненную стадию, помимо основной инфекции добавляется вторичная, что приводит к воспалению и гиперемии кожи, окружающей папулы. На этих участках начинает выделяться гной, вызывая болезненные ощущения.
Эта форма контагиозного моллюска характерна в основном для ВИЧ-инфицированных. Распространение инфекции может происходить в процессе бритья, вызывая появление папул на подбородке.
О причинах, признаках, общей симптоматике проявления контагиозного моллюска на коже лица рассказывает врач.
https://youtube.com/watch?v=70LkdVPufNw
Симптомы
Характерным и единственным симптомом контагиозного моллюска является появление на коже и/или на слизистой оболочке ребенка небольших (диаметром от 1 мм до 1,5 см) прыщиков. Высыпания имеют розовый оттенок, округлую форму, вокруг них наблюдается небольшая припухлость.
Отличительным признаком высыпания является наличие незначительного углубления в самом центре так называемого моллюска. Сыпь обладает тенденцией к слиянию, вследствие чего на теле могут появиться образования гигантских размеров. Высыпания, как правило, локализуются на зараженном участке кожи (чаще всего это лицо, шея, подмышки, бедра, живот) и дальше не распространяются. В медицинской практике не было случаев, чтобы узелки проявлялись на ступнях или на ладонях.
Важно! Можно легко спутать узелки контагиозного моллюска с бородавками или другими высыпаниями. Чтобы уточнить этот момент, можно слегка надавить на узелок, и если из него выделится густая белая неоднородная жидкость — скорее всего, это моллюск
Чтобы точно диагностировать болезнь, а также получить своевременное и эффективное лечение, обязательно нужно обратиться к дерматологу.
Лечение
Если не затронута область века и половые органы рекомендуется не прибегать к терапии. Буквально через несколько месяцев признаки исчезают сами собой. Человеческий организм вырабатывает иммунитет к вирусу вызывающему болезнь. Но на это требуется время. А вот после удаления узелков могут остаться следы.
Однако в отдельных случаях доктора все же советуют удалить узелки. Дети стремятся их расчесывать, что приводит к затяжной форме заболевания. К тому же, возможны сопутствующие болезни.
Удаление проводят, применяя жидкий азот или средства, предназначенных для удаления различных бородавок.
Часто одним из активных компонентов является салициловая кислота. Но все же специалисты не спешат удалять подобные образования, чтобы не оставить следы, а иммунитет к этому заболеванию лучше обеспечить. Организм должен сам противостоять вирусам подобного рода. Осложнения бывают редко.
Выделяют 4 способа удаления моллюск на коже
- заморозка;
- механический;
- прием антибиотиков;
- иммунная терапия.
При механическом способе используют скальпель или специальное приспособление. Этот способ имеет существенный недостаток: анестезия отсутствует, поэтому это достаточно болезненный процесс.
После сыпь прижигают при помощи йода. Этот вариант удаления не рекомендуют для детей.
Удаление лазером – современный и популярный метод. Несмотря на высокую стоимость именно его рекомендует большинство специалистов.
Кожный покров травмируется минимально и это не занимает много времени. Нет неприятных ощущений. Минимизируется рецидив. Но не нужно забывать, что нужно дезинфицировать одежду и предметы быта.
Иммунная терапия предпочтительна в случае возникновения образований на коже у детей. Ее основу составляют противовирусные мази. После курса лечения пропадают образования, и укрепляется иммунитет.
Лечение антибиотиками нежелательно. Оно необходимо на запущенных стадиях при большом количестве сыпи и сильном покраснении кожи.
Наиболее щадящий вариант лечения – иммунотерапия. Нет серьезной нагрузки на организм и болезненных ощущений.
Контагиозный моллюск у взрослых
Проявление у взрослых контагиозного моллюска, само по себе, не представляет опасности, кроме кратковременных дефектов. Опасность представляет влияние вторичной инфекции, особенно при состоянии угнетенного иммунитета вследствие длительного лечения антибиотиками.
К тому же, для заразной эпителиомы характерно сочетание с другими инвазиями вирусного характера. Такое сочетание часто характеризуется тяжелыми последствиями, иногда, представляющими угрозу жизни. Проявление заболевания у взрослых разделяют по типу характерных высыпаний:
- Осложненная форма контагиозного моллюска, сопровождающаяся вторичной инфекцией;
- Гигантская форма, обусловленная высыпаниями, достигающими два и выше сантиметров в диаметре, схожими с кистами;
- Милиарная разновидность представляет множественные мелкие узлы;
- Педикулярная (атипичная) патология с развитием узелковых образований на «ножке».
При гигантской форме контагиозного моллюска, элементы сыпи могут подвергаться изъязвлению, напоминая псевдоканцероматозный моллюск, базалиноклеточный или папиллярный рак.
Многие узелки воспаляются, становятся схожи с акне, ветряной оспой, фолликулитом или элементами фурункулеза. Нагноительные процессы иногда разрешаются самопроизвольным регрессом.
У мужчин, контагиозный моллюск проявляется высыпаниями на коже ягодиц, промежности, нижней области живота и половом члене. Развитие заболевания у женщин может начинаться посредством внедрения инфекции в слизистую оболочку интимной зоны. Для этого, даже не обязательно вступать в половой акт, достаточно соприкосновения с пораженной кожей партнера.
Относить инфекцию к группе ЗППП – является ошибочной версией.
Проявление данной патологии у взрослых людей нетипично, так как считается, что взрослые невосприимчивы к этой инфекции, поэтому быстрая диссеминация процесса высыпаний, особенно на кожной поверхности лица, и образование атипичных узелковых новообразований, это свидетельство приобретенного иммунодефицита и повод к выяснению генезиса болезни.