Лечение вульвовагинита (вульвита вагинита) у детей
Содержание:
2 Классификация вульвита
Для назначения эффективного лечения необходимо правильно определить форму заболевания. В зависимости от продолжительности вульвита, его делят на:
- острый – болезнь продолжается меньше месяца;
- подострый — длится 1-3 месяца;
- хронический — лечение не приносит результатов больше 3 месяцев.
По характеру происхождения вульвит бывает:
- Неспецифический. Образуется из-за неправильной гигиены, эндокринных заболеваний, термических или химических ожогов, после приема антибиотиков.
- Специфический. Воспаление половых органов в этом случае происходит из-за различных инфекций (грибок, ВПЧ, герпес и др).
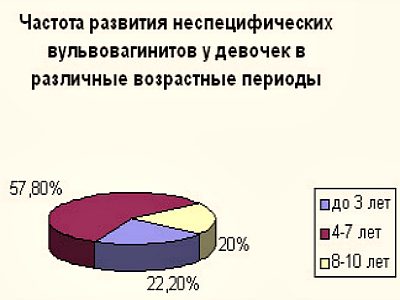
В свою очередь, неспецифический вульвит разделяется на следующие виды:
- Аллергический. Возникает при наличии аллергена (неправильный прикорм, стиральный порошок, одежда из нового материала).
- Атрофический. Ему больше подвержены дети, у которых есть сахарный диабет или лишний вес. Встречается редко, чаще всего у девочек во время полового созревания.
- Бактериальный. Образуется вследствие появления в организме патогенных микроорганизмов. Воспаление вульвы происходит стремительно.
- Кандидозное воспаление связано с размножение грибков рода Кандида. У девочек это происходит из-за неправильного режима дня и питания, сильных физических нагрузок или стресса, после ослабления иммунитета.
Лекарственная терапия
Лечение острого вульвита обязательно должно быть подобрано с учетом причины, которая способствовала развитию заболевания. Обычно терапия заболевания занимает около 2-3 недель. Назначение лечения проводит врач-гинеколог после осмотра ребенка и проведения всех необходимых исследований. Названия препаратов могут быть различными в зависимости от входящих в них активных веществ.
Для терапии вульвитов назначаются:
- Противовоспалительные средства. Применяются местно. Подходят ванночки, примочки и гигиеническая обработка с помощью веществ, которые снимают воспаление в аногенитальной зоне. К ним относятся мирамистин, фурацилин, гидрокортизоновая мазь, бепантен и другие средства. Назначаются они на курсовой прием, обычно составляющий 10-14 дней.
- Антибактериальные препараты. Назначаются при гнойных вульвитах. Выписываются врачом. Назначаются обычно на 7-14 дней. Для терапии гнойных вульвитов подходят антибиотики с широким спектром действия: макролиды, различные формы цефалоспоринов, а также фторхинолоны.

- Противовирусные. Применяются для устранения вирусных форм вульвитов. Назначаются на 5-7 дней. Выписываются в виде мазей и таблеток.
- Общеукрепляющие. Применение поливитаминных комплексов способствует улучшению работы иммунной системы. При хронических формах заболевания рекомендуются регулярные курсы витаминов. Обычно их выписывают весной и осенью на 1 месяц приема.
- Стимулирующие иммунитет. Назначаются в виде ректальных свечей. Успешно применяются для лечения хронических форм вульвитов. Используются препараты на основе интерферона. Обычно назначаются на 10-14 дней.
- Назначение противогрибковых средств для лечения грибковых форм вульвитов. Эффективно используются: интраконазол, флуканозол, клотримазол и другие. При тяжелом течении и часто прогрессирующих вульвитах используются таблетированные формы. При впервые возникшем вульвите используются местные противогрибковые препараты, выпускающиеся в виде мазей и вагинальных кремов.
Лечение вульвита
Комплексная терапия при воспалении наружных половых органов включает:
- медикаментозную коррекцию;
- интравагинальные орошения и ванночки;
- поддерживающую терапию (гомеопатию, гормоны, макроэлементы, витамины, иммуностимуляторы).
Во время лечения женщинам рекомендуется воздержаться от половых контактов, походов в бассейн и на пляж, запрещается пользоваться влагалищными тампонами и ежедневными прокладками. При выявлении бактериального источника вульвита (кандидоз, туберкулез, гонорея, хламидии, трихомонадный грибок) назначаются соответствующие препараты (инъекции, таблетки, свечи, кремы).
У маленьких девочек в большинстве случаев воспаление половых губ провоцирует условно-патогенная микрофлора. На фото вульвита у детей видно покраснение не только в области наружных половых органов, а также воспаления в паховых складках, на бедрах и ягодицах. Гинеколог назначает местные антибиотики в виде мазей и ванночки с противовоспалительными сборами трав (ромашка, календула, череда, эвкалипт).
Для снятия симптоматики при остром вульвите применяются следующие терапевтические методики:
- УФО;
- гидрокортизоновая мазь;
- противовоспалительные свечи;
- ванночки с травами и марганцовкой;
- компрессы с «Фурацилином», свинцовой водой, настоем эвкалипта;
- орошения наружных половых органов перманганатом калия, раствором борной кислоты;
- использование присыпок со стрептоцидом, камфорой, фолликулином, оксидом цинка, тальком, анестезином.
При аллергической природе вульвитов назначают антигистаминные препараты и диетическое питание.
Как лечить вульвит у девочек
С особой аккуратностью нужно устранять вульвит у девочек. Лечение начинается сразу после осмотра, так как ребенок очень страдает от симптомов заболевания. Лечение у детей должно быть комплексным (общим и местным). Рекомендуются специальные присыпки и сидячие ванны с бледно-розовым раствором марганцовки, назначение антибиотиков, противогельминтных средств и витаминов.
Вульвит при беременности
Во время беременности организм начинает вырабатывать гормоны, способствующие росту, формированию плода и благоприятному течению беременности. Полностью перестраиваются все эндокринные железы организма: половые, щитовидная, надпочечники, гипофиз. При этом надпочечники резко увеличивают выработку глюкокортикоидов и минералокортикоидов, которые для сохранения плода подавляют иммунитет матери.
Самая распространенная причина вульвита у беременных — дрожжевые грибки, кишечная палочка, стафилококки и стрептококки. В первом и втором триместрах беременности часто диагностируют кандидозный вульвит, гиперпигментацию и образование стриев. Гинеколог должен подобрать оптимальную терапию для беременной и комплекс поддерживающих процедур для предотвращения рецидивов. Отсутствие лечения вульвита может привести к заражению плода во время прохождения по родовым путям.
Народные средства лечения вульвита
Следует отметить, что травяные настои, сок растений и любые гомеопатические препараты не в состоянии вылечить вульвит, который вызван гонореей, трихомонадным грибком, туберкулезом, герпесом, стафилококком или хламидиями. Народные средства помогают исключительно при неинфекционной природе заболевания.
Проверенные противовоспалительные и иммуностимулирующие средства:
- Калина. Столовую ложку высушенных соцветий заливают стаканом воды и выдерживают на паровой бане 8-10 минут. Процеженный отвар следует принимать три раза в день по столовой ложке.
- Крапива двудомная. Сок листьев молодой крапивы принимают по чайной ложке три раза в день.
- Зверобой продырявленный. Столовая ложка высушенного сбора заливается стаканом кипятка и настаивается 40-50 минут. Отвар процеживают и пьют по 50 мл трижды в день.
- Грушанка круглолистная. Сочные листья растения обдают кипятком, мнут и прикладывают к вульве на 5-10 минут. Такие фитоаппликации хорошо снимают зуд, жжение и гиперемию слизистой.
- Медуница. Свежевыжатый сок листьев растения 50/50 разбавляют водой и два раза в день делают аппликации на вульву. Медуница обладает противовоспалительным и антисептическим действием.
Симптомы вульвита у девочек
Симптомы воспаления наружных гениталий у девочек включают в себя все признаки воспалительного процесса:
- отек;
- гиперемию слизистых;
- раздражение, зуд;
- повышенное отделяемое.
К общим признакам относят слабость, плохой аппетит, субфебрильную температуру.
Регионарные лимфатические узлы реагируют только при длительном и нелеченном воспалении.
У маленькой девочки внимательная мама заметит повышенную раздражительность, плохой сон, снижение двигательной активности, плач при мочеиспускании, сложности при проведении гигиенических процедур.
При аллергическом вульвите иногда появляется уритикарная сыпь по типу крапивницы.
Причины вульвита
Вероятность развития болезни у женского пола высока, что связано с особенностями физиологического строения их половых органов. Сразу после появления девочки на свет влагалище у нее остается стерильным. Заселение условно-патогенной флорой случается лишь спустя неделю.
До полового созревания среда во влагалище будет щелочной или нейтральной, так как в ней отсутствуют бактерии, вырабатывающие молочную кислоту.
Так как кислоты нет, местная защита снижена. Инфекционной флоре легче поразить вульву и вызывать воспаление. Кроме того, в юном возрасте потовых и сальных желез в области наружных половых органов немного, половая щель не сомкнута до конца, а кожа ранима и нежна. Все это повышает вероятность развития вульвита.
Причины первичного неспецифического вульвита
Неспецифический вульвит развивается из-за активизации условно-патогенной флоры, которая в небольших количествах всегда присутствуют во влагалище. Спровоцировать воспаление могут грибы, анаэробные бактерии, протей и пр.
Если женщина страдает хроническими болезнями, например, у нее есть патология мочеполовой системы, гормональные нарушения, сахарный диабет, то вероятность развития неспецифического вульвита повышается.
Что касается девочек, то чем чаще они страдают от ОРВИ, ангины и тонзиллита, тем выше вероятность у них воспаления наружных половых органов.
Иногда причиной развития неспецифической формы болезни являются паразиты. В частности, переносить на себе патогенную флору способны острицы.
Попадание в половые органы инородных тел, например, травинок, песка, насекомых – все это может привести к воспалению.
К прочим факторам развития болезни относят: прием антибиотиков, гиповитаминоз, иммунодефицит. В целом, к вульвиту могут привести любые причины, которые способствуют снижению иммунитета.
Причины аллергического атопического вульвита
Иногда у женщин может развиваться вульвит аллергической природы. Еще его называют атопическим вульвитом.
Спровоцировать воспалительную реакцию способны следующие причины:
-
Употребление в пищу продуктов, на которые у женщины аллергия. Так, аллергенными считаются цитрусовые плоды, шоколад, клубника.
-
Использование средств для интимной гигиены, которые содержат аллергенные отдушки и ароматизаторы.
-
Ношение нижнего белья из синтетических материалов.
-
В детском возрасте вульвит может быть спровоцирован пеленочным дерматитом.
-
Чрезмерная гигиена с частыми подмываниями.
-
Несоблюдение гигиенических правил, использование общих с другими людьми предметов обихода, например, полотенец.
Заболевание может быть вызвано инфекционными микроорганизмами, передающимися половым путем.
К специфическим агентам, которые способны спровоцировать вульвит, относят:
-
Хламидии.
-
Трихомонады.
-
Гонококки.
-
Туберкулезная палочка.
-
Дифтерийная палочка.
-
Грибковая флора.
-
Возбудители таких заболеваний, как: ветряная оспа, скарлатина и корь.
В младенческом возрасте вульвит может быть следствием инфекции, которую ребенок получил во время родов, при прохождении через половые пути больной матери. Также нельзя исключать трансплацентарное инфицирование.
Вульвит у девочек
Первичный изолированный вульвит диагностируется в подавляющем большинстве случаев у новорожденных и у маленьких девочек.
Детская вульва отличается от таковой у взрослых женщин: она более нежная, тонкая, содержит меньше потовых и сальных желез, что делает ее более уязвимой для поверхностных бактериальных инфекций.
Несмотря на повышенную чувствительность, тонкая кожа новорожденных достаточно выносливая и хорошо справляется с неблагоприятными внешними воздействиями при соблюдении должного гигиенического режима. Чтобы малышка была здорова, достаточно осуществлять самые простые гигиенические мероприятия и избегать травм аногенитальной области. Необходимо содержать кожу ребенка сухой и чистой, использовать пеленки и одежду только из натуральных тканей, создавать доступ для воздуха.
Некоторые мамы слишком часто подмывают ребенка, используют ненужные мази, кремы и присыпки с антибактериальными компонентами. Все это приносит больше вреда, чем пользы.
Вульвит новорожденных проявляется в виде покраснения и отека аногенитальной области, к которым могут присоединиться выделения. Выраженное воспаление вызывает беспокойное поведение ребенка.
Самостоятельно лечить вульвит у новорожденных не рекомендуется. Иногда для выздоровления требуется восстановить должный гигиенический режим и устранить травмирующие факторы. Если после этого явления воспаления не проходят, следует обратиться за помощью к специалисту.
Первичный вульвит в раннем детском возрасте также связан с погрешностями в гигиене. Маленькие девочки могут занести инфекцию грязными руками или предметами, например, игрушками. Появившиеся на фоне воспаления зуд и дискомфорт заставляют детей расчесывать тонкую, ранимую поверхность вульвы. В результате появляются мелкие язвочки и расчесы, которые могут быть причиной небольших кровянистых выделений. Со временем эти повреждения инфицируются, усугубляя течение заболевания.
Нередко вульвит у детей вызывается гельминтами (глистами), развивается на фоне неадекватной терапии антибиотиками. Аллергические вульвиты диагностируются у детей с гиповитаминозами и иммунными нарушениями.
Если мама во время беременности не прошла лечение генитальных инфекций, она может инфицировать ребенка во время родов, когда он продвигается по родовым путям. В этом случае возбудители инфекции у новорожденного и матери будут аналогичными.
Вульвит у девочек протекает в острой, подострой и хронической формах. Чаще всего у девочек, не достигших семилетнего возраста, вульвиты имеют неспецифический характер и протекают в хронической форме. Наряду с типичными симптомами вульвита в этой возрастной группе превалируют различные выделения – от водянистых до гнойных или кровянистых.
Длительно существующая инфекция на фоне снижения местного иммунитета может подниматься во влагалище, вызывая воспаление. В этом случае к симптомам вульвита присоединяются признаки вагинита (воспаления влагалища), и заболевание изменяет свое название на «вульвовагинит».
Диагностика и лечение вульвита у девочек проводится детским гинекологом. Наружный осмотр выявляет признаки воспаления и наличие выделений, осмотр в зеркалах не производится. При подозрении на наличие инородного тела во влагалище прибегают к инструментальному методу – вагиноскопии. Вагиноскопия осуществляется специальным аппаратом, позволяющим заглянуть за пределы девственной плевы и изучить состояние влагалища, а также извлечь инородное тело. Во время осмотра из заднего свода влагалища с помощью специального инструмента берутся мазки и посев.
Нередко начальные проявления вульвита легко преодолеваются с помощью простых гигиенических процедур. Однако, как и в случае вульвита новорожденных, самостоятельное лечение вульвита у девочек не рекомендуется. Неадекватная терапия при незнании точных причин заболевания может только усугубить патологический процесс.
Одним из самых распространенных нежелательных последствий хронического вульвита у детей является образование плотного «склеивания» малых и/или больших половых губ – синехий, которые ликвидируются только инструментальным путем.
Диагностика вульвита
 Во многом диагностика вульвита основана на тщательной оценке клинических проявлений, а также на результатах влагалищного исследования, которое выявляет характерные признаки воспаления.
Во многом диагностика вульвита основана на тщательной оценке клинических проявлений, а также на результатах влагалищного исследования, которое выявляет характерные признаки воспаления.
Помимо этого диагностический поиск включает в себя и другие исследования. Их цель заключается в выяснении причины развития заболевания для проведения целенаправленного лечения.
Основными диагностическими тестами, которые используются при вульвите, являются:
Микроскопическое исследование мазков из влагалища. Оно позволяет исключить или подтвердить трихомонадную или гонококковую инфекцию;
Бактериологическое исследование при вульвите не пользуется большой популярностью, так как имеется большое разнообразие микроорганизмов в данной анатомической области;
Для выявление урогенитальной инфекции, которая приводит к частым рецидивам вульвита, рационально использовать полимеразную цепную реакцию.
Она определяет последовательности ДНК или РНК микроорганизмов. В настоящее время это «золотой» стандарт диагностики инфекционно-воспалительных процессов.
Способы выявления заболевания
При вульвите диагностика начинается с опроса пациентки. Предположить диагноз можно на основании описанных клинических признаков. Затем следует обязательный осмотр на гинекологическом кресле
Доктор отмечает покрасневшие и отечные наружные половые органы, обращает внимание на состояние кожи промежности, выделения из влагалища, их цвет, консистенцию и запах
Дальнейшая диагностика вульвита направлена на выявление его причины и возможных сопутствующих заболеваний. С этой целью у женщин берут мазок из влагалища и отправляют его в лабораторию на бакпосев и определение чувствительности микроорганизмов к антибиотикам. Также необходим анализ мочи для исключения поражения почек. Если характер выделений указывает на венерическую инфекцию, нужно сдать кровь на исследование методом ПЦР (полимеразно-цепной реакции) для выявления ее возбудителя.
При наличии неспецифического вульвита необходимо обследовать матку, яичники и фаллопиевы трубы. Для этого назначают УЗИ органов малого таза. Для большей информативности его целесообразно проводить при помощи трансвагинального датчика. При подозрении на рак или доброкачественные образования следует сделать ПЭТ (позитронно-эмисионную томографию) МРТ или КТ.
Также в зависимости от выраженности симптомов вульвита врач делает вывод об остром или же хроническом течении воспаления. Это имеет большое значение в определении тактики дальнейшего лечения. Если пациентка ведет половую жизнь, дополнительно проводят анализ на ХГЧ (хорионический гонадотропин человека) для подтверждения или исключения возможной беременности. Дело в том, что для лечения вульвита часто нужны антибиотики, а многие из них токсичны для плода.
Способы лечения
Лечение вульвита проводится в домашних условиях, госпитализация не требуется. Выбор метода лечения и препарата осуществляется врачом на основе результатов осмотра и анализов.
Народные средства имеют недоказанную клиническими испытаниями эффективность. Причиной вульвита чаще всего бывает бактериальная или грибковая инфекция, а в арсенале народной медицины нет подходящих препаратов.
Могут применяться природные вещества с легким антисептическим, вяжущим, противовоспалительным действием. В качестве вспомогательной терапии можно использовать сидячие ванночки, подмывания с помощью отвара ромашки, календулы. Они помогут снять воспаление, несколько уменьшат покраснение и раздражение.
Не рекомендуется прибегать к спринцеваниям. Эта процедура способствует вымыванию нормальной микрофлоры и нарушает биоценоз влагалища. В этом случае симптомы болезни могут усиливаться, развивается вульвовагинит.
4.1. Трихомонады
При трихомонадном вульвите или вульвовагините местное лечение неэффективно. Внутрь назначают таблетки метронидазола, тинидазола. Лечение полового партнера обязательно, до окончания курса терапии необходимо отказаться от любых половых контактов.
4.2. Кандидоз
Основным препаратом, рекомендованным протоколами Министерства здравоохранения, является Клотримазол.
У женщин его используют в форме свечей, а девушкам и девочкам можно использовать мазь. Клотримазол эффективен и безопасен во время беременности, у женщин при грудном вскармливании.
Лечение полового партнера не обязательно, но в период терапии от половых контактов следует воздержаться.
При кандидозном вульвовагините используются также Флуконазол (Флюкостат, Микосист), Итраконазол (Орунгал), Бутоконазол (Гинофорт), Миконазол (Гинезол 7), Пимафуцин.
4.3. Атрофический вульвит
Женщинам в период климактерия, не получающим системную заместительную гормональную терапию, назначают крема и свечи с эстриолом:
- Овестин;
- Орниона;
- Эльвагин;
- Эстрокад.
Лечение начинают с полной рекомендованной дозы (в течение первых 2 недель), затем дозу постепенно снижают до поддерживающей.
4.4. Аллергия
Лечить эту форму вульвита можно с помощью антигистаминных препаратов. Используют цетиризин (Зиртек, Зодак), лоратадин (Кларитин), дезлоратадин (Рупафин), фексофенадин (Аллегра), хлоропирамин (Супрастин), клемастин (Тавегил) и другие.
Для устранения зуда применяют гели и крема на основе антигистаминных средств (например, Фенистил гель). Применение местных глюкокортикоидов должно быть обосновано. Их применение снижает местный иммунитет и может спровоцировать молочницу. На весь период лечения назначается гипоаллергенная диета с устранением триггеров, гипоаллергенные косметические и гигиенические средства.
4.5. Неспецифический вагинит
При выявлении бактериального воспаления используются антибактериальные препараты и антисептики в виде свечей, вагинальных таблеток или капсул:
- Гексикон (хлоргексидин);
- Бетадин (повидон-йод);
- Флуомизин (деквалиния хлорид);
- Гиналгин.
- Тержинан.
- Полижинакс.
Особенностью применения последних двух препаратов является возможность непрерывного применения во время менструации.
После курса основного лечения врачом могут быть рекомендованы суппозитории с лактобактериями для восстановления баланса микрофлоры влагалища.
Рецепты народной медицины для лечения вульвита
Для лечения вульвитов и вульвовагинитов народная медицина рекомендует применять специальные лекарственные растения. В случаях острых вульвитов применяют отвары листа эвкалипта (6,0 г на 1 л воды), настой шалфея (14,0 г на 1 л воды); данные средства используются для подмывания и для орошения влагалища.
Многие авторы, занимающиеся классификацией лекарственных растений и распределением их лечебного эффекта при той или иной патологии, рекомендуют применение тех или иных лекарственных растений в сочетании, в виде сборов. Е. Шмерко и И. Мазан в своем издании рекомендуют сборы из растений, обладающих терапевтическим действием, настои и отвары которых применяют внутрь, в виде ванночек и спринцеваний, а также фитотампонов при вульвитах и вульвовагинитах различной этиологии.
Сбор№ 1
Требуется: листья, цветы арники горной — 2 ч. л., листья подорожника большого — 1,5 ч. л., трава сушеницы топяной — .2 ч. л., цветки ромашки аптечной — 2 ч. л., цветки календулы лекарственной — 2 ч. л., трава мяты перечной — 1,5 ч. л.; кипяток — 0,5 стакана.
Приготовление 5 ст. л. смеси залить кипятком, настаивать в течение 2 ч, после чего настой процедить через марлю.
Применение: Спринцевать влагалище теплым настоем перед сном. А на ночь, при наличии вульвовагинита, можно применить марлевый тампон, смоченный в настое, который помешают во влагалище на всю ночь.
Сбор № 2
Требуется: цветки календулы лекарственной — 1 ч. л., цветки пижмы обыкновенной — 1 ч. л., цветки ромашки аптечной — 1 ч. л., трава чистотела большого — 1,5 ч. л., листья подорожника большого — 1 ч. л., трава лапчатки прямостоячей — 1 ч. л., трава сушеницы топяной — 1,5 ч. л.; кипяток — 0,5 стакана.
Приготовление: 5-6 ст. л. смеси заварить кипятком и настаивать в течение 2 ч, после чего процедить через марлю.
Применение: Спринцевать влагалище теплым настоем перед сном. А на ночь, при наличии вульвовагинита, можно применить марлевый тампон, смоченный в настое, который помещают во влагалище на всю ночь.
Сбор№ 3
Требуется: листья смородины черной — 1 ч. л., трава череды трехраздельной — 1,5 ч. л., трава сушеницы топяной — 1 ч. л., цветки черемухи обыкновенной — 1 ч.л., цветки календулы лекарственной — 1,5 ч. л., цветки ромашки аптечной — 1,5 ч. л., листья ольхи клейкой — 1 ч. л., листья, цветки арники горной — 1 ч. л.; кипяток — 0,5 стакана.
Приготовление: 5-6 ст. л. смеси заварить кипятком и настаивать в течение 2 ч, после чего процедить через марлю.
Применение: Спринцевать влагалище теплым настоем перед сном. А на ночь, при наличии вульвовагинита, можно применить марлевый тампон, смоченный в настое, который помещается во влагалище на всю ночь.
Отвары вышеуказанных сборов можно применять в виде сидячих лечебных ванночек, температура воды при этом 32-33 °С, а продолжительность приема ванн 15—20 мин.
Сбор№ 4
Требуется: цветы ромашки аптечной — 1 ч. л., трава лапчатки гусиной — 2 ч. л., кора дуба — 2 ч. л., трава крапивы двудомной — 1 ч. л., трава горца птичьего — 2 ч. л.; кипяток — 0,5 стакана.
Приготовление: 5-6 ст. л. смеси заварить кипятком и настаивать в течение 2—2,5 ч, после чего настой процедить через марлю.
Применение: Спринцевать влагалище теплым настоем перед сном. А на ночь, при наличии вульвовагинита, можно применить марлевый тампон, смоченный в настое, который помещают во влагалище на всю ночь. Данное средство также можно применять внутрь по 0,5 стакана, в качестве общего противовоспалительного средства.
Сбор№ 5
Требуется: листья розмарина — 1 ч. л., листья шалфея — 1 ч. л., трава тысячелистника — 2 ч. л., кора дуба — 2 ч. л.; кипяток — 0,5 стакана.
Приготовление 5-6 ст. л. смеси заварить кипятком и настаивать в течение 2—2,5 ч, после чего процедить через марлю.
Применение: Спринцевать влагалище теплым настоем перед сном. А на ночь, при наличии вульвовагинита, можно применить марлевый тампон, смоченный в настое, который помещают во влагалище на всю ночь. Данное средство также можно применять внутрь по 0,5 стакана, в качестве общего противовоспалительного средства.