Цирроз печени
Содержание:
Признаки цирроза печени
Этиология и патогенез заболевания напрямую не связаны, сценариев достаточно много, скорость развития патологического процесса разная, но в целом можно выделить типичные симптомы и четыре стадии цирроза печени. Вкратце расскажем о том, как проявляется цирроз печени
Первая — стадия субкомпенсации. Болезнь протекает еще бессимптомно, больного может беспокоить лишь быстрая утомляемость, тяжесть в правом подреберье после плотного застолья или обильных возлияний, несильная боль при быстрой ходьбе или беге, сухость во рту по утрам. В крови отмечается незначительный рост содержания печеночных ферментов-трансаминаз и вторичного билирубина. Цирроз, выявленный на этом этапе, вполне реально остановить.
На стадии компенсации картина становится более выраженной, содержание АСТ и билирубина растет до критических значений, появляется тошнота, диспепсия, возможна желтушность склер. Нередко держится субфебрильная температура, обусловленная тем, что печень перестает справляться с нейтрализацией эндотоксинов, выделяемых условно патогенной микрофлорой кишечника. Впрочем, температура при циррозе печени может до самого конца оставаться нормальной.
На этом этапе человек уже не может не заметить, что с ним происходит что-то не то. К сожалению, люди, страдающие алкоголизмом, приписывают плохое самочувствие утром неумеренности накануне и предпочитают не идти к врачу, а лечить подобное подобным, теряя последние шансы спасти свою печень. Впрочем, некоторые все же обращаются к доктору или лечатся самостоятельно – принимают гепатопротекторы, ограничивают спиртное или на время совсем от него отказываются. Увы, почувствовав облегчение, больные предпочитают не закреплять успех, а возвращаться к привычному образу жизни, хороня все плоды лечения.
Третий период знаменуется декомпенсацией – сил организма уже не хватает на борьбу с болезнью. Самое грустное, что печень до сих пор практически не болит – в ней нет болевых рецепторов. Но она уже резко увеличена в размерах и выступает за реберную дугу. При пальпации можно ощутить ее неровные края. Ультразвуковое исследование выявляет явные признаки узелков во всех долях печени.
Портальная гипертензия приводит к варикозному расширению вен сосудов брюшной полости. Появляется риск смертельно опасных внутренних кровотечений. Из-за повышенного давления через стенки сосудов в брюшину проникает транссудат и развивается асцит. Желтушность кожных покровов выражается все ярче. Ладони, стопы, лицо становятся багрово-красными – развивается печеночная эритема. Больного беспокоят носовые кровотечения. Усугубляются сугубо печеночные симптомы. Кал окрашивается в серый цвет, а моча – в темно-коричневый, в обоих случаях это результат переработки в кишечнике и почках избыточного желчного пигмента билирубина.
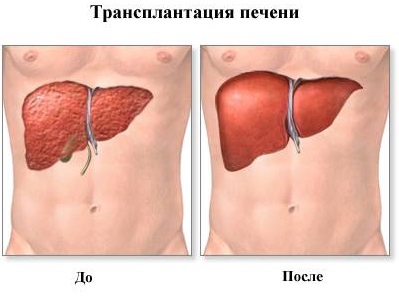
В период декомпенсации единственным способом спасти жизнь пациента становится трансплантация печени.
Четвертая стадия цирроза – терминальная. Печеночная недостаточность становится необратимой. В половине случаев не спасает даже пересадка печени, так как организм слишком ослаблен. Развивается асцит, а с ним приходит спонтанный бактериальный перитонит. В течение года может развиться гепатоцеллюлярная карцинома, обрекающая несчастных на сильнейшие боли. Катастрофически падает масса тела – ввиду отсутствия секреции желчи пища в желудке не переваривается и толком не всасывается и организм начинает пожирать сам себя. Под влиянием постоянной интоксикации начинается печеночная энцефалопатия – разрушение структур головного мозга, ответственных как за высшую нервную деятельность, так и за общие физиологические реакции. Падает интеллект, память, больной апатичен, замкнут, не узнает окружающих. В конце концов, при циррозе печени наступает печеночная кома и отказ сердечной мышцы и органов дыхания.
Хирургическое вмешательство
Не стоит верить тому, что цирроз печени можно вылечить при помощи хирургического вмешательства. Даже кардинальный метод лечения (трансплантация печени) не дает 100% положительного результата. Судя по тому, какие отзывы имеет такая операция, можно сказать, что после трансплантации печени наступает значительное облегчение состояния, но ненадолго. Уже спустя 3–5 лет после операции у 80% больных наблюдается рецидив заболевания. Им приходится начинать терапию заново. Да и к тому же, трансплантация печени является дорогостоящей операцией, которая по карману далеко не каждому.
Во всех других случаях хирургическое вмешательство может проводиться только по рекомендациям лечащего врача для устранения осложнений, возникших на фоне цирроза печени. Во время операции могут осуществляться различные действия (прочищаться желчные протоки, устраняться венозные застои и т.д.), но и после их проведения положительная динамика наблюдается недолго – около 6–10 месяцев.
Хирургическое лечение позволяет облегчить состояние больного и улучшить качество его жизни, но всего на несколько месяцев
При циррозе печени 4 степени хирургические вмешательства не осуществляются, так как на этой стадии развития болезни организм очень ослаблен. Проведение операции может значительно усугубить состояние пациента.
Характер проблемы
Печень – второй по величине орган, после кожи (это тоже огромный органокомплекс) в человеческом теле. Человек может жить довольно долгое время после удаления почки, селезенки или желчного пузыря, но не выживает без печени. Многочисленные функции экзокринной железы – обезвреживание токсинов, продукция желчного секрета и печеночных ферментов, депонирование крови, участие в расщеплении и усвоении необходимых питательных компонентов – не может принять на себя ни один другой орган. Поэтому природа заложила в печень защитные механизмы, предохраняющие ее от разрушений – саморегенерацию, механизм которой хорошо отлажен, быстрое восстановление после повреждений.
Проблема развития болезней печени состоит в ограниченном количестве делений, которые могут совершать гепатоциты. Перманентное разрушительное воздействие приводит к утрате клетками способности к восстановлению. На помощь образовавшимся дырам в ткани приходит еще один защитный механизм, предусмотренный природой. Бреши в ткани латаются соединительными или жировыми клетками. Отдельные вкрапления не оказывают особого влияния на выполнение железой своих многочисленных функций.
Но если деструктивное воздействие продолжается, фиброзных клеток и липоцитов становится все больше, они изменяют структуру печени.
Диагноз «цирроз» выставляется в том случае, когда хронически протекающее воспаление приводит к необратимым изменениям, и вместо гепатоцитов появляется все больше соединительной ткани или жировых отложений. Начинается аутоиммунное воспаление, вызванное атаками иммуноцитов на печень, которая в таком виде воспринимается ими, как чужеродный элемент в организме.
Методы лечения цирроза
Несмотря на то, что цирроз, как и рак является опасным заболеванием, он имеет ряд преимуществ по сравнению с ним. При своевременном лечении, либо в тех случаях, когда печень повреждена незначительно, цирроз можно затормозить в развитии, тем самым продлив жизнь пациенту.
Кроме того, терапевтические действия, направленные на подавление патологии, более щадящие для организма человека, чем те, которые назначаются при раке. В основном лечение злокачественных новообразований предусматривает хирургическую операцию, химиотерапию, криохирургию, либо радиочастотную абляцию.
Комплексные мероприятия в подавлении цирроза печени включают:
- Организацию отдыха. Больным людям рекомендуется часто бывать на свежем воздухе и соблюдать режим сна, который должен составлять не менее 7 часов в сутки. При этом потребуется избегать психических нагрузок.
- Соблюдение диеты. Пациентам следует исключить из рациона жирные, острые и сильно соленые блюда. Также не допускается употребление алкогольных и газированных напитков, морских морепродуктов, ржаной хлеб, бобовые, грибы.
- Физические нагрузки. Больным назначаются умеренные спортивные тренировки, утренняя гимнастика и вечерняя лечебная ходьба.
- Защита от повреждающих факторов. При циррозе печени не рекомендуется посещать места, где присутствуют токсичные вещества и ядовитые реагенты.
- Медикаментозное лечение. Полностью вылечить цирроз лекарственными средствами невозможно. Основной задачей медикаментозной терапии является торможение скорости замещения здоровой ткани фиброзной, поддержание иммунитета и облегчение общего самочувствия пациентов.
Самым эффективным методом лечения цирроза является трансплантация органа. Согласно статистике, после проведения операции 80% пациентов возвращаются к полноценной жизни и лишь у 20% наблюдались рецидивы. Однако данное хирургическое вмешательство в большинстве случаев проводится платно и требует высоких финансовых затрат.
К тому же существует риск отторжения донорского органа. Поэтому чтобы избежать проблем с печенью и не допустить нарушения ее работы, рекомендуется соблюдать профилактические меры. Они заключаются в отказе от алкогольной и табачной продукции, а также в своевременном лечении вирусных гепатитов и других болезней.
Первые симптомы болезни
Первые признаки цирроза, замеченные вовремя, позволят быстро отреагировать на заболевание и начать эффективное лечение.
Основной признак цирроза печени – это тяжесть в правом боку, которая возникает регулярно. Провоцируют её интенсивные занятия спортом или простой прием пищи. Иногда у пациентов при циррозе печени на начальной стадии наблюдается горечь во рту и тошнота, а также небольшая слабость и сонливость даже при хорошем ночном отдыхе.
Печень – орган, который обладает невероятными возможностями регенерации. Поэтому цирроз печени на самых первых стадиях можно легко замедлить или даже полностью устранить.
Развитие симптомов болезни
По мере развития цирроза печени возникают дополнительные симптомы. Охватывают они уже не только поврежденный орган, но и весь организм:
- кожа лица начинает желтеть;
- желтый оттенок появляется в глазных яблоках и на слизистых оболочках;
- ладони пациента при циррозе печени становятся красными, участки аналогичного цвета возникают на запястьях, кончиках пальцев;
- зуд затрагивает разные участки тела – это связано с высоким уровнем застойной желчи в мелких сосудах;
- постепенно при циррозе печени начинают формироваться сосудистые звездочки, а синяки возникают внезапно даже от малейшего ушиба;
- у пациента с циррозом печени развивается ощущение, что орган ему мешает, словно давит на кожу изнутри;
- температура может повышаться без видимых причин до 38 градусов;
- у пациента из-за цирроза печени часто появляются инфекционные болезни;
- на животе появляется сосудистый рисунок;
- у мужчин увеличивается грудь;
- в крови скапливается много серотонина и эстрогена, что приводит к повышению яркости кожи при циррозе печени;
- моча становится темного цвета, тогда как кал светлеет;
- язык у пациента с циррозом печени становится очень ярким, идеально гладким;
- из-за расширения вен пациенты часто страдают геморроем;
- кожа очень сухая и пигментированная.
Специфические симптомы цирроза печени – выпирающий живот из-за скопления большого количества воды. При этом сам человек заметно теряет в весе.
Этиология развития заболевания
Главная причина цирроза – это наличие прогрессирующих вирусных гепатитов формы С и В, а также злоупотребление алкоголем в течение длительного времени. Чаще всего заболевание диагностируют после 50 лет, но случиться оно может с каждым уже к 35-40 годам.
Алкогольная патология быстро прогрессирует в начальную форму цирроза печени. Врачи отмечают, что среди алкоголиков, которые в течение 5-10 лет принимают слишком много и регулярно, цирроз печени обнаруживают примерно в 35% случаев.
Вторая причина цирроза – хронические гепатиты – вызывает фиброзное повреждение тканей органа. Именно при гепатите С эта патология обнаруживается чаще всего как следствие болезни. Но существуют и другие причины цирроза, охватывающие дополнительные болезни: гепатиты другого типа, в том числе аутоиммунные, холангит со склеротизирующими процессами, застой желчи или сужение протоков. Таким образом, цирроз – это следствие устойчивого воздействия на организм человека патологических факторов.
Менее распространены такие причины цирроза печени, как обменные заболевания: галактоземия, муковисцидоз, гемохроматоз.
Факторы развития болезни
Врачи вызывают и другие факторы, которые могут спровоцировать развитие цирроза печени:
- хроническая сердечная недостаточность;
- синдром Бада-Киари;
- операции на желудке или ЖКТ;
- паразитные заражения;
- прием препаратов, оказывающих токсичное действие на орган;
- дегенерация клеток печени.
Если причину цирроза печени не удается установить, патологию называют криптогенной. Такое встречается в основном среди женщин. По статистике, в трети случаев найти причину цирроза печени у пациенток женского пола не удается.
При циррозе печени происходят определенные процессы – хронические изменения в трофике гепатоцитов. Другими словами, эти важнейшие клетки органа начинают разрушаться. Это приводит к тому, что постепенно формируются соединительные узелки. Патологические процессы при циррозе печени ведут к изменению положения сосудов. Их сдавливание вызывает ишемию.
Также замедляется кровообращение в воротной вене, что приводит к растяжению сосудов. Кровь в поисках дополнительных путей движения проходит мимо печени. Из-за этого переполняются соседние вены и артерии, расположенные в пищеводе, желудке и брюшной стенке. Это приводит к внутреннему варикозу из-за цирроза печени.
Лечение цирроза
Лечение цирроза должно быть активным и незамедлительным, однако цирротические изменения, произошедшие в печени, необратимы. Целью лечения цирроза является поддержание приемлемого качества жизни пациента и прекращение прогрессирования заболевания.
Лечение цирроза начинают с устранения главного повреждающего фактора, если таковое возможно (например, полное прекращение приема алкоголя). В стадии острых явлений необходим постельный режим, в дальнейшем физические нагрузки должны быть щадящими. Основополагающими принципами лечения цирроза является диетотерапия и нормализация образа жизни.
Диета при циррозе состоит в ограничении белковых продуктов, животные белки замещаются растительными, один-два дня в неделю должны быть безбелковыми. Ограничивается употребление соли, а также продуктов, содержащих соду или пекарский порошок, жирной пищи, консервов. Питание должно быть дробным, небольшими порциями, 5-6 раз в день.
Медикаментозное лечение цирроза состоит в применении лекарственных препаратов, компенсирующих имеющиеся нарушения для снятия обострения и снижения активности процесса (симптоматическое лечение цирроза). При механической закупорке желчевыводящих путей проводят хирургическое устранение препятствия (удаление камней, устранение стеноза), при кровотечениях из расширенных вен желудка и пищевода в стадии субкомпенсации также применяют оперативное вмешательство.
При неактивном циррозе рекомендовано санаторно-курортное лечение, курсы общеукрепляющей терапии один-два раза в год, а также регулярное врачебное наблюдение.
Виды и стадии цирроза
В зависимости от причины цирроза, он может быть первичным, развившимся как самостоятельная патология, или вторичным, являющимся симптомом общего заболевания, как при сахарном диабете или сифилисе.
В зависимости от морфологических признаков цирроза выделяют:
- Портальные циррозы;
- Билиарные циррозы;
- Постнекротические циррозы;
- Смешанные.
По активности течения процесса циррозы бывают активные и неактивные.
В зависимости от вида узлов:
- Мелкоузловой цирроз;
- Крупноузловой цирроз;
- Смешанный.
В хроническом процессе различают следующие стадии цирроза:
- Начальная стадия цирроза, или стадия компенсации. Деструкция сосудов и паренхимы слабо выражена, начало воспалительно-некротического процесса;
- Стадия субкомпенсации. Нарастание деструктивных процессов, постепенное замещение фиброзной тканью паренхимы, однако на этой стадии цирроза большая часть функций печени сохранена за счет оставшихся гепатоцитов;
- Декомпенсация. Это терминальная стадия цирроза, на которой происходит практически полное перерождение печени с утратой ее функций.
Осложнения цирроза
По мере выхода из строя печени могут развиться осложнения. У некоторых людей осложнения могут быть первым признаком заболевания. Осложнения цирроза могут включать следующее.
Портальная гипертензия
Портальная гипертензия является наиболее распространенным серьезным осложнением цирроза печени. Портальная гипертензия — это состояние, возникающее, когда рубцовая ткань частично блокирует и замедляет нормальный поток крови через печень, что вызывает высокое кровяное давление в воротной вене. Портальная гипертензия и ее лечение могут привести к другим осложнениям, включая:
- увеличенные вены — так называемые варикозные расширения — в пищеводе, желудке или кишечнике, которые могут привести к внутреннему кровотечению при разрыве вен;
- отек в ногах, лодыжках или ступнях;
- накопление жидкости в брюшной полости — так называемый асцит — который может привести к серьезной инфекции в пространстве, окружающей печень и кишечник;
- спутанность сознания или затруднения в мышлении, вызванные накоплением токсинов в мозге, называемая печеночной энцефалопатией.
Инфекции
Цирроз повышает вероятность заражения бактериальными инфекциями, такими как инфекции мочевыводящих путей и пневмония.
Рак печени
Болезнь увеличивает риск возникновения рак печени. Большинство людей, у которых развивается рак печени, уже имеют цирроз печени.
Отказ печени
Болезнь может в конечном итоге привести к печеночной недостаточности. При печеночной недостаточности печень сильно повреждена и перестает работать. Печеночная недостаточность также называется терминальной стадией заболевания печени. Это может потребовать трансплантацию органа.
Другие осложнения
Другие осложнения цирроза могут включать:
- заболевания костей, такие как остеопороз;
- камни в желчном пузыре;
- проблемы с желчевыводящими путями — трубки, которые выводят желчь из печени;
- мальабсорбция кишечника и недоедание;
- частые кровоподтеки и кровотечения;
- чувствительность к лекарствам;
- резистентность к инсулину и диабет 2 типа.
Специфические признаки цирроза печени
Помимо вышеперечисленных, любому врачу хорошо известны еще и специфические признаки цирроза печени, которые появляются из-за выключения печени из процесса выработки эстрогенов. К этим признакам относятся:
- сосудистые звездочки, находящиеся на теле выше пояса;
- ангиомы в уголках глаз и носа, которые могут периодически кровоточить;
- неестественные ярко-красные ладони (эритема);
- ярко-красный язык с хорошо выраженным отеком, при этом отсутствует белый или желтый налет;
- бордовый цвет полости рта;
- губы насыщенного ярко-красного цвета;
- гинекомастия у мужчин. У мужчин разрастается ткань грудных желез, что объяснимо ростом эстрадиола и снижением тестостерона в крови.;
- атрофия половых органов;
- маленькая выраженность (или ее полное отсутствие) вторичных половых признаков.
Обнаружение подобных признаков должно стать сигналом к тщательному обследованию.
Что такое цирроз печени?
Функциональные клетки железы объединены в паренхиматозный отдел. Он отвечает за очищение крови от токсинов, секрецию желчных пигментов, ферментов, гормонов, выработку других веществ. Цирроз представляет собой воспалительно-дегенеративное заболевание, сопровождающееся некрозом печеночных тканей. На месте отмерших клеток разрастается фиброзная ткань. Она не дает печени восстанавливать утраченные участки, из-за чего постепенно развивается недостаточность.
Патология лечится на ранних стадиях. Поздние формы плохо поддаются терапевтическому воздействию. Лечить их крайне тяжело. Сложность во многом связана с тем, что болезнь диагностируют на поздних стадиях. Начальные фазы протекают бессимптомно.
Признаки:
- Тошнота, рвота желчью
- Желтушность кожи
- Утреннее головокружение
- Плохой аппетит
- Изменения массы тела
- Общее недомогание
- Мышечные, суставные боли
- Метеоризм
- Диарея, запоры
- Гепатомегалия, спленомегалия
- Повышенная температура
Перечисленные симптомы возникают в период декомпенсации. Это фаза, при которой орган уже не справляется с нагрузками. Постепенно развивается функциональная недостаточность с последующими осложнениями. Если не лечиться, пациент умирает в течение 2-3 лет.
Лечение
Лечение цирроза печени заключается в употреблении лекарственных препаратов и строгом соблюдении диеты, однако сформировавшийся цирроз печени необратим: печень в таком состоянии вылечить невозможно, единственный способ спасти жизнь пациенту — трансплантация печени.
Диета
Диета при ЦП должна быть полноценной, содержащей 70—100 г белка (1—1,5 г на 1 кг массы тела), 80—90 г жиров (из них 50 % — растительного происхождения), 400—500 г углеводов. Необходимо учитывать привычки больного, переносимость продуктов и сопутствующие заболевания органов пищеварения. Исключаются химические добавки, консерванты и токсические ингредиенты. Диета модифицируется при наличии осложнений портальной гипертензии (отечно-асцитический, гепаторенальный синдром, печёночная энцефалопатия и др.).
Урсодезоксихолевая кислота
Для восполнения дефицита жёлчных кислот в кишечнике, вызванного билиарной недостаточностью, целесообразно применять урсодезоксихолевую кислоту (УДХК). Дозировка — 10-15 мг на 1 кг веса пациента 1 раз в день на ночь — способствует восстановлению процессов пищеварения. Действие УДХК включает следующие моменты:
- увеличение поступления жёлчи и панкреатического сока в кишку за счёт стимуляции их продукции
- разрешение внутрипечёночного холестаза
- усиление сокращения жёлчного пузыря
- омыление жиров и повышения активности липазы
- повышение моторики кишечника, улучшающей смешивание ферментов с химусом
- нормализация иммунного ответа
Клеточная терапия
Традиционное лечение в основном заключается в применении фармацевтических средств для защиты печёночных клеток от повреждения, стимуляции выделения жёлчи, коррекции нарушений обмена веществ. Без сомнения, это улучшает состояние больного, но не в силах остановить развитие заболевания. Если вышеуказанные методы лечения не помогают, проводят трансплантацию (пересадку) печени.
Паразитарные инфекции
Незванные квартиранты, живущие в человеческом теле, не только беззастенчиво кормятся за чужой счет. Гельминты, грибы, простейшие выделяют токсичные продукты жизнедеятельности, которые вызывают тяжелое поражение тканей, в том числе их воспаление и дальнейший фиброз. Кроме того, некоторые особи механически поражают внутренние органы, прикрепляясь к их стенкам крючками и присосками. Из глистных инвазий особенно опасны для печени эхинококкоз и трематодозы – заражения печеночными сосальщиками. Эти мелкие черви живут в печени, желчном пузыре и поджелудочной железе и неустанно разрушают эпителий внутрипеченочных и внешних желчных протоков. Если глисты поселились внутри печеночных долей, то их деятельность неизбежно вызывает воспаление и замещение окружающей протоки паренхимы соединительной тканью.
Самый распространенный в России печеночный гельминт – кошачья двуустка, вызывающая описторхоз. Им можно заразиться, поев сырую или неправильно приготовленную рыбу. Инвазия типична для представителей народов Крайнего Севера в силу их традиционного рациона. Как известно, северные народы генетически не приспособлены к употреблению алкоголя, у них нет гена, позволяющего «вовремя остановиться». При возникновении пристрастия к спиртному ханты и манси очень быстро погибают от острых алкогольных интоксикаций, не доживая до первых проявлений цирроза печени. Но если северянин, живущий в ареале традиционной кулинарии, даже не пьет горячительных напитков совсем, он почти неизбежно заработает к 50 годам цирроз (обычно компенсированный) из-за живущих в его печени описторхисов.
Ближайший родственник нашей кошачьей двуустки – двуустка южноазиатская или беличья – opistorchis viverrini. Она представляет гораздо более высокую гепатопатогенную и даже канцерогенную опасность. Токсины, выделяемые этим глистом, разрушают печень гораздо быстрее и провоцируют не только цирроз, но и гепатоцеллюлярную карциному и холангокарциному – неизлечимые опухоли печени и желчного пузыря.
Михаил Булгаков много лет практиковал врачом и повидал в своей клинической практике немало. Вспомним сцену визита буфетчика Варьете к Воланду:
— Вы когда умрете?
Тут уж буфетчик возмутился.
— Это никому не известно и никого не касается, — ответил он.
— Подумаешь, бином Ньютона! Умрет он через девять месяцев, в феврале будущего года, от рака печени в клинике Первого МГУ, в четвертой палате.
Буфетчик стал желт лицом.
Характерна последняя фраза – про желтый цвет лица.
Карцинома, как и спровоцировавший ее цирроз, некоторое время развивается, не давая о себе знать. При циррозе она обычно первична и сама не дает метастазов, точнее, успевает фатально разрушить печень, кровеносные сосуды и прилегающие внутренние органы еще до появления метастазов. При карциноме обычно не спасает даже пересадка печени, о которой во времена Булгакова можно было только мечтать. Первую пересадку печени удалось осуществить лишь в 1963 году в США. Правда, еще в 1948 году попытка была сделана в Советском Союзе, но закончилась неудачно.