Функциональная диспепсия: актуальные аспекты диагностики и лечения
Содержание:
Народные средства
В народной медицине существует достаточно много рецептов, которые применяются при диспепсии желудка. Но прежде чем начинать такое лечение необходимо нанести визит врачу.
Наиболее эффективные рецепты:
- Фенхель. Для приготовления лекарства нужно взять ягоды фенхеля в количестве 10 г, залить 200 мл кипятка и нагреть до закипания (на медленном огне примерно 15 минут). Затем отвар остудить, процедить и добавить в него кипяченной воды так, чтобы в результате получился исходный объем. Все количество лекарственного средства нужно выпить в течение дня небольшими порциями.
- Тмин/майоран. Приготовьте целебный напиток: в 200 мл кипятка опустите растолченные семена тмина и майорана, 15 минут настаивайте. Это средство нужно употреблять дважды в сутки в дозе 100 мл на один прием.
- Корни девясила измельчить. Взять 1 чайную ложку сырья и залить 200 мл холодной кипяченной водой. Не греть и не кипятить! Настаивается лекарственное средство в течение 8 часов, затем процеживается и принимается по 1/3 стакана трижды в день перед едой. Длительность приема – 2 недели.
- Приготовить алоэ 375 г, меда 625 г и красного вина 675 мл. Листья алоэ помыть и мелко нарезать, смешать с остальными ингредиентами. Принимать лекарственное средство нужно по 1 чайной ложке перед едой – это дозировка на первые 5 приемов. В дальнейшем рекомендуется принимать по 2 чайной ложке дважды в сутки перед едой. Длительность курса лечения этим лекарством составляет минимум 2 недели, максимальный срок употребления – 2 месяца.
Принимать решение о лечении диспепсии желудка народными методами самостоятельно нельзя. Только после консультации с врачом можно быть уверенным в безопасности употребления отваров/настоев собственного приготовления.

Лечение
Лечение подбирается сугубо индивидуальное, в зависимости от причины заболевания, клинических проявлений и других особенностей пациента. Лечебные воздействия направлены на нормализацию общего состояния и профилактику обострений диспепсии. В целом можно выделить два основных подхода к терапии ФД: медикаментозный и немедикаментозный.
Лечение без медикаментов подразумевает под собой изменение рациона и режима питания, психотерапевтические методы коррекции, отказ от кофе, алкоголя и табакокурения, а также лекарственных веществ, негативно влияющих на слизистую оболочку желудка. Помощь психотерапевта особенно актуальна, если понадобится длительный курс лечения.
Диета
Правильное питание — очень важный фактор выздоровления. Прослеживается четкая взаимосвязь между погрешностями в диете и обострением тех или иных симптомов диспепсии.
Ниже приведены рекомендации по питанию в зависимости от имеющихся жалоб у пациента:
- Метеоризм — необходимо исключить из рациона продукты, вызывающие газообразование.
- Раннее насыщение — рекомендуется увеличить кратность приема пищи до 6 раз в день, питаться малыми порциями.
- Тяжесть в желудке — следует избегать употребления трудноусвояемых продуктов, жирной пищи и переедания.
- Изжога — предполагает отказ от жирных, жареных блюд, ограничение соли и специй.
Безусловно, важно питаться сбалансированно, а также придерживаться здорового образа жизни, соблюдать установленный режим труда и отдыха
Медикаментозная терапия
Прием медикаментов в комплексе с вышеуказанными мерами дает максимальный эффект. Подбор лекарственной терапии зависит от многих факторов. Всегда учитывается клиническая форма ФД, ее причина, длительность заболевания, превалирование тех или иных жалоб, персональные особенности пациента.
В лечении ФД применяют лекарственные препараты следующих фармакологических групп:
- прокинетики, улучшающие двигательную активность верхних отделов ЖКТ;
- ингибиторы протонной помпы, антациды и другие группы препаратов, снижающие кислотность желудочного сока;
- спазмолитики;
- антидепрессанты, улучшающие нервно-психическое состояние пациента;
- препараты, входящие в схему эрадикационной терапии при инфицировании Нelicobacter pylori.
Длительность медикаментозной терапии, как правило, не превышает 2-х месяцев.
Лечение
Лечение любой диспепсии обязательно должно иметь комплексный подход, состоящий из медикаментозной терапии, нормализации питания и образа жизни, отказ от табака и алкоголя, здоровый сон, устранение психоэмоциональных нагрузок. Органический вид, помимо симптоматической терапии, нуждается в лечении непосредственно направленном на выявленное заболевание.
Функциональная диспепсия желудка очень часто сопровождается хроническим воспалительным процессом слизистой оболочки. Сегодня доктора спорят, не является ли этот диагноз заменой схожего – хронический гастрит. Ведь гастрит — это что-то конкретное, а диспепсия с невыясненными причинами куда более «неудобна» для лечения.
Питание
При диспепсических явлениях рекомендуется дробное питание, маленькими порциями 5–6 раз в день. Ограничение пищи способной раздражать слизистую: острой, жирной, солёной, копчёной, холодной, горячей. По возможности избегать консервантов, красителей и канцерогенных веществ.

В рацион включают каши, томлёные овощи, бульоны, диетическое мясо и рыбу, некрепкий чай, обезжиренные молочные продукты. Все блюда предпочтительно готовить на пару. Необходимо достаточное потребление жидкости и электролитов.
Диета подбирается в зависимости от предполагаемой разновидности заболевания. После всех анализов и исследований врач, помимо общего режима питания, может рекомендовать ограничить те или иные продукты. Так, при жировой диспепсии необходимо исключить жирную пищу, в том числе со скрытыми жирами. При бродильной, уменьшается количество потребляемых углеводов, а белок в рационе рекомендуется наоборот увеличить. При гнилостном типе тактика будет обратной, с понижением уровня белка, замена мясных продуктов на крупы.
Медикаменты
Лекарственные препараты при функциональной диспепсии назначаются в зависимости от степени тяжести сопутствующих симптомов, стандартного лечения этой патологии не существует.
- Если выявлено нарушение ферментной активности назначают заместительную терапию: Креон, Мезим, Фестал, Панкреатин.
- Стимулируют ток желчи: Хофитол, Карсил, Аллохол. Обладают желчегонным и гепатопротекторным действием.
- При спазмах прописываются спазмолитики: Дюспаталин (Мебеверин), Но-шпа, Папаверин.
- При недостаточной двигательной функции желудка и кишечника — средства нормализующие моторику ЖКТ, прокинетики: Мотилиум, Ганатон (Итоприд).
- При повышенной кислотности ингибиторы протонной помпы или антацидные препараты: Нольпаза, Омепразол, Гастал и другие. При язвеноподобной диспепсии их назначение обязательно.
- В случае бродильной диспепсии используют ветрогонные: Эспумизан, Метеоспазмил. Затрудняют образование пузырьков газа.
- При сильной диарее назначают средства для регидратации организма: минеральные воды, Регидрон, Гидровит. Направленные на саму диарею: Имодиум, Лоперамид, Энтерол.
- Средства нормализующие микрофлору тонкого и толстого кишечника: Линекс, Хилак, Аципол. Помогают побороть патогенную флору.
- Антидепрессанты и седативные препараты при невротическом течении диспепсии.
- Курс антибиотиков при обнаружении H.pylori.
- Рекомендуются витаминные препараты для общего укрепления организма.
Редко когда для лечения назначается какой-то один медикамент, чаще это целый ряд лекарств для устранения возможных причин. Например взрослому могут выписать рецепт:
- Нольпаза 40мг 1 раз день месяц. Если присутствует изжога или жжение, для заживления возможных эрозивных повреждений пищевода при ГЭРБ.
- Ганатон по три таблетки в сутки до еды, курсом 2 месяца. Запускает нормальное прохождение пищи по ЖКТ. Таблетки этой группы входят в лечебный курс практически всегда.
- Метеоспазмил 2–3 (по состоянию) капсулы перед едой. Устранит вздутие, уберёт повышенное газообразование и снимет спазм гладкой мускулатуры.
- Хофитол до 9–10 таблеток в день, разделённых на несколько приёмов. Стимулирует выработку желчи, снимает воспаление.
Рекомендации для диетического лечения
Важнейшими принципами диетического питания являются:
- Основополагающее правило – меньше, но чаще. Чрезмерное количество пищи вызывает перерастяжение желудочной стенки, что сопровождается отрыжкой и болью. А повышенная выработка соляной кислоты вызывает изжогу и тошноту. Поэтому питание должно быть дробным и четырехразовым.
- Переедание – главный враг здорового пищеварения. Порции должны быть небольшими, чтобы желудок не растягивался, а после еды сохранялось чувство легкости.
- Не надо наедаться на ночь. Горизонтальное положение после еды способствует развитию рефлюксной болезни. Поэтому перед сном нужно ограничиться небольшим количеством легкой пищи (например, стаканом йогурта или кефира).
Какой должна быть пища?
Нужно учитывать индивидуальные реакции организма на определенные продукты. Часто симптомы диспепсии возникают после употребления следующих продуктов:
- сильногазированных напитков, вызывающих вздутие кишечника; этому способствуют также мандарины, кофе, шоколад и острая пища;
- жирных составляющих, провоцирующих тошноту и распирание желудка;
- алкоголя и курения, негативно влияющих на нормальное пищеварение.
Сложные углеводы снижают кислотность и не вызывают избыточного газообразования.
Лечение диспепсии
Основные цели, которые преследует врач при назначении лечения функциональной патологии, – уменьшение интенсивности симптомов, предупреждение рецидивов заболевания. Госпитализация в отделение гастроэнтерологии обычно показана лишь для проведения сложных исследований, при трудностях дифференциальной диагностики. Основные направления терапии функциональной диспепсии: коррекция образа жизни и питания, медикаментозные и психотерапевтические мероприятия.
Для нормализации режима дня следует исключить ситуации, провоцирующие стрессы и переживания, физические и эмоциональные перегрузки. Рекомендуется отказаться от употребления алкоголя, курения. Необходимо выделить время для ежедневных занятий физической культурой – они улучшают и общее состояние пациента, и функцию органов пищеварения
Также необходимо уделять большое внимание режиму питания. Из рациона исключается жареная, экстрактивная и острая пища, газированные напитки, кофе
Есть нужно маленькими порциями, тщательно пережевывать пищу, не допускать переедания и длительных перерывов между приемами пищи. После еды нужно активно двигаться, не стоит ложиться отдыхать. При наличии признаков диспепсии рекомендуется отказ от использования нестероидных противовоспалительных средств, так как они отрицательно влияют на состояние слизистой оболочки желудка. Данные мероприятия являются ведущими в лечении функциональной диспепсии.
Если пациент не в состоянии самостоятельно нормализовать режим питания, ему может понадобиться помощь диетолога. Специалист объяснит необходимость соблюдения частоты и объема каждого приема пищи, вред переедания и длительных перерывов в питании. Также диетолог будет контролировать качественный состав пищи – наличие достаточного количества белка и витаминов, пищевых волокон.
Излечение от функциональной диспепсии невозможно без глубокой психо-эмоциональной перестройки. Для этого необходимо не только снизить количество стрессов до минимума, но и изменить отношение пациента к отрицательным ситуациям. Этому могут поспособствовать спорт, водные процедуры, занятия йогой. Лечащий врач должен поддерживать с пациентом доверительные отношения, подробно объяснять причины и механизмы развития заболевания – только в этом случае возможно получение желаемого эффекта от лечения. Большей продуктивности терапии можно достигнуть при назначении седативных препаратов (трава валерианы, пустырника), антидепрессантов (флувоксамин, флуоксетин).
Медикаментозное лечение назначается в зависимости от формы диспепсии. При язвенноподобном варианте основная группа препаратов – антациды и антисекреторные средства: гидроксид алюминия в сочетании с гидроксидом магния, ингибиторы протонной помпы, блокаторы Н2-рецепторов и другие. При дискинетической форме диспепсии используют прокинетики: домперидон или метоклопрамид. Остальные варианты функциональной диспепсии предполагают применение разнообразных комбинаций антацидов и прокинетиков.
В случае, если симптомы диспепсии не регрессируют на фоне проводимого лечения, следует использовать другие препараты из указанных групп, либо изменить комбинацию лекарственных средств. Также рекомендуется провести исследование на H.pylori (если до сих пор оно не проводилось), при положительном результате – осуществить эрадикацию микроорганизма антибактериальными средствами. Антихеликобактерная терапия в 25% случаев значительно облегчает течение диспепсии.
Не следует забывать о тревожных симптомах, которые могут появиться у пациента с диспепсией: дисфагия, кровотечение из разных отделов ЖКТ, немотивированное похудение. Если пациент предъявляет перечисленные жалобы, необходимо повторить эндоскопическое и другие исследования для своевременного выявления опасной патологии ЖКТ (рака желудка, рака тонкого кишечника и т. п.).
Виды диспепсий
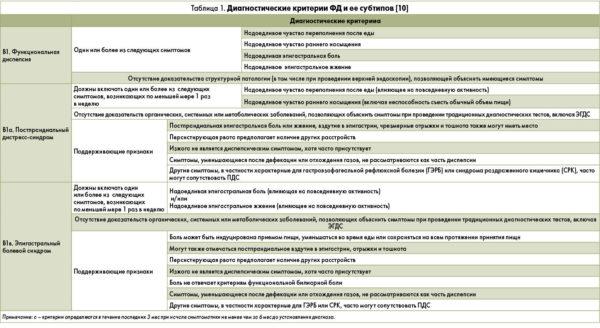
Диспепсия в зависимости от ряда аспектов классифицируется по нескольким принципам. В целом, синдром имеет два основных вида – функциональный и органический.
Неисследованная и исследованная диспепсия
Функциональная диспепсия является самостоятельным заболеванием – при ее наличии даже в результате полного обследования врач не найдет других патологий ЖКТ. Форма сопровождается только функциональными расстройствами.

Функциональная диспепсия является самой распространенной
Органическая диспепсия сопутствует другим развивающимся заболеваниям. Обычно она отмечается при холецистите, инфекциях, отравлениях и т. д. Такая форма сопровождается структурными изменениями тканей и клеток органов пищеварения.
Виды диспепсии
По типу причин выделяют еще несколько форм патологии.
Таблица. Классификация диспептических расстройств.
| Форма | Характеристика |
|---|---|

Алиментарная |
Обычно возникновение такой формы связано с неправильным и некачественным питанием и дисбалансом питательных веществ. Она также делится еще на несколько подвидов: · бродильная – появляется, если человек есть много углеводистой пищи (меню включает избыточное количество сладостей, бобовых, выпечки, капусты, а также напитков, полученных в результате процесса брожения – кваса); · гнилостная – развивается при чрезмерном количестве белковых продуктов в меню, а также несвежего мяса; · мыльная – появляется на фоне поступления излишнего количества жиров. Часто выявляется у людей, едящих такие виды мяса, как баранина и свинина. |

Инфекционная |
Форма возникает из-за дизентерии и сальмонеллеза, то есть при различных кишечных инфекциях. Она носит вторичный характер. |

Ферментативная |
Такая диспепсия отмечается при недостаточной выработке ферментов, необходимых для пищеварения. Выделяют энтерогенную, гепатогенную, гастрогенную и панкреатогенную подформы в зависимости от того, в каком органе наблюдается недостаточное количество ферментов. В первом случае в недостаточном количестве вырабатывается желудочный сок, при гастрогенной форме – мало ферментов желудка. Гепатогенная диспепсия характеризуется наличием нарушений в процессе выработки желчи, а панкреатогенная – недостатком ферментов поджелудочной. |

Интоксикационная |
Эта диспепсия развивается при отравлении или тяжелом протекании инфекционных заболеваний (например, при гриппе), подразделяется на рефлюксоподобную, язвенноподобную и дискинетическую. |
Синдром при мальабсорбции |
В этом случае отмечается нарушение процесса всасывания питательных веществ в области кишечника. Это заболевание врожденное. |

Диспептические расстройства бывают нескольких типов
Диспепсический синдром
Диспепсический синдром сопровождает многие патологические процессы в организме. Клиника их достаточно многообразна, и только по диспепсии поставить диагноз «острый приступ панкреатита», не представляется возможным.
У некоторых пациентов диспепсический синдром берет начало с незначительного дискомфорта в области живота, постепенно он трансформируется в болезненные ощущения. Наблюдается отрыжка воздухом.
Приступ тошноты при панкреатите проявляется не у всех. Чаще всего у пациентов сразу выявляется рвота. Она не приносит облегчения. После нее сильная изжога, которая дополняется жжением в области пищевода. Его вызывает агрессивное содержимое желудка, попавшее в пищевод человека.
Синдром панкреатита в виде диспепсии проявляется следующими симптомами:
- Повышенное газообразование, ощущения распирания в животе;
- Учащенный жидкий стул. При воспалении поджелудочной железы он сопровождается зловонным запахом, плохо смывается со стенок унитаза;
- Неприятный привкус во рту свидетельствует о дефиците пищеварительных ферментов;
- Общее ухудшение самочувствия, слабость и вялость, сильное урчание в животе.
При панкреатите может проявляться бродильная диспепсия, обусловленная процессами брожение в кишечнике. Больной жалуется на урчание в животе, повышенное газообразование, частый жидкий стул. При опорожнении кишечника присутствует боль. При гниении в кишечнике проявляется гнилостная диспепсия – слабость и общее недомогание, темный стул с резким и неприятным запахом.
Как правило, на фоне панкреатита наблюдается несколько синдромов одновременно, поскольку поджелудочная железа выполняет не одну функцию в организме. Следовательно, нарушение ее функциональности приводит к расстройствам со стороны многих внутренних органов и систем.
Лечение диспепсии
Лечение больных диспепсией должно быть комплексным и включать в себя не только назначение лекарственных препаратов, но и мероприятий по нормализации образа жизни, режима и характера питания.
Функциональная диспепсия
Лечение функциональная диспепсии носит общий характер. Пациенту рекомендуют исключить из рациона соленые, пряные и жирные блюда. Питаться небольшими порциями, но часто (от 6-ти раз в сутки). При необходимости, можно назначить дополнительно:
- Антациды (Гевискон, Альмагель);
- Ингибиторами H+-помпы (Омепразол, Рабепразол, Лансопразол);
- Успокаивающие средства (Феназепам, Адаптол, Грандаксин).
Бродильная диспепсия
- При бродильной диспепсии лечение следует начинать диетой с пониженным содержанием углеводной пищи. Разрешается кушать высокобелковые блюда (мясо вареное, мясной бульон, масло, курица на пару), необходимо уменьшить количество хлеба, картофеля, овощей и фруктов, выпечки, каш.
- Применяют адсорбирующие вещества (Смекта, Полисорб, Неосмектин), пробиотики (Аципол, Лактофильтрум, Бифиформ, Бификол) и ферментные препараты от диспепсии (Креон, Панкреатин). По мере выздоровления углеводсодержащие продукты постепенно вводят в рацион, но в ограниченных количествах. Меню и разрешенные блюда определяются, в зависимости от причины развития этого синдрома.
Гнилостная диспепсия
Терапия проводиться аналогично бродильной форме. В первую очередь, пациенту рекомендуют диету, исключающую белок (любые сорта мясо и рыбы, кисломолочные изделия, яйца и т.д.). Также следует использовать сорбентов и пробиотиков. Как правило, ферментные препараты не используются в процессе лечения. Необходимость антибиотикотерапии определяет доктор.
Кишечная диспепсия. В первую очередь, необходимо провести лечение основного заболевания:
- Кишечные инфекции – антибиотики;
- Пищевые токсины – устранение общей интоксикации и применение местные местных детоксикантов (Энтеродез, Полисорб МП);
- Болезнь Крона – назначение гормональной терапии.
При любом из этих состояний не следует употреблять продукты с большим количеством клетчатки
Важно принимать сорбенты (Смекта, Смектин, активированный уголь и т.д.), которые достаточно эффективны для устранения синдрома. Чтобы уменьшить боль, возможно назначение спазмолитиков (Дротаверин, Келлин и т.д.)
Желудочная диспепсия
Чтобы устранить этот синдром, следует провести терапию основного заболевания. В зависимости от этого будет меняться врачебная тактика. Если причиной диспепсии стали гастрит или язвенная болезнь, рекомендованы следующие лечебные мероприятия:
- Если доказана роль Хеликобактера, доктор назначает комплексную противомикробную терапию, которая обязательно включает 2 антибиотика;
- Диета, исключающая жирные, соленые и пряные блюда. Также не следует употреблять продукты, обогащенные клетчаткой (ржаной хлеб, фрукты, овощи, соки и т.д.), так как они могут усиливать боль;
- Возможно назначение лекарств, создающих защитную оболочку для слизистой желудка (Де-Нол, Сукральфат и т.д.).
- Следует нормализовать кислотность для лечения диспепсии. Повышенное выделение хлороводородной кислоты можно устранять «ингибиторами H+-помпы» (Омепразол, Рабепразол, Лансопразол) и антацидными средствами (Гевискон, Альмагель). При пониженной кислотности можно стимулировать кислотообразующие клетки Пентаглюцидом или соком подорожника;
Обнаружение открытой язвы или опухоли часто является показанием к оперативному вмешательству. Если определена у больного гормональная болезнь, лечение может определить только врач-эндокринолог.
Причины диспепсии
Патологию принято считать психосоциальным заболеванием, при котором в результате различных стрессовых факторов нарушается регуляция функций желудка и начальных отделов кишечника. Кроме эмоционального перенапряжения, причинами развития функциональной диспепсии могут быть нарушения питания, прием некоторых лекарственных препаратов, повышение секреции соляной кислоты, хеликобактерное обсеменение слизистой оболочки желудка, дискинезия начальных отделов пищеварительного тракта, нарушение переваривания сложных сахаров и др. Известно, что гиповитаминозы (недостаточность витаминов С и группы В) также могут способствовать развитию диспепсии.
В результате воздействия перечисленных факторов на стенку желудка повышается чувствительность висцеральных рецепторов, возникает дискоординация моторики желудка и тонкого кишечника, нарушается нормальная секреция пищеварительных соков. Проявлениями данных расстройств служат гастропарез (сопровождается тяжестью в эпигастрии, тошнотой и рвотой), повышенная висцеральная восприимчивость к растяжению (ощущение переполненности желудка, голодные боли в подложечной области), неполное расслабление мышечного слоя органа (чувство раннего насыщения), замедление продвижения пищевых масс из желудка в кишечник.
С диспепсическим синдромом протекают и такие заболевания, как пищевая аллергия, гастроэзофагеальная рефлюксная болезнь, диафрагмальная грыжа со смещением брюшного отдела пищевода в грудную полость, гастрит, ахлоргидрия, язвенная болезнь желудка и двенадцатиперстной кишки, желчнокаменная болезнь, холецистит, состояние после холецистэктомии, панкреатит, пилоростеноз, опухоли ЖКТ, различные инфекции пищеварительного тракта.
Наиболее частой причиной диспепсии у детей являются пищевые токсикоинфекции, в этом случае на первый план, наряду с диспепсическим, выходит синдром токсико-эксикоза. Поскольку признаки органической диспепсии рассматриваются в разделах о соответствующих заболеваниях ЖКТ, в данной статье речь пойдет преимущественно о функциональной диспепсии.
Гемодинамический синдром при панкреатите
У больных часто проявляется гемодинамический синдром острого панкреатита. Нарушение гемодинамики базируется на уменьшении частоты сердечных сокращений, снижении диастолического и систолического артериального давления в желудочках, аорте и легочной артерии.
Сопротивление сосудов крови возрастает вследствие выброса биологически активных компонентов – серотонин, гистамин, эндорфин и др. При этом выявляется уменьшение объема циркулирующей жидкости в организме.
Вся эта цепочка провоцирует изменение артериального давления. Систолическое и диастолическое давление резко понижается, при этом увеличивается проницаемость стенок кровеносных сосудов.
Развиваются симптомы:
- Тахикардия при относительной сердечной недостаточности.
- Кровоизлияния в кожный покров.
- Появление отечности на лице, на нижних конечностях.
В некоторых случаях у женщин и мужчин выявляется тяжелое осложнение – массивные кровотечения. Летальность при нарушении кровообращения в организме достаточно высокая. При гиподинамическом типе, который протекает с резким снижением кровяной нагрузки, составляет свыше 50%.
Как проявляется диспепсия
При нарушении пищеварения пациенты предъявляют различные жалобы, которые объединяют общим термином «диспепсия». Это:
- дисфагия (затруднение при глотании);
- боль, дискомфорт в эпигастральной области;
- отрыжка;
- тошнота, рвота;
- изжога;
- урчание в животе;
- метеоризм;
- понос, запор.
Пищеводная диспепсия проявляется дисфагией. Пациенты жалуются на затруднённое глотание, невозможность проглотить жидкую (при спазме пищевода) или же твёрдую пищу. Возникает ощущение комка в горле, болезненность при глотании, попадание пищи в другие органы. Дисфагия возникает при всех заболеваниях пищевода, например:
- эзофагит;
- гастроэзофагеальная рефлюксная болезнь;
- язва пищевода;
- стеноз;
- рак;
- доброкачественные опухоли пищевода;
- периэзофагит;
- дивертикул пищевода;
- склеродермия.
Кроме того, дисфагия может свидетельствовать о других заболеваниях, не связанных с органическим поражением пищевода:
- Болезни центральной, периферической нервной и мышечной систем. На пищеводную диспепсию жалуются пациенты с эзофагоспазмом, атонией пищевода и ахалазией кардии.
- Патологии соседних органов. Дисфагия возникает при сужении пищевода, вызванном опухолью или кистами средостения, центральным раком лёгкого, митральным пороком, аневризмой аорты, аномалиями сосудов, гиперплазией щитовидной железы и др.
При диспепсии, вызванной болезнями желудка и двенадцатиперстной кишки, пациенты жалуются на:
- Боль в эпигастральной области. Она может быть интенсивной, или же пациенты ощущают в подложечной области дискомфорт.
- Быстрое насыщение, чувство переполнения, тошнота.
- Отрыжка. При гиперсекреции желудочного сока пациенты жалуются на отрыжку кислым, изжогу. Отрыжка воздухом и пищей возникает при ахлоргидрии.
Желудочная диспепсия возникает при:
- язвенной болезни;
- гастрите;
- доброкачественных опухолях;
- раке желудка.
Тревожными симптомами, сопровождающими желудочную диспепсию, являются потеря аппетита, внезапное, без веской причины снижение массы тела.
При кишечной диспепсии пациенты жалуются на:
- урчание в нижней и средней части живота;
- флатуленцию (усиленное газоотделение);
- метеоризм;
- диарею;
- запор.
Нарушения пищеварения в кишечнике сигнализирует о таких патологиях:
- инфекционные болезни кишечника (дизентерия, сальмонеллёз, туберкулёз кишечника, холера, тифопаратифозные заболевания);
- синдром раздражённого кишечника;
- энтерит;
- колит;
- болезнь Крона;
- ишемический колит;
- дивертикулярная болезнь;
- дисбактериоз;
- опухоли кишечника;
- энзимопатии;
- болезни желудка (демпинг-синдром, гастрит, рак);
- патологии поджелудочной железы;
- заболевания эндокринной системы;
- гинекологические болезни;
- патологии обмена веществ.
У пациентов с функциональной диспепсией преобладают различные симптомы. В зависимости от этого выделяют такие варианты клинического течения заболевания:
- Язвенноподобный. Пациенты жалуются на голодные и ночные боли в эпигастральной области. Они усиливаются при нервном напряжении, беспокойстве, страхе.
- Дискинетический. Характерно быстрое насыщение, чувство переполненности желудка, вздутие живота, редко сопровождается тошнотой и рвотой.
- Неспецифический. Сочетание признаков язвенноподобного и дискинетического варианта протекания болезни. Нередко к ним добавляются симптомы патологий ЖКТ (боль в животе, которая исчезает после акта дефекации, запоры).
Выявить, чем же именно вызвана диспепсия, может только врач, проведя обследование
Особое внимание следует уделить «симптомам тревоги»:
- потеря веса без причины;
- ночные боли в животе;
- абдоминальная боль – единственный признак болезни;
- лихорадка;
- увеличение печени, селезёнки;
- лейкоцитоз;
- анемия;
- высокая СОЭ;
- отклонение от норм в биохимическом анализе крови.
Для точного диагноза, кроме тщательного осмотра и опроса пациента, необходимы:
- общий и биохимический анализ крови и мочи;
- общий анализ кала и тест на скрытую кровь;
- УЗИ органов брюшной полости;
- ЭГДС;
- определение кислотности желудочного сока;
- оценка моторно-эвакуаторной функции желудка (рентген, электрогастроэнтерография, зондовый пищевой тест и др.);
- определение инфицированности H. Pylori.
Нередко пациента направляют на дополнительные консультации к эндокринологу, кардиологу, невропатологу, психиатру. И только после того, как будет установлен точный диагноз, начинают лечение. Оно зависит от причины болезни.
Причины и механизмы
Этиология и патогенез функциональной диспепсии продолжают изучаться, до сих пор нет единого мнения о механизмах развития этого состояния. Однако точно известны предрасполагающие факторы, способствующие появлению данного синдрома.
Функциональная форма диспепсии может возникнуть при следующих отягчающих пищеварение обстоятельствах:
- несоблюдение режима питания, длительные перерывы между трапезами с последующим перееданием;
- еда на ходу и всухомятку, недостаточная механическая обработка пищи, глотание плохо пережеванных кусков;
- присутствие в рационе продуктов, способствующих газообразованию (грибы, орехи, белокочанная капуста, бобовые);
- ненадлежащее качество пищи, обилие жиров, недостаточное содержание растительной клетчатки;
- увлечение газированными напитками (квас, пиво), в том числе — с кофеином;
- злоупотребление спиртным и табакокурением;
- психоэмоциональные травмы, стрессы — способствуют спазмам в желчевыводящих путях и сосудах органов пищеварения;
- длительный прием некоторых лекарств (НПВП — нестероидных противовоспалительных препаратов, кортикостероидов);
- занятия физическим трудом или упражнениями сразу после трапезы — кровь поступает к работающим мышцам, а не к желудку;
- инфицирование бактерией Хеликобактер — заразиться можно как в быту, так и во время проведения медицинских процедур.
В практической медицине выделяют две основные группы функциональных расстройств. Диспепсия, связанная с недостаточным количеством или активностью ферментов, участвующих в переваривании пищи.
Эти ситуации характерны для детей раннего возраста, у взрослых возникают при функциональной несостоятельности разных отделов ЖКТ:
- панкреатогенное расстройство — при недостаточной продукции или плохом качестве ферментов, вырабатываемых поджелудочной железой;
- гастрогенный вариант диспепсии — при нарушенной секреции желудочных желез;
- холецистогенное расстройство — при срыве процесса выделения желчи;
- гепатогенная форма диспепсии — при недостаточной функциональной активности гепатоцитов (клеток печеночной паренхимы) из-за воспаления или других причин;
- энтерогенная — развивается вследствие пониженной выработки кишечного сока;
- смешанная форма.
Алиментарные диспепсии — самая частая группа функциональных расстройств, которые возникают из-за нарушения правильного пищевого поведения. Обычно проходят после нормализации режима питания и коррекции диеты.
Эта группа разделяется на несколько подгрупп в зависимости от характера питания:
- бродильная — возникает из-за избыточного содержания углеводов в рационе, а также постоянном употреблении хлебного кваса и пива, которые не успевают в достаточной степени перевариться в условиях повышенной двигательной активности тонкого кишечника, что вызывает усиление газообразования, жидкий стул с пеной и кислым запахом;
- гнилостная диспепсия — развивается при преобладании белков в питании, при секреторной недостаточности желудочного сока, при заселении верхних отделов ЖКТ микробной флорой из толстого кишечника, при этом виде функциональной диспепсии симптомы интоксикации ярко выражены — головная боль, слабость, тошнота, а также диарея гнилостного запаха и темной окраски;
- жировая — бывает от избытка тугоплавких жиров животного происхождения, которые должны долго перевариваться, что вызывает чувство избыточного наполнения и тяжести в желудке, вздутие и боли в животе, стул при этом обильный с жирным отблеском.
Отдельно отмечают невротическую диспепсию, которая является следствием психотравмирующих ситуаций, депрессивных состояний, часто возникает у эмоционально лабильных людей с неустойчивой психикой.