Острый диссеминированный энцефаломиелит
Содержание:
Воспаление при рассеянном энцефаломиелите
Рассеянный энцефаломиелит — это не очень часто встречающееся патологическое состояние, при котором воспалительные изменения возникают как в центральном, так и в периферическом отделе нервной системы. В основе развития такого заболевания лежат различные аутоиммунные реакции, которые как раз и приводят к возникновению острого воспаления.
Специфическим моментом при этой патологии является то, что происходит обратимое разрушение миелиновых оболочек, покрывающих нервные волокна. В большинстве случаев правильно подобранная терапия приводит к полному выздоровлению пациента.
Лишь у небольшого количества людей впоследствии остаются стойкие неврологические нарушения, например, со стороны двигательной или чувствительной функций.
Согласно статистике, в две тысячи одиннадцатом году в Москве было зафиксировано всего лишь пятьдесят случаев этой болезни среди взрослых людей. Стоит заметить, что данное заболевание может возникать абсолютно в любых возрастных группах.
Однако замечено, что дети в несколько большей степени подвержены его развитию.
Несмотря на то, что дети чаще сталкиваются с рассеянным энцефаломиелитом, среди них отмечается значительно более легкое его течение.
И хотя зачастую такое воспаление не приводит к серьезным последствиям для больного человека, в редких случаях оно может стать причиной тяжелых бульбарных расстройств с последующим наступлением летального исхода.
Кроме этого, считается, что данный патологический процесс иногда может способствовать формированию рассеянного склероза.
Как мы уже сказали, в основе развития рассеянного энцефаломиелита лежат аутоиммунные нарушения, приводящие к возникновению диффузных воспалительных изменений в нервной системе.
Предполагается, что данное воспаление в подавляющем большинстве случаев бывает спровоцировано перенесенными вирусными заболеваниями. В качестве примера можно привести герпетическую или энтеровирусную инфекцию, грипп и так далее.
В том случае, если клинические проявления, характерные для этой патологии, возникли именно после перенесенной инфекции, говорят о первичной природе рассеянного энцефаломиелита.
Другими словами, запуск аутоиммунных реакций был обусловлен постановкой вакцины, например, адсорбированной коклюшно-дифтерийно-столбнячной (АКДС-вакцины).
Кроме этого, считается, что вторичная форма рассеянного энцефаломиелита иногда бывает связана с воздействием на организм бактериальных инфекционных агентов.
С морфологической точки зрения это воспаление характеризуется диффузным разрушением миелиновых оболочек в структурах центральной и периферической нервной системы.
За счет демиелинизации пораженные нервные структуры утрачивают свою функциональную активность, что способствует формированию неврологических нарушений, имеющих различную степень выраженности
Важно то, что зачастую под действием терапии миелиновые оболочки удается полностью восстановить
Практически семьдесят процентов людей, перенесших рассеянный энцефаломиелит, в дальнейшем не предъявляют никаких жалоб.
В обязательном порядке отмечается наличие очаговых симптомов. Они могут различаться у каждого конкретного пациента и напрямую зависят от того, какой участок нервной системы был поражен.
Некоторые люди указывают на наличие двигательных и зрительных расстройств. Также характерно присоединение нарушений со стороны чувствительной функции.
Такая болезнь подразумевает под собой проведение комплексного неврологического осмотра в совокупности с офтальмологическим исследованием и люмбальной пункцией. Однако ведущая роль в диагностике отводится магнитно-резонансной томографии, которая позволит выявить очаги разрушения миелиновых оболочек.
Лечение при этом воспалении, прежде всего, складывается из назначения высоких или средних доз системных глюкокортикостероидов.
По мере того, как клиническая картина стихает, проводится постепенное снижение дозировки. План лечения также может дополняться противовирусными препаратами и различными симптоматическими средствами.
После наступления реконвалесценции показаны ноотропы и нейропротекторы.
Говорить о профилактике этого заболевания достаточно сложно. Единственной рекомендацией является предупреждение заражения и своевременное лечение различных вирусных заболеваний.
Диагностика рассеянного энцефаломиелита
Яркая клиническая картина, острое течение, полиморфность и полисистемность симптомов, указания на предшествующую инфекцию или иммунизацию дают неврологу возможность предварительно диагностировать РЭМ. Дифференцировать рассеянный энцефаломиелит необходимо от энцефалита, вирусного менингита, миелита, внутримозговой опухоли, ОНМК, рассеянного склероза, концентрического склероза Бало, ревматических поражений ЦНС вследствие системного васкулита и др.
Дополнительно проводится консультация офтальмолога, офтальмоскопия, периметрия. Люмбальная пункция может выявить повышенное давление ликвора. Исследование цереброспинальной жидкости определяет повышение уровня белка, лимфоцитарный плеоцитоз. ПЦР-исследование ликвора, как правило, дает отрицательный результат. Примерно в 20% случаев цереброспинальная жидкость остается без изменений.
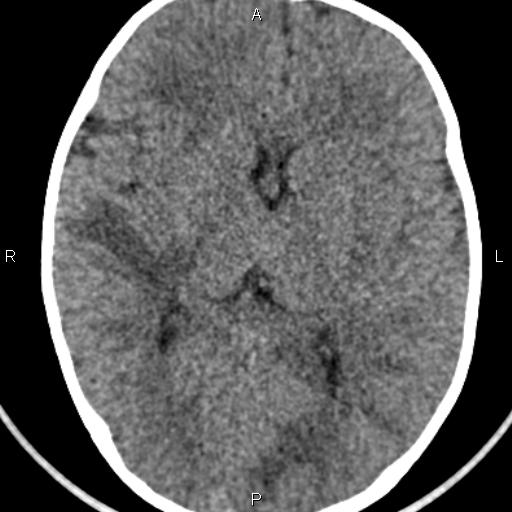
Наиболее достоверным методом, позволяющим диагностировать рассеянный энцефаломиелит, является МРТ головного мозга. В режимах Т2 и FLAIR определяются плохо очерченные асимметричные гиперинтенсивные очаги в белом, а нередко и в сером веществе мозга. Они могут иметь малый (менее 0,5 см), средний (0,5-1,5 см) и крупный (более 2 см) размер. В некоторых случаях регистрируются крупные сливные очаги с перифокальным отеком, вызывающие масс-эффект — смещение окружающих структур. Возможно дополнительное вовлечение зрительных бугров. В крупных воспалительных участках могут отмечаться кровоизлияния. Накопление контрастного вещества в очагах имеет различную интенсивность. В 10-30% случаев очаги выявляются в спинном мозге.
Всем пациентам, перенесшим острый эпизод РЭМ, через 6 мес. рекомендовано повторное прохождение МРТ. Исчезновение или уменьшение участков демиелинизации за этот период является основным подтверждением диагноза «рассеянный энцефаломиелит» и позволяет исключить рассеянный склероз. При этом полное исчезновение воспалительных участков регистрируется в 37-75% случаев, а сокращение их площади — в 25-53%.
Острый рассеянный энцефаломиелит – симптомы, методы лечения :: МС «Добробут»
Острый рассеянный энцефаломиелит (ОРЭМ, синоним названия этой болезни – острый диссеминированный энцефаломиелит) – это сравнительно редкое заболевание нервной системы, похожее на известный многим рассеянный склероз.
Причиной его считают вирусы (реже бактерии), а также использование некоторых вакцин (встречается крайне редко).
При ОРЭМ происходит разрушение одной из оболочек нервных волокон – миелиновой, поэтому эта болезнь относится к демиелинизирующим.
Симптомы острого рассеянного энцефаломиелита
Клинические признаки этого заболевания отличаются большим разнообразием. Начало заболевания вирусным энцефаломиелитом обычно острое и проявляется:
- резким подъемом температуры;
- проявлениями поражения мозга – головная боль, рвота, угнетение сознания вплоть до комы;
- признаками менингита;
- эпилептическими приступами (не всегда);
- очаговыми симптомами, среди которых параличи, парезы, нарушения тактильной чувствительности и чувства равновесия;
- нарушениями когнитивных функций (глухонемота, искажение или отсутствие речи, расстройства памяти);
- нарушениями жизненных функций (остановка дыхания, сердечной деятельности), влекущие за собой летальный исход (встречается редко).
Лабораторная и инструментальная диагностика
Симптоматика заболевания вариативна, поэтому для уточнения диагноза назначаются дополнительные исследования.
При спинномозговой пункции в полученной жидкости обнаруживают некоторое повышение уровня белка и увеличение количества лимфоцитов (плеоцитоз). В общем анализе крови выявляют повышенное количество лейкоцитов и СОЭ.
При необходимости и технической возможности проводят серологические реакции для уточнения, какой именно микроорганизм спровоцировал энцефаломиелит.
Из инструментальных исследований наиболее информативна для диагностики энцефаломиелита МРТ (магнито-резонансная томография). С помощью этого метода можно уверенно локализовать места поражения головного и спинного мозга. Компьютерная томография при ОРЭМ недостаточно информативна, прочие методы исследования не используются совсем.
Лечение миалгического энцефаломиелита
В современной медицине не существует по-настоящему эффективных противовирусных препаратов.
Учитывая данные об аутоиммунном факторе в развитии ОРЭМ, лечат его в первую очередь большими дозами гормонов-кортикостероидов, которые вводятся внутривенно.
Лечение должно начинаться максимально рано, так как каждый час промедления увеличивает риск остаточных неврологических нарушений и ухудшает прогноз.
В начале используется метилпреднизолон, который вводят внутривенно капельно. Курсы инфузий продолжаются 3-5 дней. После чего больного переводят на прием таблеток преднизолона.
При отсутствии метилпреднизолона допускается применение сходных по способу действия препаратов – дексаметазона, а также кортикотропина, который заставляет организм вырабатывать свои гормоны, действующие аналогично лекарствам.
Исследования показывают высокую эффективность совместного применения гормональных средств и иммуноглобулинов, а также плазмафереза.
В тяжелых случаях применяется пульс-терапия циклофосфамидом – противораковым препаратом, который способен подавить иммунный ответ организма на болезнь.
Назначение антибиотиков не только оправдано, но и обязательно при энцефаломиелите, вызванном бактериями (боррелии, микоплазмы). Параллельно при всех формах ОРЭМ проводят симптоматическое лечение всех имеющихся синдромов:
- внутричерепную гипертензию снижают диуретиками (мочегонными);
- при нарушениях дыхания больного переводят на аппаратное жизнеобеспечение;
- при судорогах назначают сильные седативные средства;
- осуществляют коррекцию водно-электролитного баланса;
- лечат вторичную инфекцию, если она проявилась на фоне основной болезни.
Последствия инфекционного энцефаломиелита у детей и взрослых могут отличаться. Детский организм обладает большими способностями к самовосстановлению, именно поэтому стойкие нарушения двигательных и чувствительных функций в юном возрасте редки.
Возможно снижение чувствительности в зонах иннервации нервов, центры которых были поражены инфекцией, нарушение двигательных функций, расстройства памяти, сна, равновесия, ухудшения слуха, зрения и т.д.
В редких случаях развивается стойкая посттравматическая эпилепсия.
Описанные выше осложнения отмечаются довольно редко, частота их возникновения зависит от того, как быстро больного начали лечить. На консультацию записывайтесь на сайте Dobrobut.com.
Симптомы
Болезнь начинается внезапно и бурно, и нередко в самом начале напоминает острое инфекционное заболевание – характерны высокая лихорадка и симптомы интоксикации (слабость, вялость, снижение аппетита). Кроме общеинфекционных симптомов, синдром острого рассеянного энцефаломиелита включает следующие группы признаков:
1. Общемозговые симптомы.
2. Менингеальные симптомы.
3. Очаговая симптоматика.
Общемозговые и менингеальные симптомы острого рассеянного энцефаломиелита
дифференциальной диагностике
Механизм возникновения общемозговых симптомов при остром рассеянном энцефаломиелите достаточно сложен, и включает повышение внутричерепного давления , нейроинтоксикацию, нарушение микроциркуляции в тканях головного мозга. Выраженность этих симптомов свидетельствует о тяжести заболевания, и имеет определенное прогностическое значение.
К наиболее распространенным общемозговым симптомам при остром рассеянном энцефаломиелите относятся:
- головная боль;
- тошнота и не приносящая облегчения рвота ;
- сонливость;
- нарушение сознания (оглушенность, в крайне тяжелых случаях переходящая в коматозное состояние);
- судорожный синдром.
Патология других пар черепно-мозговых нервов при остром рассеянном энцефаломиелите чаще всего проявляется двоением в глазах, асимметрией и нарушением чувствительности лица. Значительно реже встречаются нарушения слуха и обоняния, дизартрия (нарушение речи, вызванное снижением моторной функции артикулярного аппарата), дисфагия (нарушение глотания, поперхивание).
Полиневропатия конечностей проявляется местными нарушениями чувствительности, парестезиями (ощущением ползания мурашек) и так называемыми вялыми параличами, то есть параличами, сочетающимися со значительным снижением тонуса мышц и трофическими расстройствами.
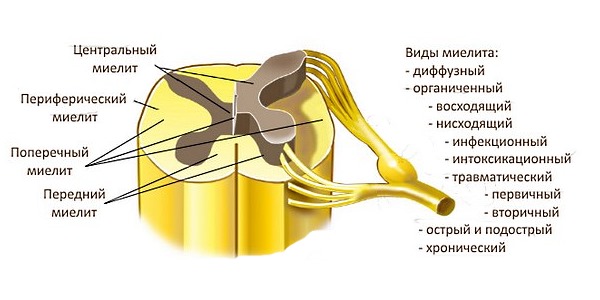
У 20-25% пациентов с острым рассеянным энцефаломиелитом выражены признаки изолированного поперечного поражения спинного мозга. При этом очаговая симптоматика со стороны головного мозга отсутствует, так что патология центральной нервной системы выявляется только при проведении магнитно-резонансной томографии .
Признаки поперечного поражения спинного мозга зависят от уровня поражения, и проявляются симметричными параличами конечностей, патологией чувствительности и так называемыми тазовыми расстройствами (нарушение мочеиспускания и дефекации, половые нарушения).
Лечение
Лечить энцефаломиелит можно только под контролем врача. Это очень серьёзное заболевание и самостоятельно назначать себе медикаменты или народные средства может быть опасно для жизни. К каждому пациенту осуществляется индивидуальный подход и назначаются препараты, исходя из причины появления энцефаломиелита. Если человек находится в очень тяжёлом состоянии, то понадобится проведение следующих процедур:
- искусственная вентиляция лёгких при нарушении дыхательных функций;
- плазмофорез для очищения крови от антител и различных иммунных комплексов;
- зондовое питание при нарушении глотательного рефлекса;
- установка катетера в мочевом пузыре в случаях задержки мочи;
- очистительные клизмы при парезах кишечного тракта.
Медикаментозная терапия
При медикаментозном лечении дозировка и схема приёма препаратов подбирается сугубо индивидуально лечащим врачом. Существует целый комплекс средств, которые назначаются при разных видах энцефаломиелитов:
- Противовирусные препараты — назначаются при инфекционной причине начала заболевания (лейкоцитарный человеческий интерферон).
- Антибиотики — нужны в случае бактериальной инфекции (Ампиокс, Кефзол, Гентамицин). При хроническом тонзиллите назначается Бициллин.
- Вакцина Маргулиса-Шубладзе — назначается при заражении бешенством или вирусом острого энцефаломиелита человека. Проводится она в подостром периоде тем пациентам, у которых обнаруживаются небольшие остаточные явления после заболевания.
- Стероидные противовоспалительные препараты — необходимы из-за аутоиммунной природы энцефаломиелита (Преднизолон).
- Витамины группы В — назначаются для поддержания работы нервной системы (Нейромультивит).
- Витамин С — эффективен для поддержания и укрепления иммунитета и повышения сопротивляемости организма к инфекциям.
- Диуретические средства — необходимы при наличии отёка головного мозга (Фуросемид, Диакарб).
- Спазмолитические средства — показаны при различных треморах и судорогах (Дибазол).
- Миорелаксанты — назначают тем пациентам, у которых наблюдается повышенный тонус мышц (Мидокалм, Циклодол).
- Ноотропные препараты — необходимы для восстановления высших психических функций головного мозга (Энцефабол, Пирацетам).
Фотогалерея: лекарства, применяемые в терапии энцефаломиелита
Народные средства
Энцефаломиелит — очень серьёзное заболевание, справиться с которым при помощи средств народной медицины невозможно. В периоды обострения лечение проводится только в стационаре сильнодействующими медикаментами, которые направлены на достижение быстрого эффекта.
В период ремиссии или реабилитации допустимо привлекать средства народной медицины, но только после согласования с врачом.
Компресс из картофеля с мёдом
В некоторых ситуациях возможно применение тёплых компрессов на поражённых областях позвоночника, если болезнь находится не в стадии обострения. Не допускается размещать их в области сердца и шеи.
Можно использовать компресс из картофеля с мёдом:
- Возьмите несколько картошек, сварите их, разомните, смешайте с двумя ложками мёда и поместите в марлю.
- Положите обёрнутую лепёшку на заранее смазанную питательным кремом кожу. Накройте больного пледом или одеялом и оставьте на один час.
- После обозначенного времени уберите компресс и протрите кожу насухо. Лучше всего проводить эту процедуру на ночь, чтобы после неё человек заснул и не вставал с кровати до утра.
Настой из мордовника шароголового
Употребление настоя из мордовника эффективно при различных поражениях центральной нервной системы, он способствует восстановлению двигательной активности конечностей. Также происходит тонизирование скелетной мускулатуры.
Для приготовления лекарства необходимо:
- Взять три столовые ложки плодов, залить стаканом кипятка.
- Оставить на десять часов в термосе.
Принимать по 2 чайные ложки настоя два раза в день перед приёмом пищи. Курс лечения составляет порядка двух месяцев.
Луковый сок с мёдом
Данное средство отлично подходит для восстановления сил организма после энцефаломиелита. Фитонциды, содержащиеся в луке, обладают антибактериальным эффектом. Мёд способствует устранению воспалительных процессов, улучшает обмен веществ.
Луковый сок можно сделать любым удобным способом. Возможно использование соковыжималки, тёрки или другого приспособления. Полученную жидкость необходимо смешать с таким же количеством мёда. В течение одного месяца необходимо принимать по одной чайной ложке полученного средства три раза в день до еды.
Проявления, диагностика и терапия миалгического энцефаломиелита

- Как проявляется
- Как распознать
- Лечение
- Прогноз
- Профилактика
Миалгический энцефаломиелит – серьёзное заболевание, которое практически всегда приводит к инвалидности.
Признано как отдельная патология с 1969 года. Очень напоминает другие патологии неврологического характера, например, рассеянный склероз или полиомиелит.
Чаще всего протекает очень тяжело и иногда приводит к летальному исходу.
В основе болезни – острая вирусная инфекция, при которой происходит постэнцефалитическое поражение ствола головного мозга. Всегда присутствует поражение нервного центра, через который нервы спинного мозга соединяются с головным мозгом.
К инвалидности приводит устойчивое нарушение функционирования центральной нервной системы.
Во время заболевания мозг просто не может адекватно отвечать, хранить или воспроизводить информацию, при этом теряется контроль практически над всеми жизненно важными функциями.
Как проявляется
Всего на сегодняшний день известно примерно 64 самых разных симптома миалгического энцефаломиелита. Всё зависит от того, как сильно окажется поражена центральная нервная система. Но основные проявления заболевания практически полностью идентичны у всех пациентов, которым был поставлен данный диагноз.
С чего начинается болезнь? С боли в горле, повышенного потоотделения и небольшой лихорадки. Температура тела, как правило, остаётся в норме. Также могут появиться симптомы расстройства желудка, головные боли по типу мигрени или головокружение.
Через некоторое время начинает выявляться слабость мышц как рук, так и ног, а потом и полный паралич. Присоединяются такие симптомы, как тошнота и рвота, полная потеря волос, головокружение.
- Боли и рези в глазах.
- Звон в ушах.
- Повышенную чувствительность практически ко всем продуктам питания, что вызывает постоянную аллергию.
- Потери сознания.
- Дезориентацию.
- Проблемы с дыханием.
- Нарушение сна.
- Трудности глотания.
Кроме этих симптомов, могут появиться и те, что касаются непосредственно мозга. Так, например, пациент может либо разучиться говорить, либо не понимать, что говорят ему. Могут быть сложности при чтении, а также при письме, проблемы с запоминанием какой-то информации, со счётом.
Как распознать
Диагностика миалгического энцефаломиелита не представляет каких-либо сложностей, особенно, если невропатолог, а обращаться следует именно к нему, уже сталкивался с подобными случаями заболевания.
Также нет других патологий, которые хотя бы отдалённо напоминали эту. И хотя нет ни одного специфического анализа, который помог бы выявить именно это заболевание, существует МРТ – диагностика, которая в большинстве случаев точно покажет, в каком состоянии находится головной мозг и позвоночник. Именно МРТ следует считать лучшим выбором при подозрении на эту болезнь.
Как избавиться
Лечения миалгического энцефалоиелита не существует. До сих пор остаётся не ясно, что именно становится причиной заболевания и почему у некоторых вирусная инфекция проходит без следа, а у других вызывает все описанные выше проявления.
Единственное, что может сделать врач – назначить симптоматическую терапию. При этом надо помнить, что держать пациента с таким диагнозом в больнице длительное время никто не будет, а значит, весь уход и исполнение врачебных назначений ляжет на плечи родственников.
К сожалению, на сегодняшний день нет ни одного известного случая выздоровления. Пациенту может становиться то лучше, то хуже, но чаще всего его патология медленно прогрессирует, что позволяет обратиться за получением инвалидности.
Среди препаратов применяются те, что активно влияют на работу головного мозга, а также на работу спинного мозга и нервных окончаний. Порой даже такое лечение оказывается абсолютно бесполезным.
Прогноз
В большинстве случаев прогноз неблагоприятный. Всё заканчивается получением инвалидности, а затем и летальным исходом. От начала появления первых симптомов до смерти может пройти несколько лет.
Профилактика
Так как пока нет точной причины, почему именно развивается такое поражение головного мозга, то и нет единственно правильной и верной профилактики
Поэтому очень важно не пускать на самотёк вирусные инфекции и обязательно обращаться за помощью к врачу при первых же симптомах недомогания
Причины
В основе демиелинизирующих патологий лежат следующие основные причины:
- Генетическая. У части больных отмечают мутацию генов, отвечающих за белки миелиновой оболочки, иммуноглобулины, шестой хромосомы.
- Инфекционные процессы. Запускаются болезнью Лайма, краснухой, цитомегаловирусными инфекциями.
- Интоксикация. Длительное употребление алкоголя, наркотиков, психотропных веществ, воздействие химических элементов.
- Нарушение обмена веществ. Вследствие сахарного диабета происходит нарушение питания нервных клеток, что ведет к гибели миелиновой оболочки.
- Новообразования.
- Стрессы.
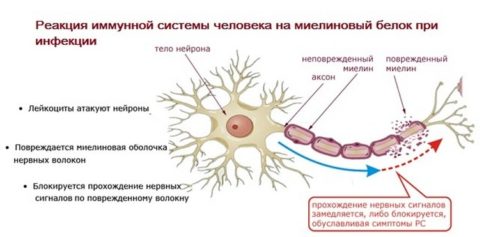
В последнее время все больше ученых считает, что механизм зарождения и развития носит сочетанный характер. На фоне наследственной обусловленности под воздействием окружающей среды, патологий развиваются демиелинизирующие заболевания головного мозга.
Отмечается, что чаще всего они возникают у жителей Европы, некоторых районов США, центра России и Сибири. Реже встречаются они у населения Азии, Африки, в Австралии.