Гайморит у детей
Содержание:
- Причины возникновения гайморита у детей
- Механизм развития гайморита у детей
- Когда может возникнуть гайморит
- Лечение гайморита у детей
- Причины воспаления верхнечелюстных пазух у детей
- Симптомы и признаки
- Как лечить гайморит у ребенка
- Признаки хронической формы гайморита у детей – как определить?
- Профилактика
- Признаки, которые помогут определить гайморит у ребенка вовремя
- Лечение гайморита у детей
- Отличия от насморка
- Формы заболевания
Причины возникновения гайморита у детей
Чтобы подобрать максимально эффективную терапию для ребенка, необходимо выяснить по какой причине возникло заболевание.
Риногенная форма гайморита. Возникает как осложнение после перенесенного ОРВИ или другой респираторно-вирусной инфекции. Поскольку отток слизи нарушен, в организм ребенка инфекция попадает через носовые ходы. Это и становится причиной гайморита.
Аллергическая форма гайморита. Насморк, возникший как следствие аллергии, обычно сопровождается выраженным отеком, который может стать причиной для развития гайморита.
Травматическая форма гайморита. Если ребенок получил травму носовой перегородки, то это может стать провоцирующим фактором для развития хронического гайморита.
Инфекционная форма гайморита. Особенно часто развивается у детей с низким иммунитетом. Если в организм ребенка попала инфекция, то вирус может распространиться с током крови и стать причиной гайморита.
Механизм развития гайморита у детей
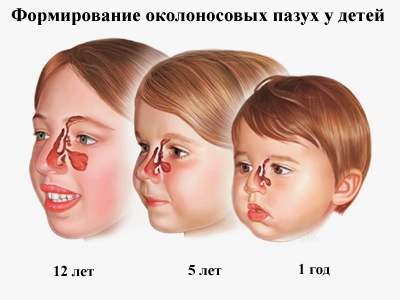
Воспалительный процесс слизистой верхнечелюстных пазух у детей называется гайморитом. Период интенсивного формирования придаточных полостей носа (гайморовых, решетчатых, лобных и клиновидной) приходится на 7-8 лет и заканчивается он в подростковом возрасте. Классические симптомы гайморита у детей определяются только после 4 лет, т.к. у грудничков пазухи еще недоразвиты. Пик заболеваемости синуситами у малышей ─ 5-7 лет.
Дошкольники и дети младшего школьного возраста находятся в группе риска из-за анатомических особенностей строения верхних дыхательных путей. Частая заложенность носа и, как следствие, переход на дыхание ртом, способствуют плохому согреванию и увлажнению поступающего воздуха. Это повышает вероятность развития инфекционно-воспалительных осложнений.
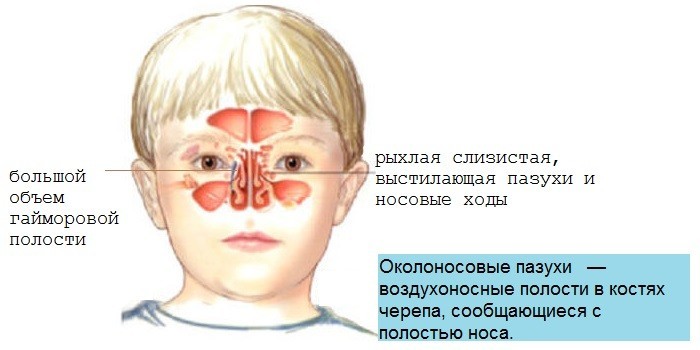
Дети переносят до 8 эпизодов ОРВИ в год. Околоносовые пазухи ─ частое место локализации инфекции у малышей. Появлению инфекционного очага в воздушных полостях способствуют:
- высокое расположение естественного устья;
- рыхлая слизистая, выстилающая пазухи и носовые ходы;
- обилие лимфоидной ткани в носоглотке;
- незрелость иммунной системы;
- большой объем гайморовой полости;
- близкий контакт нижней стенки пазухи с корнями зубов.
Выводной проток гайморовой пазухи ребенка уже и длиннее, чем у взрослых. Быстрое развитие отека дает сужение этого естественного соустья. Вследствие этого нарушается отток слизи из полости, все это создает благоприятную среду для размножения болезнетворных агентов (бактерий, вирусов). Присоединение вторичной инфекции дает гнойный гайморит.
Поэтапное развитие синусов обуславливает специфическое течение синуситов, по сравнению с патологиями у взрослых. В педиатрии сложность состоит в дифференциальной диагностике гайморита, аденоидита и вирусной инфекции верхних дыхательных путей. Отличить эти патологии и поставить верный диагноз сможет только специалист.
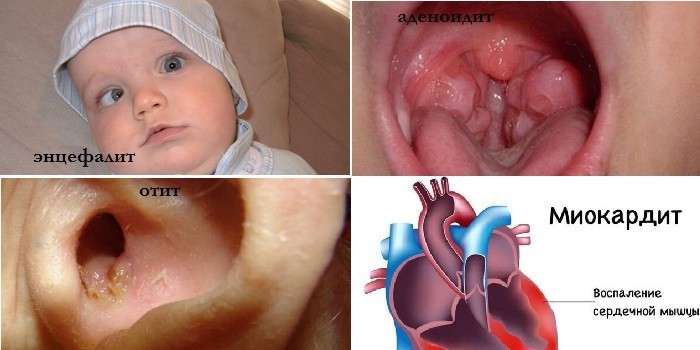
Чем опасно воспаление гайморовых пазух
Осложнениями гайморита у детей являются:
- Воспалительные патологии головного мозга (менингиты, абсцессы мозга, энцефалиты). Смертность при них составляет 35%.
- Глазные заболевания (воспаление сетчатки, глаза, возникновение гнойных свищей, отек клетчатки орбиты).
- Воспаления миндалин (ангина, аденоидит).
- Патологии ушей (отиты).
- Возникновение гнойников на корнях зубов верхней челюсти.
- Воспаления легких.
- Остеопериоститы (воспаление костной ткани), вплоть до расплавления костей носа.
- Распространение инфекции по организму с током крови (септическое состояние).
- Воспаление других придаточных пазух носа (пансинусит, гемисинусит).
- Поражение внутренних органов: сердца (миокардит), почек.
Когда может возникнуть гайморит
 Бить тревогу надо начинать ещё в период новорожденности. Всё дело в том, что в этом возрасте очень часто возникает этмоидит. А вот воспаление с решётчатой пазухи нередко переходит на ещё только развивающуюся верхнечелюстную. И если в период новорожденности она представляет собой тонкую, почти незаметную щель, то к 7 месяцам гайморова пазуха – это уже воздухоносная полость. Соответственно, даже у грудничков может возникнуть в ней воспалительный процесс. Только в этом случае врач диагностирует полисинусит, ведь воспаление началось в решётчатой пазухе, но ни родители, ни врачи не обратили внимания на этмоидит, не начали вовремя лечения, и воспаление перешло на верхнечелюстную пазуху. Винить их в этом не нужно, ведь синусит у новорожденных и грудничков диагностировать очень сложно. У малышей:
Бить тревогу надо начинать ещё в период новорожденности. Всё дело в том, что в этом возрасте очень часто возникает этмоидит. А вот воспаление с решётчатой пазухи нередко переходит на ещё только развивающуюся верхнечелюстную. И если в период новорожденности она представляет собой тонкую, почти незаметную щель, то к 7 месяцам гайморова пазуха – это уже воздухоносная полость. Соответственно, даже у грудничков может возникнуть в ней воспалительный процесс. Только в этом случае врач диагностирует полисинусит, ведь воспаление началось в решётчатой пазухе, но ни родители, ни врачи не обратили внимания на этмоидит, не начали вовремя лечения, и воспаление перешло на верхнечелюстную пазуху. Винить их в этом не нужно, ведь синусит у новорожденных и грудничков диагностировать очень сложно. У малышей:
- заложенный нос;
- сопли;
- чихание;
- кашель;
- температура и др.
Такие симптомы бывают при самых различных болезнях верхних дыхательных путей. Капризничать, плакать они могут потому, что болит животик. Увы, но малыш в возрасте до года не пожалуется на головную боль.
Гайморит с этмоидитом у маленьких детей опасны именно тем, что диагностировать такой полисинусит очень сложно. Замечают болезнь, когда возникают серьёзные осложнения. Поэтому если у малыша заложен нос, а определить это можно по таким признакам:
Он не может кушать, стоит ему взять в рот соску, он её тут же выплёвывает. Ведь из-за заложенного носа он не может сделать вдох, а рот занят.
Часто просыпается с криком. Во время сна дыхание глубокое
А как при заложенном носе сделать глубокий вдох? Вот малыш и начинает задыхаться, соответственно просыпается, а привлекает внимание только одним способом – плачем.
Сопли. Они могут быть водянистые или густые, зелёные или белые – это всё зависит от причины воспаления.
Надо срочно идти к врачу, чтобы специалист осмотрел слизистую носа. Он может дать разрешение на пункцию, иногда это единственный способ диагностировать вовремя гайморит. И придется лечить малыша долго, выполняя все предписания врача.
Лечение гайморита у детей
При лечении гайморита самое главное — это восстановить возможность выведения наружу гнойного содержимого гайморовых пазух, а также устранить воспаление. Для этого применяют антибиотики, промывания, физиотерапевтические процедуры.
Комплексная терапия
Для лечения в начальной стадии применяются комплексные методы:
- Медикаментозное лечение антибиотиками, антигистаминными препаратами, сосудосуживающими средствами помогает устранить набухание слизистой, отеки, освободить дыхательные ходы и пазухи от слизи и гноя.
- Проводится промывание слизистой и околоносовых пазух соляным раствором для удаления микробов и аллергенов вместе с гнойным содержимым, а также введение в очаг воспаления лекарственных препаратов с помощью пипетки или шприца.
- В запущенных случаях хронического гайморита применяется хирургический способ — прокол гайморовых пазух для удаления гноя и последующего введения противовоспалительных средств.
Замечание: Промывание по методу «кукушка» (введение дезинфицирующей жидкости через одну ноздрю и выведение ее из другой), как указывает главный врач клиники по лечению заболеваний дыхательных путей А. Пурясев, неэффективно при гайморите. Это может нанести вред, если воспалительный процесс односторонний. После такого промывания воспаление переходит на вторую пазуху.
Физиотерапевтические методы
Для лечения гайморита как в острой, так и в хронической форме применяются различные методы физиотерапии:
УЗИС — промывание слизистой носа и пазух специальными растворами минеральных солей с помощью ультразвукового аппарата. Этот метод позволяет очистить гайморовы пазухи, снять воспаление и отеки за 1-2 сеанса.
Озоно-ультрафиолетовая санация — метод облучения очищенных носовых ходов ультрафиолетом и одновременного насыщения их озоном, оказывающим сильное дезинфицирующее действие.
Ингаляции дезинфицирующими солевыми растворами, противовоспалительными и другими средствами. Для взрослых и детей можно проводить эту процедуру с помощью специального прибора небулайзера, позволяющего распылять препараты и облегчать их попадание в гайморовы пазухи.
Совет: При неосложненном гайморите большую пользу принесут паровые ингаляции в домашних условиях. Используются настои ромашки, эвкалипта, хвои, шалфея, лаванды с добавлением меда или прополиса, а также отвар картофеля.

Лазеротерапия — облучение лазером слизистой оболочки носа, на которую предварительно наносится фоточувствительный гель. В результате фотохимической реакции образуется атомарный кислород. Через кровь он попадает в воспаленные ткани, убивает вирусы и бактерии, после чего происходит быстрая регенерация слизистой.
УВЧ — лечение с помощью высокочастотного электромагнитного поля.
Прогревание носа инфракрасными лучами с помощью лампы «Соллюкс».
Применение синус катетера ЯМИК для отсасывания вакуумом содержимого пазух с использованием мягкого латексного шланга (лечение по методу профессора В. Козлова). Метод применяется для детей старше 5 лет.
На стадии выздоровления применяются иглорефлексотерапия, массаж и дыхательная гимнастика.
Лекарственные препараты
Средства для сужения сосудов и устранения отека слизистой носа для детей применяются в виде аэрозолей или спреев (санорин, ксимелин, нафтизин, галазолин и другие). В качестве антисептических средств используют протаргол, колларгол, а также антибиотики: амоксициллин, биопарокс, азитромицин.
Причины воспаления верхнечелюстных пазух у детей
Воспаление верхнечелюстных (гайморовых) пазух может возникнуть у людей любого возраста. Согласно врачебной статистике, гайморит у детей диагностируется даже чаще, чем у взрослых. Этому есть ряд объяснений.
- Чаще всего воспаление гайморовых пазух имеет вирусную или бактериальную этиологию. Дети до 12-14 лет подвержены ОРВИ, другим вирусным и бактериальным инфекциям в наибольшей степени. Во-первых, ввиду возрастных особенностей иммунной системы. Во-вторых, потому, что они постоянно находятся в агрессивной среде – детских дошкольных учреждениях и школах, где постоянно вступают в контакт с носителями той или иной микрофлоры. Бактерии или вирусы, спровоцировавшие заболевание органов дыхания, в частности, синуситы, через носовые хода распространяются и в верхнечелюстные пазухи, где и возникает воспалительный процесс. В данном случае необходимо лечение заболевания-причины и собственно гайморита.
- Все тем же несовершенством иммунной системы ребёнка объясняется их подверженность аллергическим реакциям. Гайморит у детей ранних лет может быть аллергического происхождения. Поэтому после того, как будет проведено лечение воспаления, необходимо определить, на что именно у малыша аллергия, и провести сенсибилизацию.
- Малыш может быть носителем условно патогенной микрофлоры. Если его организм подвергается атаке вируса, все защитные силы организма направляются на ее отражение. На фоне ослабленного иммунитета бактерии начинают множиться, развивается гайморит. Чтобы болезнь не повторилась после ее излечения, нужно сделать бакпосев и определить, какая именно бактерия ее провоцирует. Проведенный одновременно с бакпосевом анализ на чувствительность бактерий к антибиотикам существенно облегчает лечение.
- Гайморит у детей 3-12 лет может возникнуть по причине аденоидов. Воспаленные и увеличенные в объеме, они препятствуют полноценному носовому дыханию, образовывают в полости носа теплую и влажную среду. Таковая является идеальной для размножения бактерий, в том числе и в гайморовых пазухах.
Гайморит у ребёнка до года, а иногда и до трех лет, диагностируется очень редко. Дело в том, что в том возрасте гайморовы пазухи физиологически незрелые, в них мало места для развития инфекции.
Воспаление гайморовых пазух одонтогенного происхождения также довольно редко встречается у детей до 10-12 лет ввиду недоразвитости зубных корней. Подросткам же рекомендуется своевременно проходить санацию и лечение зубов, чтобы проблемы с ними не привели к возникновению гайморита.
Симптомы и признаки
Для проведения правильного и эффективного курса лечения воспаления носовых пазух необходим точный диагноз и своевременное обнаружение заболевания. Для этого необходимо знать первые признаки гайморита и симптомы, которые отличают его от других заболеваний. К ним относятся:
- затруднённое дыхание носа;
- отёк носовой слизистой носа;
- болевые ощущения в области гайморовых пазух;
- сильная боль при наклоне головы;
- повышение температуры — показатель, что гной уже успел скопиться в пазухах и образует очаг бактериальной инфекции;
- попеременная смена заложенности ноздрей свидетельствует как раз о гайморите, так как при обычном насморке наблюдается заложенность обеих ноздрей;
- бесполезность высмаркивания;
- при аккуратном нажатии пальцами на «собачьи ямки» (так называются точки в центрах щёк) ребёнок почувствует боль во внутреннем углу глаза;
- спустя 5–6 дней после начала простуды облегчения не наблюдается;
- выделения гнойного характера из носа;
- вялость, капризность;
- понижение обоняния;
- гнусавость голоса;
- отёки на щеках и веках;
- отсутствие аппетита;
- озноб;
- першение, болезненность при глотании в горле, сухость, рецидивирующий насморк, упорный ночной кашель — симптомы уже хронического гайморита.
Стоит учесть, что дети до 2-3 лет гайморитом не болеют, так как гайморовы пазухи у них ещё не развиты: соответственно, нет места для гноя. Если у них обнаруживаются подобные симптомы, это, скорее всего, лишь ринит.
Многие родители, по неопытности самостоятельно определив диагноз, начинают лечение гайморита у детей в домашних условиях, самоуверенно надеясь, что они справятся с этим недугом собственными силами. Как правило, ни к чему хорошему это не приводит, а заканчивается всё осложнениями и переходом гайморита в хроническую форму.
При домашнем лечении консультация врача в любом случае обязательна. Родители должны это понимать, потому что гайморит — далеко не насморк. Это гораздо более серьёзное заболевание, которое может отрицательно сказаться не только на здоровье, но и на всей жизни ребёнка, если последствия коснутся головного мозга, например. В данном случае мамы и папы должны нести полную ответственность за принятое решение лечиться в домашних условиях.
Как лечить гайморит у ребенка
Существует два варианта лечения: консервативное (прием медикаментов и физиопроцедуры) и оперативное (прокол пазухи, эвакуация ее содержимого и санация полости). Существует и лечение в домашних условиях средствами народной медицины. Обычно вреда от такой терапии нет.

Только комплексное лечение способно прервать процесс на раннем этапе. Какие лекарства необходимы и сколько лечить гайморит, решает врач.
Медикаментозное лечение:
- Местные сосудосуживающие капли в нос – Називин, Нафтизин, Отривин, Санорин. Способствуют снятию отека, улучшают проходимость носовых ходов. Предварительно следует промыть нос физиологическим раствором. Капли нельзя применять более 7 дней, это может вызвать атрофию слизистой оболочки носа.
- Антигистаминные препараты – при аллергической природе воспаления (Зодак, Зиртек).
- Антибиотики. Направлены на уничтожение инфекции и снятие воспалительного процесса. Наиболее часто используют эффективный антибиотик Сумамед. Хорошо себя зарекомендовали Аугментин, Амоксициллин, Азитромицин, Супракс. Препараты применяют курсом 10-14 дней.
- Комбинированный препарат Полидекса для местного применения. Содержит в себе глюкокортикостероид, антибиотик и сосудосуживающий компонент. Применяют детям с 2 лет курсом 5-10 дней по 1 впрыскиванию в каждую ноздрю 3 раза в день.
- Средства, разжижающие секрет дыхательных путей. Синупрет – препарат растительного происхождения, способствующий лучшему отхождению слизи. Применяют в возрасте от 2 до 6 лет по 15 капель 3 раза в день в течение 14 дней.
- Жаропонижающие средства — Эффералган, Ибупрофен, Нурофен.
Как долго лечится гайморит? Все зависит от степени тяжести заболевания и наличия осложнений. Решение принимает лечащий врач
Важно следовать схеме назначенной терапии и обязательно завершить курс приема лекарств. Ошибкой некоторых родителей является прекращение лечения при улучшении состояния ребенка
Народные средства лечения
Данные средства не могут быть основным способом лечения. Но они подходят в качестве дополнительного метода. Рассмотрим наиболее распространенные рецепты.
Шалфей и ромашка
Следует взять по 1 ч. л. сушеного шалфея и ромашки, добавить 0,5 л воды. Поставить на маленький огонь вариться на протяжении 15 минут. Немного остудить, влить в ингалятор. Дать подышать ребенку до тех пор, пока будет пар. Данный метод не подходит для гнойного гайморита.
Масло сосны и кедра
Потребуется несколько капель этих эфирных масел. Нанести смесь на область носа и переносицы. Легкими массажными движениями сделать массаж. Манипуляции при этом не должны вызывать дискомфорта у ребенка.
Мед и алоэ
Ингредиенты взять в одинаковых пропорциях, тщательно перемешать. Капать полученную смесь в каждую ноздрю по 3 капли 3 раза в сутки.
Прополис и сливочное масло
Для приготовления этого лекарства потребуется 1 ч. л. настойки прополиса и 1 ст. л. размягченного сливочного масла. Компоненты тщательно перемешать. Приготовленной мазью пропитать турунды, вставить в нос малыша на 10 минут. Процедуру повторять 2 раза в день.
Перед использованием средств нетрадиционной медицины нужно посоветоваться с лечащим врачом.
Признаки хронической формы гайморита у детей – как определить?
Хроническим является гайморит, при котором воспаление внутри пазух постоянно поддерживается в минимальном состоянии, а на фоне обострений проявляется, как острая форма. Такие обострения возможны от 2-3 раз и чаще за один год.
Патология протекает длительно, особенно на фоне аллергии или полипоза носа.
Родители, примите к сведению!Нередко в данную форму перетекает острый гайморит, если он полноценно не лечится или часто обостряется, есть искривление перегородки носа, а сами носовые раковины гипертрофированы, есть аденоиды, снижен иммунитет.
Важно полноценно лечить любые простуды до полного излечения!
Признаки хронического гайморита у детей:
- Постоянно затрудненное носовое дыхание вне зависимости от причины, которая привела к воспалению.
- Ощущение дурного запаха в носу или снижение обоняния.
- Постоянно отходящие слизистые, жидкие или же гнойные сопли из носа.
- Частые головные боли в области лба, усиливающиеся, если ребенок нагибает голову вперед. Особенно выражены после обеда.
- Давление или распирание в проекции пазух, при надавливании пальцами – болезненные ощущения, постоянной боли внутри пазух при этой патологии нет.
- Температуры нет, или она повышается до незначительных цифр к вечеру.
- Постоянны жалобы на усталость, утомляемость и слабость.
Хронический гайморит обычно бывает изолированным, или сочетается с этмоидитом.
У детей не всегда бывает гнойная форма гайморита, возможна смешанная или катаральная.

Профилактика
Профилактика гайморита у детей, прежде всего, заключается в укреплении иммунной системы и защите организма от заболеваний вирусного характера. Для этого ребенок нуждается в:
- полноценном, сбалансированном питании;
- физических нагрузках, которые соответствуют возрасту и весу ребенка;
- закаливании.
В детской комнате нужно поддерживать комфортный микроклимат – воздух должен быть чистым и достаточно влажным
Важно своевременно лечить простудные заболевания и все патологии носоглотки. Необходимо регулярно проходить осмотр у стоматолога, поскольку кариес – одна из распространенных причин развития гайморита
Нельзя часто и продолжительное время использовать сосудосуживающие капли, их необходимо заменить солевыми растворами, которые более безопасные и не вызываю привыкания.
Теперь вы знаете, как понять, что у ребенка развивается гайморит и как лечить заболевание. А регулярные профилактические меры помогут навсегда забыть об этом диагнозе.
Признаки, которые помогут определить гайморит у ребенка вовремя
Симптомы гайморита у детей неспецифические, часто схожие с симптомами ОРВИ, сопровождаемого ринитом. Но лечение воспаления гайморовых пазух абсолютно другое, часто его частью являются антибактериальная терапия и хирургические приемы.
Чтобы своевременно распознать болезнь, родители должны наблюдать за ребенком и при обнаружении следующих признаков незамедлительно описать их врачу.
- Насморк, не прекращающийся 7 и более дней. Слизь с трудом выделяется из носовых проходом, она имеет желтоватый, зеленоватый и коричневатый цвет, а иногда и неприятный, гнилостный запах.
- Двухсторонний гайморит у ребенка характеризуется тем, что у больного заложены обе ноздри, носовое дыхание практически полностью отсутствует. Малышу до трех лет трудно объяснить это родителям. Они должны внимательно следить за состоянием ребёнка: если во время сна или бодрствования он дышит только ртом, стоит быть тревогу.
- Повышение температуры, которое случилось на 4-7 день от начала болезни. Обычно, ОРВИ характеризуется ярким началом и практически молниеносным повышением температуры. Если температуры не было изначально, а она повысилась через несколько дней после начала болезни, есть повод предположить присоединение бактериальной инфекции. Лечение ребёнка теперь должно включать прием и антивирусных средств, и антибиотиков.
- Проявляется воспаление верхнечелюстных пазух у ребёнка головной болью и общей слабостью. Малыши ранних лет редко способны описать свое состояние. Но мама и папа могут заподозрить эти признаки гайморита у детей, если ребёнок вялый, не хочет играть, постоянно капризничает и плачет, с трудом засыпает, спит беспокойно или отказывается от еды.
- Если присутствует воспаление гайморовых пазух, у ребёнка могут быть жалобы на тупую боль или распирание в их области, отдающее в глаза. Определить данный признак у ребенка до трех лет можно, аккуратно нажав на так называемые «собачьи ямки», которые располагаются посередине щек. Если у него гайморит, такое нажатие будет болезненным, это можно будет понять по реакции ребёнка.
- Так как у маленьких пациентов все ЛОР органы тесно связаны, гайморит иногда проявляется заложенностью ушей. Более того, запущенное воспаление верхнечелюстных пазух может спровоцировать воспаление среднего уха. Гайморит и отит у малышей часто являются сопутствующими диагнозами. В таком случае требуется лечение обоих заболеваний.
На основании описываемых родителями или самим малышом симптомов, клинического анализа крови, результатов ультразвукового исследования гайморовых пазух врач ставит окончательный диагноз и определяет тактику лечения. При среднетяжелом состоянии маленького больного его лечат дома. Параллельно с антибиотиками, сосудосуживающими, противовоспалительными препаратами, средствами для снятия симптомов гайморита могут использоваться народные методы. Обычно, ребенок выздоравливает полностью уже через 10-14 дней. Еще месяц он будет нуждаться в общеукрепляющем режиме.
Лечение гайморита у детей
Учитывая, что гайморит у детей до года не диагностируется, речь идет о лечении заболевания у пациентов старше 3-4 лет. При синуситах терапия назначается с учетом комплекса факторов. Врач учитывает стадию патологии, наличие осложнений, оценивает состояние пациента.
Как правило, для успешного и быстрого выздоровления требуется комплексное лечение. Прежде всего, при гайморите необходимо восстановить дыхание и обеспечить отток жидкости из носа. Этого можно добиться несколькими методами.
Орошение носа специальными растворами
Удобнее всего приобрести аптечные препараты – это готовые солевые растворы «Аквамарис» или «Салин». Применение таких растворов направлено на:
- устранение отечности;
- увлажнение слизистой;
- отток жидкости из пазух.
Орошение носа, отличается от промывания тем, что данная процедура состоит в безотсосном введении именно распыляемой жидкости.

Промывание носа
Для этой цели лор назначает антисептические растворы – физраствор или «Фурациллин». Применение таких препаратов оправдано при катаральной форме заболевания. Если гайморит сопровождается гнойными выделениями, промывание носовой полости антисептическими растворами запрещено, поскольку инфекция может распространиться в среднее ухо.

Метод «Кукушка»
Это безболезненная и достаточно действенная методика. Ребенка укладывают на кушетку, в одну ноздрю наливают специальный раствор, а из другой ноздри специальным инструментом его удаляют. Во время процедуры ребенок должен повторять слово «ку-ку».
Капли в нос
Данный метод имеет ряд недостатков:
- капли оказывают непродолжительное действие;
- аптечные препараты имеют определенные противопоказания;
- капли вызывают привыкание и оказываются неэффективными;
- длительное использование капель запрещено, так как может вызвать хронические изменения.
Пункция носовых пазух
Существуют показания к назначению лечебно-диагностического метода:
- серьезные, гнойные процессы в гайморовых пазухах;
- нарушение оттока жидкости;
- наличие осложнений;
- нет возможности установить точный диагноз.
Процедуру проводят под местной анестезией, прокалывают пазуху и промывают специальным раствором.
Антибактериальная терапия
Если заболевание имеет бактериальную природу происхождения, врач назначает курс антибиотиков. Схема лечения и конкретный препарат подбирает лор-врач с учетом состояния пациента и чувствительности патогенной микрофлоры к антибиотикам. Чаще всего для терапии выбирают препараты широкого спектра действия.
Физиолечение детского гайморита
Для улучшения оттока жидкости из пазух, активизации кровотока и устранения отечности назначают:
- магнитотерапию и лазеротерапию;
- воздействие ультразвуком;
- УВЧ.

Отличия от насморка
Патологию гайморовых впадин бывает довольно сложно отличить от обычного насморка, особенно если речь идет о детях младшего возраста
Врач должен обратить внимание на жалобы, анамнез, данные осмотра, а также обязательно провести диагностические исследования
Собирая жалобы, рекомендуется беседовать не только с родителями, которые могут искажать информацию из-за неправильного понимания, но и с ребенком, особенно если он уже находится в сознательном возрасте и может отвечать на вопросы врача.
Обращают внимание на следующие признаки гайморита у детей, которые помогут отличить его от насморка:
уточняют, осложнено ли дыхание через оба носовых хода или только через один: односторонний гайморит обычно сопровождается односторонней заложенностью с пораженной стороны, в то время как для насморка характерна заложенность с обеих сторон,
обязательно обращают внимание на болевой симптом и его особенности: для насморка появление болей вообще не является характерным признаком, в отличие от гайморита, для которого свойственны жалобы на боль, усиливающуюся при попытке склонить голову в сторону, а также облегчающуюся при высмаркивании на некоторое время,
уточняют, есть ли болезненность при надавливании в области пазух: при насморке ребенок спокойно даст прикоснуться к лицу, при гайморите он будет жаловаться на боль или изначально начнет капризничать при попытках провести осмотр.
| Признак | Гайморит | Насморк |
| Слабость | Да (часто температура выше38 градусов) | Чаще всего нет (при ОРВИ температура может повыситсядо 37,5 градусов) |
| Боли | Да, особенно при надавливании\постукивании | Нет |
| Особенность выделений | Чаще обильные выделения гнойного характера | Постепенное изменение особенностей выделений |
При появлении симптомов, напоминающих гайморит, необходимо обратиться к ЛОР-врачу, который грамотно оценит жалобы пациента, проведет осмотр и, использую диагностические мероприятия, окончательно подтвердит диагноз. Только после этого можно приступать к лечению патологии.
Формы заболевания
Гайморит у детей может быть катаральным или гнойным. При гнойном воспалении отделяемое из верхнечелюстной пазухи гнойное или гнойно-слизистое, при катаральной форме заболевания – серозное. Катаральное воспаление способно переходить в гнойную форму.
В зависимости от пути проникновения инфекции в гайморову пазуху, выделяют следующие виды гайморита у детей:
- риногенный – микробы проникают из полости носа; это наиболее частый путь;
- гематогенный – инфекция с током крови попадает в пазуху из другого очага инфекции в организме;
- одонтогенный – очагом инфекции являются кариозные зубы верхней челюсти;
- травматический.
Воспаление гайморовой пазухи может быть одно- и двусторонним.
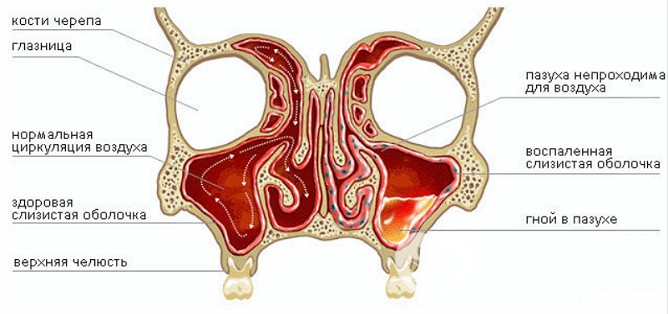 При гнойном гайморите в гайморовой пазухе скапливается гной
При гнойном гайморите в гайморовой пазухе скапливается гной
По характеру воспалительного процесса – острым и хроническим.
В зависимости от морфологических изменений хронический гайморит у детей бывает:
- экссудативный (катаральный или гнойный) – преобладающим процессом является образование экссудата (серозного или гнойного);
- продуктивный (пристеночно-гиперпластический, атрофический, некротический, полипозный, гнойно-полипозный). При этой форме заболевания происходят выраженные изменения строения слизистой оболочки верхнечелюстной пазухи (гиперплазия, атрофия, полипы).
В клинической практике чаще всего встречаются полипозно-гнойная и полипозная формы хронического гайморита.