Миозит: симптомы и лечение
Содержание:
Симптомы
Фото: sportobzor.ru
Миозит проявляется появлением боли в пораженных мышцах, которая усиливается при движении и ощупывании. В большинстве случаев боль имеет ноющий или тупой характер. Кроме того, отмечается снижение мышечной силы, которое проявляется появлением мышечной слабости. В редких случаях отмечается локальное покраснение кожи и незначительная отечность в области поражения. Самыми распространенными в настоящее время считаются следующие миозиты:
шейный, который развивается вследствие длительного пребывания в неудобной позе, раннее перенесшей простуды, а также после перенапряжения мышц шеи. Проявляется шейный миозит болью тупого или ноющего характер, которая зачастую локализуется с одной стороны шеи. В редких случаях отмечается иррадиация боли в затылок, висок, плечо, межлопаточную область. Из-за постоянной боли движения в шейном отделе позвоночника несколько ограничены, так как они способствуют усилению болевого синдрома, вследствие чего человек щадит пораженные мышцы шеи;
поясничный, который также может возникнуть в результате длительного нахождения в неудобной позе, переохлаждения или вследствие простудного заболевания
Боль при поясничном миозите преимущественно ноющая, не отмечается острый характер боли, что особенно важно при проведении дифференциальной диагностики, например, с остеохондрозом поясничного отдела позвоночника. Боль усиливается при движении, а также во время надавливания на поясницу.
При пальпации (ощупывании) пораженной мышцы могут отмечаться болезненные уплотнения. Помимо этого, при инфекционной этиологии миозита выявляется незначительное повышение температуры тела, головная боль, общая слабость. Стоит отметить, что острая форма заболевания имеет более яркую клиническую картину, в то время как хронический миозит протекает волнообразно, обострение которого происходит под воздействием провоцирующих факторов (например, общем переохлаждении, перенапряжении, длительных статических нагрузках, острых инфекционных заболеваниях).
Признаки и симптомы
Независимо от формы оссифицирующего миозита, основным его симптомом является боль в пораженной мышце. Болезненные ощущения нередко сопровождаются мышечной скованностью, напряжением, снижением подвижности суставов. При осмотре выявляется болезненность, которая усиливается во время пальпации и растяжения. Если оссификация сопровождается воспалительным процессом, в месте воспаления могут определяться узелки и мышечные тяжи (уплотнения, возникающие при интенсивных спазмах мышечного волокна).
Другими клиническими симптомами также являются:
- инфильтрация мягких тканей;
- изменение оттенка кожи в области пораженного участка;
- усиление болей во время движения, а также в состоянии длительного покоя (например, во время ночного сна);
- уплотнение и отечность тканей;
- утолщение кожного покрова в месте локализации оссифицированной мышцы;
- ограничение пассивной подвижности и деформация суставов в зоне иннервации пораженной мышцы.
 Внешний вид и рентгенограмма пациента с миозитом
Внешний вид и рентгенограмма пациента с миозитом
Перечисленные симптомы характерны для острой травматической формы оссифицирующего миозита. Трофоневротическая и прогрессирующая разновидность заболевания имеют свои особенности, позволяющие качественно проводить первичную диагностику и своевременно выявлять возможные отклонения.
Типичные и характерные особенности
Отличительные особенности каждой разновидности оссифицирующего миозита перечислены в таблице ниже.
Симптомы оссифицирующего миозита
| Форма заболевания | Клиническая картина |
|---|---|
| Травматическая (посттравматическая) | Симптомы патологического процесса в мышечной ткани в большинстве случаев выражены слабо. У части больных первые мышечные боли, ассоциированные с оссификацией мышц, могут появиться только спустя несколько месяцев после получения травмы, поэтому ранняя диагностика травматического оссифицирующего миозита возможна лишь в исключительных случаях. Боли при посттравматической оссификации мышц чаще всего умеренные (пациенты обращаются за медицинской помощью после появления болезненного подкожного уплотнения) |
| Фибродисплазия (прогрессирующий фибромиозит) | Под кожей появляются припухлости, кожа вокруг которых может быть отечной и гиперемированной. Со временем припухлости становятся менее выраженными, а на их месте возникают болезненные уплотнения. Стремительно нарастает мышечная слабость (миастения) и атрофия мышечного волокна. Меняется походка человека, его мимика. При шейном прогрессирующем оссифицирующем миозите возможно нарушение дыхательной и глотательной функции (в тяжелых случаях – асфиксия дыхательных путей) |
| Параартикулярная (трофоневротическая) | Клиника параартикулярного окостенения схожа с симптомами фибродисплазии, но в зоне уплотнений также появляется гипертермия. Кожный покров становится горячим, теряет свою подвижность, покрывается венозным рисунком. Одним из явных признаков является патологическое снижение пассивной подвижности иннервируемых суставов |
Лечение миозита мышц спины
Как правило, все способы лечения миозита мышц спины направлены на устранение воспалительного процесса, а также на лечение основного заболевания или причины, спровоцировавшей воспалительный процесс.
Традиционные медицинские препараты
В качестве лекарств для любого воспаления хорошо подойдут нестероидные противовоспалительные средства:
- диклофенак;
- кеторолак;
- ибупрофен;
- мовалис и др.
Лучше применять их в виде уколов. Однако длительность применения должна быть не более недели, так как они могут вызывать лекарственные язвы в желудочно-кишечном тракте.
Также хорошо применять препараты с венотонирующим и ангиопротекторным действием. Примером такого препарата может быть L-лизина эсцинат. Он убирает отек мягких тканей, снимает воспаление и уменьшает боль.
Не любите рисковать? Вероятно, вас заинтересует лечение межпозвоночной грыжи без операции современными методами.
О том, как проводится диагностика межпозвоночной грыжи поясничного отдела, читайте здесь.
Если же заболевание вызвано бактериальной флорой, то тут не обойтись без антибиотиков. Иногда даже необходимо оперативное вмешательство, если в межфасциальных пространствах имеется гной.
Для лечения паразитарных миозитов применяются антигельминтные средства. Если миозит имеет аутоиммунную природу, то в лечении не обойтись без стероидных гормонов и иммуносупрессоров.
Мази
Мази в лечении миозита мышц спины применяются как для согревающего, так и для обезболивающего эффекта.
Согревающие мази («Финалгон», «Зострикс», «Апизатрон», «Капсикам» и др.) применяются с целью снятия спазма и разогревания мышцы. Их хорошо применять в том случае, если миозит вызван длительными статическими нагрузками.
Необходимо очень осторожно наносить мазь, чтобы не вызвать ожог кожных покровов. Противовоспалительные мази и гели можно применять практически при всех видах миозита, начиная с первого дня
Они снимают боль, обладают противоотечным и противовоспалительным действием
Противовоспалительные мази и гели можно применять практически при всех видах миозита, начиная с первого дня. Они снимают боль, обладают противоотечным и противовоспалительным действием.
К ним относятся мази:
- Диклофенак или Индометацин;
- гель Кетонал;
- Быструм гель;
- Найз гель и многие другие.
Народные методы
Лечение народными средствами имеет большую популярность. Во многих случаях с их помощью удается быстро снизить болевые ощущения.
Наиболее популярные рецепты лечения народными методами представлены ниже:
1. Компресс из листьев капусты. Для его приготовления необходимо 2 капустных листа. Их посыпают содой и намыливают. Накладывают на область поражения и укутывают шерстяным платком или шарфом. Такой компресс хорошо снимает боль.
2. Растирания бодягой. Необходимо растопить сливочное масло, примерно 1 ч. л. и смешать его с 1/4 ч. л. бодяги. Полученную смесь втирают в пораженное место на ночь не чаще 1 раза в неделю во избежание кожного раздражения. Место натирания прикрывают фланелевой пеленкой.
3. Компресс из листьев лопуха. Делается такой компресс из свежих предварительно ошпаренных листьев лопуха, которые накладываются на больное место и прикрываются фланелевой пеленкой.
4. Лечение картофелем. Предварительно отваривают 3-4 картофелины в мундирах, для лучшего контакта с поверхностью их рекомендуют размять. Через несколько слоев ткани накладывают полученную массу на область поражения. Когда картофель остыл, его убирают. Далее рекомендуют растереть водкой место компресса и хорошо утеплить его. Желательно проводить такую процедуру в течение нескольких дней.
Фото: физиопроцедуры |

Фото: массаж при воспалении мышц спины |
Фото: электромиостимуляция |

Фото: прогревание миозита |
Это одни из многих рецептов для избавления от этого заболевания. Но все они в большей мере подходят для лечения миозитов, вызванных переохлаждением, перенапряжением, и частично для миозитов, вызванных ОРВИ.
Поэтому всегда лучше проконсультироваться с врачом, дабы не усугубить свое состояние неправильным лечением.
Йога
Йога включает в себя физические упражнения, направленные на совершенствование своего тела. Они способствуют растяжке, устойчивости к статическим физическим нагрузкам и укреплению мышечной силы.
Поэтому Йога, как и любая другая гимнастика, подойдет для лечения миозита, вызванного длительным нахождением в неудобной позе.
Лечение
Лечение миозита спины должно быть комплексным. Во время составления терапевтической программы учитывается причина патологии, стадия ее развития, индивидуальный особенности организма, наличие сопутствующих болезней.
Основные цели терапии:
- Устранение причины воспаления спинной мускулатуры.
- Замедление, а потом полное купирование воспалительного процесса.
- Устранение боли.
При тяжелом поражении мышечной ткани пациент должен соблюдать постельный режим.
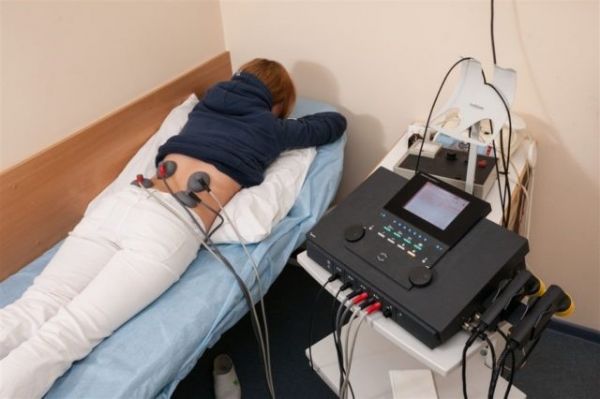 В составе комплексной терапии миозита спины применяется физиотерапия
В составе комплексной терапии миозита спины применяется физиотерапия
Лечить миозит нужно комплексно, программа состоит из следующих лечебных мероприятий:
- Медикаментозная терапия может включать прием лекарственных препаратов в форме таблеток, использование наружных средств, внутримышечные уколы, лечебные блокады.
- Иглоукалывание и другие акупунктурные методики позволяют стимулировать иммунитет, ускорить кровообращение на пораженном участке, нормализовать трофику, быстрее очистить его от вредных продуктов распада.
- Физиотерапевтические процедуры. Чаще всего при воспалении волокон спины назначается электрофорез, фонофорез, ультравысокочастотная, лазерная или ультразвуковая терапия. Эти методики позволяют уменьшить боль, воспаление, ускорить ток крови, восстановить питание, стимулировать процессы регенерации поврежденных мышечных тканей.
- Мануальная терапия. При миозите применяются мягкие мануальные техники, которые позволяют устранить спазм мышц.
- Лечебный массаж при миозите спины нормализует тонус мышц, стимулирует кровоток, трофику на пораженном участке, улучшает общее состояние.
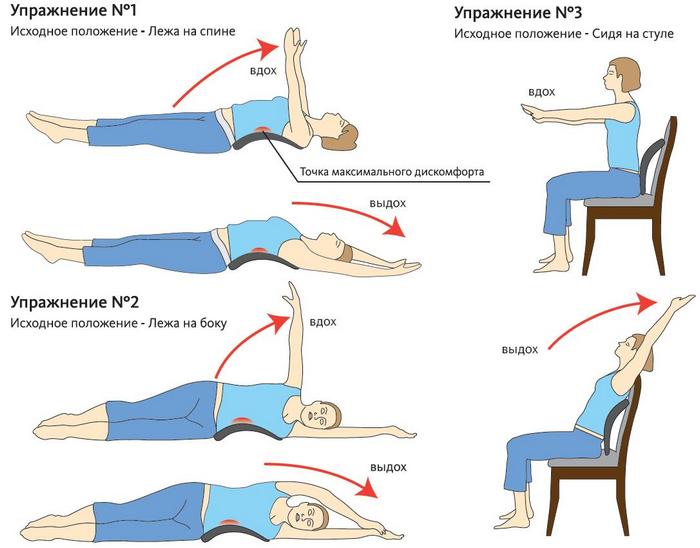
- ЛФК под контролем врача или инструктора снимает спазм мускулатуры, помогает восстановить двигательную активность.
Осторожно! Проведение лечебного массажа противопоказано при гнойном миозите. В противном случае гнойный процесс распространится на окружающие ткани.. При наличии болезненных триггерных точек врач проводит лечебную блокаду
Во время процедуры в очаг боли вводится смесь анестетика и кортикостероида. Полный курс состоит из 10 – 12 сеансов. Блокада позволяет купировать острую боль и запустить восстановительные процессы в мышцах
При наличии болезненных триггерных точек врач проводит лечебную блокаду. Во время процедуры в очаг боли вводится смесь анестетика и кортикостероида. Полный курс состоит из 10 – 12 сеансов. Блокада позволяет купировать острую боль и запустить восстановительные процессы в мышцах.
Чем лечить миозит спинной мускулатуры определит врач после диагностики:
- Анальгетики: Аналгин, Темпалгин, Пенталгин, Каффетин и т. д. Эти препараты позволяют снять боль.
- Спазмолитики: Спазмалгон, Но-шпа, Андипал, Спазган. Расслабляют спазмированные мышцы, ослабляют боль.
- Миорелаксанты: Мидокалм, Нотриксум, Мускофлекс, Нотриксум. Снимают спазм мускулатуры.
- НПВС: Диклофенак, Некст, Паноксен, Напроксен, Нимесулид, Целококсиб, Парекоксиб. Купируют воспаление и боль.
- Антибиотики: Амоксиклав, Амоксициллин, Азитромицин, Кларитромицин, Ципролет. Назначают при инфекционном миозите.
- Противогельминтные средства: Веромокс, Пирантел, Декарис, Левамизол. Применяются при воспалении мышц спины на фоне гельминтоза.
- Противовирусные, иммуномодулирующие препараты: Интерферон, Виферон, Полиоксидоний. Назначается при миозите, вызванном вирусным заболеванием.
- Антимикотические средства: Флуконазол, Миконазол, Тербинафин. Показаны при грибковых заболеваниях.
- Противотуберкулезные препараты: Изониазид, Рифампицин, Стрептомицин. Применяются при внелегочном туберкулезе.
В домашних условиях облегчить боль помогут мази и гели на основе пчелиного или змеиного яда (Апизартрон, Вмпросал), муравьиного или камфорного спирта (Капсикам). Хороший эффект оказывают противовоспалительные, местнораздражающие, согревающие наружные средства, например, Фастум гель, Финалгон крем, настойка красного перца, раствор Меновазин.
То, как долго будет длиться лечение, зависит от стадии патологии и соблюдения пациентом всех указаний врача. Если правила терапии были соблюдены, то боль в мышцах спины исчезнет через 3 – 7 дней. Полностью вылечить патологию удастся через 3 – 6 недель.
Симптомы и признаки
Симптомы аутоиммунного миозита аналогичны у людей всех возрастов, однако оказалось, что воспаление мышц у детей часто развивается более внезапно, чем у взрослых. Симптомы, которые могут начаться во время инфекции или непосредственно после нее, включают:
- симметричную мышечную слабость (особенно в верхней части рук, бедер и голеней);
- боль в суставах (хотя чаще наблюдается незначительная мышечная боль);
- затруднения при глотании;
- жар;
- утомляемость и снижение массы тела.
Также может возникать феномен Рейно, для которого характерно внезапное побледнение пальцев и ощущение покалывания в них, либо онемение в ответ на воздействие холода или эмоциональное расстройство.
Мышечная слабость может развиваться медленно или внезапно, с постепенным усугублением в течение недель или месяцев. В связи с тем, что поражение в первую очередь затрагивает мышцы вблизи центра тела, возможны серьезные трудности с такими движениями, как поднятие руки выше уровня плеч, движение вверх по ступенькам и подъем с кресла или сиденья унитаза. При поражении мышц шеи может стать невозможным даже подъем головы с подушки. Лицам со слабостью плечевых или бедренных мышц может потребоваться использование инвалидного кресла или постоянный постельный режим. Повреждение мышц верхней части пищевода может приводить к трудностям с глотанием и регургитации пищи. При этом поражения мышц кистей, стоп и лица обычно не происходит.
Боль и воспаление в суставах присутствует приблизительно у 30 % больных. Боль и отек преимущественно незначительны.
Внутренние органы обычно не затрагиваются, кроме горла и пищевода. Однако не исключено поражение легких и сердца, приводящее к нарушениям сердечного ритма (аритмии), одышке и кашлю. Симптомы повреждения желудочно-кишечного тракта, которые могут наблюдаться у детей, но обычно отсутствуют у взрослых, вызваны воспалением кровеносных сосудов (васкулитом). Такие симптомы могут включать кровавую рвоту, черный, дегтеобразный стул и сильную боль в животе, в ряде случаев с образованием отверстия (перфорации) во внутренней оболочке кишечника.
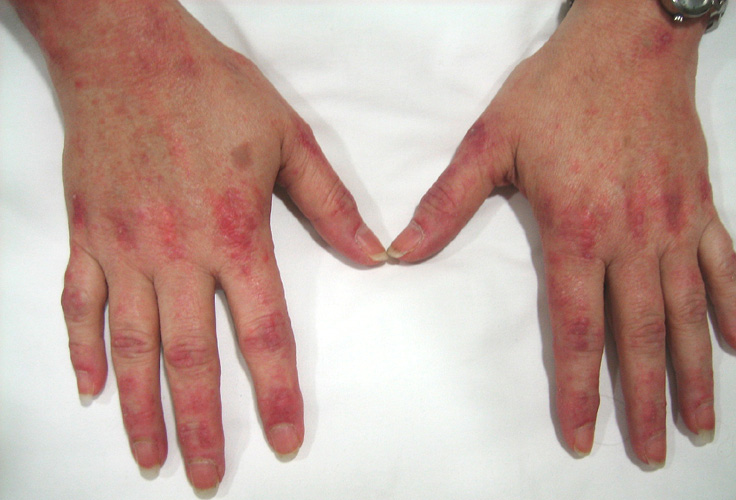
У лиц с дерматомиозитом возникают кожные изменения. Как правило, одновременно с мышечной слабостью и другими симптомами появляется сыпь. Темная или лиловая сыпь появляется на коже лица, с красноватой лиловой отечностью вокруг глаз (симптом «фиолетовых очков»). Сыпь может быть выпуклой и шелушащейся и наблюдаться почти на любом участке кожи, но чаще всего встречается на костяшках пальцев, локтях, коленях, на наружной стороне верхней части бедер и частично на кистях рук и стоп. Возможно покраснение и уплотнение кожи вокруг ногтей.
Когда сыпь сходит, на коже может возникать буроватая пигментация, рубцевание, сморщивание или депигментированные бледные пятна. Сыпь на коже волосистой части головы может напоминать псориаз и сильно зудеть. Также наблюдается чувствительность к солнечному свету и язвы на коже. Под кожей или в мышечной ткани, особенно у детей, могут возникать бугорки вследствие отложения кальция. Приподнятые красноватые бугорки могут появляться в области пястно-фаланговых суставов (так называемые папулы Готтрона), а иногда и в области межфаланговых суставов.
Иногда эти характерные кожные изменения наблюдаются при отсутствии мышечной слабости и воспаления. В этом случае заболевание называется амиопатическим дерматомиозитом.
Лечение болезни
Миозиты подлежат лечению, но в зависимости от стадии углубления заболевания используются различные методы. Прежде всего, потребуется соблюдение постельного режима и согревание мышц, что поможет уменьшить болевые симптомы.
Лечение миозита проводится с использованием медицинских препаратов нестероидного противовоспалительного типа:
- Кетонал;
- Нурофен;
- Диклофенак;
- Реопирин.
Согревание мышц можно проводить мазями:
- Финалгон;
- Апизартрон;
- Никофлекс.
Эти мази помимо согревания, еще и снижают напряженность мышц. Лечить детей в домашних условиях можно мазью «Доктор Мом».
Если повышается температура, то используются жаропонижающие препараты. Обязательно лечение миозита должно проводиться с использованием терапевтических методов. К таковым относятся:
- массаж;
- лечебная физкультура;
- гимнастика;
- физиотерапия.
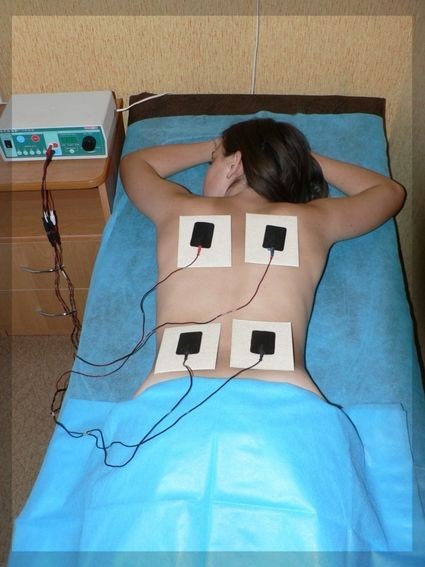 Процедура физиотерапии
Процедура физиотерапии
Лечение миозита шеи направлено на снятие боли и удаление причины недуга. Помимо растирания шеи согревающими мазями назначается новокаиновая блокада при нестерпимых болевых ощущениях. При использовании новокаина наблюдается быстрое и эффективное снижение боли.
В случае самого тяжелого вида миозита — гнойного, потребуется исключительно хирургическое вмешательство. Операция включает в себя формирование надреза на коже в области очага воспаления и удаление гноя с помощью установки специального дренажа.
Лечить начальные стадии заболевания можно в домашних условиях, а более сложные в стационаре и под наблюдением. Не исключается назначение антибиотических средств, чтобы иметь возможность побороть причину заболевания (вирусы, инфекции).
В домашних условиях проводится новый вид лечения — релаксация постизометрическая. Ее суть заключается в напряжении и расслаблении мышц в определенный промежуток времени. Действует достаточно эффективно.
Лечить в домашних условиях заболевание можно и с подручных средств:
- шерстяные вещи;
- телогрейки;
- согревание изнутри травяными чаями (ромашка).
Принципы лечения
Миозит провоцирует серьезные осложнения, поэтому не занимайтесь самостоятельной постановкой диагноза и лечением. При появлении подозрительных симптомов стоит сразу обратиться к врачу.
Лечить миозит нужно комплексно с применением разных видов терапии:
- Симптоматическая – поможет справиться с болью, восстановить двигательную активность.
- Этиотропная – направлена на устранение причины миозита, например, гельминтоз, аутоиммунные патологии.
- Патогенетическая – помогает быстрее восстановить организм, вылечить осложнения.
Лечение мышечного воспаления проводят с применением противовоспалительных, обезболивающих, противоалергенных препаратов, спазмолитиков, миорелаксантов, кортикостероидов. Дополнить лечение поможет физиотерапия, ЛФК, массаж. Хирургическое вмешательство показано только в запущенных случаях.
Как правило, лечение миозита проводят в домашних условиях, но только после консультации врача. При сильной боли пациент должен находиться в постели
Важно отказаться от жирной, соленой острой пищи, которая нарушает обменные процессы. Больной должен пить от 2 л воды за сутки, чтобы очистить организм от токсинов
Рекомендуется исключить вредные привычки (алкоголь, курение). Чтобы насытить организм полезными веществами, медики рекомендуют принимать витаминно-минеральные комплексы: Витрум, Супрадин, Макровит и т. д.
Осторожно. При гнойном процессе не стоит проводить разогревающие процедуры (грелки, разогревающие мази, ванны), так как ваше состояние усугубиться из-за распространения патогенных микробов.
Медикаментозная терапия
Лечение миозита проводится с применением следующих лекарственных средств:
- Антибиотики: Амоксициллин, Амоксиклав, Джозамицин, Сумамед, Азитромицин, Цефтриаксон, Цефалексин. Эти лекарства применяются при миозите, вызванном болезнетворными микробами.
- НПВС: Мелоксикам, Нимесулид, Ибупрофен, Диклофенак, Индометацин. Эти медикаменты купируют боль, воспаление, нормализуют температуру. Однако они могут повреждать слизистые органов ЖКТ, поэтому их комбинируют с ингибиторами протонной помпы (Пантопразол, Омепразол).
- Миорелаксанты: Баклофен, Мидокалм, Тизанидин, Сирдалуд. Таблетки и уколы из этой группы расслабляют скелетные мышцы при сильном спазме, ослабляют боль, нормализуют ток крови, снижают отек.
- Антигельминтные препараты: Декарис, Немазол, Вермокс, Альбендазол. Эти медикаменты эффективны по отношению к эхинококкам, свиным и бычьим цепням и т. д.
- Антигистаминные лекарства: Супрастин, Лоратадин, Тавегил, Цетрин. Снижают выраженность аллергических реакций при отравлении организма токсинами гельминтов.
- Энтеросорбенты: Смекта, Полисорб, Активированный уголь. Ускоряют вывод паразитов при гельминтозе.
- Слабительные препараты: Форлакс, Дюфалак, Лактусан. Применяются для тех же целей, что и энтеросорбенты.
- Глюкокортикостероиды: Преднизолон, Метилпреднизолон, Гидрокортизон, Дексаметазон. Помогают бороться с миозитами, вызванными аутоиммунными патологиями.
Справка. Антибактериальные средства рекомендуется сочетать с препаратами на основе лактобактерий, чтобы избежать дисбактериоза.
В составе комплексной терапии могут применяться иммунодепрессанты, например, Азатиоприн, Метотрексат, Циклофосфамид.
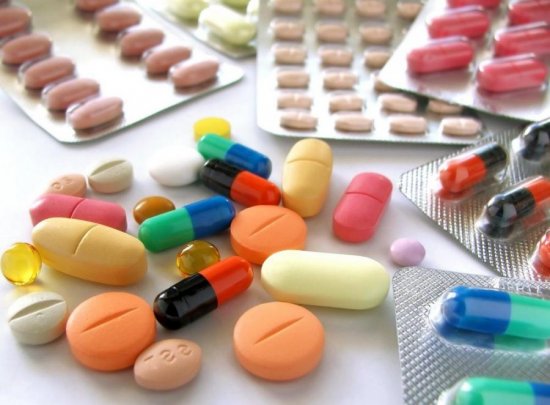 Выбор препаратов при миозите зависит от причины, которая спровоцировала воспаление
Выбор препаратов при миозите зависит от причины, которая спровоцировала воспаление
Лечащий врач подберет комбинации препаратов, определит дозировку и расскажет, сколько будет длится лечение. Самостоятельно проводить терапию категорически запрещено, так как вышеописанные лекарства имеют массу противопоказаний и вызывают серьезные побочные реакции.
Другие способы лечения
Массаж помогает ускорить кровообращение, расслабить мышцы, улучшить подвижность, обменные процессы, трофику тканей. Проводят процедуру на стадии выздоровления. При миозите проводят лимфодренажный, точечный, электро- и вибромассаж.
ЛФК сохраняет исходный мышечный тонус, повышает выносливость, предупреждает атрофию, обострение хронического воспаления. Инструктор составляет комплекс для каждого пациента индивидуально. Тренировку нужно начинать с разминки, следует избегать чрезмерных нагрузок, а после занятия рекомендуется пройтись, чтобы восстановить дыхание и пульс.
При хроническом миозите врач может назначить следующие физиотерапевтические процедуры:
- Иглоукалывание.
- Вакуумная терапия.
- Магнитотерапия.
- Лазеротерапия.
- Электрофорез.
Кинезиотейпирование с применением пластырей можно применять даже при остром воспалении.
Лечение
Медикаментозное лечение
Лечение воспаления грудной мышцы должно быть комплексным
Ведь важно не только избавиться от мучительных симптомов, но и устранить причину миозита
Основа терапии – медикаменты. Специальные препараты позволяют купировать боль, воспаление, снять спазм мышц, побороть инфекцию и т. д.
Для лечения миозита грудных мышц используют такие группы препаратов:
- НПВС: Некст, Ибуклин, Мовалис, Паноксен, Амелотекс. Быстро избавляют об боли, покраснения, отека.
- Антибиотики: Амоксиклав, Ампициллин, Эритромицин, Азитромицин, Флемоксин. Назначаются при острых инфекционных миозитах.
- Противовирусные средства на основе интерферона: Виферон, Гриппферон, Ингарон. Препятствуют размножению вирусов, активируют иммунитет.
- Глюкокортикоиды: Гидрокортизон, Преднизолон, Метилпреднизолон. Применяются при полимиозите и дерматомиозите.
- Антигельминтные препараты: Вермокс, Немозол, Вормин, Саноксал. Назначаются при паразитарном миозите для выведения глистов из организма. Параллельно врач назначает антигистаминные средства.
Справка. Если при лечении дерматомиозита и полимиозита гормональные препараты неэффективны, то их заменяют иммуносупрессорами (средства, угнетающие иммунитет). К последним относят Азатиоприн, Ведолизумаб, Метотрексат. Иммунодепрессанты применяют для лечения аутоиммунных патологий, вызвавших воспаление грудных мышц.
При некоторых формах миозита применяются наружные средства с разогревающим эффектом, например, Випросал, Апизартрон, Капсикам, Финалгон.
При остром миозите больной должен соблюдать постельный режим.
Другие консервативные методики
На стадии ремиссии нужно продолжать лечить миозит грудного отдела нужно с помощью лечебной гимнастики, физиотерапии и массажа.
ЛФК позволяет нормализовать кровообращение, питание, тонус мышц, ускорить регенерацию тканей. Индивидуальный комплекс составляет врач или инструктор. Сначала занятия проводятся под его контролем, а потом дома самостоятельно. Достаточно проводить тренировки 4 – 5 раз за неделю. Длительность одного занятия нужно повышать от 10 до 30 минут.
Лечебный расслабляющий массаж снижает тонус спазмированных мышц, активирует кровоснабжение мышцы, постепенно избавляет от триггерных точек. Для достижения результата нужно пройти курс, который состоит из 5 – 10 сеансов с перерывом в 2 дня.
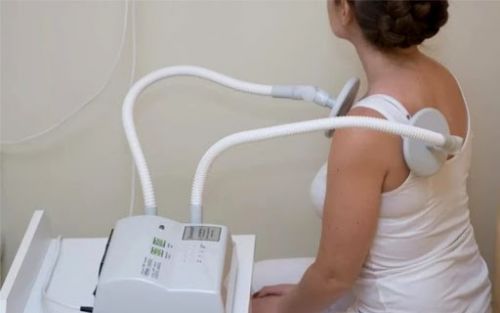 Ультравысокочастотная терапия
Ультравысокочастотная терапия
Лечение миозита грудной клетки дополняется физиотерапевтическими процедурами:
- электрофорез;
- тканевая нейроадаптация;
- ультравысокочастотная терапия;
- магнитотерапия и т. д.
Эти процедуры улучшают кровообращение, питание пораженных мышц, ускоряют их заживление, ослабляют боль, предупреждают повторное развитие воспалительного процесса.
Осторожно. Иглорефлексотерапия при миозите грудной мускулатуры устраняет спазм
Но эту методику нужно использовать аккуратно, чтобы не получить обратный эффект – повышение тонуса мышц. Поэтому нужно найти опытного специалиста.
Хирургическое лечение
При инфекционном гнойном миозите показано хирургическое вмешательство. Врач вскрывает гнойные очаги (флегмона, абсцесс) в грудной мышце, и проводит их санацию (разрез капсулы гнойника и промывание антисептиками).
Операция нужна при наличии участков оссификации в мышце. Эти наросты причиняют боль, снижают качество жизни, поэтому от них нужно избавиться.
После хирургического вмешательства проводится антибиотикотерапия.
Причины шейного миозита
Причины шейного миозита разнообразны, среди них травмы, болезни, токсические влияния:
-
Перенесенные инфекционные заболевания. Часто шейный миозит развивается после ОРВИ, ангины, тонзиллита. Воспаление мышцы может явиться следствием хронического ревматизма. Причиной постинфекционного шейного миозита является нарушение в функционировании иммунных сил.
-
Специфические условия труда нередко приводят к развитию болезни. Так, воспалению шейно-плечевых мышц подвержены пианисты, скрипачи, офисные работники. Именно эти люди по несколько часов в день вынуждены проводить в неудобной однообразной позе.
-
Любые травмы шейного отдела способны спровоцировать миозит. Это могут быть как прямые удары, так и переломы верхних конечностей, растяжение мышц.
-
Доказано, что на развитие миозита может оказать влияние длительный стресс.
-
Нередко заболевание развивается по причине переохлаждения.
-
Паразитарные инвазии. В этом случае шейный миозит будет носить токсико-аллергическую природу.
-
Болезни суставов. Грыжа позвоночника, остеохондроз, артроз – все эти болезни опорно-двигательного аппарата приводят к тому, что человек интуитивно принимает ту позу, которая ему кажется максимально удобной. Однако, вынужденное положение тела не всегда хорошо сказывается на состоянии мышц. Если длительное время они будут находиться в анатомически неправильном положении, то это приведет к их растяжению и воспалению.
-
Интоксикация организма, которая возникает в результате отравления различными веществами, в том числе, алкоголем, кокаином или лекарственными препаратами, часто становится причиной шейного миозита. Это состояние усугубляется имеющимися нарушениями в обмене веществ, сахарным диабетом, подагрой.
Сочетание нескольких факторов приводит к тому, что шейный миозит возникнет с большей вероятностью, например, если после перенесенной вирусной инфекции человек подвергся переохлаждению. В подростковом возрасте миозит часто возникает в результате чрезмерных физических нагрузок во время тренировок, на фоне эмоциональных стрессов, в экзаменационный период.
Различные виды шейного миозита будут иметь различные причины возникновения:
-
Гнойный шейный миозит возникает по причине попадания в открытую рану стафилококков, стрептококков или иных видов бактерий. Подобная ситуация может произойти при травмах шеи или во время оперативных вмешательств на шейных отделах.
-
Инфекционный шейный миозит часто возникает в период острой стадии инфекционной или иной болезни или после ОРВИ, ревматизма, красной волчанки.
-
Нейромиозиткроме шейных мышц, поражает периферические нервные волокна, приводя к дистрофическим их изменениям. Причина заболевания кроется в целом комплексе воздействий: физическое переутомление должно сочетаться с переохлаждением уже воспаленной зоны. Также эта разновидность заболевания может носить системный характер, то есть возникать по причине нарушений в работе иммунной системы.
-
Оссифицирующий миозит шейного отдела может иметь врожденный характер, а может возникать по причине травм, инфекций, болезней внутренних органов.
-
Дерматомиозит может развиваться по причине гормональных нарушений в организме, может передаваться по наследству, может иметь вирусную и аутоиммунную природу.
Определить тип заболевания и уточнить причину шейного миозита поможет врач-невролог.
Клиническая картина
Основным симптомом миозита мышц шеи является боль. Она носит постоянный ноющий характер, значительно усиливаясь при пальпации (прощупывании) пораженного участка и движениях. Характерно сохранение физического дискомфорта даже после отдыха и при полном физическом покое. Пациент обычно принимает вынужденное положение и старается избегать движений с вовлечением воспаленной мышцы. Шея при этом выглядит одеревеневшей, тугоподвижной, асимметричной. Мышечная слабость при изолированном миозите вторичная; она обусловлена не парезом, а болевым синдромом. А вот хроническое воспаление может приводить к развитию мышечных атрофий и контрактур.
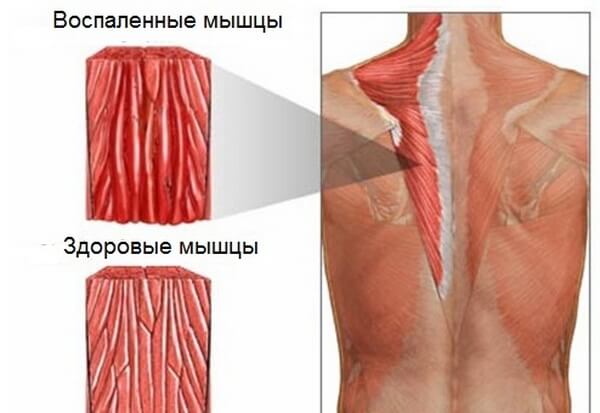
Боль при шейном миозите локальная и обычно односторонняя, она захватывает шею, отдает в затылок и плечелопаточную зону. Даже при системной патологии с множественным поражением мышц неприятные ощущения не симметричны. Иногда пациенты отмечают иррадиацию боли в заушную область или вдоль руки.
При травматической этиологии болевой синдром впервые возникает не на пике физической нагрузки, а спустя некоторое время. Это является одним из диагностических отличий миозита от болевого синдрома, вызванного патологией позвоночника, радикуло- или плексопатией.
Воспаленная мышца при пальпации плотная, отечная, резко болезненная. При инфекционной форме миозита (особенно при гнойном процессе) кожа над пораженным участком краснеет, становится горячей. Появляется отек окружающих тканей, а очаг воспаления определяется как зона уплотнения и флюктуирующего размягчения. Повышается температура тела, могут увеличиваться регионарные лимфоузлы, появляется картина общей интоксикации. При негнойной форме миозита определяется синдром Корнелиуса – пальпаторно в толще воспаленной мышцы ощущаются неравномерные подвижные резко болезненные уплотнения разного размера.
При дерматомиозите (болезни Вагнера-Унферрихта-Хеппа) наряду с картиной хронического воспаления мышц выявляется поражение кожи в виде красно-лиловых сливных высыпаний на верхних веках, туловище, конечностях. Часто отмечается поражение легких со склонностью к гипостатическим пневмониям, множественный кальциноз мягких тканей, нарушение работы сердца.
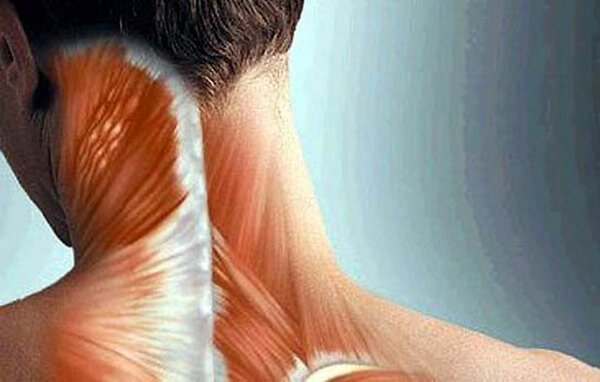
При полимиозите клинически значимыми являются развивающиеся парезы с мышечными атрофиями и контрактурами. Чаще всего поражаются проксимальные отделы конечностей, тазовый и плечевой пояс. Миозит шейных мышц при этом является одним из симптомов. Полимиозит нередко сочетается с «сухим» синдромом Шегрена.
Физиотерапия и магнитотерапия
Физиотерапия при миозите восстанавливает сокращение мышц и существенно увеличивает кровообращение.
Рекомендуется проведение следующих процедур:
- Прогревание и обертывание воспаленного участка.
- Мануальная терапия — совокупность методик, осуществляется посредством статистического напряжения, растяжения мышц, основной целью которых является диагностика и лечение заболевания.
- Массаж — нормализует кровообращение, снимает болевые ощущения в мышцах, устраняет отечность. Главная цель такой терапии — запустить восстановительный процесс, запустить работу всех конечностей. Массаж осуществляется с нарастающим эффектом с применением тепловой процедуры, что позволяет полностью расслабить воспаленные мышцы.
Магнитотерапия — это эффективный способ лечения, с помощью которого снижается слабость мышц, воспалительный процесс, покраснения кожи, улучшается, кровообращение, повышается иммунитет, снижение болевых ощущений наступает уже после первой процедуры.С помощью магнитного поля можно усилить назначенную врачом терапию.
Зачастую используется такой препарат как Алмаг-01, он снимает отек, стабилизирует обменные процессы, снимает воспаление. Есть противопоказания при лечении электромагнитным полем — гнойная форма заболевания.